Хирургия печени и желчных путей. Нежизнеспособности ее у больного или для борьбы с тяжелой печеночной недостаточностью
 Скачать 11.68 Mb. Скачать 11.68 Mb.
|
|
Морфологические изменения в печени при травме. Большой объем и вес печени, значительная площадь соприкосновения с реберной дугой, прочность связочного аппарата, превосходящая прочность самого органа (Б. В. Петровский, 1972) — являются факторами, способствующими повреждению печени даже при относительно небольшой силе внешнего воздействия. Морфологические изменения в печени при травме бывают в виде трещин, разрывов, очаговых некрозов и кровоизлияний. Разрывы печени могут сопровождаться повреждением капсулы, тогда кровь и желчь обнаруживается в брюшной полости; если при этом есть и повреждение диафрагмы, то последние попадут в плевральную полость. Если глиссонова капсула не повреждается, излившаяся кровь и желчь скапливаются под ней и отслаивают ее на значительном протяжении. Суб-капсулярные повреждения встречаются редко, течение их более скрытое, так как внутрибрюшное кровотечение при этом отсутствует. Очень редко возникают центральные разрывы с образованием гематомы в паренхиме печени с последующим образованием абсцесса и кисты. Внутрибрюшного кровотече- ния не отмечается, осложнения развиваются медленно. Иногда бывает гемобилия. Наиболее приемлемой является классификация повреждений печени, предложенная Г. Ф. Николаевым (1955), в основу которой положены как клинические, так и секционные данные. А. Повреждения печени без нарушения целости капсулы:
Б. Повреждения печени, сопровождающиеся нарушением целости капсулы:
ПОВРЕЖДЕНИЕ ПЕЧЕНИ БЕЗ НАРУШЕНИЯ ЦЕЛОСТНОСТИ КАПСУЛЫ Хирургу чаще приходится сталкиваться со второй фазой подобного поражения, когда подкапсульная гематома, образовавшаяся вследствие повреждения поверхностных сосудов печени, в результате повторной небольшой травмы или сотрясения самопроизвольно вскрывается в брюшную полость. В первой же фазе такие больные чаще попадают в стационар по поводу ушиба печени или продолжают работать, испытывая небольшую боль в области правого подреберья без существенных нарушений общего состояния. Субкапсульная гематома. Количество излившейся под капсулу кро- 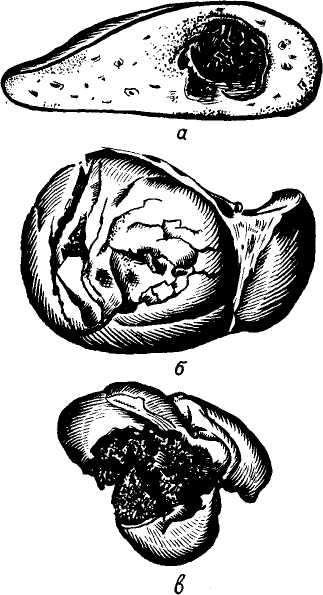 Рис. 90. Различные виды повреждения печени: а — центральная гематома печени (данные музея кафедры судебной медицины ВМОЛА им. С. М. Кирова); б — разрывы и трещины печени при сданлении грудной клетки (данные муаея кафедры судебной медицины ВМОЛА им. С. М. Кирова); в — размозжение печени при падении с высоты (по Г. Ф. Николаеву). ви обычно небольшое, но всегда имеется хотя бы поверхностное нарушение целости паренхимы печени и поверхностных сосудов. Отслойка капсулы происходит на небольшом протяжении, если гематома не увеличивается в результате продолжающегося кровотечения, иногда гематома захватывает всю переднюю и диаф-рагмальную поверхности. Повреждение паренхимы печени бывает столь незначительно, что иногда незаметно для невооруженного глаза. Даже при обширной гематоме И. Г. Каменчик (1952) нашел лишь шагреньевость печени на участке отслоения капсулы. По данным Г. Ф. Николаева (1955), субкапсулярные гематомы встретились у 5 из 260 погибших с закрытыми травмами печени. Мы у 5 (6,9%) из 72 наших больных по анамнестическим данным установили, что имеющееся в момент поступления внутрибрюшное кровотечение является результатом разрыва капсулы уже отслоенной гематомой. Эти больные травму печеночной области перенесли за 3—4 дня до поступления в клинику. В области трещин паренхимы отмечены участки некроза печеночной ткани, гистологически отмечалась лейкоцитарная реакция. У всех больных не наблюдалось кровотечения из поврежденных участков паренхимы и оперативное вмешательство состояло в ре-' визии поврежденного участка и органов брюшной полости, оментопла-стике и наружном дренаже брюшной полости через отдельный разрез. Все больные выздоровели. Глубокие или центральные гематомы (рис. 90, а). Из-за трудности клинической диагностики подобные повреждения печени определяются редко. Чаще всего они пе являются первопричиной смерти или срочной операции. Центральную гематому печени мы заподозрили у 2 больных (2,8%) по наличию крови в дуоденальном содержимом (при дуоденоскопии) на 2—3-й день после тупой травмы живота. У них было отмечено скрытое кишечное кровотечение. Печень не увеличена, но пальпация правого подреберья была болезненной. Проводилось консервативное лечение (гемостатические препараты покой, холод). Кровь в кишечном со-держимом не обнаруживалась с 6— 7-го дня. Снижение гемоглобина не отмечалось. Ноющую боль в области правого подреберья ощущал 1 больной в первые 2 дня после травмы. Таким образом, диагностика центрального повреждения печени весьма сложная, основным признаком является гемобилия после травмы печени. Мы согласны с мнением Castren (1946), что чаще всего подобные по- вреждения с достоверностью могут быть диагностированы лишь на сек- ПОВРЕЖДЕНИЯ ПЕЧЕНИ, СОПРОВОЖДАЮЩИЕСЯ НАРУШЕНИЕМ КАПСУЛЫ Эта группа повреждений объединяет в себе все ранения печени (проникающие и непроникающие) в свя-зи с наличием общего синдрома вну-трибрюшного кровотечения, с которым и приходится сталкиваться хирургу. До операции нет возможности определить количественные повреждения органа, они устанавливаются лишь на секции или во время операции при тщательном осмотре всего поврежденного органа. Трещины и разрывы печени, как и Г. Ф. Николаев (1955), мы разделяли на 5 подгрупп в связи с их различной патологоанатомической картиной и способами хирургического лечения. Одиночные и множественные трещины (рис. 90, б). Трещины характеризуются линейным расположением, они чаще множественные, отсутствует зияние краев раны, распространяются вглубь органа вдоль соединительно-тканных прослоек. Края их чаще неровные, но соприкасаются, между ними отмечается небольшое скопление крови. Если одиночные трещины относятся к легшим повреждениям, не сопровождающимся большими кровоизлияниями в брюшную полость, и такие больные иногда даже не попадают в операционную, то множественные трещины относятся к разряду тяжелых, сопровождающихся массивными кровоизлияниями и в большинстве своем сочетаются с повреждением других органов брюшной и грудной полости. Повреждение правой доли отмечено в 14 раз чаще, чем левой и толь-ко у 5 больных мы отметили повреждение обеих долей. Страдает больше всего диафрагмальная поверхность (88%), меньше — нижняя (8%), еще меньше — обе одновременно (4%). У подавляющего большинства трещины были множественными. На диаф-рагмальной поверхности органа трещины имели поперечное направление, на нижней — продольное, длина их составляла от 3 до 10 см и глубина — 3—5 см. Множественность повреждений находилась в прямой зависимости от силы травмы. Перехода трещин с одной доли на другую нами не отмечено. Отмечался лишь переход трещин с нижней поверхности на диафрагмальную особенно в тех случаях, когда они располагались вдоль желчного пузыря. Разрывы изолированные и сочетающиеся с трещинами. Это чаще всего зияющие раны различной глубины и протяженности, по углам переходящие в трещины, просвет их выполняется сгустками крови и оторванными или некротизированными участками печеночной ткани. Раны, нанесенные ножом, с гладкими краями, небольшой протяженности, но значительной глубины, часто множественные. При них наблюдается значительное кровотечение, в ряде случаев можно отметить истечение желчи. Огнестрельные раны больше похожи на разрывы, но более округлой формы, раневой канал выполнен размозженной и некротизи-рованной тканью, имеется входное, выходное отверстие или ранящий снаряд внутри паренхимы печени. Подавляющее большинство изолированных разрывов в сочетании с трещинами локализовались на ди-афрагмальной поверхности и имели поперечное направление. Длина ран достигала 10—25 см, глубина не превышала 5 см. Между краями ран отмечалось большое количество сгустков крови и оторвавшихся, или почти оторвавшихся участков паренхимы печени. Вес отторгнутых частей от 50 до 250 г. По краям ран отмечены мелкие кровоизлияния в паренхиме. У ряда больных (18%) отмечались одиночные трещины, не имеющие непосредственного отношения к разрывам печени и располагающиеся от них на значительном расстоянии. Размозжение или расчленение печени на отдельные фрагменты (рис. 90, в). В большинстве своем эти повреждения являются несовместимыми с жизнью и такие больные сравнительно редко доставляются в клинику в операбельном состоянии. Возникают они чаще всего в результате тупых травм, часто сочетаются с повреждением других внутренних органов, травмой черепа, костей, в связи с чем такие больные погибают на месте происшествия в первую очередь от тяжелого травматического шока. Доставленные в клинику 10 больных с подобными повреждениями также находились в терминальном состоянии и требовали срочных реанимационных мероприятий. Из них у 3 был поперечный разрыв, у 2 — расчленение печени на фрагменты и у 5 — ее размозжение. Поперечные разрывы локализовались вблизи серповидной связки или параллельно ей. При расчленении печени линии повреждения не имели определенных направлений. У 2 больных куски печени найдены свободно лежащими в брюшной полости, у остальных они были связаны между собой через капсулу или паренхиму. Размозжение печени — один из частых видов тяжелых повреждений. Ему чаще подвергаются обе доли, которые после травмы представляют собой крупнозернистую массу, состоящую из паренхимы и крови. Разрывы и трещины печени, сопровождающиеся повреждением желчного пузыря и крупных желчных протоков. Подобного рода повреждения встречались у 8,3% больных, доставленных для оперативного лечения. Эти повреждения возникают при тупых травмах значительной силы (удар тяжелым предметом, попадание под колеса автомашины, сдавление между вагонами и др.). Повреждения желчного пузыря отмечались в виде его отрыва, пропитывания его стенок кровью, разрывов желчного пузыря со вскрытием просвета и излиянием желчи в брюшную полость. Повреждение общего желчного протока отмечено нами у 2 погибших больных, оно сочеталось с отрывом желчного пузыря и пузырного протока. Разрывы локализовались в области начала холедоха и места впадения в него пузырного протока. В одном случае был продольный разрыв, в другом — косо-поперечный. Сложность для диагностики представляют небольшие разрывы желчного пузыря и желчных протоков,когда сгустки крови и имбибиция кровью окружающих тканей маскирует эти повреждения. Требуется тщательное удаление крови и сгустков с последующим осмотром, а в сомнительных случаях и рентгенологическим исследованием желчевыводящей системы на операционном столе. Изолированное повреждение желчного пузыря и внепеченочных желчных протоков. Отмечено нами только у 3 умерших (секционный материал), что подтверждает редкость подобного рода повреждений. У 2 больных был разрыв желчного пузыря у его шейки, у 1 — полный отрыв холедоха в его супрадуоденальной части. Подобные повреждения возникают при тяжелых травмах и разрывы происходят подобно разрывам полых органов (кишечник, желудок). В отрывах холедоха играет роль резкое смещение двенадцатиперстной кишки в результате травмы (И. И. Сос-новник, 1836; М. С. Архангельская Левина, 1941, и др.). У наших больных повреждение желчного пузыря и холедоха не являлись причиной смерти. Больные (2) погибли от сочетанных повреждении головного мозга, и у 1 больного был отрыв корня брыжейки тонкого кишечника. Таким образом, чаще всего встречаются повреждения печени с образованием изолированных разрывов,  сочетающихся с трещинами. Эти же повреждения встречались почти в одинаковой мере часто среди погибших в момент травмы и доставленных для оперативного лечения. На втором месте по частоте — одиночные и множественные трещины. сочетающихся с трещинами. Эти же повреждения встречались почти в одинаковой мере часто среди погибших в момент травмы и доставленных для оперативного лечения. На втором месте по частоте — одиночные и множественные трещины.Тяжесть состояния при повреждении печени обусловливается не только шоком, но и величиной кровопоте-ри, которая в свою очередь зависит как от характера повреждений, так и от времени, прошедшего с его момента. Наибольшие кровопотери отмечены при размозжении печени (до 2500 мл) и наименьшие — при суб-капсулярных и внутрипеченочных повреждениях (от 50 до 100 мл). Заживление ран печени происходит быстрее там, где меньше размозженных участков печеночной паренхимы. Лучше заживают колотые раны. Если поврежденной паренхимы небольшое количество, она рассасывается и на месте кровяного сгустка образуется соединительнотканный рубец. При обширных размозжениях образуется более грубый рубец или нагноение с возникновением различной формы и величины абсцессов печени (И. А. Криворотов, 1949; Г. Ф. Николаев, 1955; Casten, 1946, и др.). Тромбиро-ванные сосуды, располагающиеся вокруг ран печени, содержат тромбы и свободнолежащие отторгнутые печеночные клетки (рис. 91), которые, хотя и редко, но являются источни- ком эмболии легочной артерии. Так, по данным Jhonson (1959), у 6 из 207 больных с повреждением печени смерть была вызвана микроскопическими фрагментами печеночной ткани в легочной артерии. КЛИНИЧЕСКИЕ И ДРУГИЕ МЕТОДЫ ИССЛЕДОВАНИЯ Установить точный диагноз закрытого разрыва печени в большинстве случаев трудно. Проникающие ранения и закрытая травма грудной и брюшной полости часто сопровождаются повреждением нескольких 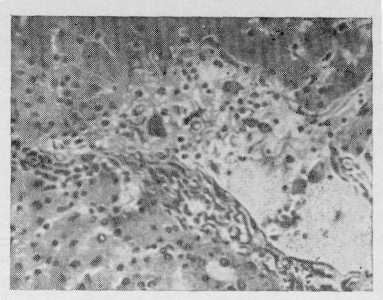 Рис. 91. Печеночные клетки в просвете ветви портальной вены. (Микрофото). органов, и клиническая картина становится смешанной. Большинство больных имеют повреждение паренхимы и разрыв капсулы, что всегда приводит к внутрибрюшным кровотечениям, сопровождающимся шоком и раздражением брюшины. Почти у 75% больных повреждение печени сопровождается шоком, который считается основным признаком в клинике ее разрывов. Характеризуется шок общей слабостью, бледностью кожных покровов и слизистых оболочек, холодным потом, частым и поверхностным дыханием, головокружением или потерей сознания, похолоданием конечностей, жаждой, понижением артериального давления, учащением пульса. Явления шока при повреждении печени являются следствием травматического раздражения рецепторов, находящихся в тканях грудной клетки, брюшной стенки, брюшинном покрове и в самой ткани печени. Состояние шока поддерживается, про-должающимсякровотечением. Особенно выраженными эти явления становятся при сочетаниях повреждения печени и других органов, сопровождающихся попаданием в брюшную полость желудочного или кишечного содержимого. Сочетающиеся с повреждением печени переломы костей таза, конечностей, ребер, повреждения легких также резко усиливают явления шока. Так, все больные с сочетанными повреждениями, доставленные в нашу клинику, находились в состоянии шока III—IV степени. У больных с изолированными повреждениями печени превалировали явления вну-трибрюшного кровотечения. Возбуждение, отмечавшееся у ряда больных в первые часы после травмы, можно отнести к эректильной фазе шока, которая вскоре (через 4— 5 часов) сменялась торпидной и характеризуется резким угнетением сознания, расстройством дыхания, падением артериального давления. Выведение больного из такого состояния было крайне сложным. Боль является почти постоянным спутником повреждения печени и может быть даже при отсутствии клинических проявлений шока. Боль обычно сильная и усугубляется дыхательными движениями. Однако отдельные больные ее вовсе не ощущают или она выражена в незначительной степени. Локализация боли—правый верхний квадрант брюшнойполости с иррадиацией в правое плечо, лопатку, правую половину шеи. Разрывы выпуклой части печени сопровождаются сильной болью в области правой лопатки и нижней половины грудной клетки. При повреждении нижней поверхности боль локализуется в печеночно-пупочной области (Г. Мондор, 1939). Симптомом центрального разрыва печени с повреждением желчных протоков считается коликообразная боль. Мы не можем утверждать, что разрывы печени всегда сопровождаются болью, не можем утверждать и обратного. Дело в том, что поступающие больные находятся, как правило, в тяжелом состоянии и локализовать боль почти у половины из них невозможно, у остальной же части боль носила различный характер и только у 1/3больных с повреждением диафрагмальной поверхности печени была сильной и отдавала в правую лопатку и правую половину тела. Дети, как правило, не предъявля ли жалоб на боль, и шок у них был выражен значительно меньше. У больных, находящихся в созна нии, отмечено усиление боли при по ворачивании туловища на левый бок так как кровь, скапливающаяся при повреждении печени больше в пра вой половине живота, перемещается влево. Поэтому положение больной на правом боку является для него более спокойным. У некоторых больных отмечалось характерное положение сидя и перемена его усиливала боль (симптом «ваньки-встаньки»). При изолированных разрывах печени редко отмечается резкая и сильная боль. Интенсивность их возрастает при одновременном повреждения полых органов брюшной полости. Клинические проявления внутри-брюшной кровопотери находятся в прямой зависимости от степени повреждения печени. При незначительных трещинах, подкапсульных, центральных гематомах, когда количество потерянной крови не превышает 3— 7 мл/кг, беспокойства, бледности кожных покровов и видимых слизистых оболочек, изменений гемодинамики мы не наблюдали. Таких больных было 10 из 72. У большинства же больных симптомы внутреннего кровотечения носили выраженный характер: прогрессирующее падение артериального давления, выраженное головокружение, особенно при перемене положения тела, бледность кожи и слизистых оболочек, а иногда цианоз губ, холодный пот и частый нитевидный пульс. Внутрибрюшное кровотечение в первые 1—2 часа после травмы дает у ряда больных замедление пульса до 48 ударов (Д. Д. Дмитрюк, 1941; Finsterer, 1920; Graham, 1927) и считается достоверным признаком повреждения печени. Среди наших больных, поступивших до 2 часов после травмы, у 15 пульс был мень-ше 55 ударов в 1 минуту, хотя у боль- ных было истечение в брюшную полость вместе с кровью желчи. У остальных 30 больных пульс был чаще 60 ударов в 1 минуту. Притупления при перкуссии живота в области правого подреберья при разрывах печени, отмеченные Terrier и Anvray (1898), мы не наблюдали. Более достоверным, хотя и поздним, признаком внутрибрюш-ного кровотечения является притупление во фланках при перкуссии брюшной стенки, а кровь, стекающая в малый таз, дает нависание передней стенки прямой кишки и повышенную чувствительность в дуг-ласовом пространстве. Особенно часто притупление удается отметить в илеоцекальной области (Н. А. Ковальский, 1930; Н. Н. Боярский, 1936, и др.). Притупление в правой подвздошной области отмечено у 32 наших больных, в обеих подвздошных областях — у 9, в нижних отделах живота и нависание передней стенки прямой кишки — у 5 больных. Вполне понятно, что степень и распространенность притупления находится в прямой зависимости от количества излившейся крови. У большинства больных с кровоизлиянием менее 500 мл мы ни разу подобного симптома не отметили. Перемещение свободной жидкости, определяемое перкуссией, является достоверным, но весьма поздним симптомом, так как для этого необходимо скопление не менее 1000 мл крови. Нами отмечен симптом перемещения жидкости у 15 больных, поступивших в поздние сроки. Иногда следствием раздражения брюшины является рвота. Некоторые к характерным симптомам относят вздутие живота (Г. Мондор, 1939). В ряде случаев разрыв печени проявляется клиническими признаками кишечной непроходимости. Температура тела не повышена. Желтуха, появляющаяся через несколько дней после разрыва печени, не является ранним симптомом. При субкапсулярном разрыве печени отмечается увеличение тупости ее в краниальном и кардиальном направлениях. Тщательный осмотр пострадавшего дает в ряде случаев указания на травму именно печеночной области — ссадины, кровоподтеки, небольшие гематомы имеют немаловажное значение в диагностике повреждений печени. У 50% пострадавших, доставленных в клинику, были обнаружены подобные изменения в области нижних отделов грудной клетки, правой реберной дуги, на спине, брюшной стенке. Колоторезаные раны могут свидетельствовать о локализации повреждений печени. Расположение их в области передней поверхности грудной клетки в нижних ее отделах, в эпигастральной области подтверждает ранение центральных сегментов печени. Локализация ран в задне-боковых отделах грудной клетки в подреберьях указывает на повреждение периферических ее отделов. Раны в эпигастрии и мезогастрии чаще говорят о повреждении нижней поверхности печени и нередко сочетаются с повреждениями желудка и поперечно-ободочной кишки. У больных, поступивших в первые часы после травмы, отмечалась лишь болезненность и легкое напряжение мышц передней брюшной стенки в области правого подреберья и правой половины живота, при более поздних поступлениях (более 4 часов) у больных наблюдалась болезненность, напряжение мьщщ передней брюшной стенки и симптомы раздражения брюшины. У детей эти симптомы появляются несколько позже, чем у взрослых. У больных с симптомами раздражения брюшины сразу после травмы или в первые часы наблюдалось, как правило, повреждение полых органов живота, крупных внутри- или внепеченочных желчных протоков или желчного пузыря с попаданием желчи в брюшную полость. При повреждении наружных желчных протоков и желчного пузыря быстро развивается желчный перитонит общего или локализованного характера с ограниченным скоплением жидкости или переполнением ею брюшной полости. При значительном истечении желчи в брюшную полость кал обесцвечивается, а при пункции брюшной полости получают желчь. Разрывы печени у новорожденного проявляются не сразу, а на 2—3-и сутки. В первое время ребенок кажется совершенно здоровым, затем картина быстро прогрессирует. Развивается шок, внутрибрюшное кровотечение определяется по нарастающему притуплению в правой половине брюшной полости, которое постепенно распространяется на всю брюшную полость. При разрывах печени во время беременности всегда есть токсикоз у матери. |
