1. ВБИ. Профилактика инфекций, связанных с медицинской помощью (. Вби. Профилактика инфекций связанных с медицинской помощью
 Скачать 327.47 Kb. Скачать 327.47 Kb.
|
|
Теоретическое занятие № 1 Тема: «ВБИ. Профилактика инфекций связанных с медицинской помощью» Цель: познакомиться с принципами инфекционного контроля в лечебно-профилактических организациях. План: 1. Понятие о внутрибольничной инфекции. 2. Звенья инфекционного процесса. 3. Профилактика внутрибольничной инфекции. 4. Безопасность медицинских работников на рабочем месте. 5. Уровни обработки рук. 6. Правила пользования защитной одеждой. 7. Новая коронавирусная инфекция COVID-19 Внутрибольничная инфекция (больничная, госпитальная, нозокомиальная) – любое клинически выраженное заболевание микробного происхождения, которое поражает пациента в результате его поступления в ЛПУ или обращения за лечебной помощью, а также заболевание сотрудника вследствие его работы в данном учреждении, вне зависимости от появления симптомов заболевания во время пребывания в ЛПУ или после выписки (Европейское региональное бюро Всемирной организации здравоохранения). Госпитальные инфекции осложняют до 30% хирургических вмешательств, удлиняют время пребывания в стационаре. Наиболее распространенные внутрибольничные инфекции в России: инфекции мочевыделительной системы; гнойно-септические инфекции; инфекции дыхательных путей; бактериемии; кожные инфекции. Внутрибольничные инфекции подразделяются на: экзогенные – когда возбудитель попадает в организм извне; эндогенные – когда возбудитель постоянно присутствует в организме Инфекционный процесс - сложный многокомпонентный процесс (цепочка событий) взаимодействия инфекционных патогенных агентов с макроорганизмом, с развитием в последующем комплекса морфологических и иммунологических изменений. Знание элементов (звеньев) инфекционного процесса помогает предотвратить ВБИ. Для возникновения инфекционного процесса необходимо наличие трёх звеньев: 1. Источник инфекции. 2. Факторы передачи возбудителя, механизм передачи, пути передачи. 3. Восприимчивый к инфекции организм человека. I звено эпидемического (инфекционного) процесса: ИСТОЧНИК ИНФЕКЦИИ Источник инфекции — живой зараженный организм (носитель, больной человек, больное животное, птица) которого является естественной средой обитания патогенных микроорганизмов, откуда они выделяются и могут заражать восприимчивый организм (человека и/или животное). Основными источниками внутрибольничной инфекции являются больные, персонал, посетители, носители. В организме человека преимущественными местами обитания ВБИ в теле человека являются: кожа (руки), носоглотка, полость рта, кишечник, мочеполовая система; во внешней среде: аппараты ИВЛ, медицинское оборудование и инструментарий, поверхности, находящиеся вблизи пациентов, предметы ухода, дезинфицирующие растворы пониженной концентрации, медикаменты, системы кондиционирования. Возбудителями ВБИ могут быть бактерии, вирусы, протозойные (простейшие), метазойные (гельминты), грибы. Основными видами микроорганизмов являются: облигатные патогенные микроорганизмы, вызывающие туберкулез, корь, скарлатину, дифтерию, кишечные инфекции (сальмонеллез и др.), гепатиты В и С и многие другие болезни; и условно-патогенная микрофлора. Среди условно-патогенной микрофлоры доминируют стафилококки (золотистый стафилококк), стрептококки, синегнойная палочка, псевдомонады, грамотрицательные бактерии и их токсины (кишечная палочка, протей и др.). Нередкими стали случаи внутрибольничного заражения грибковой инфекцией, ВИЧ-инфекцией, цитомегаловирусом, представителями простейших. II звено эпидемического (инфекционного) процесса: МЕХАНИЗМ ПЕРЕДАЧИ 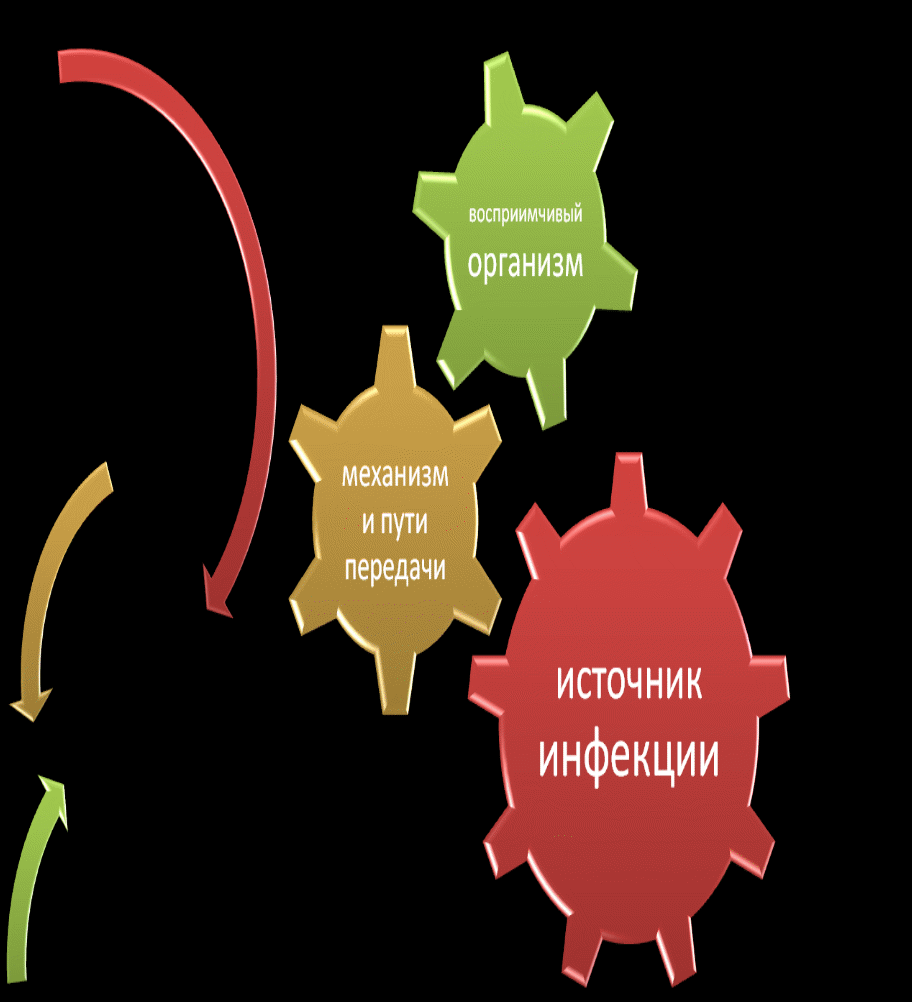 Механизм передачи инфекции — способ перехода возбудителя из зараженного организма в незараженный. Возбудитель, выделившийся из организма, попадает на различные объекты окружающей среды или в организм кровососущего переносчика. Элементы окружающей среды, обеспечивающие переход возбудителя из одного организма в другой, называют факторами передачи инфекции. Совокупность факторов передачи инфекции, обеспечивающих распространение соответствующей болезни, называют путем передачи инфекции. Механизмы и пути передачи инфекции следующие: фекально-оральный (пути: водный, контактно-бытовой,пищевой); аэрозольный (пути: воздушно-капельный, воздушно-пылевой); трансмиссивный (путь: укусы насекомых); контактный (пути: прямой, непрямой); вертикальный (путь: внутриутробный (трансплацентарный)); гемоконтактный (пути: естественный, искусственный). III звено эпидемического процесса: ВОСПРИИМЧИВЫЙ ОРГАНИЗМ Восприимчивый хозяин - организм, имеющий слабую сопротивляемость к определенному патогену. Факторы, влияющие на восприимчивость хозяина к инфекции: возраст; нарушение иммунологического статуса; хронические заболевания; недостаточное питание (алиментарное истощение); нарушения целостности кожи (ожоги, пролежни, раны); изменение нормальной микрофлоры человека (бесконтрольное и длительное применение антибиотиков, антацидной терапии); неблагоприятная окружающая среда (ионизирующее излучение, пестициды); лечебно-диагностические процедуры, хирургические вмешательства. Группы риска: пациенты с ослабленным иммунитетом; пациенты пожилого возраста; часто или длительно болеющие общесоматическими заболеваниями пациенты; хронические алкоголики, наркоманы; пациенты, бесконтрольно принимающие антибиотики, стероидные гормоны; пациенты с нарушением питания, с авитаминозами; пациенты, принимающие химиотерапию, лучевую терапию; пациенты с обширными хирургическими вмешательствами; пациенты, которым проводятся инвазивные манипуляции; недоношенные новорождённые. Комплекс факторов, влияющих на рост внутрибольничных инфекций: 1. Создание крупных больничных комплексов со своеобразной экологией: большой плотностью населения, представленного ослабленными пациентами, медицинским персоналом, постоянно общающимся с ними; интенсивными миграционными процессами, замкнутостью окружающей среды (палаты, кабинеты), своеобразием её микробиологической характеристики (циркуляция ряда штаммов условно-патогенной микрофлоры); формирование мощного искусственного механизма передачи возбудителя инфекции, связанного с инвазивными вмешательствами лечебными диагностическими процедурами, использованием медицинской аппаратуры; повышение оборота койки в связи с внедрением новых медицинских технологий. 2. Активизация естественных механизмов передачи возбудителей инфекционных болезней (воздушно-капельного и контактно-бытового). 3. Наличие постоянных источников возбудителей заболеваний в виде поступающих в стационар лиц, у которых инфекция наслаивается на основные заболевания в стационаре, и медицинский персонал. 4. Широкое применение антибиотиков и химиопрепаратов, способствующее появлению лекарственно - устойчивых микроорганизмов. 5. Формирование внутригоспитальных штаммов микроорганизмов, устойчивых к лекарственным препаратам и неблагоприятным факторам окружающей среды, в т.ч. дезинфектантам, антисептикам. 6. Возрастание роли населения, где состояние неспецифических защитных сил организма снижено (дети, пожилые люди). 7. Ухудшение эпидобстановки среди населения: рост заболеваемости ВИЧ - инфекцией, туберкулёзом, вирусными гепатитами. 8. Снижение иммунитета у населения земного шара, связанно с бурным научно-техническим процессом и загрязнением окружающей среды, гиподинамией, стрессом, воздействий шума, вибрации, магнитного поля. 9. Все более широкое использование сложной техники для диагностики и лечения, которая требует особых методов стерилизации. Эти приборы нередко приводят к травмам слизистой и формируют «ворота» для возбудителей инфекции. 10. Несвоевременная санация очагов инфекции, отсутствие или недостаток профилактических и противоэпидемических мероприятий. 11. Нарушения санитарно-гигиенического режима в лечебных учреждениях, приводящие к вспышкам ИСМП. Профилактика внутрибольничных инфекций Организация профилактики ВБИ включает в себя обширный комплекс санитарно-гигиенических и противоэпидемических мероприятий: 1. правильная организация приема пациентов при поступлении в стационар; 2. правильно организованная система ухода за пациентами, исключающая возможность как переноса инфекции медицинским персоналом, так и заноса извне; 3. строе соблюдение требований действующих директивных документов по профилактике ВБИ: СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность»; 4. своевременная изоляция больных с подозрениями на инфекционное заболевание; 5. контроль за состоянием здоровья медицинского персонала; 6. повышение квалификации медицинского персонала; 7. соблюдение санитарно-эпидемического режима и повышение санитарной культуры медицинского персонала. Санитарно-эпидемиологический режим – комплекс мероприятий, осуществляемый в ЛПУ с целью предупреждения ВБИ и создания оптимальных гигиенических условий пребывания пациентов и быстрейшего их выздоровления. Воздействие на разные звенья эпидемического процесса 1. Мероприятия в отношении источника инфекции: своевременное выявление инфекционных больных (носителей); изоляция больного (носителя); регистрация; лечение; дератизация; лечение больных домашних животных; отстрел диких животных 2. Мероприятия в отношении механизма передачи: дезинфекция; дезинсекция 3. Мероприятия в отношении восприимчивого коллектива: выявление контактных лиц; карантин в очаге на период максимального инкубационного периода; обследование контактных лиц; проведение профилактических прививок. Безопасность медицинских работников на рабочем месте Риску профессионального заболевания гепатитом «В», «С» и ВИЧ-инфекцией чаще всего подвержены медицинские работники, контактирующие с различными биологическими субстратами: кровь и ее компоненты; спермой; вагинальным секретом; слюной; слезами; потом; грудным молоком инфицированной женщины. Заражение медицинского персонала кровью или другими биологическими жидкостями может произойти при выполнении инвазивных процедур; соприкосновении со слизистыми оболочками; соприкосновении с поврежденной кожей пациентов; контакте с поверхностями, загрязненными кровью или другими биологическими жидкостями. Каждого пациента необходимо рассматривать как потенциально инфицированного ВИЧ и другими инфекциями, передаваемыми с биологическими жидкостями. Действия медицинской сестры при угрозе инфицирования мыть руки до и после контакта с пациентом, использовать специальную одежду: халат, шапочку, перчатки, маску, очки; рассматривать биологические субстраты пациента как потенциально инфицированные при выполнении манипуляций, заборе материала для исследований, смене постельного и нательного белья; иметь на рабочих местах контейнеры с дезинфектантами для инструментария, предметов ухода и перевязочного материала; осуществлять транспортировку биологических субстратов в специальных контейнерах. Уровни мытья рук Обработка рук — это простой, но очень важный метод профилактики ВБИ. Правильная и своевременная обработка рук является залогом безопасности медицинского персонала и пациентов. Для достижения эффективного мытья и обеззараживания рук необходимо соблюдать следующие условия: коротко подстриженные ногти, отсутствие лака на ногтях, отсутствие искусственных ногтей, отсутствие на руках колец, перстней и других ювелирных украшений. Для высушивания рук применяют чистые тканевые полотенца или бумажные салфетки однократного использования, при обработке рук хирургов – только стерильные тканевые. Выделяют три уровня обработки рук: 1) Социальный уровень (механическая обработка рук); Механическая обработка рук Цель социального уровня обработки рук — механическое удаление с кожи большей части транзиторной микрофлоры (антисептики не применяются). Подобная обработка рук проводится: после посещения туалета; перед едой или перед работой с продуктами питания; перед и после физического контакта с пациентом; при любом загрязнении рук. 2) Гигиенический уровень (обработка рук с применением кожных антисептиков); Гигиеническая обработка рукЦель гигиенической обработки — уничтожение резидентной микрофлоры с поверхности кожи рук при помощи кожных антисептиков. Целесообразно использовать спиртосодержащие кожные антисептики (70% раствор этилового спирта; 0,5% раствор хлоргексидина биглюконата в 70% этиловом спирте, АХД-2000 специаль, Стериллиум, Стеримакс и др.). Подобная обработка рук проводится: перед непосредственным контактом с пациентом; после контакта с неповрежденной кожей пациента; после контакта с секретами или экскрементами организма, слизистыми оболочками, повязками; перед выполнением различных манипуляций по уходу за пациентом; после контакта с медицинским оборудованием и другими объектами, находящимися в непосредственной близости от пациента; после лечения пациентов с гнойными воспалительными процессами, после каждого контакта с загрязненными поверхностями и оборудованием. Гигиеническая обработка рук состоит из двух этапов: А – гигиеническое мытье рук мылом и водой для удаления загрязнений и снижения количества микроорганизмов; Б – обработка рук кожным антисептиком для снижения количества микроорганизмов до безопасного уровня. Для мытья рук применяют жидкое мыло с помощью дозатора (диспенсера). Вытирают руки индивидуальным полотенцем (салфеткой), предпочтительно одноразовым. 3) Хирургический уровень (особая последовательность действий при обработке рук, увеличение времени обработки, площади обработки с последующим одеванием стерильных перчаток). Хирургическая обработка рук Цель хирургического уровня обработки рук — минимизация риска нарушения операционной стерильности в случае повреждения перчаток. Правила пользования защитной одеждой - Халаты, фартуки – используются для ухода, предупреждающего передачу инфекции, и подлежат смене после каждой такой процедуры, как смена постельного или нательного белья пациента. - Медицинские перчатки – используются чистые или стерильные. Их надевают: при контакте с любой биологической жидкостью, контаминированной микроорганизмами или нет; нарушении целостности кожи как пациента, так и медицинского персонала; необходимости работать с материалами и предметами медицинского назначения, загрязненными кровью или другими биологическими жидкостями; обслуживании одного пациента, после соприкосновения с различными биологическими жидкостями. - Маски – обеспечивают минимальную защиту от микроорганизмов, передающихся воздушно-капельным путем, и попадания жидких сред пациента при их разбрызгивании. Используются четырехслойные марлевые маски, маски из материала, обеспечивающего хорошую фильтрацию микроорганизмов (из нетканого материала). Маску все равно нужно надевать, но носить ее непрерывно можно не более 2 часов. При увлажнении от выдыхаемого воздуха ее следует сменить раньше. - Защитные очки и щитки – защищают глаза, рот, нос от попадания в них крови и других биологических жидкостей. - Обувь и медицинские шапочки – не защищают от инфекции. Новая коронавирусная инфекця COVID-19 Коронавирусы (Coronaviridae) – это большое семейство РНК- содержащих вирусов, способных инфицировать человека и некоторых животных. У людей коронавирусы могут вызвать целый ряд заболеваний – от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома (ТОРС). В настоящее время известно о циркуляции среди населения четырех коронавирусов (HCoV-229E, -OC43, -NL63 и -HKU1), которые круглогодично присутствуют в структуре ОРВИ, и, как правило, вызывают поражение верхних дыхательных путей легкой и средней степени тяжести. По результатам серологического и филогенетического анализа коронавирусы разделяются на четыре рода: Alphacoronavirus, Betacoronavirus, Gammacoronavirus и Deltacoronavirus. Естественными хозяевами большинства из известных в настоящее время коронавирусов являются млекопитающие. Новый коронавирус SARS-CoV-2 представляет собой одноцепочечный РНК-содержащий вирус, относится к семейству Coronaviridae, относится к линии Beta-CoV B. Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV). Коронавирус SARS-CoV-2 предположительно является рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом. Генетическая последовательность SARS-CoV-2 сходна с последовательностью SARS-CoV по меньшей мере на 79%. Вирус не устойчив во внешней среде, разрушается под действием дезинфицирующих средств, разрушается при температуре 37 °С за 10-15 минут, хорошо переносит замораживание, мгновенно разрушается при температуре 56 °С. сь ь лм ь р орпп о рорлл лллоол ло о Входные ворота возбудителя – эпителий верхних дыхательных путей и эпителиоциты желудка и кишечника. Начальным этапом заражения является проникновение SARS-CoV-2 в клетки-мишени, имеющие рецепторы ангиотензинпревращающего фермента II типа (ACE2). Основной и быстро достижимой мишенью являются альвеолярные клетки II типа (AT2) легких, что определяет развитие пневмонии. Также обсуждается роль CD147 в инвазии клеток SARS-CoV-2. Диссеминация SARS-CoV-2 из системного кровотока или через пластинку решетчатой кости (Lamina cribrosa) может привести к поражению головного мозга. Гипосмия у больного на ранней стадии заболевания может свидетельствовать о поражении ЦНС. Природный резервуар неизвестен (вероятно, дикие животные). SARS-CoV-2 является рекомбинантным вирусом между коронавирусом летучей мыши и коронавирусом неизвестного происхождения. Источник инфекции - больной человек (в инкубационном периоде, в разгар болезни), не исключено бессимптомное носительство с возможностью передачи от клинически здорового человека контактным лицам. Передача инфекции осуществляется воздушно-капельным, воздушно-пылевым и контактным путями. Ведущим путем передачи SARS-CoV-2 является воздушно-капельный, который реализуется при кашле, чихании и разговоре на близком (менее 2 метров) расстоянии. Контактный путь передачи осуществляется во время рукопожатий и других видах непосредственного контакта с инфицированным человеком, а также через пищевые продукты, поверхности и предметы, контаминированные вирусом. Известно, что при комнатной температуре SARS-CoV-2 способен сохранять жизнеспособность на различных объектах окружающей среды в течение 3 суток. Возможен фекально-оральный механизм передачи вируса. РНК SARS-CoV-2 обнаруживалась при исследовании образцов стула больных. Нуклеокапсидный белок COVID-19 был обнаружен в цитоплазме эпителиальных клеток желудка, двенадцатиперстной кишки и прямой кишки. Существует потенциальный риск вертикального механизма передачи коронавируса от матери к плоду. Инкубационный период: от 2 до 14 суток (в среднем 5-7 суток). Заболевание имеет острое начало. Первые симптомы могут появляться до значимого повышения температуры тела. Клинические симптомы: повышение температуры тела, кашель сухой или с небольшим количеством мокроты, одышка, миалгии и утомляемость, ощущение заложенности в грудной клетке. Клинические проявления: ОРВИ легкого течения, пневмония, в т.ч. с ОДН, ОРДС, сепсис, септический шок. Основные нормативные документы в области профилактики и борьбы с угрозой распространения новой коронавирусной инфекции COVID-19 1. Временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» Версия 5 от 08.04.2020 г. 2. Приказ Минздрава России от 19.03.2020 г. №198 н «О временном порядке организации работы медицинских организаций в целях реализации мер по профилактике и снижению рисков распространения новой коронавирусной инфекции (COVID-19) с изменениями от 27.03.2020г. и 02.04.2020 г. 3. ФЗ от 30.03.1999 г. № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения». 4. ФЗ от 21.11.2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации». 5. СП «Санитарная охрана территории Российской Федерации» СП 3.4.2318-08 и СП 3.4.2366-08 «Изменения и дополнения № 1» к СП 3.4.2318-08. 6. СП «Санитарная охрана территорий государств-участников Содружества Независимых Государств» (утверждены решением Совета по сотрудничеству в области здравоохранения СНГ от 3 июня 2005 г.). 7. МУ 3.4.2552-09 «Организация и проведение первичных противоэпидемических мероприятий в случаях выявления больного (трупа), подозрительного на заболевания инфекционными болезнями, вызывающими чрезвычайные ситуации в области санитарно-эпидемиологического благополучия населения». 8. МУК 4.2.2870-11 «Порядок организации и проведения лабораторной диагностики холеры для лабораторий территориального, регионального и федерального уровней». 9. МУ 3.4.3008-12 «Порядок эпидемиологической и лабораторной диагностики особо опасных, «новых» и «возвращающихся» инфекционных болезней». 10. Приказ МЗ РФ от 18.07.2013 г. № 475 «О предоставлении информации об инфекционной и паразитарной заболеваемости». Профилактика коронавирусной инфекции Мероприятия по предупреждению завоза и распространения COVID-19 на территории Российской Федерации регламентированы Распоряжениями Правительства РФ. Мероприятия по недопущению распространения COVID-19 в медицинских организациях проводятся в соответствии с приказом Минздрава России от 19.03.2020 №198н «О временном порядке организации работы медицинских организаций в целях реализации мер по профилактике и снижению рисков распространения новой коронавирусной инфекции COVID-19)» (с дополнениями). В настоящее время средства специфической профилактики новой коронавирусной инфекции находятся в стадии разработки. Неспецифическая профилактика представляет собой мероприятия, направленные на предотвращение распространения инфекции, и проводится в отношении источника инфекции (больной человек), механизма передачи возбудителя инфекции, а также потенциально восприимчивого контингента (защита лиц, находящихся и/или находившихся в контакте с больным человеком). Мероприятия в отношении источника инфекции: • изоляция больных и лиц с подозрением на заболевание; • назначение этиотропной терапии. Мероприятия, направленные на механизм передачи возбудителя инфекции: • соблюдение правил личной гигиены (мыть руки с мылом, использовать одноразовые салфетки при чихании и кашле, прикасаться к лицу только чистыми салфетками или вымытыми руками); • использование одноразовых медицинских масок, которые должны сменяться каждые 2 часа; • использование СИЗ для медработников; • проведение дезинфекционных мероприятий; • утилизация медицинских отходов класса В; • транспортировка больных специальным транспортом. Мероприятия, направленные на восприимчивый контингент: - элиминационная терапия, представляющая собой орошение слизистой оболочки полости носа изотоническим раствором хлорида натрия, обеспечивает снижение числа как вирусных, так бактериальных возбудителей инфекционных заболеваний; - использование лекарственных средств для местного применения, обладающих барьерными функциями; - своевременное обращение в медицинские организации в случае появления симптомов острой респираторной инфекции является одним из ключевых факторов профилактики осложнений. |
