коллок уход. 1. Организация работы лечебных учреждений для взрослого населения. Типы лечебных учреждений. Особенности работы лечебных учреждений для взрослого населения (диспансеры, хосписы, санатории, дома престарелых, дома сестринского ухода)
 Скачать 1.41 Mb. Скачать 1.41 Mb.
|
|
Лихорадка Повышение температуры тела более 37 °С - лихорадка - возникает в результате воздействия на организм различных биологически активных веществ - так называемых пирогенов, в качестве которых могут выступать чужеродные белки (микробы, их токсины, сыворотки, вакцины), продукты распада тканей при травме, ожоге, воспалительном процессе, ряд лекарственных веществ и др. Повышение температуры тела на 1 °С сопровождается увеличением ЧДД на 4 дыхательных движения в минуту и учащением пульса на 8-10 в минуту у взрослых и до 20 в минуту у детей. Лихорадка - защитно-приспособительная реакция организма, возникающая в ответ на действие патогенных раздражителей и выражающаяся в перестройке терморегуляции с целью поддержания более высокого, чем в норме, уровня теплосодержания и температуры тела. В основе повышения температуры лежат изменения терморегуляции, связанные со сдвигами в обмене веществ (накоплением пирогенов). Чаще всего лихорадка возникает при инфекционных заболеваниях, но повышение температуры может иметь и чисто неврогенное происхождение (в этом случае повышение температуры тела не связано с накоплением пирогенов). Очень опасной (смертельной) может быть генетически обусловленная гиперергическая реакция детей на наркоз. Типы лихорадок в зависимости от величины температуры тела По высоте (степени) подъёма температуры тела различают следующие лихорадки. • Субфебрильная - температура тела 37-38 °С; обычно связана с консервацией тепла и задержкой его в организме в результате снижения теплоотдачи независимо от наличия или отсутствия воспалительных очагов инфекции. • Умеренная (фебрильная) - температура тела 38-39 °С. • Высокая (пиретическая) - температура тела 39-41 "С. • Чрезмерная (гиперпиретическая) - температура тела более 41 °С. Гиперпиретическая лихорадка опасна для жизни, особенно у детей. Гипотермией называют температуру ниже 36 "С.. Стадии лихорадки В развитии лихорадки выделяют три стадии. 1. Стадия подъёма температуры тела: преобладают процессы теплообразования (за счёт уменьшения потоотделения и сужения сосудов кожи понижается теплоотдача). Больной в этот период мёрзнет, испытывает озноб, головную боль, чувство «ломоты» в суставах и мышцах; могут появиться побледнение и синюшность конечностей. 2. Стадия постоянно высокой температуры тела:характерно относительное постоянство температуры тела с поддержанием её на высоком уровне(процессы теплоотдачи и теплообразования уравновешиваются). Больной жалуется на чувство жара, головную боль, сухость во рту, беспокоен; возможно затемнение сознания. Нередко развиваются учащение дыхания (тахипноэ), частое сердцебиение (тахикардия) и понижение АД (артериальная гипотензия). 3. Стадия падения температуры тела:при снижении температуры тела преобладают процессы теплоотдачи. В зависимости от характера снижения температуры тела различают лизис - медленное падение температуры тела в течение нескольких суток и кризис - быстрое падение температуры тела в течение 5-8 ч. Кризис опасен возможностью развития острой сосудистой недостаточности. Особенности ухода за лихорадящими больными Принципы ухода за лихорадящими больными в зависимости от стадии (периода) лихорадки можно кратко сформулировать следующим образом: в первый период лихорадки необходимо «согреть» больного, во второй период лихорадки следует «охладить» больного, а в третий период необходимо предупредить падение АД и сердечно-сосудистые осложнения. Первый период лихорадки. При резком и внезапном повышении температуры тела больной ощущает озноб, боль в мышцах, головную боль, не может согреться. Медицинская сестра должна уложить больного в постель, хорошо укрыть его тёплым одеялом, к ногам положить грелку; следует обеспечить больному обильное горячее питьё (чай, настой шиповника и др.); необходимо контролировать физиологические отправления, не допускать сквозняков, обеспечить постоянное наблюдение за больным. Второй период лихорадки. При постоянно высокой температуре тела больного беспокоит чувство жара; могут наступить так называемые ирритативные расстройства сознания, обусловленные выраженным возбуждением ЦНС, - проявления интоксикационного делирия: ощущение нереальности происходящего, галлюцинации, психомоторное возбуждение (бред; больной «мечется» в постели). Необходимо накрыть больного лёгкой простынёй, на лоб положить холодный компресс или подвесить над головой пузырь со льдом; при гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин, регулярно их меняя). Ротовую полость следует периодически обрабатывать слабым раствором соды, губы - вазелиновым маслом. Необходимо обеспечить больному обильное прохладное питьё (настой шиповника, соки, морсы и др.). Питание проводят по диете № 13. Следует контролировать АД, пульс. Необходимо следить за физиологическими отправлениями, подкладывать судно, мочеприёмник. Обязательно проведение профилактики пролежней. Необходимы обеспечение постоянного наблюдения за лихорадящим пациентом, строгое соблюдение постельного режима. Третья стадия лихорадки. Снижение температуры тела может быть постепенным (литическим) или быстрым (критическим). Критическое падение температуры тела сопровождается обильным потоотделением, общей слабостью, бледностью кожных покровов, может развиться коллапс (острая сосудистая недостаточность). Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм рт. ст. и менее. Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса. При критическом падении температуры тела медицинская сестра должна срочно позвать врача, приподнять ножной конец кровати и убрать подушку из-под головы, хорошо укрыть больного одеялами, к рукам и ногам пациента приложить грелки, дать увлажнённый кислород, следить за состоянием его нательного и постельного белья (по мере необходимости бельё нужно менять, иногда часто), контролировать АД, пульс. 36. Антропометрия. Антропометрические данные. Техника взвешивания и измерения роста. Измерение окружности грудной клетки, окружности. Нормативы показателей. Типы телосложения. Если больной находится в удовлетворительном состоянии, проводят антропометрию. Антропометрия – оценка телосложения человека путёмизмерения ряда параметров, из которых основными (обязательными) выступают рост, масса тела иокружность грудной клетки. Медицинская сестра регистрирует необходимые антропометрическиепоказатели на титульном листе медицинской карты стационарного больного; при проведении измерений палатной медицинской сестрой в отделении результаты измерений фиксируют в температурном листе. Измерение роста больного Необходимое оснащение. • Ростомер. • Салфетки одноразовые (желательно). Порядок выполнения процедуры. 1. Подложить на площадку ростомера (под ноги пациента) сменную салфетку. 2. Поднять планку ростомера и предложить больному встать (без обуви) на площадку ростомера. 3. Поставить больного на площадку ростомера; к вертикальной планке ростомера должны плотно прилегать затылок, позвоночник в области лопаток, крестец и пятки пациента; голова должна быть в таком положении, чтобы козелок уха и наружный угол глазницы находились на одной горизонтальной линии. 4. Опустить планку ростомера на темя больного и определить по шкале рост пациента по нижнему краю планки. 5. Помочь больному сойти с площадки ростомера и убрать салфетку. Определение массы тела (веса) больного Необходимое оснащение. • Медицинские весы. • Салфетки одноразовые. Измерять массу тела (вес) больного следует утром, после посещения им туалета (после освобождения кишечника и опорожнения мочевого пузыря) и до завтрака. Порядок выполнения процедуры. 1. Подложить на площадку весов (под ноги пациента) сменную салфетку. 2. Открыть затвор весов и отрегулировать их: уровень коромысла весов, на котором все гири находятся в «нулевом положении», должен совпадать с контрольной отметкой – «носиком» весов в правой части весов. 3. Закрыть затвор весов и предложить больному встать (без обуви) в центр площадки весов. 4. Открыть затвор и определить массу больного, передвигая гири на двух планках коромысла до тех пор, пока коромысло не встанет вровень с контрольной отметкой медицинских весов. 5. Закрыть затвор. 6. Помочь больному сойти с весов и убрать салфетку. 7. Записать данные измерения. Сегодня всё большее распространение получают электронные весы (с дискретностью 50–100 г), имеющие совмещённый с платформой дисплей (или выносной блок дисплея). Сегодня в клинической практике широко применяют расчёт так называемого индекса массы тела (ИМТ), или индекса Кетле, который в определённом смысле можно считать весоростовым показателем. ИМТ вычисляется по формуле: ИМТ = масса тела (кг) / рост (м) х рост (м). Идеальный ИМТ – 24 кг/м2. При таком ИМТ показатель смертности человека минимален. ИМТ более 30 кг/м2 свидетельствует об ожирении, менее 18 кг/м2 – о недостаточной массе тела. Определение окружности грудной клетки Необходимое оснащение. • Измерительная мягкая сантиметровая лента. • 70% раствор спирта. Порядок выполнения процедуры. 1. Поставить больного в удобное для измерения положение (измерять по возможности стоя). 2. Наложить измерительную ленту следующим образом: сзади туловища – на уровне нижних углов лопаток, спереди – у мужчин на уровне сосков, у женщин – на уровне IV ребра над молочными железами. 3. Снять показания с сантиметровой ленты во время «покоя» и при необходимости допуская движение сантиметровой ленты – при максимальном вдохе и выдохе больного. 4. Продезинфицировать спиртом измерительную ленту. Типы телосложения При исследовании человека определяют так называемый конституциональный тип, или конституцию человека. Конституцией называют совокупность морфологических и функциональных особенностей человека, возникшую на основе наследственных и приобретённых свойств и определяющую реактивность организма. В практической медицине конституциональный тип фактически оценивают по телосложению человека. Телосложение – одно из проявлений конституции. Многовековой опыт медицины позволил врачам связывать структурные особенности организма, которые лежат в основе распознавания того или иного конституционального типа телосложения, с предрасположенностью к тем или иным заболеваниям. Известны три конституциональных типа (типа телосложения). • Астенический тип конституции. Астеническая конституция человека выражается в относительном преобладании продольных размеров тела над поперечными (в сравнении с соотношением продольных и поперечных размеров тела у нормостеников). Такие люди обычно худые, конечности и грудная клетка у них удлинены, надчревный (эпигастральный) угол острый; они склонны к развитию язвенной болезни желудка и двенадцатиперстной кишки, туберкулёза лёгких. • Гиперстенический тип конституции. У гиперстеников отмечают относительно большее преобладание поперечных размеров тела над продольными (в их соотношении), грудная клетка широкая, надчревный угол тупой. Эти люди склонны к нарушениям обмена веществ (жирового, углеводного), страдают ожирением, подагрой, атеросклерозом, ишемической болезнью сердца (ИБС), артериальной гипертензией. • Нормостенический тип конституции. Телосложение нормостеников характеризуется пропорциональным, правильным (наиболее распространённым) соотношением размеров тела в длину и ширину, надчревный угол у них прямой (примерно равен 90°). 37. Оценка общего состояния и наблюдение за больным. Оценка сознания. Положение пациента в постели, двигательный режим. Общая оценка состояния больного. Для общей оценки состояния больного медицинская сестра должна определить следующие показатели. • Общее состояние больного. • Положение больного в постели. • Состояние сознания больного. • Антропометрические данные. Оценку общего состояния (степени тяжести состояния) осуществляют после комплексной оценки больного (с применением к< объективных, так и субъективных методов исследования). 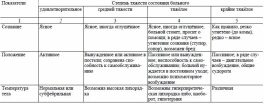 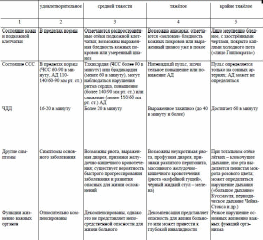  Общее состояние может быть определено следующими градациями. • Удовлетворительное. • Средней тяжести. • Тяжёлое. • Крайне тяжёлое (предагональное). • Терминальное (агональное). • Состояние клинической смерти. Степень тяжести состояния больного обусловливается комплексом структурно-функциональных изменений жизненно важных органов и определяет показания к госпитализации, способ транспортировки пациента, необходимый объём лечебных и диагностических мероприятий и вероятный прогноз (исход) заболевания. При терминальном состоянии сознание угасает, мышцы расслаблены, рефлексы исчезают, роговица мутная, нижняя челюсть отвисает. Пульс не прощупывается, АД не определяется, тоны сердца не выслушиваются (но на ЭКГ регистрируют электрическую активность сердца). Дыхание редкое периодическое. Такое состояние (агония) длится от нескольких минут до нескольких часов. Клиническая смерть – пограничное между смертью и жизнью состояние, когда отсутствуют видимые признаки жизни (сердечная деятельность, дыхание), угасают функции нервной системы, но продолжаются обменные процессы в тканях. На ЭКГ регистрируют изоэлектрическую линию (прямую линию) или беспорядочные волны фибрилляции желудочков. Продолжительность состояния клинической смерти составляет несколько минут (5-6 мин), и своевременные реанимационные мероприятия могут вернуть человека к жизни. Непосредственно перед смертью у больного могут развиться судороги, непроизвольные мочеиспускание и дефекация. Биологическая смерть – необратимое прекращение физиологических процессов в органах и тканях, при котором реанимация невозможна. Биологическую смерть устанавливает врач при констатации следующих признаков: отсутствие спонтанных движений, сокращений сердца и пульса на крупных артериях, дыхания, реакции на болевые раздражители, роговичного рефлекса (роговичный рефлекс – непроизвольное смыкание век при прикосновении к роговице). Регистрируют максимальное расширение зрачков и отсутствие их реакции на свет. Абсолютно достоверными признаками биологической смерти являются: • снижение температуры тела до 20 °С; • появление трупных пятен; • появление мышечного окоченения. Положение пациента в постели Варианты положения пациента в постели: • активное – больной произвольно, самостоятельно меняет положение в постели исходя из своих потребностей; • пассивное – больной неподвижен, из-за резкой слабости не может самостоятельно изменить своё положение в кровати, также при бессознательном состоянии больного; • вынужденное – больной принимает позу, облегчающую его состояние 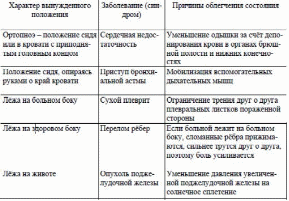 Состояние сознания Различают четыре вида состояния сознания: ясное, ступор, сопор, кому  38. Исследование пульса, его оценка (частота, симметричность, ритмичность, напряжение,наполнение). Особенности данных показателей у больных пожилого и старческого возрастов. Артериальный пульс - периодические (ритмические) колебания стенок артерий, обусловленные изменением их кровенаполнения в результате работы сердца. Ритмичность пульса - её оценивают по регулярности следующих друг за другом пульсовых волн. Если интервалы между ними равны, то пульс считают правильным (ритмичный), если различны – неправильным (аритмичнй). При мерцательной аритмии («сердечном бреде») ЧСС может быть больше числа пульсовых волн. В такихслучаях возникает дефицит пульса, который обязательно следует подсчитывать. Например, убольного при аускультации тонов сердца определено 98 сердечных сокращений в минуту, а пульсна лучевой артерии составил 78 в минуту, следовательно, дефицит пульса равен 20. Частота пульса - её определяют путём подсчёта числа пульсовых волн в минуту. В норме частота пульса колеблется от 60 до 90 в минуту и может изменяться в широких пределах в зависимости от пола, возраста, температуры воздуха и тела, уровня физической нагрузки. Наиболее частый пульс отмечают у новорождённых. В возрасте 25-60 лет пульс остаётся относительно стабильным. У женщин пульс чаще, чем у мужчин; у спортсменов и людей тренированных, а также у пожилых пульс реже. Учащение пульса происходит в вертикальном положении, при физических нагрузках, повышении температуры тела, сердечной недостаточности, нарушениях сердечного ритма и т.д. Пульс с частотой менее 60 в минуту называют редким, более 90 в минуту - частым. Напряжение пульса - оно определяется той силой, которую нужно приложить для полного пережатия артерии. Если пульс исчезает при умеренном сдавлении лучевой артерии, то такой пульс характеризуют как пульс удовлетворительного напряжения; при сильном сдавлении пульс оценивают как напряжённый, при лёгком – ненапряжённый (мягкий). По напряжению пульса можно ориентировочно оценить АД внутри артерии: при высоком давлении пульс напряжённый, или твёрдый, при низком - мягкий. |
