обезболивание. Обезболивание НОВОЕ СУКА НА ХУЙ. 1. Препараты для местного обезболивания Используются
 Скачать 0.54 Mb. Скачать 0.54 Mb.
|
|
1. Препараты для местного обезболивания Используются: ультракаин – в чистом виде или с эпинефрином, сужающим сосуды и обеспечивающим пролонгирующий эффект; убистезин – по действию подобен эпинефринсодержащему ультракаину; септанест – альтернатива убистезин и ультракаину, содержит консерванты; скандонест – для пациентов, которым противопоказаны лекарства с эпинефрином и адреналином в составе (в том числе подходит для астматиков, гипертоников, диабетиков). Первые три наименования – это препараты на основе артикаина – сильнодействующего анестетика, получившего широчайшее применение в стоматологии. Уколы выполняются специальным карпульными шприцами с тончайшими иглами – диаметром лишь 0,3 мм. Они в два раза тоньше обычных медицинских игл и практически не ощущаются пациентами. Для обеспечения максимально долгого анестетического эффекта также используется бупивакаин – он «работает» до 13 часов, но при этом высоко токсичен. Для аппликационной анестезии рекомендованы спреи, мази и гели с бензокаином, тетракаином, лидокаином – Камистад, Перилен ультра, Ксилонор, Перил-спрей и пр. А вот для инъекций в современных клиниках лидокаин уже не используют – равно, как и новокаин, тримекаин – они слишком токсичны и имеют низкую эффективность. 2. Методы местного обезболивания. Показания и противопоказания. Инфильтрационная: внутрикостная, интралигаментарная, внутрипульпарная, внутриперегородочная (интрасептальная). Инфильтрационная анестезия – разновидность местного наркоза. Пациенты часто называют его «заморозкой». Именно этот метод чаще всего используется при высверливании кариозных тканей и лечении каналов, удалении зубов. В отличие от других видов местной анестезии, инфильтрационная действует практически сразу, анестетики применяются в более безопасных для здоровья концентрациях и выводятся из организма быстро. Проводниковая анестезия – это один из методов местного обезболивания. При проводниковой анестезии блокируется нервная передача импульсов в тех частях тела, в которых происходит лечебная манипуляция - это подразумевает полное обезболивание нужного участка. Проводниковая анестезия относится к разновидностям регионарной анестезии. Проводниковая: 1-центральная: блокада верхнечелюстного нерва, нижнечелюстного нерва. 2-периферическая: На н.ч.: мандибулярная, торусальная, ментальная. На в.ч.:подглазничная, туберальная, резцовая, нёбная. 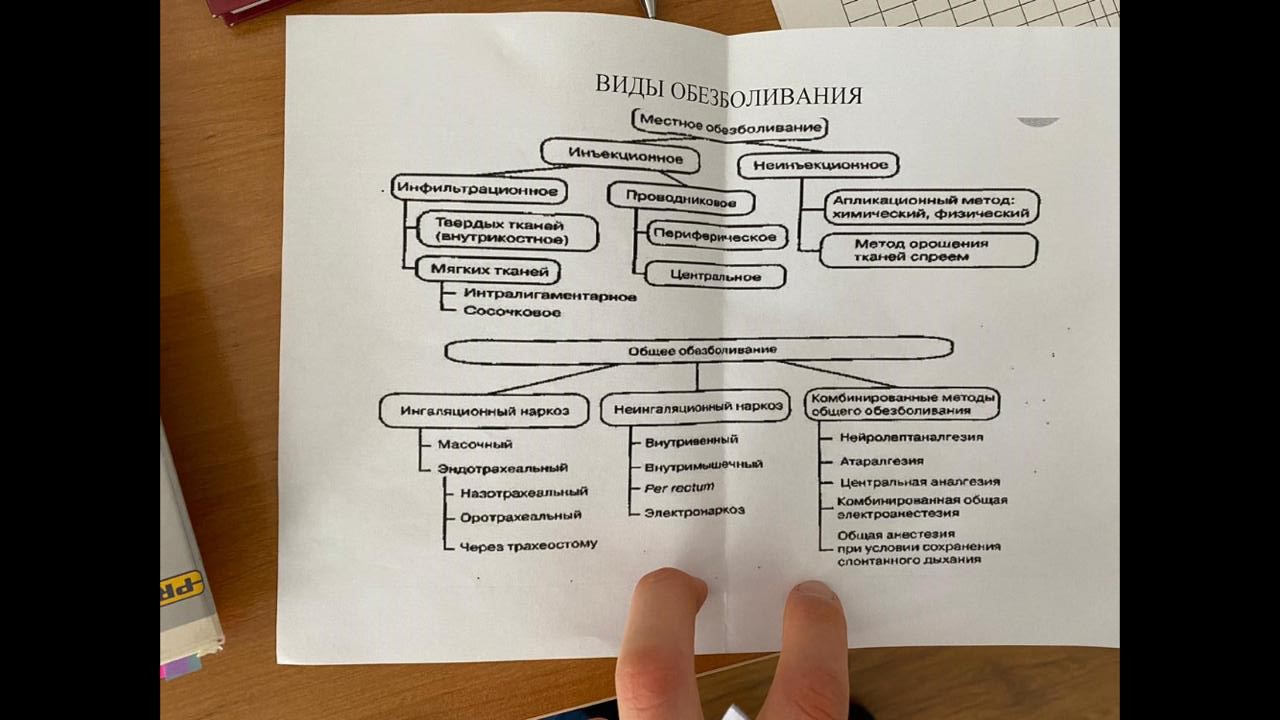 Показания: Амбулаторные операции, небольшие оперативные вмешательства, у пожилых людей с сердечно-сосудистыми и дыхательными заболеваниями Противопоказания: повышенная чувствительность к анестетикам, психические заболевания, резкое нервное возбуждение, ранний детский возраст до 10, отказ больного, беременность, гипертонический кризис. 3. Интенсивная терапия соматических осложнений. Правовая ответственность врача. 4. Реанимационные мероприятия в практике врача-стоматолога Реанимационные мероприятия складываются из базового комплекса сердечно-легочной реанимации (СЛР) и специализированной реанимационной помощи. Базовый комплекс сердечно-легочной реанимации должен быть начат немедленно независимо от условий любым медицинским работником, в том числе и стоматологом. Он предусматривает восстановление проходимости дыхательных путей, искусственную вентиляцию легких, искусственное поддержание кровообращения путем закрытого массажа сердца. Специализированная реанимационная помощь предполагает введение лекарственных средств и электрокардиографический контроль эффективности проводимых мероприятий, дефибрилляцию сердца, интенсивную терапию в постреанимационном периоде, направленную на нормализацию функций организма. Ее проводят врачи специализированной службы. Сердечно-легочную реанимацию начинают с так называемой механической дефибрилляции: кулаком наносят удар в точку, расположенную по средней линии грудины, на границе верхней и средней ее третей. Восстановление проходимости дыхательных путей должно быть осуществлено с минимальной затратой времени. Обтурация дыхательных путей (частичная или полная) может возникнуть вследствие западения языка, наличия во рту и глотке слизи, рвотных масс, крови, инородных тел, ларинго- или бронхоспазма. Больного надо уложить на спину (на твердую поверхность), запрокинуть голову назад, вывести нижнюю челюсть вперед и открыть рот, очистив его от слизи, крови, рвотных масс, инородных тел. После этого следует начать искусственную вентиляцию легких методом активного вдувания воздуха (кислорода) в легкие больного по типу изо рта в рот или изо рта в нос, через S-образную трубку или с помощью портативного дыхательного аппарата РПА-1 либо РДА-1 (типа «кузнечного меха», или мешок Амбу). В 1 мин проводят не менее 12 искусственных вдохов. Оказывающий помощь располагается у изголовья больного, одну руку подводит под заднюю поверхность шеи, другую кладет на лоб больного так, чтобы можно было указательным (II) и большим (I) пальцами зажать ему нос и запрокинуть голову кзади. Сделав глубокий вдох, врач прижимает свой рот к приоткрытому рту пострадавшего и делает резкий выдох, убеждаясь в расправлении грудной клетки больного (рис. 5.1, а, б). Выдох у больного осуществляется пассивно, врач при этом продолжает удерживать голову больного в том же положении. Только наличие выдоха является признаком спонтанной вентиляции. Искусственный вдох может быть осуществлен через нос. Тогда следует оставить нос свободным и плотно закрыть рот больному (см. рис. 5.1, б). Из гигиенических соображений рот (нос) больного следует накрыть носовым платком или марлевой салфеткой. Искусственную вентиляцию легких лучше проводить через S-образную трубку или с помощью специального аппарата 5. Аппликационное обезболивание. Показания и методика. Методика аппликационного: Первая методика Прижигание-Использование карболовой кислоты, нитрата серебра или жидкого азота. Средство наносится ватной палочкой или тампоном, и оставляется на несколько секунд. Минус – риск серьезного ожога пульпы или слизистой, если препарат передержать лишнюю долю секунды. Вторая методика Обезвоживание-Тампон пропитывается гидрокарбонатами калия, натрия или магния. За счет химического уменьшения жидкости в слизистой оболочке, десна теряет чувствительность. Не подходит для обработки твердых тканей дентина. Третья методика Физиологическая-Препарат в форме густой пастообразной массы, основные действующие вещества – сульфиды, глицерофосфаты и стронций. За счет консистенции достигается больший эффект и повышается длительность «замораживания». Четвёртая методика Полное-Используются те же самые составы, которые вводятся инъекционно – лидокаин, бензокаин, ультракаин. Сложность заключается в правильном подборе дозировки и способе аппликации – через компресс или спрей. Показания: 1.Профессиональная ультразвуковая чистка или метод AirFlow. 2.Удаление зубного камня. 3.Любые незначительные операции в области пародонта, например, при гингивите или легкой форме пародонтита. 4.Вскрытие десны при флюсе и другом гнойном воспалительном процессе. 5.Частичное удаление пульпы. 6.Необходимость в ремонте или коррекции брекетов, ретейнеров или любых несъемных протезов. 7.Лечение поверхностного или среднего кариеса. 8.Снижение патологической чувствительности зубов перед отбеливанием 6. Инфильтрационное обезболивание на верхней челюсти Верхняя челюсть: вкол осуществляется чуть выше проекции корня зуба с вестибулярной стороны в переходную складку. С нёбной стороны вкол осуществляется в угол между альвеолярным и нёбным отростком. До кости 0,5 миллилитров. Скос иглы направлен к кости. Зона обезболивания: десна, альвеолярный отросток и зуб, в области которых производится анестезия. Зубы: В.ч- все зубы Время наступления: 7-10 минут. Осложнения: отлом иглы (очень редко); повреждение кровеносных сосудов; повреждение нерва. 7. Инфильтрационное обезболивание на нижней челюсти Нижняя челюсть: вкол осуществляется чуть ниже проекции корня зуба с вестибулярной стороны в переходную складку. С язычковой (оральной) стороны вкол осуществляется в переход между челюстью и дном ротовой полости. До кости 2-3 миллилитра. Скос иглы направлен к кости. Зона обезболивания: десна, альвеолярный отросток и зуб, в области которых производится анестезия. Зубы: Н.ч.-фронтальные зубы. Время наступления: 7-10 минут. Осложнения: отлом иглы (очень редко); повреждение кровеносных сосудов; повреждение нерва. 8. Туберальная анестезия. Показания, методика, осложнения. ВНУТРИРОТОВОЙ СПОСОБ НА ВЕРХНЕЙ ЧЕЛЮСТИ С вестибулярной иглу располагают под углом 450 к гребню альвеолярного отростка, скосом иглы к кости. Чуть приоткрыт рот, вкол осуществляем в переходную складку на уровне коронок между 2-3 моляров 1,5 см снаружи оставляем 1 см и 2 мл анестетика. Зона обезболивания: 1,2,3 моляры, надкостница альвеолярного отростка и слизистая оболочка в области этих зубов с вестибулярной стороны. Зубы: моляры с вестибулярной стороны. Нервы: блокируются задние верхние альвеолярные ветви. Время наступления: 7-10 минут. Осложнения: 1) Ранение кровеносных сосудов и образование гематомы. 2) Попадание обезболивающего раствора в кровеносное русло. 3)Попадание инфекции при проведении анестезии 4) Нередко внутриротовая туберальная анестезия не дает полного обезболивающего эффекта. Анестезия туберальная по Егорову (внеротовой способ НА НИЖНЕЙ ЧЕЛЮСТИ). Методика проведения1)Пальцами ощупываем тело скуловой кости, а затем скуло-альвеолярный гребень. Пальцами оттягиваем мягкие ткани и делаем укол в кожу возле нижнего полюса тела скуловой кости дистальнее на 1 см под углом 60 градусов и вводим и продвигаю вверх до височной кости до упора 2)ПОТОМ ВТОРОЕ ДВИЖЕНИЕ – извлекли на 0,5 см и под прямым углом, вводим 2 мл анестетика в мягкие ткани. Зона обезболивания: блокада всех двигательных ветвей нижнечелюстного нерва. Нервы: блокада всех двигательных ветвей нижнечелюстного нерва Время наступления: 5-10 минут. Осложнения: 1) Ранение кровеносных сосудов и образование гематомы. 2) Попадание обезболивающего раствора в кровеносное русло. 3)Попадание инфекции при проведении анестезии 4) Нередко внутриротовая туберальная анестезия не дает полного обезболивающего эффекта. 9. Инфраорбитальная анестезия. Показания, методика, осложнения. НА ВЕРХНЕЙ ЧЕЛЮСТИ Внутриротовой метод. С вестибулярной стороны укол между 1 и 2 резцом в переходную складку. Двигаемся не по кости (Иглу продвигают кзади, вверх и кнаружи). Проваливаясь в канал подглазничного отверстия и глубина 0.5 мм и анестетика 0,5 мл. НА ВЕРХНЕЙ ЧЕЛЮСТИ Внеротовой метод. Прикрываем марлевым шариком глаз (перед этим окунаем в раствор) смазываем кожу. Середину нижнеглазничного края находим, отступаем 1 см ниже и немного медиального и делаем укол. Зона обезболивания: резцы, клыки и премоляры, костная ткань альвеолярного отростка, слизистая оболочка альвеолярного отростка с вестибулярной стороны, кожа подглазничной области, нижнего века, крыла носа, кожа и слизистая оболочка верхней губы. Зубы: с вестибулярной фронтальные зубы и премоляры. Нерв: передние средние альвеолярные ветви. Время наступления: 3-5 минут Осложнения: 1) Попадание иглы в глазницу. 2) Попадание раствора в глазницу через нижнеглазничный край 3) Парез мышечных нервов глаза 10. Анестезия по Гоу-Гейтсу. Показания, методика. Методика Мандибулярная анестезия по Гоу-Гейтсу (внутриротовой на нижней челюсти) после всех подготовительных процедур – выбор правильного расположения пациента и стоматолога, обработка места будущего укола,- больного просят раскрыть рот по возможности максимально широко; доктор в это время располагает шприц в углу губы, большим пальцем отодвигает щеку, а указательным, расположенным напротив ушного козелка, контролирует степень раскрытия рта; иглу вводят в крыловидно-челюстное пространство и медиальное сухожилие височной мышцы, в район выполненной перед этим аппликации; далее прокалывают слизистую и неспешно двигают иглу до упора в кость, после отодвигают ее на себя на 1 мм и производят аспирационную пробу; после отрицательного результата на пробу, медленно впрыскивают 1 капсулу вещества, в ходе манипуляции за пациентом ведется неусыпный контроль; после всех этапов процесса инструмент удаляют, а больного просят не закрывать рот еще пару минут до полного действия анестетика. Зоны обезболивания: нижнего луночкового; язычкового; челюстно-подъязычного; ушно-височного; щечного. Показания: вскрытии гнойников и абсцессов в нижней челюсти; экстракция нижнечелюстных моляров; депульпировании и иных методах вмешательства; установке фиксирующих шин при травмировании нижнечелюстного отдела; удалении моляров с аномальным расположением корней; хирургии сломанных костей челюсти; устранении новообразований; наращивании/удалении челюстной кости. 11. Анестезия по Берше-Дубову. Показания, методика Внеротовой способ мандибулярной на нижней челюсти Производят вкол иглы под нижний край скуловой дуги, отступив 2 см кпереди от козелка ушной раковины. Иглу продвигают через вырезку нижней челюсти на 2 см и вводят 3-5 мл анестетика. Зона обезболивания: расслабление жевательных мышц. Время наступления: 5-10 минут. 12. Анестезия по Вейсбрему. Показания, методика Техника проведения торусальной анестезии по Вейсбрему (внутриротовой на нижней челюсти) Первым делом пациент должен максимальной широко открыть рот; Шприц следует расположить на уровне моляров, иглу направить строго перпендикулярно слизистой щеки; Затем врач должен обнаружить крылонижнечелюстную складку. Иглу следует вколоть в латеральный скат найденной складки, на полсантиметра ниже жевательной поверхности большого коренного зуба, стоящего последним в ряду верхней челюсти. Если этого зуба нет, то нужно визуально разделить крылонижнечелюстную складку на трети, и вколоть иглу в область между средней и верхней третями; Иглу следует вводить прямо до упора в кость. В процессе движения иглы нужно понемногу выпускать анестетик; Когда игла упрется в кость, следует выпустить 2 миллилитра анестетика; В процессе выведения иглы нужно выпустить еще около полумиллилитра анестетика, чтобы обезболить язычный нерв. Зона обезболивания при торусальной анестезии 1.Зубы на нижней челюсти с той стороны, в которую был введен анестетик; 2.Подъязычная область и язык также с той половины, куда вводился анестетик; 3.Альвеолярный отросток и слизистая оболочка нижней челюсти, причем как с язычной, так и с вестибулярной стороны; 4.Кожа и слизистая оболочка щеки в нижней части и нижней губы; 5.Подбородочная область с той стороны, куда вводился анестетик. Нервы: язычный, нижне альвеолярный, щёчный. Показания: 1.при хирургическом вскрытии гнойников в полости рта, например, абсцесса, развившегося при воспалении надкостницы; 2.при лечебных процедурах, проводимых на нижних зубах, в частности, при депульпировании; 3.при вырывании зубов – в том числе, в случае их аномального расположения; 4.при лечении переломов нижнечелюстной кости; 5.при удалении кист и доброкачественных новообразований в зоне нижней челюсти, а также при хирургических операциях на нижнечелюстной кости (удаление или, напротив, наращивание участков костной ткани). 13. Резцовая анестезия. Показания, методика. НА верхней челюсти Внутриротовой: находим вершину внутреннего сосочка между центральными резцами, отступаем от вершины 5 мм и вводим иглу в канал на 0,5 мм, анестетика 0,5 миллилитров. Внеротовой: Анестетик вводят у основания перегородки носа с обеих сторон от неё. Зона обезболивания: слизистая оболочка и надкостница альвеолярного отростка с небной стороны и твердого неба от середины одного клыка до середины другого. Зубы: фронтальные с нёбной стороны. Нервы: носонёбный нерв. Время наступления: 3-5 минут. Осложнения: 1) Возможно попадание анестетика в кровеносное русло, что вызывает общие осложнения, образование зоны ишемии на переднебоковой поверхности лица. 2) При введении иглы в резцовый канал глубже чем на 10 мм возможно кровотечение с носа вследствие травмирования его слизистой оболочки 14. Палатинальная анестезия. Показания, методика. На верхней челюсти Палатильная – нёбная анестезия Проводим линию по сагиттальной плоскости от клыка горизонтальную до пересечения с линией коронки от третьего моляра и на пересечении линий у нас находится нёбное отверстие. Глубина 0,5 мм и 0,5 мл анестетика. Зона обезболивания: оболочка твердого неба, альвеолярного отростка с небной стороны в области от 3 моляра до середины клыка. Зубы: моляры, премоляры (с нёбной стороны). Нёрв: большой нёбный нерв. Время наступления: 3-5 минут. Осложнения: 1) Парез мягкого неба. При попадании обезболивающего раствора в эту область может наступить временный парез мягкого неба. 2) Ранение сосудов 3) Появление ишемических (побледневших) участков кожи лица. 15. Общие осложнения местною обезболивания. Во время операции   Гипертонический криз Резкие головные боли, часто головокружение, шум в ушах, часто сопровождающиеся тошнотой и рвотой. Нарушение зрения (сетка или туман перед глазами). Больной может быть возбужден. При этом наблюдаютсядрожание рук и ног, потливость, резкое покраснение кожных покровов лица (иногда бледность). Пульс напряжен, артериальное давление повышено на 60-80 мм рт.ст. по сравнению с обычным. Профилактика Перед приемом у стоматолога желателен прием седативных средств. Для профилактики гипертонического криза не применяется анестезия с адреналином. Стоматологические манипуляции следует проводить на фоне увеличенной дозы гипотензивных препаратов. внутривенно лазикс 1% 4 мл в 10 мл физиологического раствора; • внутривенно медленно клофелин 0,01% — 1 мл в 100-200 мл физ.раствора; • таблетка клофелина (0,15 мг) внутрь; • внутривенно эуфиллин 2,4% 10 мл в 20 мл физиологического раствора; • внутривенно в одном шприце дибазол 1% — 4 мл с папаверином 1 % — -2 мл. • внутривенно сернокислая магнезия 25% — 10 мл; • седативные средства — элениум внутрь 1-2 таблетки. После операции Инфаркт миокарда Кровоизлияние в мозг Подкожная эмфизема в области щек шеи груди Истерические припадки Тромбоз пещеристых пазух Лечение осуществляется у врачей в стационарных условиях 16. Местные осложнения местною обезболивания. Во время операции Местные осложнения Переломы коронки или корня зуба. Этиология: неправильный выбор инструмента для удаления коронки или корня зуба, неправильная техника удаления зуба или корня, кариозный дефект зуба, наличие анатомических предпосылок к перелому (сильно изогнутые и тонкие корни при наличии мощных и склерозированных перегородок), зубы, леченные резорцин-формалиновой жидкостью. Лечение: зуб или корень должны быть удалены любыми известными способами. Перелом зуба-антагониста. Этиология – быстрое извлечение удаляемого зуба и направление щипцов вверх или вниз, недостаточное смыкание щечек щипцов и соскальзывание щипцов во время удаления зуба. Лечение: в зависимости от травмы зуба – проводят пломбирование зуба-антагониста, наложение вкладки, покрытие коронкой, удаление остатков корня. Вывих или удаление соседнего зуба. Этиология: это осложнение происходит в тех случаях, когда врач, пользуясь элеватором, опирается на соседний зуб. Удаление соседнего здорового зуба возникает также в результате соскальзывания щечек зубов с причинного зуба на соседний, в результате гиперцементоза. Такое осложнение возникает, если ширина щечек шире, чем сам удаляемый зуб. Лечение: проводят трепанирование зубов и реплантацию. Перелом альвеолярного отростка. Этиология: глубоко продвигают щипцы и при значительном применении силы происходит или частичный, или полный перелом альвеолярного отростка. Клиника: отмечается кровотечение и подвижность альвеолярного отростка вместе с зубами. При частичном переломе удаляют отломок, сглаживают острые края и накладывают швы. При полном переломе – накладывают гладкую шину-скобу, т.е. шинируют. Отлом бугра верхней челюсти. Этиология: при глубоком продвижении щипцов или элеватора, при чрезмерно грубом и энергичном удалении зуба мудрости. Клиника: при разрыве слизистой оболочки верхнечелюстной пазухи, при повреждении сосудистых анастомозов в области бугра происходит значительное кровотечение, боли, подвижность альвеолярного отростка вместе с двумя последними молярами. Лечение: останавливают кровотечение тугой тампонадой и оно останавливается через 15-30 минут, потом удаляют бугор верхней челюсти с зубом мудрости или с двумя последними молярами и накладывают швы, противовоспалительная терапия. Перелом тела нижней челюсти – редкое осложнение, но встречается. Этиология: грубое, травматичное удаление зуба мудрости, реже второго моляра. Предрасполагающие факторы – наличие в области угла нижней челюсти патологического процесса (воспалительный процесс, доброкачественное или злокачественное новообразования, одонтогенные кисты, атрофия костной ткани у пожилых людей). Клиника: подвижность отломков челюсти, кровотечение, боли, нарушение прикуса. Лечение: шинирование. Вывих нижней челюсти. Чаще возникает у лиц пожилого возраста. Этиология: чрезмерное открывание рта, при опускании нижней челюсти вниз при удалении зубов, в случаях продолжительного выдалбливания или выпиливания корней зубов. Клиника:бывает только передним и односторонним или двусторонним, у больных рот полуоткрыт, изо рта определяется отделение слюны, нижняя челюсть неподвижна. Лечение: вправление нижней челюсти по Гиппократу и иммобилизация нижней челюсти пращевидной повязкой. Профилактика: фиксация подбородка нижней челюсти во время удаления зуба. Вскрытие или перфорация верхнечелюстной пазухи. Этиология: - незначительное расстояние между дном верхнечелюстной пазухи и корнями зубов или отсутствие костной ткани, корни зубов соприкасаются со слизистой оболочкой; - патологический процесс в области верхушки корней; - патологический процесс в верхнечелюстной пазухе; - неправильное техническое выполнение операции удаления зуба элеватором, глубокое наложение щипцов; - травматическое, грубое удаление верхушек корней. Клиника. У пациентов отмечается кровотечение из лунки зуба, соответствующей половины носа вместе с пузырьками воздуха. При воспалении верхнечелюстной пазухи отмечается гнойное отделяемое из лунки и перфорационного отверстия. Для диагностики перфорации дна верхнечелюстной пазухи просят больного надуть щеки, зажав предварительно нос двумя пальцами, при этом происходит прохождение воздуха из полости рта через альвеолу, перфорационное отверстие в полость носа и щеки спадаются, называется симптом спадания надутых щек. Перфорационное отверстие также обнаруживается при зондировании альвеолы или глазным зондом, или инъекционной иглой – обнаруживается сообщение альвеолы с верхнечелюстной пазухой. Лечение: рыхлое тампонирование лунки, не доводя до дна верхнечелюстной пазухи и укрепляют в виде проволочного каркаса или за соседние зубы или подшивают к слизистой оболочке, фиксируют капой из быстротвердеющей пластмассы; радикальное лечение – формируют слизисто-надкостничный лоскут и накладывают швы, если возможно, без формирования лоскута, на края десны накладывают швы; при гнойном отделяемом из лунки и перфорационного отверстия из верхнечелюстной пазухи при ее остром воспалении назначают противовоспалительное лечение, антисептическое промывание лунки, ведя в дальнейшем лунку под йодоформной турундой; при хроническом воспалении верхнечелюстной пазухи больного направляют в стационар для радикальной гайморотомии. Проталкивание корня в верхнечелюстную пазуху. Этиология– грубое, травматичное удаление верхушек корней элеваторами или глубокое продвижение штыковидных щипцов с узкими щечками. Клиника– возникает кровотечение, боли, при инфицировании верхнечелюстной пазухи нарастает отечность, инфильтрация мягких тканей, повышается температура. Диагностика – рентгенологическое исследование. Лечение – пациентов направляют в стационар, при отсутствии воспаления в верхнечелюстной пазухе – проводят ревизию пазухи и удаляют корень, рану ушивают. При остром воспалении верхнечелюстной пазухи – противовоспалительная терапия, по купировании воспалительного процесса – операция на верхнечелюстной пазухе с удалением корня, при хроническом воспалении – радикальная гайморотомия. Проталкивание зубов и корней в мягкие ткани. Этиология – резкое неосторожное движение в процессе удаления нижних зубов мудрости элеватором или при выдалбливании их. Диагностика – заметив отсутствие зуба или корня, необходимо провести рентгенографию нижней челюсти в двух направлениях. Лечение зависит от местных условий и квалификации врача, если возможно, то продолжают удаление зуба или корня из мягких тканей или направляют в стационар. Повреждение окружающих мягких тканей челюсти. Этиология – не проводится отслаивание десны гладилкой, при работе прямым элеватором – ранение языка, подъязычной области. Лечение. Если врач заметил, что во время удаления тянется слизистая оболочка десны, то отсекают слизистую оболочку скальпелем, а если произошел разрыв тканей – то накладывают швы, а также при ранении языка и подъязычной области. Проглатывание удаленного зуба или корня. Это осложнение достаточно часто происходит бессимптомно и выходят они естественным путем. Попадание зуба или корня в дыхательные пути. Наступает асфиксия. Необходимо обеспечение срочной консультации с ЛОР-врачом и транспортировки (в случае необходимости) пациента в стационар для того, чтобы сделать трахеобронхоскопию и извлечь указанное инородное тело, при асфиксии – наложение трахеостомы. Внезапное профузное кровотечение из раны. Этиология – во время удаления вскрытие (случайное) сосудистого новообразования. Клиника – после удаления зуба внезапно под давлением открывается значительное кровотечение. Лечение – срочно прижимают рану пальцем, потом проводят тугую тампонаду йодоформной турундой и направляют в стационар. После операции Местные Альвеолит Альвеолит, или сухая лунка – это проблема, при которой в лунке удаленного зуба не формируется кровяной сгусток. Этот сгусток необходим для нормального заживления раны. Если же сгусток не появится, либо вымоется, то это может вызвать воспаление и боль. Причины альвеолита Полоскание рта в первые дни после операции; Курение; Игнорирование гигиены полости рта; Употребление после лечения острой, холодной и горячей пищи; Сложная операция; Ошибки врача; Серьезные патологии организма. Альвеолит является наиболее распространенным осложнением после операции по вырыванию зуба. Симптомы альвеолита Альвеолит проявляется покраснением и воспалением десны. Иногда в лунке появляется серый налет, может ухудшаться общее самочувствие. Если проблему игнорировать, то возникает боль, отдающая в висок, появляются головные боли и ломит челюсть. Иногда отекает щека. Вовремя невылеченный альвеолит легко может стать причиной опасных заболеваний, например, остеомиелита. Лечение альвеолитаАльвеолит диагностируется очень просто, в ходе визуального осмотра. Для его лечения необходимо вытащить из лунки все посторонние предметы, произвести антисептическую обработку и закрыть лунку тампоном с лекарством. Если воспаление распространилось дальше, может потребоваться вскрытие гнойных очагов. Также дополнительно может использоваться медикаментозная и физиотерапия. Луночковые кровотечения различают первичные и вторичные, ранние и поздние. Этиология: общие и местные этиологические факторы. К общим относятся: гипертоническая болезнь, геморрагические диатезы, болезнь крови (болезнь Верльгофа, гемофилия); менструации у женщин. К местным причинам относятся: разрывы и размозжение мягких тканей, отлом части альвеолы или межкорневой перегородки, наличие грануляционной ткани или гранулемы в лунке (до 70-90 %), инфицирование лунки и распад тромба. Лечение – при общих причинах больные должны находиться в стационарных условиях и под контролем врачей-стоматологов и гематологов, или общего терапевта и проводить общую противогеморрагическую терапию. Местные способы остановки кровотечения. Большинство кровотечений из лунок после удаления зубов удается остановить – тампонадой лунки йодоформной турундой. Из лунки удаляют сгустки крови, осушают кровоточащую лунку с помощью 3% перекиси водорода и проводят тугую тампонаду на 3-4 дня, холод. При наличии грануляционной ткани или гранулемы в лунке производят кюретаж, положить на лунку шарик с гемостатической губкой, фибринной пленкой. При кровотечении из поврежденной десны, языка, подъязычной области производят ушивание раны. При кровотечении из костной перегородки (межзубной или межкорневой) кровоточащий участок спрессовывают путем сдавливания кости штыковидными щипцами. Кровотечение из лунки можно остановить с помощью заполнения ее кетгутом, при кровотечениях из мягких тканей можно прижигать кристаллами калия перманганата, трихлоруксусным железом. Пациентам с кровотечением рекомендуется назначать внутрь викасол, 10% раствор хлористого кальция в/в или внутрь в таблетках, инъекции аминокапроновой кислоты. Радикальным способом остановки кровотечения, а также при неэффективном лечении вышеизложенными способами, является ушивание лунки. Удаление зубов у больных с гемофилией необходимо проводить только в стационарных условиях – в гематологическом отделении под контролем хирурга-стоматолога или в стоматологическом – под контролем врача-гематолога. У них не рекомендуется ушивать лунку, а проводить тампонаду с гемостатическими препаратами местного гемостатического действия и назначают больным переливание крови, аминокапроновой кислоты, викасола. Парестезия, альвеолоневрит (неврит нижнего луночкового нерва). Возникает в результате повреждения нервов в процессе удаления зуба. Онемение может возникнуть в области языка и подбородка (парестезия), щек и губ. Явление альвеолоневрита возникает при удалении больших коренных зубов вследствие травмы нижнечелюстного канала (поскольку вблизи этого канала находится верхушечный отдел корней этих зубов). Парестезия, как правило, явление временное, исчезает в срок от 1-2 дней до нескольких недель. Лечение альвеолоневрита с парестезией проводят с помощью терапии витаминами группы В и С, инъекциями дибазола, галантамина. Проводят также электрофорез с обезболивающими препаратами и витамином В1. Эффективна рефлексотерапия. Нарушение прикуса Неполное удаление 17.Показания и противопоказания к общему обезболиванию в стоматологии. Показания: дети до 3 лет с кариесом, повышенное внутричерепное давление, бронх астма, ограничение открывания рта, макроглоссия Противопоказания: инфекционные заболевания, острые воспалительные заболевания почек, печени и легких, судорожный синдром, сахарный диабет 18)Щипцы для верхней челюсти Для удаления передних зубов верхней челюсти (резцов, клыков)Для этих единиц применяются прямые щипцы с узкими щечками, ось которых расположена в одной плоскости по отношению к оси рукоятей, то есть они не сходятся вместе. Для удаления премоляров верхней челюстиВ этом случае стоматолог использует S-образные щипцы с более широкими щечками. В таких моделях угол между осями ручек и щечек составляет примерно 180 градусов, а в некоторых инструментах оси параллельны. Для удаления первого и второго моляров верхней челюстиТакой прибор сконструирован согласно анатомическому строению зубов, их различают отдельно – для правой и левой стороны, их форма существенно отличается от аналогов. Само приспособление имеет S-образный изгиб, а левая и правая щечки устроены неодинаково. Одна имеет выступ в виде шипа, а вторая выполнена в форме желобка с полукруглым кончиком. Для удаления верхних третьих моляров (зубов мудрости) верхней челюстиДля извлечения зубов мудрости применяются специальные щипцы в форме штыков или байонеты. Этот прибор оснащен щечками одинаковой ширины и формы вогнутого желобка. 19)Щипцы для нижней челюсти Для удаления нижних резцовВ операции по удалению этих зубов используются корневые щипцы клювовидной формы с узкой рабочей частью. Щечки у них имеют закругленные концы и желобки для захвата коронки и шейки зуба. Для удаления клыков, премоляров нижней челюстиЗдесь также используются щипцы клювовидной формы, не сходящиеся щечки которых имеют закругленные кончики и желобки, но отличаются большей шириной и изгибом. Для удаления моляров нижней челюстиДля удаления этих зубов применяют S-образные щипцы, которые бывают правыми и левыми в зависимости от расположения шипа. Наложение осуществляется таким образом, что шип фиксируется между щёчными корнями, а щечка, с другой стороны округлая, охватывает нёбный корень. Для удаления нижних третьих моляровПри извлечении нижнего зуба мудрости ротовая полость открывается не полностью, поэтому в этом случае применяются специальные щипцы, которые носят название «горизонтальных» или «плоскостных». Их особенность состоит в том, что в момент экстракции ось ручек расположена в горизонтальной, а ось щечек в вертикальной плоскости |
