нрпгпгнп. памнн. Красная волчанка и склеродермия
 Скачать 397.82 Kb. Скачать 397.82 Kb.
|
|
Практическое задание по теме красная волчанка и склеродермия 1.Какие нозологические формы относят к болезням соединительной ткани? СКВ и Склеродермия 2.Перечислите основные патогенетические факторы в развитии красной волчанки Провоцирующие факторы: 1. Непереносимость лекарств (гидралазин), вакцин, сывороток. 2. Фотосенсибилизация. 3. Ультразвуковое облучение. 4. Хроническая очаговая инфекция (вирусная, стрептококковая). 5. Длительное пребывание на морозе, ветру. 6. Механическая травма. 7. Беременность, роды, аборты (часто при системной КВ). Почему данное заболевание относят к фотодерматозом? Фотосенсибилизирующий эффект 3.Назовите основные клинические признаки кожных форм красной волчанки сыпь на скулах в виде фиксированной эритемы на скуловых выступах, имеющая тенденцию к распространению к носогубной зоне; дискоидная сыпь в виде эритематозных приподнимающихся бляшек с прилипающими кожными чешуйками и фолликулярными пробками, на старых очагах могут быть гиперпигментации с атрофическими изменениями кожи; высыпания в виде красных колец с более бледной кожей внутри кольца, изъязвление губ, полости рта или носоглотки, обычно безболезненное; поражение сосудов кожи: васкулиты (капилляриты) — точечные эритемы на концевых фалангах пальцев рук, ладонях; высыпания геморрагического характера (геморрагические петехии); бледность кожных покровов. 4.Какие отличительные особенности клинической картины подострой хронической красной волчанки и хронической красной волчанки?
5.Перечислите подтвержденные критерии диагностики кожных форм красной волчанки Что представляет собой тест «волчаночной полоски» (lupus strip test) 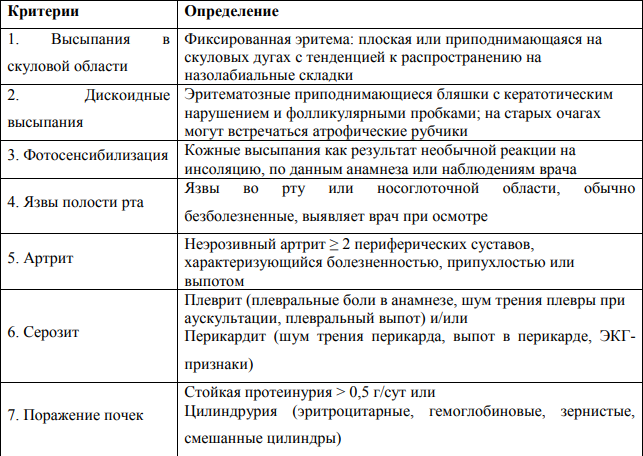 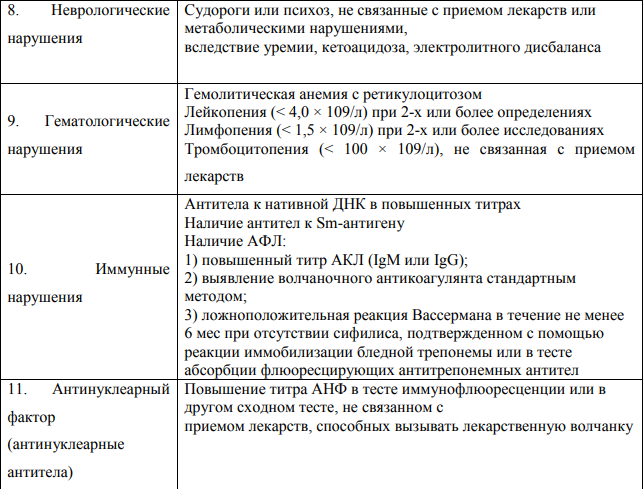 Метод прямой иммунофлюоресценции, применяемый для обнаружения иммуноглобулинов и факторов ком племента в биоптатах кожи. Отложения иммуноглобулинов и компонентов комплемента выявляются в виде светящейся полосы в зоне базальной мембраны, в связи с чем данный метод получил название «тест волчаночной полоски» (lupus band test). 6.Какова особенность поражения кожи при СКВ? При СКВ часто отмечается генерализованная или очаговая алопеция. Наиболее частым кожным проявлением СКВ является эритема лица по типу «бабочки». Возможны фотодерматит, алопеция, кожный васкулит, ливедо, капилляриты, дискоидная сыпь, телеангиоэктазии. 7.Какие изменения в периферической крови и анализах мочи будут указывать на трансформацию кожных форм красной волчанки в системную? Лабораторное обследования: · ОАК; · БАК: общий белок, белковые фракции, мочевина, креатинин, АЛТ, АСТ, билирубин, прямой билирубин, общий холестерин, глюкоза; · определение СКФ по формуле Кокрофта-Голта; · коагулограмма; · ОАМ. Инструментальные исследования: см. амбулаторный уровень. Перечень дополнительных диагностических мероприятий: Лабораторные исследования: · калий, натрий, кальций, сывороточное железо, определение общей альфа-амилазы в сыворотке; · определение суточной протеинурии в моче; · обнаружение скрытой крови в кале; · бактериологическое исследование мочи; · ИФА (определение антигена и антител к вирусам гепатитов В и С); · ИФА (определение антигена и антител к ВИЧ); · Прокальцитонин; · кровь на стерильность. Инструментальные исследования: · ЭхоКГ (при поражении сердца); · УЗИ ОБП, почек; · УЗДГ сосудов головы, шеи, верхних и нижних конечностей – для диагностики поражения сосудов; · ФГДС – для мониторинга осложнений; · Пункционная биопсия почки – для определения морфологического типа люпус нефрита; · МРТ головного мозга-для диагностики поражения ЦНС. 8.Какие препараты являются основными терапевтическими средствами при хронической кожной и подострой хронической красной волчанке? Глюкокортикостероидные препараты При локализации поражения кожи на лице рекомендуется использовать топические глюкокортикостероидные препараты слабой или средней активности: - флуоцинолона ацетонид, крем, гель, мазь, линимент 2 раза в сутки наружно на очаги поражения в течение 12 недель При поражении туловища и конечностей рекомендуется использовать топические глюкокортикостероидные препараты средней активности: - триамцинолон, мазь 2 раза в сутки наружно под окклюзию на очаги поражения в течение 1 недели или - бетаметазон, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 8 недель При расположении высыпаний на волосистой части головы, ладонях и подошвах рекомендуется использовать топические глюкокортикостероидные препараты высокой активности: - клобетазол, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 4 недель Гидроксихлорохин 5–6 мг на кг массы тела в сутки перорально (или 2 таблетки по 200 мг для взрослого среднего веса). После достижения клинического ответа, дозировка гидроксихлорохина может быть постепенно уменьшена до 200 мг в сутки с продолжением терапии в течение не менее 2–3 месяцев. Прием препарата может продолжаться до 2–3 лет. Прекращение приема поддерживающих доз в 2,5 раза увеличивает риск рецидива ДКВ витамин Е 50–100 мг в сутки перорально интермиттирующими курсами: 1 неделю прием препарата, 1 неделю – перерыв, в течение 4–8 недель Также рекомендован прием ангиопротекторов и корректоров микроциркуляции: - пентоксифиллин 200 мг перорально 3 раза в сутки в течение 1 месяца - никотиновая кислота 0,05–0,1 г перорально 2–3 раза в сутки в течение 21–30 дней или 2–3 мл внутримышечно через день, на курс 8–10 инъекций 9.Перечислите провоцирующие факторы в развитии склеродермии Провоцирующими факторами, способствующими возникновению склеродермии, являются переохлаждения, травмы, постоянные вибрационные воздействия на кожу, прием лекарственных препаратов (блеомицина). Триггерными эффектами также обладают различные химические соединения (хлорвинил, кремний, нефтепродукты, сицилий, эпоксидная смола, пестициды, органические растворители). 10.Перечислите основные клинические признаки в развитии склеродермии 10.Перечислите основные клинические признаки в развитии склеродермии А. «Большой» критерий. Проксимальная склеродермия: симметричное утолщение, уплотнение и индурация кожи пальцев и проксимально от пястно-фаланговых и плюснефаланговых суставов. Изменения могут затрагивать лицо, шею, туловище (грудная клетка и живот). Б. «Малые» критерии. 1. Склеродактилия: перечисленные выше кожные изменения, ограниченные пальцами. 2. Дигитальные рубчики - участки западения кожи на кончиках пальцев или потеря вещества подушек пальцев. 3. Двухсторонний базальный лёгочный фиброз: двухсторонние сетчатые или линейно-нодулярные тени, наиболее выраженные в базальных участках лёгких при стандартном рентгенологическом исследовании; могут быть проявления по типу «сотового лёгкого». Эти изменения не должны быть связаны с первичным поражением лёгких. 11.Назовите формы ограниченной склеродермии Бляшечная склеродермия - очаговая (морфеа); - узловатая (келоидоподобная) Линейная склеродермия - полосовидная форма; - склеродермия по типу «удар саблей» Генерализованная (многоочаговая) склеродермия Глубокая склеродермия Пансклеротическая склеродермия Буллёзная склеродермия Идиопатическая атрофодермия Пазини-Пьерини Прогрессирующая гемиатрофия лица Парри-Ромберга Склероатрофический лихен 12. «С самого того случая, – продолжала Лукерья, – стала я сохнуть, чахнуть; чернота на меня нашла; трудно мне стало ходить, а там уже – и полно ногами владеть; ни стоять, ни сидеть не могу; все бы лежала. И ни пить, ни есть не хочется: все хуже да хуже. Совсем я окостенела под конец» ( И.С.Тургенев «Живые мощи» )Какой вариант системной склеродермии описывает автор?. Системная 13Поставить правильный диагноз и провести дифференциальную диагностику между красной волчанкой и розацеа используя фотографии, ответ аргументируйте 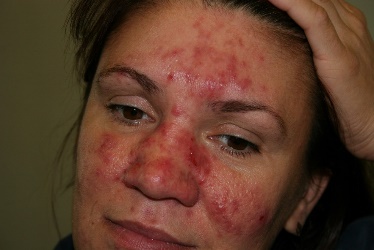 Розацеа Розацеа 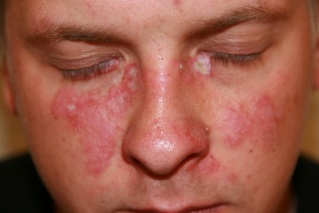 ДКВ ДКВ  14) Провести дифференциальную диагностику между ограниченной формой склеродермии и клещевым боррелиозом используя фотографии. Аргументируйте свой ответ, учитывая клинические и лабораторные данные. Обратите внимание на дополнительные дерматологические симптомы в обосновании диагноза. 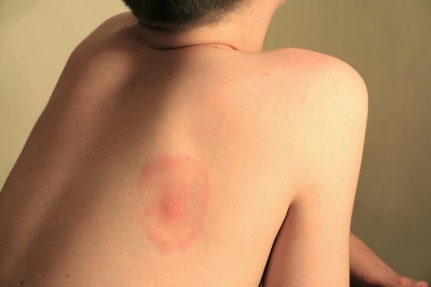 Характеризуется развитием на месте внедрения возбудителя первичного аффекта в виде хронической мигрирующей эритемы Афцелиуса-Липшютца, представляющей собой одиночное (иногда несколько) округлое красное пятно на месте укуса, которое в течение нескольких недель, постепенно центробежно разрастаясь, достигает 15-20 см и более в диаметре. По мере роста эритемы ее центральная часть подвергается регрессу, в ее зоне может быть четко виден след (в виде красноватой точки) от укуса клеща. Чаще очаг локализуется на туловище, конечностях, но может быть и на лице. Краевая кайма эритемы при ее росте может разрываться, превращаясь в гирляндоподобную полосу, которая иногда проходит через грудь, шею, лицо больного. Эритема на месте укуса клеща - основной клинический признак болезни Лайма. Эритема обычно горячая на ощупь, болезненная, часто сопровождается зудом и жжением, форма ее округлая или овальная, реже - неправильная. Эритема может сохраняться длительное время (месяцы), иногда исчезает без лечения через 2-3 недели, в отдельных случаях быстрее (через 2-3 дня). На фоне этиотропной терапии она быстро регрессирует и к 7-10-му дню полностью исчезает, бесследно или оставляя после себя пигментацию и шелушение. На месте укуса клеща остается корочка или рубец. У ряда больных не только на месте укуса клеща, но и на других участках кожи возникают «дочерние» эритемы, вследствие гематогенного распространения боррелий. По сравнению с первичным очагом они меньших размеров и не имеют следов укуса клеща и зоны индурации в центре. У больных часто отмечается синдром интоксикации: головная боль, озноб, тошнота, лихорадка от субфебрильной до 40˚С, миалгии и артралгии, выраженная слабость, быстрая утомляемость, сонливость. Нередко определяются регионарный к месту укуса клеща лимфаденит, ригидность мышц затылка. Из общетоксических симптомов наиболее постоянны слабость и сонливость. 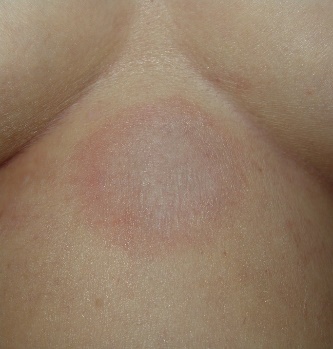 Склеродермия. Характеризуется развитием на коже одной или нескольких бляшек размером с мелкую монету или крупных (с ладонь). Бляшки эти резко ограничены, плотные, гладкие и блестящие. Могут возвышаться над поверхностью кожи или западать. Цвет в основном желтовато-сероватый. Имеют характерный сиреневый ободок. По форме бляшки бывают округлыми, овальными и линейными. Располагаются обычно на туловище, лице, конечностях. Стадия пятна: образуются круглые бляшки синюшно-красного цвета, при этом кожа отечная, тестоватой консистенции. Склеродермия. Характеризуется развитием на коже одной или нескольких бляшек размером с мелкую монету или крупных (с ладонь). Бляшки эти резко ограничены, плотные, гладкие и блестящие. Могут возвышаться над поверхностью кожи или западать. Цвет в основном желтовато-сероватый. Имеют характерный сиреневый ободок. По форме бляшки бывают округлыми, овальными и линейными. Располагаются обычно на туловище, лице, конечностях. Стадия пятна: образуются круглые бляшки синюшно-красного цвета, при этом кожа отечная, тестоватой консистенции. |
