Интенсивная терапия. Крови, подключении искусственной почки и т д
 Скачать 47.2 Kb. Скачать 47.2 Kb.
|
|
Интенсивная терапия — прежде всего неотложное выполнение назначенных врачом экстренных манипуляций и лечебных мероприятий на высоком профессиональном уровне. Для этого требуется четкая организация труда медицинской сестры и высокая ее квалификация. Кроме специальных медицинских знаний, она должна обладать необходимым минимумом технических и лабораторных навыков, уметь пользоваться наркозными аппаратами и кислородными установками. От медицинской сестры, работающей в палате интенсивной терапии, во многом зависит успех лечения. За короткий срок медицинская сестра должна выполнить множество разнообразных срочных манипуляций, учебных назначений, процедур, подготовить инструментарий и осуществлять непосредственный уход за тяжелобольными. Отделение интенсивной терапии состоит из реанимационного зала, в котором проводятся необходимые реанимационные мероприятия с момента поступления больного до улучшения его состояния, и 8 палат. В 7 палатах (по 2 койки в каждой) находятся больные, нуждающиеся в постоянном наблюдении, проведении искусственного дыхания, массивном переливании крови, подключении искусственной почки и т.д. В некоторых больницах имеются одноместные палаты, пребывание в которых благоприятно действует на психику больного, создает больший комфорт и уменьшает риск внутрибольничной инфекции. В каждой палате, кроме функциональной кровати и необходимой аппаратуры, должен находиться индивидуальный сестринский столик со стерильными инструментами и шкафчик с необходимыми для данного больного медикаментами на сутки. Одна палата на 6 коек предназначена для нахождения больных, выведенных из угрожающего состояния. Реанимационное отделение оборудовано централизованной подачей кислорода, звуковой сигнализацией, респираторами различных марок, передвижной рентгеновской установкой, наборами инструментов; системами для переливания крови, холодильниками с кровью, плазмой и плазмозаменителями. Принцип работы в палатах интенсивной терапии отличается от принципа работы палатных медицинских сестер тем, что здесь медицинская сестра должна непрерывно наблюдать за больным, его общим состоянием, кожными покровами, частотой пульса, уровнем артериального давления. Она должна немедленно сообщать врачу о малейшем ухудшении состояния больного, уметь оказать ему срочную доврачебную помощь при внезапном нарушении дыхания, кровообращения или потере сознания. Очень важно вести четкую документацию основных показателей гемодинамики (пульс, артериальное давление). Через определенные интервалы времени медицинские сестры заполняют специальные карточки, в которых отмечают состояние больного. Жизнь больных в палатах интенсивной терапии нередко зависит от того, насколько быстро им будет оказана помощь при ухудшении состояния. Иногда счет идет на минуты. Такая ограниченность во времени не позволяет медицинской сестре тратить его на поиск нужного медикамента, доставку из другого отделения необходимого инструментария или аппаратуры и др., поэтому палаты интенсивной терапии должны быть заранее обеспечены готовыми наборами для венесекции, венепункции, внутриартериального нагнетания крови и ее заменителей, готовыми к употреблению системами для переливания крови и кровезаменителей. Все указанные наборы должны находиться в строго отведенных для этого местах, чтобы медицинская сестра могла, не теряя ни минуты, подать их врачу, как только в этом возникнет необходимость. У медицинской сестры должен быть неприкосновенный запас таких фармакологических средств, как кортизон, гидрокортизон, норадреналин, морфин, маннитол, мочевина, гемодез, фуросемид, строфантин, коргликон, камфора. Кроме того, в палате интенсивной терапии всегда должны быть инсулин, раствор хлорида калия, 5% стерильный и 40% растворы глюкозы в ампулах, изотонический раствор хлорида натрия. АТФ, кокарбоксилаза, реополиглюкин, консервированная кровь для переливания и др. На столике для внутривенных вливаний должны находиться стерильный сосуд вместимостью 50 мл с изотоническим раствором хлорида натрия или дистиллированной водой для разведения лекарств, баночки со стерильными ватными шариками, смоченными в спирте, стерильные салфетки, стерильные инъекционные иглы, которые следует хранить в металлической коробочке со спиртом, стерильные шприцы емкостью 20, 10, 5, 2 и 1 мл, стерильная и готовая к употреблению система для капельного вливания. В отделениях интенсивной терапии часто возникают ситуации, требующие проведения безотлагательных диагностических и лечебных мероприятий, поэтому на посту у медицинской сестры должны быть все необходимые предметы ухода за больными: подголовники, подкладные судна, поильники, пузыри для льда, грелки, клизменные принадлежности, газоотводные трубки, кислородные подушки. Вступая на дежурство, медицинская сестра обязана проверить, чтобы вся аппаратура и оборудование находились в состоянии полной готовности. Аппараты желательно ставить на передвижные тележки. Нужно иметь кардиостимулятор и деревянный щит, подкладываемый под спину больного, если возникла необходимость закрытого массажа сердца. Медицинские сестры, работающие в реанимационном отделении, должны быть всегда собранными, быстро ориентироваться в обстановке, правильно оценивать состояние больного, не теряться при его ухудшении, четко выполнять все назначения врача. Следовательно, от медицинской сестры, приступающей к работе в палате интенсивной терапии, требуется не только психологическая перестройка, связанная со сменой обычного ритма работы и навыков, но и пересмотр организационных форм профессиональной деятельности. Медицинские сестры реанимационного отделения должны в совершенстве владеть такими сложными методами реанимации, как искусственное дыхание и непрямой (закрытый) массаж сердца, сочетая в себе, таким образом, навыки постовой, процедурной и анестезиологической сестры.  Непрямой (закрытый) мас- саж сердца (рис. 1). Непосред-ственная задача непрямого мас-сажа сердца — восстановить цир-куляцию крови в организме, т. е поддержать кровообращение в жизненно важных органах при отсутствии сердечной деятель-ности. Чем раньше начат массаж сердца, тем лучше эффект. Непрямой (закрытый) мас- саж сердца (рис. 1). Непосред-ственная задача непрямого мас-сажа сердца — восстановить цир-куляцию крови в организме, т. е поддержать кровообращение в жизненно важных органах при отсутствии сердечной деятель-ности. Чем раньше начат массаж сердца, тем лучше эффект.Следует помнить, что от момента остановки сердца до развития в головном мозге необратимых из-менений проходит не бо 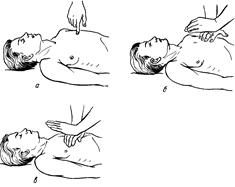 лее 4—6 мин. Именно в этот отрезок времени должны быть начаты и осуществлены реанимационные мероприятия. лее 4—6 мин. Именно в этот отрезок времени должны быть начаты и осуществлены реанимационные мероприятия.Для успешного проведения непрямого массажа сердца необходимо поместить больного на жесткую поверхность. Если внезапная смерть наступила на койке с пружинным матрацем, то нужно положить больного так, чтобы грудной отдел позвоночника пришелся на твердый край матраца, а голова при этом свисала вниз. Снимают с больного рубашку, обнажив область сердца. Медицинская сестра становится сбоку и помещает одну ладонь на нижнюю треть грудины больного, а другую ладонь накладывает на первую. Руки сестры должны быть выпрямлены, а ее плечевой пояс должен находиться над грудной клеткой больного. Массаж осуществляется 50—60 раз в минуту энергичным резким надавливанием на грудину больного с использованием массы своего тела так, чтобы грудина смещалась на 3-4 см к позвоночнику. При этом сердце сдавливается между грудиной и позвоночником и кровь выбрасывается из желудочков в аорту и легочную артерию, т. е. осуществляется искусственное кровообращение. При прекращении давления на грудину она поднимается и сердце наполняется кровью из полых вен. Перелом ребер не является противопоказанием к проведению дальнейшего непрямого массажа сердца. Массаж считается эффективным, если появляются пульсация крупных сосудов в ритме массажа, дыхательные движения и исчезает цианоз, сужаются расширенные до того зрачки. При неэффективности непрямого массажа переходят к прямому массажу сердца, который производит врач. Массаж сердца, как непрямой, так и прямой, сопровождается искусственной вентиляцией легких (рис. 2), которая производится с целью периодического замещения в них воздуха при отсутствии или недостаточной естественной вентиляции. 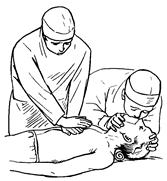 Искусственная вентиляция легких (искусственное дыхание).Показана не только приостановке самостоятель-ного дыхания, но и при грубых его нару-шениях, особенно в предагональном и аго-нальном состояниях. Искусственная вентиляция легких (искусственное дыхание).Показана не только приостановке самостоятель-ного дыхания, но и при грубых его нару-шениях, особенно в предагональном и аго-нальном состояниях. Существуют два способа искусственного дыхания: рот в рот и рот в нос. Основным условием эффективности искусственного дыхания является максимальная запрокину-тость головы кзади. При этом корень языка и надгортанник смещаются кпереди и откры-вают свободный доступ воздуха в гортань. При искусственном дыхании по способурот в рот медицинская сестра стоит сбоку от больного. Одной рукой она сжимает крылья его носа, другой слегка приоткрывает рот за подбородок, вставляет в ротовую полость больного S-образный воздуховод, оттесняю-щий язык и надгортанник, делает глубокий вдох и прижимается своими губами к воздуховоду, а затем делает энергичный резкий выдох, после чего отводит свою голову в сторону. При этом грудная клетка больного заметно расширяется. Такое дыхание продолжают до тех пор, пока не появится самостоятельное дыхание больного. Существуют два способа искусственного дыхания: рот в рот и рот в нос. Основным условием эффективности искусственного дыхания является максимальная запрокину-тость головы кзади. При этом корень языка и надгортанник смещаются кпереди и откры-вают свободный доступ воздуха в гортань. При искусственном дыхании по способурот в рот медицинская сестра стоит сбоку от больного. Одной рукой она сжимает крылья его носа, другой слегка приоткрывает рот за подбородок, вставляет в ротовую полость больного S-образный воздуховод, оттесняю-щий язык и надгортанник, делает глубокий вдох и прижимается своими губами к воздуховоду, а затем делает энергичный резкий выдох, после чего отводит свою голову в сторону. При этом грудная клетка больного заметно расширяется. Такое дыхание продолжают до тех пор, пока не появится самостоятельное дыхание больного.При искусственном дыхании рот в нос вдувание воздуха производят в носовые ходы больного. Для этого рот больного сестра закрывает ладонью или прижимает нижнюю губу к верхней. Искусственное дыхание сочетают с непрямым массажем сердца и проводят 12—15 раз в минуту — одно энергичное вдувание на 4—5 надавливаний на грудную клетку. В момент вдувания воздуха массаж приостанавливается не более чем на 3 с. При сохраненной сердечной деятельности частота вдуваний должна быть большей: 20—25 в минуту. Значительно снижается эффект искусственного дыхания, если голова больного не разогнута, воздух при этом попадает не в дыхательные пути, а в пищевод и желудок, если плохо сжаты крылья носа, ритм, дыхания не синхронен с массажем сердца и т. д. Проведение искусственного дыхания значительно облегчается применением мешка Рубена («Амбу РДА-1»), который представляет собой саморасправляющийся резиновый баллон со специальным клапаном, или меха РДА-1. При сжатии меха или мешка воздух поступает в маску и в легкие больного, а выдох осуществляется в атмосферу. При использовании мешка Рубена необходимо проследить, чтобы верхние дыхательные пути были проходимы, а маска плотно прижата к губам больного. Медицинская сестра отделения интенсивной терапии вместе с врачом осматривает каждого больного и заводит специальные листы назначения, в которых отмечает выполнение манипуляций. Если назначение врача почему-либо невыполнимо, медицинская сестра в этом же листе должна объяснить причину. В течение всей смены медицинская сестра не имеет права покидать пост, поэтому у старшей медицинской сестры надо заранее получить все необходимое на сутки. В конце смены медицинская сестра подсчитывает количество выпитой, введенной и выделенной жидкости у каждого больного, записывает эти данные в истории болезни и передает их вместе с другими сведениями сменяющей ее медицинской сестре. На утренней конференции дежурившие ночью медицинские сестры докладывают врачам о состоянии каждого больного, сообщая сведения о температуре тела, диурезе, состоянии сна, поведении больного, изменениях в его состоянии, работе диагностической и лечебной аппаратуры. Очень важен гигиенический режим отделения. Он должен быть таким же, как в операционной. Весь персонал, приходя на работу, полностью переодевается. При уходе за больными необходимо надевать маску. Все сотрудники других отделений при входе в отделение интенсивной терапии должны надевать тапочки и бахилы. В каждой комнате должны быть раковина с горячей и холодной водой, мыло, полотенце и 0,5% раствор хлорамина или диоцида 1:5000 для дезинфекции рук, который наливают в кружку Эсмарха и вешают рядом с раковиной. Большое значение имеет установление бактерицидных ламп во всех помещениях отделения для стерилизации воздуха. В тех реанимационных отделениях, где имеются инфекционные больные, должны быть боксированные палаты с отдельными входами. Персонал, входящий к этим больным, обязан надевать специальные халаты, находящиеся при входе в бокс, и снимать их после ухода из бокса. Инвентарь для уборки должен находиться отдельно от общего инвентаря и иметь свою маркировку. Работа медицинской сестры в отделении реанимации очень ответственна. Она всегда должна быть спокойной, выдержанной, а действия ее — четкими и уверенными, на высоком профессиональном уровне. Неуравновешенные и равнодушные лица не должны допускаться к работе в этих отделениях. Если реанимационные мероприятия не приводят к восстановлению функции кровообращения и дыхания, наступает биологическая смерть.Признаки биологической смерти: полное прекращение дыхания, отсутствие пульса и сердцебиения, мертвенная бледность кожных покровов, расслабление мускулатуры, в том числе опущение вниз нижней челюсти, исчезновение блеска глаз, потеря чувствительности, постепенное охлаждение тела, расширение зрачков и отсутствие их реакции на свет. Позднее наступает окоченение мышц, начинающееся с нижней челюсти и затылка, охватывающее мышцы всего тела через 6—8 ч и продолжающееся в течение нескольких дней, появляются трупные пятна, вначале на спине, наружных поверхностях плеч. Правила обращения с трупом.Смерть больного констатирует врач, отмечая в истории болезни точное время ее наступления. Труп раздевают, укладывают на спину с разогнутыми конечностями, подвязывают нижнюю челюсть, опускают веки, накрывают простыней и оставляют в постели на 2 ч. Только после образования трупных пятен медицинская сестра пишет на бед- ре умершего фамилию, имя и отчество, номер истории болезни, дублируя эти данные на специальной сопроводительной записке в морг, в которой указывает также диагноз и дату наступления смерти. Труп переносят в патологоанатомическое отделение, где производят вскрытие. Трупы лиц, умерших от особо опасных инфекций (холера, чума и др.), заворачивают в простыни, смоченные раствором сулемы или карболовой кислоты, затем помещают в наглухо закрывающиеся гробы, на дно которых кладут толстый слой опилок, торфа или других веществ, способных поглотить трупные выделения, и сжигают. Вещи умершего и ценности должны быть сданы родственникам под расписку. Это делает старшая медицинская сестра, которая должна проследить, чтобы вещи и ценности были сняты с умершего и записаны в специальную тетрадь; если снять их не удается, это фиксируют в истории болезни. Личные вещи больных, умерших от особо опасных инфекций, после смерти сжигают вместе с трупом. 3. СКОРАЯ МЕДЦИНСКАЯ ПОМОЩЬ: |
