Курсовая работа Синдром ДН. 18ЛЛ4 Лодырева О.Н. Курсовая работа Синдром ДН. Курсовая работа По Теме Синдром дыхательной недостаточности
 Скачать 0.91 Mb. Скачать 0.91 Mb.
|
|
ФГБОУ ВО ПЕНЗЕНСКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТ МЕДИЦИНСКИЙ ИНСТИТУТ КАФЕДРА ТЕРАПИИ Заведующий кафедрой: д. м. н., профессор Олейников Валентин Эливич Преподаватель: доцент, к.м.н. Борисова Наталья Александрова Курсовая работа По Теме: «Синдром дыхательной недостаточности» Выполнил: Студентка группы 18ЛЛ4 Лодырева Оксана Николаевна Пенза, 2020 СодержаниеВведение 3 Классификация 4 Этиология 10 Патогенез 11 Жалобы 14 Физикальное исследование 18 Осмотр 18 Пальпация. Перкуссия. Аускультация 20 Дополнительные методы исследования 21 Газовый анализ крови 21 Оценка функции внешнего дыхания 21 Рентгенография грудной клетки 22 Заключение 24 Список используемой литературы 25 Введение Синдром дыхательной недостаточности – это патологический синдром, который характеризуется тем, что система дыхания не способна обеспечить артериальную кровь нормальным газовым составом. Также данный синдром проявляет себя в том, что парциальное напряжение кислорода в артериальной крови меньше 60 мм рт. ст. и/или парциальное напряжение углекислого газа больше 45 мм рт. ст. При этом, газовый состав артериальной крови зависит от различных факторов, в числе которых: Барометрическое давление; Фракция кислорода во вдыхаемом воздухе; Положение пациента; Возраст пациента и др. Нормальный газообмен в легких может быть обеспечен только при четкой взаимосвязи трех компонентов. Это: Вентиляция; Диффузия газов через альвеолярно-капиллярную мембрану; Перфузия капиллярной крови в легких. Поэтому причинами дыхательной недостаточности могут быть любые патологии процессов, происходящих в организме или неблагоприятные факторы окружающей среды, к примеру, снижение парциального давления кислорода в атмосферном воздухе, которые оказывают влияние хотя бы на один из вышеперечисленных трех компонентов. С синдромом дыхательной недостаточности практические врачи встречаются довольно часто. В промышленно развитых странах мира число пациентов с хронической дыхательной недостаточностью, которым требуется проведение кислородотерапии или респираторной поддержки в домашних условиях, составляет около 8–10 человек на 10 тыс. населения. Классификация В настоящее время синдром дыхательной недостаточности классифицируют по нескольким признакам, а иименно: Классификация синдрома дыхательной недостаточности по патогенезу: Гипоксемическая (паренхиматозная, легочная или I типа); одним из проявлений паренхиматозной дыхательной недостаточности явлется гипоксемия, которая возникает как следствие недостаточности газообмена; при этом, в этом случае возникающая гипоксемия не очень хорошо поддается терапии кислородом; данная форма дыхательной недостаточности возникает при тяжелой пневмонии, кардиогенном отеке легких, то есть, в случае тяжелого поражения паренхимы легких. Гиперкапническая (вентиляционная, «насосная», II типа); основным признаком вентиляционной дыхательной недостаточности – гиперкапния; гипоксемия также имеет место быть, однако в случае гиперкапнической дыхательной недостаточности, в отличиие от гипоксемической нарушение содержания кислорода в крови хорошо корригирируется кислородотерапией; причиной возникновения вентиляционной дыхательной недостаточности могут быть : ХОБЛ, дисфункция (утомление, слабость) дыхательной мускулатуры, ожирение, кифосколитическая деформация грудной клетки, заболевания, которые сопровождаются снижением активности дыхательного центра. Классификация синдрома дыхательной недостаточности по скорости развития: Острая дыхательная недостаточность – может развиваться в течение нескольких дней, часов, минут; при быстром развитии дыхательной недостаточности механизмы компенсации со стороны систем дыхания, кровообращения и кислотно-щелочного состояния включиться не успевают, поэтому данный вид дыхательной недостаточности требует проведения срочной и интенсивной терапии; эта патология проявляется нарушением кислотно-щелочного состояния крови: при паренхиматозной дыхательной недостаточности возникает респираторный алкалоз (рН>7,45) и при вентиляционной – респираторный ацидоз (рН<7,35); немаловажным является то, что нарушение гемодинамики практически всегда сопутствует острой дыхательной недостаточности. Хроническая дыхательная недостаточность – развивается в течение нескольких месяцев или лет; начинается данный вид патологии незаметно и постепенно, может возникнуть вследствие неполного восстановления после острой дыхательной недостаточности; в отличие от вышеописанной патологии, при хронической дыхательной недостаточти могут включитья следующие механизмы компенсации: полицитемия (явление, при котором в крови увеличивается количество форменных элементов крови, в основном эритроцитов), повышается сердечный выброс, почки задерживают бикарбонаты (что может привести к коррекции респираторного ацидоза). Декомпенсация хронической дыхательной недостаточности (ее обострение) – явление, при котором у пациентов с хронической дыхательной недостаточностью возникает и острая. Классификация синдрома дыхательной недостаточности по степени тяжести основана на газометрических показателях и представлена в таблице 1; данная классификация имеет большое практическое значение и выборе терапии.
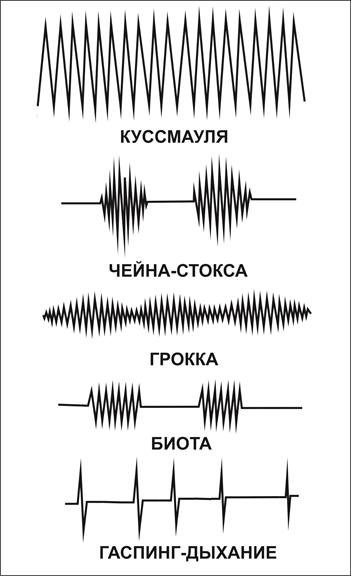
Таблица 1. Классификация дыхательной недостаточности по степени тяжести Классификация дыхательной недостаточности по анатомическому принципу: Центрогенная дыхательная недостаточность. Возникает при травмах и заболеваниях головного мозга, сдавлении и дислокации его ствола, в раннем периоде после клинической смерти, при интоксикациях опиатами и барбитуратами, нарушениях афферентной импульсации. Нервно-мышечная дыхательная недостаточность. Имеет место быть при расстройствах передачи нервного импульса дыхательными мышцами и нарушении их функций. Развивается при травмах и заболеваниях спинного мозга с поражением передних рогов его шейного и грудного отделов, при отравлениях курареподобными веществами, мускаринами, фосфоорганическими соединениями, при остаточном действии миорелаксантов после общей анестезии, при нарушениях сократимости дыхательных мышц, что происходит при судорожном синдроме любого происхождения, миастении, синдроме Гийена-Барре. Также данный тип дыхательной недостаточности может быть спровоцирован тяжелыми водно-электролитными нарушениями, в частности, при выраженной гипокалиемии. При нервно-мышечной дыхательной недостаточности всегда нарушается функция дыхательных мышц, как итог, они не могут в полной мере выполнять свою работу. Различают дыхательные мышцы вдоха и выдоха. Мышцы вдоха, в свою очередь, делятся на основные, к которым относят диафрагму и наружные межреберные мышцы, и вспомагательные, представителями которых являются лестничные мышцы и мышцы шеи. К мышцым выдоха относят мышцы передней брюшной стенки и внутренние межреберные мышцы. Париетальная (торакодиафрагмальная) дыхательная недостаточность. Имеет место быть при болевых синдромах, которые связаны с дыхательными движениями, такими как травмы, ранний период после операции на органах грудной клетки и верхнего этажа брошной полости. Также такой тип недостаточности проявляет себя при различных нарушениях каркастности грудной клетки вследствие множественного «окончатого» перелома ребер по нескольким линиям или обширной торакопластики, при сдавлении легкого массивным пневмотораксом, гидротораксом, гемотораксом, при нарушении функции диафрагмы. Бронхолегочная дыхательная недостаточность. Самый встречаемый тип недостаточности. При нормальных условиях перфузия кровью происходит в тех участках легких, которые в это время вентилируются. Данный феном имеет название рефлекс фон Эйлера. Непосредственно в этих участках и осуществляется газообмен между альвеолярным воздухом и кровью легочных капилляров. В то же время существуют участки легких, которые не вентилируются, они находятся в состоянии «физиологического ателектаза», перфузии в них нет. Эти участки могут начать вентилироваться, что вполне возможно при физической нагрузке, и кровоток легких перераспеределяется, перфузия захватывает и эти зоны. При различных патологиях вышеописанное соответствие нарушается, что влечет за собой появление в легких трех зон. В первой зоне происходят и вентиляция, и перфузия, соответственно, там происходит гозвообмен. Вторая зона характеризуется тем, что там альвеолы вентилируется, но в них нет перфузии, следовательно, в них газообмена не происходит. Эта зона входит в объем физиологического мертвого пространства и значительно увеличивает его. Для вентиляции важна не столько сама величина, сколько отношение объема мертвого пространства к дыхательному объему. В норме 70 % вдыхаемого за один вдох воздуха участвует в газообмене и 30 % остается в мертвом пространстве. Увеличение этого соотношения означает, что организм в большей мере расходует энергию на вентиляцию мертвого пространства и в меньшей — на альвеолярную вентиляцию. Для компенсаторной реакции необходимы большие энергетические затраты. Третья зона представляет собой невентилируемый участок, в котором имеет место быть кровоток. В этой зоне газообмена не происходит, вследствие чего венозная кровь, которая туда притекает, остается таковой, то есть, она оттекает неартериализованной. К тому же она смешивается с артериальной кровью, которая оттекает от вентилируемых участков, и шунт справа налево увеличивается. В норме этот шунт не превышает 7 % от объема кровотока. При условиях, когда эта величина увеличивается, развивается гипоксемия, которую организм не может компенсировать повышением работы дыхания. Бронхолегочную дыхательную недостаточность делят на обструктивную и рестриктивную.В чистом виде они развиваются достаточно редко, как правило, чаще встречаются смешанные формы, при которых может преобладать тот или другой процесс. Обструктивная дыхательная недостаточность возникает при нарушениях проходимости дыхательных путей, как верхних, примером которых могут служить такие случаи, как западение языка, попадание инородного тела в гортань или трахею, отек гортани, выраженный ларингоспазм, гематома, опухоль, странгуляция, так и нижних, то есть бронхов, к примеру, бронхоспазм, бронхорея, нарушения откашливаний, преждевременное закрытие дыхательных путей. В механизме возникновения обструкции дыхательных путей лежат следующие явления. Бронхиальный секрет в норме продуцируется бронхиальными железами от 10 до 50 мл в сутки. Вследствие изменения его реологических свойств в результате гипогидратации организма или поступления в дыхательные пути сухого и несогретого воздуха секрет становится слишком вязким, к тому же резко нарушается функция ворсинок реснитчатого эпителия, как итог, последние перестают двигаться или двужуться несинхронно. Эти явления значительно усиливаются при воспалительных процессах в бронхах. Тогда секрет начинает накапливаться в дыхательных путях, нарушая их проходимость. Другой механизм заключается в преждевременном экспираторном закрытии дыхательных путей, которое провоцируется: поражением опорных структур мелких бронхов и их сдавлением расширенными перибронхиальными артериями; снижением тонуса стенок крупных бронхов; снижением активности сурфактанта; увеличением силы поверхностного натяжения в бронхиолах и мелких бронхах; форсированным дыханием с усиленным выдохом; переполнением кровью малого круга кровообращения; В наиболее тяжелых случаях экспираторный коллапс может происходить в главных бронхах и даже в трахее. Рестриктивная дыхательная недостаточность проявляет себя при различных травмах и заболеваниях легких, после обширных резекций, то есть, при нарушениях в паренхиме легких. Результатом патологий в легких может быть снижение эластичности легких, а значит, для совершения каждого вдоха требуется повышение работы дыхания. Причинами развития этой формы дыхательной недостаточности могут быть пневмонии, обширные ателектазы, гнойные заболевания легких, гематомы, пневмониты. Респираторный дистресс-синдром, другими словами, «шоковое легкое», также может вызвать рестриктивную дыхательную недостаточность. Существуют два механизма рестрикции. Первый заключается в том, снижение продукции и активности сурфактанта сопровождается увеличением сил поверхностного натяжения не только в альвеолах, но также в бронхиолах и мелких бронхах. Как итог, альвеолы стремятся к спадению, возникают множественные необтурационные ателектазы, которые крайне трудно поддаются расправлению. Второй механизм характеризуется накоплением воды в интерстиции, повреждением его белков, в первую очередь эластина и фибронектина. Интерстициальный отек может развиваться в результате повышения давления в малом круге кровоообащения, увеличения проницаемости альвеолярно-капиллярной мембраны, резкого снижения онкотического давления плазмы. У больных со сниженными резервами кардиореспираторной системы и при гиперкапнии накопление воды в интерстиции значительно увеличивается. Этиология Этиология острой и хронической дыхательной недостаточности имеют некоторые различия. Причинами острой дыхательной недостаточности являются внезапно возникающие и быстро прогрессирующие патологии вентиляции легких или их кровоснабжения. К ним относятся: Закупорка дыхательных путей при аспирации инородных тех, рвотных масс, крови и других жидкостей; Западение языка; Аллергический отек гортани; Ларингоспазм, приступ удушья и астматический статус при бронхиальной астме; Тромбоэмболия легочных артерий; Респираторный дистресс-синдром; Пневмоторакс; Отек легких; Травма грудной клетки; Паралич дыхательных мышц при полиомиелите, ботулизме, столбняке; Травма спинного мозга; При введении миорелаксантов и отравлении курареподобных средств; Поражение дыхательного центра при чрепно-мозговых травмах, нейроинфекциях, отравлениях наркотиками и барбитуратами. Среди причин возникновения хронической дыхательной недостаточности выделяют: Хронические бронхит и пневмония; Туберкулез; Опухоли легких и бронхов; Заболевания сердца; Медленно прогрессирующие заболевания ЦНС, периферичексих нервов и мышц (полиомиелит, миастения, боковой амиотрофический склероз); Кифосколиоз, болезнь Бехтерева. Патогенез В настоящее время патофизиологигические механизмы при гипоксемической дыхательной недостаточности и при гиперкапнической различаются. Гипоксемия развивается по следующий механизмам: Парциальное напряжение кислорода во вдыхаемом воздухе снижается. Это может происходить на больших высотах как результат уменьшения барометрического давления. Аналогичный механизм отмечается при ингаляции некоторых отравляющий газов, а также вблизи огня, так как при горении кислород поглащается. Общая гиповентиляция легких. В этом случае увеличивается парциальное давление углекислого газа в альвеолах. При этом, общее давление газов в альвеолах должно оставаться постоянным. Следовательно, при увеличении парциального давления углекислого газа парциальное напряжение кислорода в альвеолярном воздухе и в артериальной крови уменьшается. Этому также способствует тот факт, что между парциальными напряжениями кислорода и углекислого газа рецикпротные взаимоотношения Синдром альвеолярно-капиллярного блока. Этот феномен проявляется, когда нарушается диффузия газов через альвеоло-капиллярную мембрану за время прохождения крови по легочным капиллярам и не достигается равновесие между содержанием газов в крови и альвеолах. Этот механизм гипоксемии проявляется при заболеваниях интерстиции легких, к которым относятся альвеолиты, интерстициальные фиброзы, саркоидоз, асбестоз, альвеолярный карциноматоз. Вентиляционно-перфузионный дисбаланс. Среднее значение вентиляции к перфузии составляет 0,8-1,0. При патологических процессах, происходящих в легких это соотношение может колебаться от 0 до бесконечности. В первом случае альвеолы перфузируются, но не вентилируются, во втором – альвеолы вентилируются, но не перфузируются. Такой механизм может проявляться при измененении позиции тела и объема легких, с возрастом, при патологиях дыхательных путей, альвеол или интерстициальной ткани Шунтирование крови. При шунтированиии венозная кровь, мало содержащая кислорода либо полностью минует легочное русло, что часто происходит при внутренних сосудистых патологиях сердца и легких, так называемый, «анатомический шунт», либо проходит через сосуды тех участков легких, где газообмен не осуществляется – «альвеолярный шунт», это имеет место быть, например, в зоне полного ателектаза. Снижение парциального напряжения кислорода в смешанной венозной крови. Содержание кислорода в смешанной венозной крови зависит от баланса между доставкой и потреблением кислорода, на что влияют следующие значения: Сатурация смешанной венозной крови; Сатурация артериальной крови; Потребление кислорода; Концентрация гемоглобина; Сердечный выброс. Любой фактор, который нарушает данный баланс, может привести к снижению содержания кислорода в смешанной венозной крови. Этот механихм является ведущим в формировании гипоксемии при шоках различной природы, тромбоэмболии легочной артерии и при физической нагрузке у больных со многими хроническими заболеваниями легких. При гиперкапнии выделяют следующие механизмы: Снижение минутной вентиляции легких, по-другому, альвеолярная гиповентиляция. Этот механизм возникает вследствие того, что нарушаются сложные взаимодействия между центральной регуляцией дыхания и механической работой по раздуванию легких, которая зависит от функции дыхательной мускулатуры и от того, насколько податлива грудная клетка. Увеличение объема физиологического мертвого пространства. Физиологическое мертвое пространство включает в себя те участки легких, в которых повышены вентиляционно-перфузионные отношения, к таковым относятся анатомическое и альвеолярное мертвые простаранства. Повышение продукции углекислого газа. На самом деле, этот механизм почти никогда не становится причиной возникновения гиперкапнии, он всего лишь вносит свой вклад при наличии одного из двух вышеописанных механизмов. Увеличение продукции углекислого газа происходит при: Лихорадке; Судорогах; Ажитациях (вследствие усиления мышечной активности); Чрезмерных парентеральных питаниях. Жалобы Пациенты, которые страдают дыхательной недостаточностью жалуются на отдышку, удушье, слабость, которая явлется результатом первых двух проявление, и иногда на малопродуктивный кашель. Одышка характеризуется субъективным ощущением нехватки воздуха, при этом, оно часто сопровождается изменением частоты, глубины и ритма дыхательных движений. Чаще всего одышка возникает из-за раздражения дыхательного центра, которое является следствием: гиперкапнии посредством хеморецепторов синокаротидной зоны и вентрального отдела продолговатого мозга; гипоксемии посредством рецепторов синокаротидной зоны; раздражения рецепторов, расположенных в самой легочной ткани и реагирующих на растяжение альвеол и на увеличение содержания жидкости в интерстиции (к примеру, при воспалительном или гемодинамическом отеке); раздражения рецепторов, расположенных в бронхах, которые реагируют на то, что объемная скорость потока воздуха быстро увеличивается. Доказано, что при возбуждении дыхательного центра происходит, с одной стороны, учащение и углубление дыхания благодаря тому, что дыхательные мышцы работают более интенсивно, а с другой стороны, создается субъективное ощущение нехватки воздуха из-за раздражения коры головного мозга. Так как объективные проявления и субъективные ощущения одышки могут носить различный характер, следует выделять такие типы отдышек, как: Инспираторная одышка с признаками затруднения вдоха. Спровоцировать такую одышку могут патологические процессы, которые сопровождаются, во-первых, сдавлением легкого и ограничением экскурсии легких, к примеру, гидроторакс, фиброторакс, пневмоторакс, паралич дыхательных мышц, выраженная деформация грудной клетки, анкилоз реберно-позвоночных сочленений, а во-вторых, уменьшением растяжимости легочной ткани, как пример, воспалительный или гемодинамический отек легочной ткани при пневмонии или отеке легкого. Инспираторная одышка проявляется при рестриктивном типе дыхательной недостаточности. Экспираторная одышка с затруднением выдоха. Эта одышка чаще всего говорит о наличии бронхиальной обструкции в области мелких дыхательных путей. При наличии нормального просвета мелких бронхов выдох происходит свободно и альвеолы быстро спадаются, чего не происходит при сужении бронхов из-за бронхоспазма, отека слизистой оболочки или из-за вязкого экссудата в просвете бронхов. При данных патологиях альвеолы плохо спадаются, выдох затруднен, и он осуществляется в основном за счет эластической тяги легких. Также экспираторную одышку провоцирует коллапс бронхов, другими словами, раннее экспираторное закрытие бронхов. Коллапс мелких бронхов в самом начале выдоха может возникнуть, когда движение воздуха по мелким бронхам затрудняется за счет того, что там находится мокрота, за счет отека слизистой оболочки или бронхоспазма, и во время выдоха резко увеличивается внутрилегочное давление. Вышеописанный механизм может также привести к большему сопротивлению мелких бронхов потоку воздуха. Раннее экспираторное закрытие бронхов может также происходить по феномену Бернулли. Сумма давления воздуха по оси бронхов и бокового давления на стенки бронхов – величина постоянная. Раннему спадению бронхов препятствует боковое давление воздуха на их стенки, что происходит в случае нормального просвета бронхов и небольшой линейной скорости. Эта скорость может увеличиваться, а боковое давление резко уменьшаться при сужении бронхов. Вследствие чего мелкие бронхи спадаются в самом начале выдоха. Экспираторная одышка возникает при обструктивной дыхательной недостаточности, может сопровождаться малопродуктивном кашле. Смешанная одышка. При смешанной одышке затруднены как вдох, так и выдох. Данный вид одыщки сочетает в себе признаки инспираторной и экспираторной одышек. Может возникнуть при дыхательной недостаточности, пневмонии, бронхите, сердечной недостаточности. Тахипноэ (частое поверхностное дыхание). При данном типе одышки больные зачастую не могут определить, затруднен вдох или выдох. Это все утяжеляется тем, что установить причину затруднения практически невозможно, так как объективные причины отсутствуют. Стридорозное дыхание. Такое дыхание возникает при механических препятствиях в верхних дыхательных путях, к которым относят гортань, трахею, главные и долевые бронхи. При этом, затрудняются и вдох, и выдох, дыхание становится шумным, громким, оно может слышаться на расстоянии. При обструкции гортани чаще всего затруднен вдох, при сужении трахеи, главных и долевых бронхов – выдох. Ни в коем случае нельзя путать стридорозное дыхание с затрудненным вдохом и выдохом с типичной инспираторной и экспираторной одышками. Нарушение ритма и частоты дыхания. Эти нарушения связаны в основном с тем, что уменьшается чувствительность дыхательного центра при тяжелых патологиях в головном мозге (ишемический или геморрагический инсульт, отек мозга), при токсических влияниях на дыхательный центр, что происходит зачастую у больных с уремической, диабетической, печеночной комами. К данным патологиям относят дыхание Чейна-Стокса, Биота, Куссмауля (рис. 1). Первые два типа патологических дыхания очень похожи, отличаются продолжительностью периодами апноэ. Апноэ – отсутствие дыхания, которое обусловлено резким снижением чувствительности дыхательного центра. Эти два типа дыхания обычно возникают вследствие патологических процессов в головном мозге. Дыхание Куссмауля характеризуется как глубокое и шумное дыхание, которое также связано со значительным изменением чувствительности дыхательного центра, что чаще всего является результатом токсического воздействия. Также такое влияние в редких случаях провоцирует возникновение дыхания Чейна-Стокса.
Рисунок 1. Типы патологических дыханий. Удушье – внезапно наступающее, очень выраженное чувство нехватки воздуха. Обычно оно сопровождается отчетливыми объективными признаками дыхательной недостаточности. В основе механизма возникновения удушья, как и в таковой при одышке, лежит интенсивное возбуждение дыхательного центра. Физикальное исследование Осмотр При осмотре пациента, страдающего дыхательной недостаточностью, врач может заметить цианоз, вынужденное положение пациента, набухание шейных вен и положительный венный пульс. Цианоз характеризуется нарушением оксигенации крови в легких, которое приводит к увеличению содержания восстановленного гемоглобина в тканях. В норме у человека величина восстановленного гемоглобина в крови, оттекающей от легких, составляет не больше 40 г/л, при этом, кожа имеет нормальную, здоровую окраску. При условиях, когда газообмен в легких нарушается, в артериальную систему большого круга кровообращения из легких попадает кровь, богатая восстановленным гемоглобином, это в свою очередь провоцирует появление диффузного (центрального) цианоза, который зачастую имеет сероватый или синюшный оттенок. И если никаких нарушений со стороны кровообращения нет, то конечности остаются теплыми. Цианоз может долгое время не выявляться при выраженных анемиях и снижении уровня общего гемоглобина до 60-80 г/л даже при условиях, когда легкие значительно поражены. Это объясняется тем, что для появления цианоза необходимо, чтобы половина общего гемоглобина или даже больше находилось в восстановленной форме, а это никак не совместимо с жизнью. И наоборот, в случае повышения уровня общего гемоглобина в крови (от 180г/л) цианоз выявляется даже при незначительной дыхательной недостаточности. Синюшность кожи при цианозе прямо пропорциональна степени дыхательной недостаточности и особенно проявляется на лице, верхней половине туловища, конечностях. Пациент, страдающий дыхательной недостаточностью обычно занимает вынужденное положение – ортопноэ (рис.2). Оно характеризуется следующим: пациент сидит, опустив ноги вниз, туловище немного наклонено вперед, в то же время пациент руками упирается на край кровати, если на ней сидит. Страдающий дыхательной недостаточностью принимает такое вынужденное положение, так как в этом случае в его акте дыхания участвуют дополнительные мышцы, к которым относят мышцы плечевого пояса, грудной клетки и брюшного пресса. Эти мышцы облегчают дыханием. 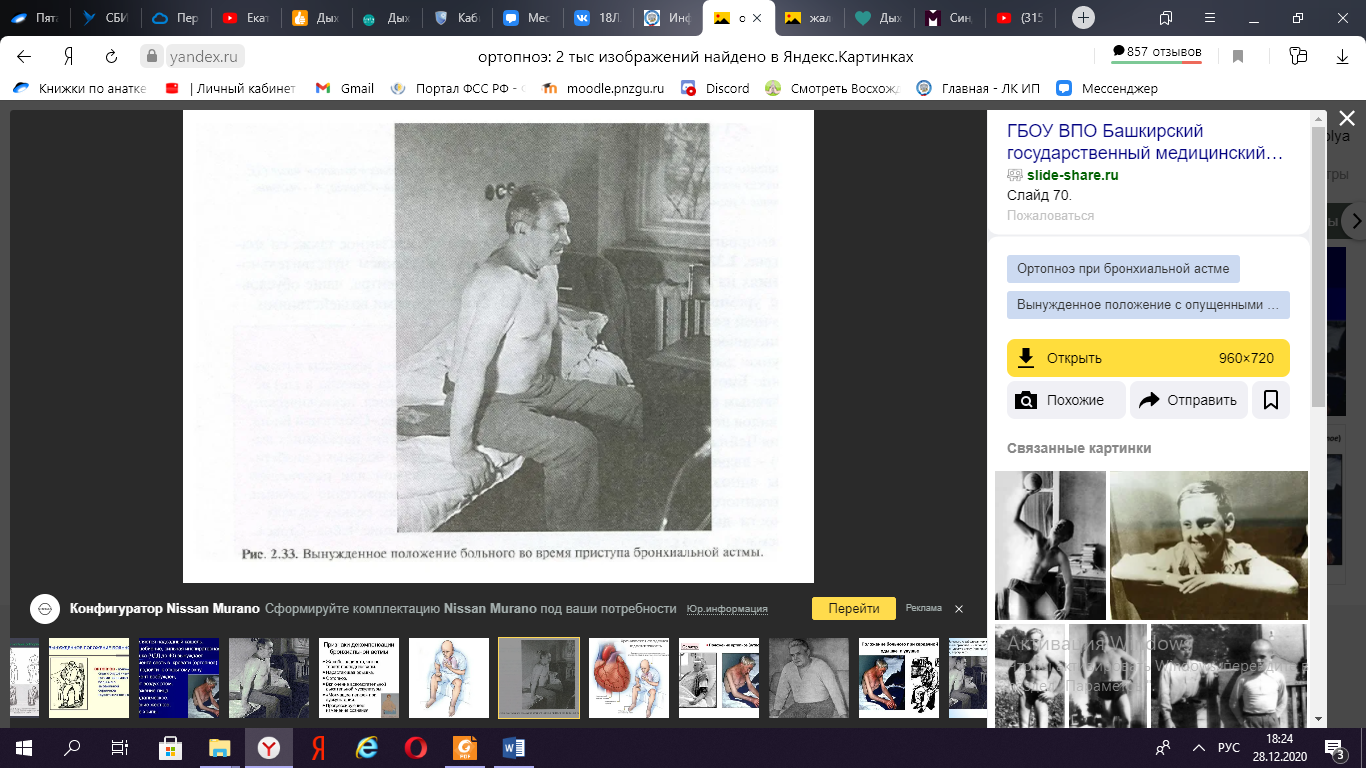 Рисунок 2. Вынужденное положение пациента при дыхательной недостаточности. При осмотре пациента с такой патологией как обструкция мелких бронхов зачастую можно выявить значительное набухание шейных вен. Механизм набухания шейных вен следующий: Повышение внутригрудного давления; Нарушение оттока крови по венам в правое предсердие; Рост центрального давления; Набухание шейных вен. Пальпация. Перкуссия. Аускультация Вообще, выявляемые отклонения при пальпации, перкуссии и аускультации у пациентов с дыхательной недостаточностью зависят от основного заболевания и могут быть самыми различными. Ниже я привела наиболее общие сведения об отклониях. При пальпации грудной клетки пациентов, страдающий дыхательной недостаточностью, выявляется голосовое дрожание, которое может быть либо усилено, либо ослаблено. Также может отмечаться ригидность грудной клетки. Перкутируя пациентов с такой патологией определяется притупленный или тимпанический перкуторный звук, также может появиться коробочный звук. Ограничена подвижность нижнего края легкого, нижние границы последнего могут располагаться как выше, так и ниже нормы. При аускультации страдающих дыхательной недостаточностью выявляются ослабленное везикулярное или бронхиальное дыхание, влажные хрипы или крепитация, также могут быть сухие свистящие и жужжащие хрипы, вполне возможно обнаружить шум трения плевры. Дополнительные методы исследования Газовый анализ крови Газовый анализ артериальной крови является основным инструментальным методом диагностики дыхательной недостаточности. Важнейшими показателями выступают парцальное давление кислорода, парцальное давление углекислого газа и рН. При этом, динамическое исследование этих показателей имеет большее значение, чем однократный анализ. В таблице 2 эти представлены значения газового состава крови при отсутствии патологий в легких.
Таблица 2. Показатели газового состава крови при норме. Взаимоотношения между парциальным давлением углекислого газа и рН характеризуются следующим: При повышении парциального давления углекислого газа на 20 мм рт.ст. происходит снижение рН на 0,1; При снижение парциального давления углекислого газа на 10 мм рт.ст. происходит повышении рН на 0,1; Изменения рН вне этих пределов являются следствием метаболических расстройств. Оценка функции внешнего дыхания Исследование функций внешнего дыхания (ФВД) позволяет как и оценивать тяжесть дыхательной недостаточности и наблюдать за состоянием пациента, так определять возможные механизмы развития дыхательной недостаточности и ответ на проводимую терапию. Самые различные методы исследования ФВД, которые представлены на рисунке 3 позволяют охарактеризовать проходимость верхних и нижних дыхательных путей, состояния легочной паренхимы, сосудистой системы легких и дыхательных мышц.  Рисунок 3. Методы исследования ФВД. Рентгенография грудной клетки С диагностическими целями все изменения, выявляемые при рентгенографии грудной клетки у больных с дыхательной недостаточностью, уловное можно разделить на следующие группы: Нет затемнений в легких Интракардиальный шунт; Внутрилегочный шунт; Бронхиальная астма; ХОБЛ; Пневмоторакс; Ожирение. Диффузные двусторонние затемнения Массивная пневмония; ОРДС; Отек легкого; Аспирация; Легочное кровотечение. Лобарное затемнение Долевая пневмония; Инфаркт легкого; Ателектаз. Полное затемнение одного легочного поля Аспирация; Плевральный выпот; Инфаркт легкого; Ателектаз легкого; Интубация главного бронха; Контузия легкого; Пневмония; Контралатеральный пневмоторакс. Заключение В заключение могу сказать следующее. Синдром дыхательной недостаточности является одной из важных проблем современной медицины. Этот синдром сопутствует самым различным заболеваниям, о чем свидетельствует обширная классификация дыхательной недостаточности. Сегодня медицина достигла того, чтобы в кратчайшие сроки установить наличие данного у пациента и оперативно начать терапию, что позволить избежать неприятных последствий. Для этого в настоящее время существует множество различных инструментальных методов диагностики синдрома дыхательной недостаточности, среди которых спирография, рентгенография, пневмотахография, пневмотахометрия, пикфлоуметрия, анализ газового состава крови, пульсоксиметрия. Проблема синдрома дыхательной недостаточности является актуальным в связи широкой распространенности и тяжелым течением многих форм, которые зачастую приводят к летальному исходу. Список используемой литературы Струтынский А.В. Основы семиотики заболеваний внутренних органов: учеб. пособ. / А.В.Струтынский, А.П.Баранов, Г.Е.Ройтберг, Ю.П.Гапоненков. – 8-е изд. – М. : МЕДпрессинформ, 2013. – 304 с. Биркун А.А, Осунсания О.О. ОСТРАЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ // Медицина неотложных состояний – 2016 - №7(78) – 102-108 с. Бова А.А. Синдром дыхательной недостаточности: состояние проблемы и врачебная тактика // МЕДИЦИНСКИЕ НОВОСТИ – 2011 - №2 – 31-36 с. Балабина Н.М. Синдром острой дыхательной недостаточности практике врача скорой помощи: учебное пособие для самостоятельной работы студентов лечебного факультета /сост.: Н.М. Балабина. – Иркутск, 2013. – 22 с. Голуб И.Е. Острая дыхательная недостаточность: методическое пособие для аудиторной работы студентов/ И. Е. Голуб, Л. В. Сорокина; ГБОУ ВПО ИГМУ Минздрава России. – Иркутск: ИГМУ, 2013. – с. 56 Загидуллин Н.Ш. Бронхолегочные синдромы в пропедевтике внутренних болезней: учебное пособие / cост.: Н.Ш. Загидуллин, Ш.З. Загидуллина, У.Р. Фархутдинов. – Уфа: Изд-во ГБОУ ВПО БГМУ Минздрава России, 2016. – 117 с. Петров Д.В., Овсянников Н.В., Капралов Э.А., Капустьян О.В. Интерстициальные заболевания легких: точка зрения практического врача //Практическая пульмонология – 2014 – №1 – 34-38 с. Визель И.Ю., Визель А.А. // Практическая медицина. 2013. № 5(74). С. 68. Розинова Н.Н., Лев Н.С., Богорад А.Е. Эпонимические бронхолегочные синдромы // РОССИЙСКИЙ ВЕСТНИК ПЕРИНАТОЛОГИИ И ПЕДИАТРИИ – 2012 – №3 – 39-44 с. Доценко Э.А. Клинические синдромы при заболеваниях органов дыхания: учебно-методическое пособие / Э.А. Доценко, Г.М. Хващевская, С.И. Неробеева, В.Я. Бобков – Минск: БГМУ, 2018 – 40 с. | ||||||||||||||||||||||||||||||||||||