|
|
Клинические лекции по офтальмологии. Лекции по офтальмологии Сергей Николаевич Басинский Евгений Алексеевич Егоров Глава 1 Глава 2
Глава 15
Глаукома
Глаукома относится к хроническим заболеваниям глаза, которые приводят к необратимой потере зрительных функций.
В мире глаукомой страдает до 105 млн человек; 5,2 млн человек имеют слепоту на оба глаза, каждую минуту слепнет 1 больной, а каждые 10 мин – 1 ребенок. В России глаукома – основная причина инвалидности по зрению (28%).
На сегодняшний день в России более 850 000 больных глаукомой. Ежегодно 1 человек из 1000 вновь заболевает глаукомой. Общая пораженность населения увеличивается с возрастом: среди людей старше 40 лет она составляет 1,5%, а старше 80 лет – 14%. Более 15% слепых потеряли зрение в результате глаукомы.
Понятие «глаукома» объединяет большую группу заболеваний глаза различной этиологией. Все эти заболевания включают в себя:
• повышение внутриглазного давления выше толерантного для зрительного нерва уровня (ТВГД);
• развитие глаукомной оптической нейропатии с последующей атрофией (с экскавацией) головки зрительного нерва;
• возникновение типичных дефектов поля зрения.
В патогенезе глаукомы важнейшее значение имеет нарушение гидродинамики глаза, соотношения продукции и оттока внутриглазной жидкости.
Внутриглазная жидкость вырабатывается в задней камере глаза отростками цилиарного тела, а затем через отверстие зрачка посту–пает в переднюю камеру глаза. Предварительно влага проходит через структуры стекловидного тела, которое таким образом осуществляет трофическую и обменную функции.
В передней камере внутриглазная жидкость направляется к углу передней камеры глаза, где находятся передние и задние пути оттока.
Внутриглазная жидкость из задней камеры через отверстие зрачка пос–тупает в угол передней камеры, затем оттекает, преодолевая сопротивле–ние трабекулярной ткани, через полость склерального синуса, коллек–торные каналы, интрасклеральное сплетение, впадая в водяные вены.
Внутриглазная жидкость из задней камеры через отверстие зрач–ка поступает в угол передней камеры, затем оттекает вдоль волокон цилиарной мышцы в супраувеальное и супрахориоидальное про–странство и далее через толщу склеры наружу.
В последние годы были получены новые данные о патогенезе и клинике глаукомы, что потребовало внесения изменений в существу–ющую классификацию заболевания.
Ниже приводится классификация глаукомы, разработанная А.П. Нестеровым и Е.А. Егоровым (2001).
Глаукому подразделяют:
• по происхождению – на первичную, вторичную и сочетанную с дефектами развития глаза и других структур организма;
• по возрасту пациента – на врожденную, инфантильную, ювенильную и глаукому взрослых;
• по механизму повышения внутриглазного давления – на открытоугольную, закрытоугольную, с дисгенезом угла передней каме–ры, с претрабекулярным блоком и с периферическим блоком;
• по уровню внутриглазного давления – на гипертензивную и нормотензивную;
• по степени поражения головки зрительного нерва – на началь–ную, развитую, далеко зашедшую и терминальную;
• по течению – на стабильную и нестабильную.
При первичной глаукоме патогенные процессы, возникающие в УПК, дренажной системе глаза или в головке зрительного нерва, пред–шествующие возникновению заболевания, не имеют самостоятельного значения. Они являются начальными этапами патогенеза глаукомы.
При вторичной глаукоме механизмы развития глаукомы вызваны самостоятельными заболеваниями и служат причиной глаукомы не всегда, а лишь в ряде случаев. Вторичная глаукома является возмож–ным осложнением других заболеваний.
Стадии глаукомы
Деление непрерывного глаукомного процесса условно. При опре–делении стадии глаукомы принимают во внимание состояние поля зрения и диска зрительного нерва.
Стадия I (начальная)— границы поля зрения нормальные, но есть изменения в парацентральных отделах поля зрения (отдельные ското–мы в зоне 5—20°, дугообразная скотома Бьерума, расширение слепого пятна). Экскавация диска зрительного нерва расширена, но не дохо–дит до его края.
Стадия II (развитая) – выраженные изменения поля зрения в парацентральном отделе в сочетании с сужением его границ более чем на 10° в верхне– и/или нижненосовом сегменте, краевая экскавация диска зрительного нерва.
Стадия III (далеко зашедшая) —границаполязрения концентрически сужена и в одном сегменте или более находится менее чем в 15° от точки фиксации, краевая субтотальная экскавация диска зрительного нерва.
Стадия IV (терминальная)— полная потеря зрения или сохранение светоощущения с неправильной светопроекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе.
Уровень внутриглазного давления
При постановке диагноза внутриглазное давление обозначают:
• буквой «а» – в пределах нормальных значений (Р0 ниже 22 мм рт. ст.);
• буквой «b» – умеренно повышенное внутриглазное давление (Р0 ниже 33 мм рт. ст.);
• буквой «с» – высокое давление (Р0 равно или выше 33 мм рт. ст.).
Динамика глаукомного процесса
Различают стабильную и нестабильную глаукому. При стабиль–ном течении заболевания при продолжительном наблюдении (не менее 6 мес.) не ухудшается состояние поля зрения и диска зри–тельного нерва. В случае нестабильного течения такие изменения обнаруживаются при повторном обращении. При оценке динамики глаукомного процесса обращают на соответствие уровня ВГД давле–нию цели.
Схема обследования для диагностики
• Суточная тонометрия в течение (3—4 дней);
• Биомикроскопия (водяные вены, глубина передней камеры, про–филь угла, атрофия радужки, псевдоэксфолиации, пигментная дисперсия);
• Определение границ поля зрения (периметрия);
• Прямая офтальмоскопия (состояние ДЗН и сетчатки).
Выделяют 5 основных групп:
• врожденные первичные глаукомы;
• врожденные глаукомы, сочетающиеся с другими дефектами раз–вития;
• первичные открытоугольные глаукомы (ПОУГ);
• первичные закрытоугольные глаукомы (ПЗУГ);
• вторичные глаукомы.
Врожденные первичные глаукомы
Симптомы глаукомы могут появиться сразу после рождения ребен–ка или через некоторое время. В зависимости от возраста, в котором начинается заболевание, выделяют врожденную, инфантильную и ювенильную глаукому.
Первичная врожденная глаукома (гидрофтальм) проявляется до 3 лет жизни ребенка. Заболевание наследуется по рецессивному типу, хотя возможны спорадические случаи.
Патогенез этого вида глаукомы связывают с дисгенезом угла пере–дней камеры, который является причиной нарушения оттока водя–нистой влаги и повышения внутриглазного давления.
Клиническая картина включает в себя светобоязнь, слезотечение, блефароспазм, увеличение глазного яблока, увеличение и отек роговицы, экскавацию диска зрительного нерва, гиперемию конъюнктивы.
Стадию глаукомного процесса определяют по степени увеличения диаметра роговицы, расширения экскавации диска зрительного нерва и снижения зрительных функция (табл. 3).
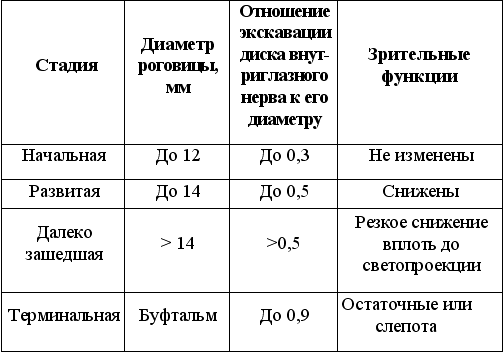
Таблица 3. Стадии глаукомного процесса при первичной врожденной глаукоме
Методы диагностики:
• тонометрия (у детей до 3 лет в норме Р0 = 14—15 мм рт. ст. При первичной врожденной глаукоме Р0 превышает 20 мм рт. ст. или выявляется асимметрия более 5 мм рт. ст.);
• измерение диаметра роговицы (в норме у новорожденного диаметр равен 10 мм, к 1 году он увеличивается до 11,5 мм, к 2 годам – до 12 мм. При врожденной первичной глаукоме диаметр увеличен роговицы до 12 мм и более уже на 1-м году жизни);
• биомикроскопия (отек и помутнение роговицы, разрывы десце–метовой оболочки, углубление передней камеры, атрофия стромы радужки с обнажением ее радиальных сосудов);
• офтальмоскопия (в норме у новорожденного глазное дно бледное, диск зрительного нерва более бледный, чем у взрослого, физио–логическая экскавация отсутствует или слабая. При первичной врожденной глаукоме экскавация быстро прогрессирует, но на ранних этапах при снижении внутриглазного давления экска–вация обратима. Ориентировочно оценить экскавацию можно, зная, что увеличение диаметра роговицы на 0,5 мм соответствует приросту экскавации на 0,2);
• гониоскопия.
Дифференциальную диагностику следует проводить с мегалокорнеа, травматическими поражениями роговицы, врожденным дакри–оциститом, сочетанной врожденной глаукомой (синдромы Питерса, Марфана, склерокорнеа и др.).
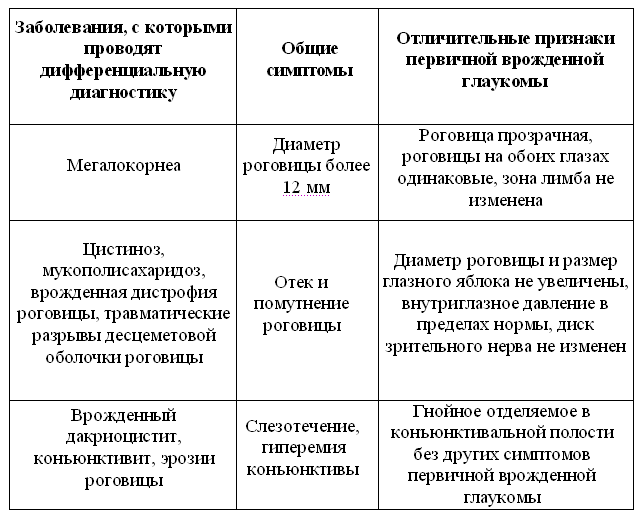
Таблица 4. Принципы дифференциальной диагностики первичной врожденной глаукомы.
Общие принципы терапии. Медикаментозное лечение первичной врожденной глаукомы малоэффективно и применяется только до опе–рации. С этой целью назначают препараты, угнетающе продукцию водянистой влаги: бета-адреноблокаторы, 0,25—0,5% раствор тимолола малеата 2 раза в день капельно, местные ингибиторы карбоангидразы, 2% раствор дорзоламида 3 раза в день местно капельно, 1% раствор бринзоламида 2 раза в день. По показаниям возможно системное при–менение ингибиторов карбоангидразы и осмотических диуретиков.
Выбор вида хирургического вмешательства зависит от стадии болезни и особенностей строения УПК. На ранних стадиях проводят гониотомию или трабекулотомию, на поздних стадиях более эффек–тивны фистулизирующие операции и деструктивные вмешательства на цилиарном теле.
Прогноз при своевременном оперативном вмешательстве бла–гоприятный. Стойкая нормализация внутриглазного давления достигается в 85% случаев. Если операция проведена на ранних эта–пах, то у 75% больных удается сохранить зрительные функции на про–тяжении всей жизни. Если операция была проведена в поздние сроки, то зрение сохраняется только у 15—20% больных.
Первичная инфантильная глаукома возникает у детей в возрасте от 3 до 10 лет. Наследование и патогенетические механизмы такие же, как при первичной врожденной глаукоме. Однако в отличие от первичной врожденной глаукомы роговица и глазное яблоко не увеличены. Принципы терапии сходны с таковым при первичной врожденной глаукоме.
Первичная ювенильная глаукома возникает в возрасте от 11 до 35 лет. Наследование связано с нарушениями в хромосомах 1 и TIGR. Механизмы нарушения оттока внутриглазной жидкости и повыше–ния внутриглазного давления связаны с возникновением трабекулопатии и/или гониодисгенеза. Отмечают повышение внутриглазного давления и прогрессирующая глаукомная атрофия диска зрительного нерва. Изменение зрительных функций происходит по глаукомному типу. Принципы терапии сходны с таковыми при первичной врож–денной глаукоме.
Первичные открытоугольные глаукомы
Эта группа включает несколько нозологических форм первичны глауком. Механизм нарушения оттока водянистой влаги общий для всех форм первичных открытоугольных глауком и связан с развитием трабекулопатии и функционального каналикулярного блока. Развитие трабекулопатии обусловлено возрастными изменениям и/или (псевдо) эксфолиативным синдромом или синдромом пигментной дисперсии. Изменение гидродинамики глаза приводит к повышению внутриглазного давления выше толерантного уровня и развития атрофии диска зрительного нерва по глаукомному типу.
Различные виды открытоугольной глаукомы имеют некоторые особенности патогенеза.
Простая первичная открытоугольная глаукома (ПОУГ) возникает в возрасте старше 35 лет, патогенез связан с развитием трабекулопатии и функционального блока шлеммова канала. По данным А.П. Нестерова (1995), определенную роль в развитии этого вида глауком играют осо–бенности анатомического строения глаза: слабое развитие склераль–ной шпоры и цилиарной мышцы, заднее прикрепление волокон этой мышцы к склере, переднее положение шлеммова канала, малый угол его наклона к передней камере.
Факторы риска в развитии ПОУГ:
• уровень внутриглазного давления;
• возраст;
• нарушение гемодинамики;
• метаболические нарушения;
• цитотоксические воздействия;
• нарушение экстрацеллюлярного матрикса.
Клиническая картина. Течение заболевания, как правило, бессим–птомное с прогрессирующим снижением зрительных функций. Редко можно выявить жалобы на периодическое появление радужных кругов перед глазами, астенопические жалобы. При тонометрии внутриглаз–ное давление выше статистической нормы на одном или двух глазах, разница внутриглазного давления на двух глазах больше 5 мм рт. ст., разница между уровнем ВГД при утреннем и вечернем измерения больше 5 мм рт. ст. Желательно проводить тонометрию в положении больного сидя и лежа. При биомикроскопии в переднем отделе глаза выявляются микрососудистые изменения в конъюнктиве и эписклере (неравномерное сужение артериол, расширение венул, образование микроаневризм, мелких геморрагии, зернистого тока крови, «симптом кобры»), диффузная атрофия зрачкового пояса радужки и деструкция пигментной каймы. При гониоскопии выявляют симптомы уплотне–ния зоны трабекулы, экзогенную пигментацию, заполнение шлеммова канала кровью). При офтальмоскопии наблюдают истончение и сгла–женность слоя нервных волокон в перипапилярной зоне, развития ГОН, полосчатые гемморагии на диске зрительного нерва или рядом с ним).
При тонографии обнаруживается снижение коэффициента легко–сти оттока до 0,1—0,2 ммЗ / мин на 1 мм рт. ст.).
При исследовании поля зрения определяются парацентральные скотомы в зоне Бьерума, сужение границ преимущественно в верх–не– и/или нижненосовых сегментах.
Дифференциальную диагностику проводят с глаукомой нормаль–ного давления и офтальмогипертензией.
Эксфолиативная открытоугольная глаукома связана с (псевдо) эксфолиативным синдромом. Развивается в пожилом или старческом воз–расте. Проявляется отложением эксфолиативного материала в пере–днем сегменте глаза и развитием трабекулопатии и функционального блока шлеммова канала. Возможно развитие псевдоэксфолиативного синдрома без глаукомы. Эксфолиативная открытоугольная глаукома протекает более тяжело, чем ПОУГ.
Клиническая картина. Заболевание возникает у лиц старше 50 лет. Сначала может поражаться один глаз. Затем через некоторое время заболевание развивается в другом глазу. Редко возможно одностороннее поражение. При биомикроскопии выявляется отложение эксфолиатив–ного материала (в виде мелких сероватых чешуек) по краю зрачка, что приводит к постепенному исчезновению пигментной каймы на передней капсуле хрусталика, задней поверхности роговицы. При гониоскопии эксфолиативный материал обнаруживается в трабекулярной зоне.
Пигментная глаукома развивается в молодом и среднем возрасте у лиц с синдромом пигментной дисперсии. Может сочетаться с прос–той формой ПОУГ. Бывает спонтанная стабилизация глаукомного процесса. Возможно развитие синдрома пигментной дисперсии без глаукомы.
Клиническая картина. Заболевают преимущественно мужчины (77—90%) в возрасте от 15 до 68 лет. Средний возраст дебюта заболева–ния для мужчин 34 года, для женщин 49 лет. Чаще возникают жалобы на появление радужных кругов, затуманивание зрения.
При биомикроскопии выявляются депигментация радужки и отложение пигмента на разных структурах переднего отдела глаза.
Глаукома с нормальным давлением (глаукома псевдонормального дав–ления по В.В. Волкову). Эту форму глаукомы традиционно называли глаукомой с низким давлением. Однако в последнее время для обоз–начения этого вида глаукомы чаще используется термин «глаукома с нормальным давлением».
Данные о распространенности глаукомы с нормальным давле–нием в мире значительно варьируют. Существование такой глауко–мы большинство офтальмологов отрицали, до сих пор сохраняются диагностические трудности. Однако, как показывают последние исследования, глаукома с нормальным давлением составляет 40% (в Европейских странах), а по некоторым данным, 60% (в Японии) всех случаев ПОУГ.
Клиническая картина. Заболевание возникает в возрасте старше 35 лет. Однако дебют заболевания, как правило, происходит на 10 лет позже, чем при ПОУГ. Чаще заболевание развивается у женщин. Сначала заболевание возникает обычно в левом глазу, а затем при–знаки патологии выявляются в правом глазу. Внутриглазное давление при традиционных способах измерения находится в пределах статис–тической нормы. Однако у больных с этой формой глаукомы возмож–ны подъемы офтальмотонуса в течение суток, которые не фиксиру–ются при традиционной суточной тонометрии. Давление может резко изменяться при изменении положения тела. Можно выявить подъемы офтальмотонуса в анамнезе, а при дальнейшем наблюдении внутриг–лазное давление может находиться в пределах нормы. Кроме того, у ряда пациентов с этим типом глаукомы имеется низкая толерантность зрительного нерва к подъемам внутриглазного давления или низкая индивидуальная норма офтальмотонуса.
Острые нарушения гемодинамики в организме в целом (крово–течения, гиподинамические кризы) или в диске зрительного нерва (инфаркт зрительного нерва).
Хронические нарушения обшей и местной гемодинамики.
Нарушение давления спинномозговой жидкости.
Глаукоматозные изменения диска зрительного нерва (для глауко–мы с нормальным давлением более характерно появление геморрагии в зоне диска зрительного нерва) и поля зрения.
При диагностике глаукомы с нормальным давлением необходимо определение:
• сосудистого статуса (исследование реологических свойств крови, допплерография сосудов головного мозга и глазной артерии, калиброметрия сосудов сетчатки и т. д.);
• функционального состояния зрительного нерва и сетчатки (двух-вариабельная квантативная периметрия, исследование централь–ного поля зрения, электрофизиологического исследования);
• топографии диска зрительного нерва (сканирующая лазерная офтальмоскопия и другие методы);
• динамики внутриглазного давления в течение дня, при измене–нии положения тела и т. д.;
• функциональные пробы на водяных венах и т. д.
Дифференциальную диагностику пои глаукоме с нормальным дав–лением проводят с ПОУГ с повышенным внутриглазным давлением, другими заболеваниями зрительного нерва, которые могут привести к его атрофии (миопия, ишемическая нейропатия и т. д.).
Общие принципы терапии первичных открытоугольных глауком
Механизмы развития глаукомы имеют две точки приложения – УПК, поражение структур которого приводит к повышению внут–риглазного давления, и задний отрезок глазного яблока, изменения в котором приводят к глаукоме, оптической нейропатии и снижению зрительных функция. В лечении ПОУГ выделяют гипотензивную терапию, которая включает медикаментозное, лазерное и хирургичес–кое воздействие, и нейропротекторную терапию.
Общие принципы гипотензивной терапии. Целью гипотензивной терапии является достижение «давления цели». Однако на сегодняшний день простых и эффективных способов определения давления цели не существует. При назначении гипотензивной терапии следует учи–тывать:
• возраст больного;
• состояние диска зрительного нерва (размер и глубина экскава–ции, прорывы к краю, цвет неврального кольца);
• состояние перипапиллярной зоны (глаукоматозная перипапиллярная атрофия, перипапиллярный склероз хориоидальных сосудов, полосчатые геморрагии);
• состояние поля зрения;
• отягощенную наследственность
• системную гипотонию или склонность к гипотоническим кри–зам, особенно ночным;
• склонность к вазоспазмам и мигреням;
• сердечно-сосудистые заболевания с расстройствами центральной гемодинамики;
• нарушение гемодинамики в бассейне внутренней сонной артерии;
• склонность к гипергликемии;
• нарушение реологических свойств крови;
• миопию средней и высокой степени.
Можно выделить 3 группы пациентов с разной тяжестью глаукомного процесса и разным «давлением цели»:
• больные молодого возраста с начальной стадией ПОУГ без выра–женного изменения диска зрительного нерва и перипапиллярной области, без наследственного отягощения и сопутствующей пато–логии. «Давление цели» соответствует 21—23 мм рт. ст. (тонометрическое давление), что должно соответствовать снижению зритель–ного давления не менее чем на 20% первоначального значения;
• больные различного возраста с развитой или далеко зашедшей стадией глаукомы без выраженных сопутствующих заболеваний и наследственной отягощенности, а также больные с начальными изменениями поля зрения, но выраженными изменениями диска зрительного нерва или перипапиллярной зоны, со значимой сопутствующей патологией и наследственной отягощенностью. «Давление цели» соответствует 17—20 мм рт. ст. (тонометрическое давление), что должно соответствовать снижению внутриглазно–го давления не менее чем на 30% первоначального значения;
• больные развитой и далеко зашедшей глаукомой с выраженными изменениями в диске зрительного нерва или перипапиллярной зоне, а также значимой сопутствующей патологией и наследствен–ной отягощеностью. «Давление цели» соответствует 16 мм рт. ст. и ниже (тонометрическое давление), что должно соответствовать снижению внутриглазного давления не менее чем на 35—40% первоначального значения.
Гипотензивное воздействие предполагает:
• максимально эффективную медикаментозную терапию;
• лазерное воздействие;
• лазерное воздействие и медикаментозную терапию;
• непроникающую операцию;
• непроникающую операцию и медикаментозную терапию;
• традиционную проникающую фистулизирующую операцию;
• проникающую фистулизирующую операцию и медикаментоз–ную терапию.
Переход от одного вида лечения к другому осуществляется при неэффективности проводимой терапии. В ряде случае уже в начале терапии приходится прибегать к более значительному воздействию (в случае некомплаентности пациента, непереносимости лекарственной терапии, высокого внутриглазного давления и т.д.). Поэтому выбор медикаментозного воздействия следует проводить с учетом всех осо–бенностей каждого конкретного человека.
Общие принципы гипотензивной медикаментозной терапии
• Сначала назначают один из препаратов первого выбора. При неэффективности его заменяют на другой препарат первого выбо–ра или назначают комбинированную терапию (препаратом пер–вого и второго выбора или двумя препаратами первого выбора).
• В случае непереносимости или противопоказаний к терапии пре–паратами первого выбора лечение начинают с препаратов второго выбора.
• В составе комбинированной терапии не следует назначать более двух препаратов одновременно. Лучше выбирать комбинирован–ные лекарственные формы.
• Препараты с одинаковым фармакологическим воздействием не следует использовать при комбинированном лечении.
Препараты первого выбора:
• латанопрост, травопрост;
• тимолол;
• пилокарпин.
Препараты второго выбора:
• бетаксолол;
• проксодолол;
• бринзоламид;
• клонидин.
При проведении медикаментозной терапии 2—3 раза в год на 1 —2 мес терапию изменяют. Следует не только использовать препарат другой фармакологической группы, но и менять тип воздействия на гидродинамику глаза.
Общие принципы нейропротекторной терапии ПОУГ
Нейропротекторная терапия эффективна только при условии достижения «давления цели».
Е.А. Егоров и В.Н. Алексеев (2001) разделяют нейропротекцию на прямую, когда препараты непосредственно защищают ретинальные ганглии и аксоны зрительного нерва, и непрямую, когда нейропротекторное действие связано с влиянием препаратов на фак–торы риска, ускоряющие гибель нервных клеток.
К прямым нейропротекторам следует отнести бетаксолол, фермен–тные антиоксиданты (супероксиддисмутаза), пептидные биорегуля–торы (ретиналамин). Препараты, оказывающие непрямое нейропро–текторное действие, можно разделить на препараты первого и второго выбора. К непрямым нейропротекторам следует отнести спазмолити–ки, ангиопротекторы, антагонисты кальция, ноотропные препараты, антигипоксанты (цитохром С), неферментативные (витамины С, Е, РР, янтарная кислота, эмоксипин, гистохром) антиоксиданты.
Препараты первого выбора показаны всегда и всем пациентам, так как они влияют на основные звенья патогенеза: сниженную адапта–цию, внутриглазные нарушения микроциркуляции, нарушение рео–логических свойств крови, изменение сосудистой стенки, в том числе на атеросклероз и метаболические нарушения.
Препараты второго выбора корректируют другие факторы риска развития глаукомы в зависимости от их выраженности и значимости.
Первичные закрытоугольные глаукомы
Первичная закрытоугольная глаукома со зрачковым блоком— наибо–лее часто встречающийся вид этой патологии (70—80%), возникает у лиц среднего и пожилого возраста. Вызывает острые и подострые приступы. В дальнейшем из-за образования гониосинехий переходит в хроническую.
Факторы риска: гиперметропия, мелкая передняя камера, узкий угол передней камеры, крупный хрусталик, тонкий корень радужки, заднее положение шлеммова канала.
Патогенез связан с развитием зрачкового блока при умеренном расширении зрачка, что приводит к выпячиванию корня радужки и блокаде УПК. Иридэктомия купирует приступ, предупреждает разви–тие новых приступов и переход в хроническую форму.
Клиническая картина острого приступа:
• боль в глазу и окружающей его области с иррадиацией по ходу тройничного нерва (лоб, висок, скуловая область);
• брадикардия, тошнота, рвота;
• снижение зрения, появление радужных кругов пред глазами.
Данные обследования:
• смешанная застойная инъекция;
• отек роговицы;
• мелкая или щелевидная передняя камера;
• при длительном существовании приступа в течение несколь–ких дней возможно появление опалесценции влаги передней камеры;
• наблюдается выпячивание кпереди радужки, отек ее стромы, сегментарная атрофия;
• мидриаз, фотореакция зрачка на свет отсутствует;
• резкое повышение внутриглазного давления.
Клиническая картина подострого приступа: незначительное сниже–ние зрения, появление радужных кругов пред глазами.
Данные обследования:
• легкая смешанная инъекция глазного яблока;
• легкий отек роговицы;
• нерезко выраженное расширение зрачка;
• повышение внутриглазного давления до 30—35 мм рт. ст.;
• при гониоскопии – УПК блокирован не на всем протяжении;
• при тонографии наблюдается резкое уменьшение коэффициента легкости оттока.
Дифференциальную диагностику следует проводить с острым ири-доциклитом, офтальмогипертензией, различными видами вторич–ных глауком, связанных со зрачковым блоком (факоморфическая глаукома, бомбаж радужки при его заращении, факотопическая глаукома с ущемление хрусталика в зрачке) или блоком УПК (неоп–ластическая, факотопическая глаукома с дислокацией хрусталика в переднюю камеру). Кроме того, необходимо дифференцировать ост–рый приступ глаукомы с синдромом глаукомоциклитического криза (синдром Познера-Шлоссмана), заболеваниями, сопровождающи–мися синдромом «красного глаза», травмой органа зрения, гиперто–ническим кризом.
Лечение острого приступа закрытоуголной глаукомы.
Медикамен–тозная терапия.
В течение первых 2 ч 1 каплю 1% раствора пилокарпина закапы–вают каждые 15 мин, в течение следующих 2 ч препарат закапывают каждые 30 мин, в течение следующих 2 ч препарат закапывают 1 раз в час. Далее препарат используют 3—6 раз в день в зависимости от сни–жения внутриглазного давления; 0,5% раствор тимолола закапывают по 1 капле 2 раза в день. Внутрь назначают ацетазоламид по 0,25—0,5 г 2—3 раза в день.
Кроме системных ингибиторов карбоангидразы, можно использо–вать 1% суспензию бринзоламида 2 раза в день местно капельно;
Внутрь или парентерально применяют осмотические диуретики (наиболее часто внутрь дают 50% раствор глицерина из расчета 1—2 г на кг веса).
При недостаточном снижении внутриглазного давления можно ввести внутримышечно или внутривенно петлевые диуретики (фуросемид в дозе 20—40 мг)
Если внутриглазное давление не снижается, несмотря на прове–денную терапию, внутримышечно вводят литическую смесь: 1—2 мл 2,5% раствора аминазина; 1 мл 2% раствора димедрола; 1 мл 2% рас–твора промедола. После введения смеси больной должен соблюдать постельный режим в течение 3—4 ч ввиду возможности развития ортостатического коллапса.
Для купирования приступа и предупреждения развития повтор–ных приступов обязательно проводят лазерную иридэктомию на обоих глазах.
Если приступ не удалось купировать в течение 12—24 ч, то показа–но хирургическое лечение.
Лечение подострого приступа зависит от выраженности нарушения гидродинамики. Обычно достаточно произвести 3—4 инстилляции 1% раствора пилокарпина в течение нескольких часов. 0,5% раствор тимолола закапывают 2 раза в день, внутрь назначают 0,25 г ацетазоламида 1—3 раза в день. Для купирования приступа и предупрежде–ния развития повторных приступов обязательно проводят лазерную иридэктомию на обоих глазах.
Лечение хронической закрытоугольной глаукомы.
Препаратами первого выбора являются миотики (1—2% раствор пилокарпина применяют 1—4 раза в день). При неэффективности монотерапии миотиками дополнительно назначают препараты других групп (нельзя применять неселективные симпатомиметики, так как они оказывают мидриатическое действие). В этом слу–чае лучше использовать комбинированные лекарственные формы (фотил, фотил-форте, нормоглаукон, проксакарпин). В случае отсутствия достаточного гипотензивного эффекта пере–ходят к хирургическому лечению. Целесообразно применять нейропротекторную терапию.
Офтальмогипертензия
Все случаи неглаукомного повышения внутриглазного давления можно разделить на:
• псевдогипертензию, которая связана с непроизвольным кратковре–менном повышением внутриглазного давления при приближении к глазу тонометра. При повторном измерении после успокоения пациента внутриглазное давление находится в пределах нормы;
• симптоматическую офтальмогипертензию как симптом глаз–ного (иридоциклит, глаукомоциклитический криз, реактив–ный увеальный синдром) или общего заболевания (синдром Иценко-Кушинга, гипотиреоз, диэнцефальные нарушения, патологический климакс), отравления или побочного действия лекарственных препаратов (глюкокортикостероиды);
• эссенциалъную офтальмогипертензию, создающую наибольшие трудности при дифференциальной диагностике с простой открытоугольной глаукомой. При офтальмогипертензии наблюдается симметричное изменение офтальмотонуса на обоих глазах, пока–затели оттока внутриглазной жидкости не изменены, нет атрофических и гемодинамических изменений в переднем отрезке глаза (конъюнктива, радужка, УПК). Имеет стабильное или регресси–рующее течение.
При повышении ВГД до 28—30 мм рт. ст. (тонометрическое давле–ние) необходимо назначать гипотензивную терапию и наблюдение, как при открытоугольной глаукоме с повышенным ВГД.
|
|
|
 Скачать 1.46 Mb.
Скачать 1.46 Mb.