Лекция ВИЧ-инфекция. ЛЕКЦИЯ №6 ВИЧ-инфекция. Лекция 5 Тема вичинфекция Учебные цели лекции. Ознакомить студентов с понятиями вичинфекция, спид, вакцинация
 Скачать 382.5 Kb. Скачать 382.5 Kb.
|
|
Лекция № 5 Тема: «ВИЧ-ИНФЕКЦИЯ» 1. Учебные цели лекции. - Ознакомить студентов с понятиями: ВИЧ-инфекция, СПИД, вакцинация. - Представить этиологию, эпидемиологию, клинические проявления. - Показать принципы лабораторной диагностики. - Ознакомить с принципами лечения ВИЧ-инфекции. - Представить. правила профилактики ВИЧ- инфекции врача-стоматолога. 2. План лекции: Определение ВИЧ-инфекции. Этиология. Строение ВИЧ. Эпидемиология ВИЧ-инфекции. Патогенез ВИЧ-инфекции у человека. Строение иммунной системы. Варианты прогрессирования ВИЧ-инфекции. Клиническая классификация ВИЧ-инфекции. Клинические симптомы острой ВИЧ-инфекции. Характеристика стадий ВИЧ-инфекции. Поражение челюстно-лицевой области у ВИЧ-инфицированных больных Поражение легких при ВИЧ-инфекции. Поражение нервной системы при ВИЧ-инфекции. Критерии постановки диагноза. Диагностика ВИЧ-инфекции. Антиретровирусная терапия. Показания к назначению АРТ. Диспансерное наблюдение ВИЧ-инфицированных. Профилактика ВИЧ-инфекции. Первая помощь при контакте с ВИЧ-инфицированным. Понятие постконтактной профилактики. Меры защиты на рабочем месте врача-стоматолога для уменьшения риска заражения ВИЧ-инфекцией. 3. Технические средства обучения (мультимедийный проектор, видеоаппаратура, ноутбук) 4. Методы активизации студентов во время изложения лекционного материла: (на усмотрение лектора – проблемные ситуации, клинические примеры, ситуационные задачи, демонстрационные рентгенограммы или микропрепараты, анализ крови и др.). Клиническая задача №1. В инфекционное отделение ЦРБ поступил пациент К., 22 лет, с жалобами на многократный жидкий стул с небольшой примесью крови в течение недели. Из анамнеза: в течение 3-х лет принимает наркотики внутривенно, 2 года тому назад поставлен диагноз: ВИЧ-инфекция. Объективно: сознание ясное, кожа бледная, по ходу вены на передней поверхности левого предплечья имеются многочисленные следы от инъекций. Температура тела 37,2о, пульс 58 уд/мин., слабого наполнения, АД 100/70. Ухудшение состояния пациента͵ связанное с развитием вторичных заболеваний на фоне иммунодефицита при ВИЧ-инфекции. На первый план выступают жалобы: многократный жидкий стул, диарея, потеря аппетита, слабость, обезвоживание, диарея. Оценка: улучшение состояния пациента – прекращение диареи, признаков обезвоживания нет. Цель достигнута. Студент рассказывает о режиме дезинфекции в палате для ВИЧ-инфицированных пациентов. Загрязненное кровью и др. биоматериалом белье погружают в 3% раствор хлорамина на 2 часа. Палату больного, предметы обстановки двукратно орошают раствором 1 % раствора хлорамина, экспозиция – 60 мин. Санузел орошают гидропультом из расчета 250-300 мл/м2 3% раствора хлорамина. Уборочный материал погружают в 3% раствор хлорамина на 60 минут. Выделения больного засыпают сухой хлорной известью или др. дез. растворами из расчета 1:5. Посуду из-под выделений погружают в 3% раствор хлорной извести на 60 мин. Посуду больного кипятят в 2% растворе пищевой соды 15 минут или погружают в 1% раствор хлорамина на 2 часа. Студент демонстрирует технику взятия кала на бак.анализ, согласно алгоритму манипуляции. Клиническая задача №2. В противотуберкулезный диспансер поступила пациентка 17 лет с диагнозом ВИЧ-инфекция, пневмоцистная пневмония? Через 3 дня после поступления возникла сильная одышка. Объективно: сознание ясное, кожные покровы чистые, бледные, цианоз носогубного треугольника, частота дыхательных движений 40 за 1 мин., дыхание затрудненное, АД 140/90, температура 37,3о. Живот мягкий, принимает участие в акте дыхания, безболезненный. У больной прогрессирует ВИЧ-инфекция: одышка, сухой кашель, лихорадка. 5. Содержание лекционного материала (распечатки, тезисы, мультимедийные презентации) Определение ВИЧ-инфекции. ВИЧ-инфекция – медленно прогрессирующее вирусное антропонозное заболевание, вызываемое вирусом иммунодефицита человека с преимущественным перкутанным механизмом заражения, характеризующееся специфическим стойким поражением иммунной системы с развитием синдрома иммунодефицита, который проявляется оппортунистическими инфекциями, злокачественными новообразованиями и аутоиммунными эффектами. Этиология. Вирус иммунодефицита размером 100-140 нм, относится к семейству Ретровирусов (S. Retroviridae), подсемейство Лентивирусов (Lentivirus). Содержит округлый нуклео-капсид, представленный 2 нитями РНК, обратной транскриптазой (реверта-зой), интегразой, протеазой и окружен двуслойной белковой оболочкой, под кото-рой находится матричный каркас. Наружная оболочка вируса состоит из фосфоли-пидов и гликопротеинов и имеет многочисленные белковые выросты (gp160), содержащие gp 120 - связывается поверхностными рецепторами клетки хозяина СД-4 и gp 41 - связывается с F- пептидом клетки хозяина (фик-сирующий белок). Мембранные gp 120, взаимодействуя с белком СД-4 клеток-мишеней, освобождает трансмембранный рецептор gp 41, который дополнительно связывается с F-протеином клетки-мишени и методом эндоцитоза обеспечивает проникновение вирусного генома в клетку. Поэтому вирус может проникать только в те клетки, которые имеют на своей поверхности СД-4 рецептор и F-протеин. Клетки-мишени: Т 4-лимфоциты, моноциты, макрофаги, клетки микроглии, колоноциты, М-клетки кишечника, клетки Лангерганса и др. Особенности ретровирусов: 1. Геном - однонитчатая позитивная РНК. 2. В составе вириона имеется фермент обратная транскриптаза (ОТ) или ревертаза. 3. Благодаря наличию ОТ РНК-геном вируса в клетке превращается в ДНК-геном и в таком виде интегрируется в хромосому клетки-хозяина. 4. Функция ОТ не подвергается контролю и фермент допускает много ошибок, возрастает частота мутаций структурных белков, что создает трудности для элиминации вируса иммунной системой и для создания эффективных вакцин. 5. Все ретровирусы имеют общие структурные гены: gag, pol, env. Против всех структурных компонентов вирусов вырабатываются антитела, исполь-зуемые в лабораторной диагностике. Во внешней среде быстро погибает, пастериза-ция - не более 30 минут, а кипячение - 5 минут. Чувствителен ко всем дез.растворам в используемых концентрациях и жирорастворителям, но устой-чив к замораживанию, УФО и радиации. Таксономические группы: ВИЧ-1 и ВИЧ-2 ВИЧ-1 – наиболее распространен. Всего выделяют 10 субтипов. В России и СНГ – 8 субтипов ВИЧ-1 (A,B,C,D,F,G, Е и Н). В Николаеве – серотип В, в Одессе, Донецке – А/С, в Киеве и Крыму – В, А/С. 10 % вирусов устойчивы к АЗТ! ВИЧ относится к семейству ретровирусов. Существует два типа вируса: ВИЧ-1 и ВИЧ-2, которые различаются структурными и антигенными свойствами. Диаметр ВИЧ составляет 100 nm, частица вируса имеет сферическую форму. Наружная оболочка состоит из gp120, gp41 и gp160. Сердцевина вируса состоит из капсида (p24 и p18) и двух нитей РНК. Жизненный цикл вируса обеспечивается ферментами: обратная транскриптаза, интеграза и протеаза. ВИЧ в своем жизненном цикле склонен к мутациям в 5 раз больше, чем вирус гриппа. Эпидемиология ВИЧ-инфекции. Источник – зараженный ВИЧ человек с момента инкубации вплоть до гибели с максимальной заразностью в период первичных клинических проявлений и в стадии СПИДа. Путь передачи - перкутанный, реализуемый естественным и искусственным путем. Естественный путь - при гетеро- и гомосексуальных контактах, что позволило отнести ВИЧ-инфекцию к группе болезней, передающихся половым путем. Путь передачи ВИЧ от матери плоду реализуется трансплацентарно, интранатально и постнатально. Искусственный путь - при различных медицинских и немедицинских мероприя-тиях связанных с нарушением целостности кожи или слизистых. Воздушно-капельный, фекально-оральный, контактно-бытовой и через кровососущих насекомых пути передачи ВИЧ-инфекции не доказаны. Восприимчивость - всеобщая !!! Группы риска: 1. Гомо- и бисексуалы + в/в наркоманы, промискуитет + в/в наркоманы. 2. Партнеры 1-й группы, гомосексуалы, в/в наркоманы, промискуитет. 3. Реципиенты крови, гемодиализ и пр. 4. Медперсонал. Патогенез. Инфицирующая доза может составить всего 10 вирионов. 1. Проникший ВИЧ захватывается макрофагами и заносится в разные органы и сис- темы или в виде свободных вирусов, или (чаще) внутри моноцитов или макрофагов донора (риск инфицирования, возможно по этой причине, в 100 раз меньше, чем при ВГВ). 2. Взаимодействие ВИЧ с клеткой-мишенью: взаимодействие оболочечных белков вируса с молекулами, экспрессированными на мембране клеток – белок gp120 (ВИЧ-1) или gp105 (ВИЧ-2) соединяется с рецептором CD4. 3. Белок gp 41 (gp 36) связывается с неспецифическим пептидом F (от англ. fusion – слияние). 4. Вирион освобождается от оболочки (стадия "раздевания"). При этом вполне возможно, что вирусная оболочка становится частью наружной мембраны клетки-хозяина. 5. Проникшая в цитоплазму свободная сердцевина вируса раскрывается и с помощью обратной транскриптазы по матрице вирусной геномной РНК осуществляется синтез ДНК, используя азотистые основания из цитоплазмы. 6. Молекулы вирусной ДНК приобретают кольцевидную форму (циклизация) и прони- кают из цитоплазмы в ядро, где встраиваются (интеграция) в состав генома клетки- хозяина. Ведущее звено - поражение Т-хелперов, которое обусловлено: - преждевременным старением и гибелью инфицированных клеток (апоптоз); - уничтожением зараженных клеток Т-лимфоцитами эффекторами (аутоиммунное действие); - блокадой рецепторов CD-4 вирусными гликопротеином gp120 (образование синцитий); - прямым цитопатогенным эффектом ВИЧ; - нарушением регуляторных функций Т-хелперов/индукторов (из-за блокады рецептора и снижения пула клеток CD4); - уменьшением соотношения СД4/СД8 (<0,5-1); - повреждением клеток–предшественников в костном мозге. - одновременно отмечается поликлональная активация В-лимфоцитов с увеличением всех классов иммуноглобулинов, что приводит к истощению этого звена иммунной системы (много антител в крови, но они не защищают больного); - угнетается функция макрофагов и увеличение выработки ими различных медиаторов (пирогенов, кахексина,ФНО и др.); - анергия кожи и слизистых, подавляются воспалительные реакции. - падением числа Т4-лимфоцитов < 400 в мкл крови (норма 1000-1600 в 1 мкл крови) ведет к увеличению репликации вируса, возникновению СПИД-индикаторных заболеваний и гибели больного. Строение иммунной системы. Иммунная система - это совокупность органов, тканей и клеток, работа которых направлена непосредственно на защиту организма от различных заболеваний и на истребление уже попавших в организм чужеродных веществ. Органы, входящие в иммунную систему человека: лимфатические железы (узлы), миндалины, вилочковая железа (тимус), костный мозг, селезёнка и лимфоидные образования кишки (Пейеровые бляшки). Главную роль играет сложная система циркуляции, которая состоит из лимфатических протоков соединяющих лимфатические узлы. Варианты прогрессирования ВИЧ-инфекции.  Клиническая классификация ВИЧ-инфекции. Стадия инкубации. Стадия первичных проявлений: Острая инфекция. Бессимптомная инфекция. Персистирующая генерализованная лимфоаденопатия. Стадия вторичных заболеваний: Потеря веса менее 10%, грибковые, вирусные, бактериальные поражения кожи и слизистых, опоясывающий лишай, повторные фарингиты, синуситы. Потеря веса более 10%, необъяснимая диарея или лихорадка более одного месяца, волосистая лейкоплакия, туберкулез легких, повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов, повторный или диссеминированный опоясывающий лишай, поражения кожи, сопровождающиеся изъязвлениями, повторные или стойкие (продолжительностью не менее двух месяцев), локализованная саркома Капоши. Генерализованные бактериальные, вирусные, грибковые, протозойные и паразитарные заболевания, пневмоцистная пневмония, лимфоидный интерстициальный пневмонит, кандидоз пищевода, внелегочный туберкулез, атипичные микобактериозы, кахексия, диссеминированная саркома Капоши, поражения центральной нервной системы различной этиологии. Терминальная стадия Клинические симптомы острой ВИЧ-инфекции. Острая ВИЧ-инфекция. Асимптоматическая. Острый ретровирусный синдром. Это фаза первичной неспецифической манифестации, острый, ретровирусный синдром. Не постоянна, регистрируется у 20-50% больных (А. Г. Рахманова, В. К. Пригожина, 1999; А. Г. Рахманова, 2000), когда вслед за периодом инкубации появляются симптомы острой ВИЧ-инфекции.Общие симптомы: лихорадка, потливость по ночам, вялость, слабость, потеря аппетита, артралгия, миалгия, увеличение ЛУ, фарингит. Кожные проявления: пятнисто-папулезная сыпь, розеолезная сыпь, уртикарная сыпь, петехиальная сыпь, рецидивирующий герпес, опоясывающий герпес. Поражение нервной системы: аффективные и когнитивные нарушения, головная боль, светобоязнь, серозный менингит, МЭ (септический), радикулопатия, плечевая плексопатия, периферическая нейропатия, синдром Гийена-Барре. Поражение ЖКТ: кандидоз слизистой полости рта, тошнота, рвота, диарея, увеличение печени, селезенки. Лабораторные исследования. Острый период лейкоциты (норма); тромбоциты; СОЭ (норма или умеренно t); ACT, АЛТ; антитела к ВИЧ (-). Стихание острых явлений лимфотоз, нормоцитоз; атипичные мононуклеары; уменьшение отношения CD4/CD8 спустя 3-12 недель; повышение количества антител к ВИЧ. Характеристика стадий ВИЧ-инфекции. Клиническая стадия 1. асимптоматическая; персистирующая генерализованная лимфаденопатия (ПГЛ). Клиническая стадия 2 себорейный дерматит; ангулярныйхейлит; рецидивирующие язвы полости рта (два или более эпизода в течение 6 месяцев); опоясывающий лишай (распространённый лишай); рецидивирующие инфекции дыхательных путей — синусит, средний отит, фарин-гит, бронхит, трахеит, (два или более эпизода в течение 6 месяцев); грибковые поражения ногтей; папулёзный зудящий дерматит. Клиническая стадия 3 волосатая лейкоплакия полости рта; необъяснимая хроническая диарея продолжительностью более 1 месяца; рецидивирующий кандидоз полости рта (два или более эпизода в течение 6 месяцев); тяжёлая бактериальная инфекция (пневмония, эмпиема, гнойный миозит, инфекции костей или суставов, менингит, бактеримия); острый язвенно-некротический стоматит, гингивит или периодонтит; миозит, остеомиелит; циститы. Клиническая стадия 4 лёгочный туберкулёз; внелёгочный туберкулёз (исключая лимфаденопатию); необъяснимая потеря веса (более 10 % в течение 6 месяцев) + лихорадка; ВИЧ-истощающий синдром; пневмоцистная пневмония; тяжёлая или подтверждённая рентгенологически пневмония (два или более эпизода в течение 6 месяцев); цитомегаловирусный ретинит (с или без колита); вирус простого герпеса (англ. HSV) (хронический или персистирующий более 1 месяца); энцефалопатия; прогрессирующая мультифокальная лейкоэнцефалопатия; саркома Капоши и другие ВИЧ-обусловленные злокачественные новообразования; токсоплазмоз; диссеминированная грибковая инфекция (кандидоз, гистоплазмоз, кокцидиоидо-микоз); криптоспоридиоз; криптококковый менингит; инфекция, вызванная нетуберкулёзными микобактериями, диссеминированная микобактеримия; кардиомиопатия; нефроаденопатия. Поражение челюстно-лицевой области у ВИЧ-инфицированных больных 1. Поражения, реже связанные с ВИЧ-инфекцией вирусные инфекции болезни слюнных желез 2. Поражения, которые могут быть связаны с ВИЧ-инфекцией бактериальные инфекции Кандидоз Острый пседомембранозный: повреждения составляют 1-3мм в диаметре, приподняты над уровнем слизистой оболочки в виде белого или серовато-белого налета, напоминает творожистые массы. Отдельные поражения могут сливаться, образуя неправильной формы бляшкообразные участки. Под неплотно прикрепленными участками поражения подлежащие ткани (эпителий) нормальной структуры или в виде эрозии. Локализация: слизистая оболочка щек, языка, неба, альвеолярного отростка, подъязычной области. Острый атрофический (эритематозный): слизистая оболочка огненно-красная, сухая. При поражении языка его спинка становится малиново-красного цвета, сухая, блестящая, нитевидные сосочки атрофированы. Налет отсутствует или сохраняется в глубоких складках, снимается с трудом и представляет собой конгломерат слущенного эпителия и большого количества грибов рода Candida в стадии активного почкования (мицелий и псевдомицелий) Хронический гиперпластический: характеризуется образованием на гиперемированной слизистой оболочке рта толстого слоя плотно спаянного с ней налета в виде узелков или бляшек. При поскабливании шпателем налет снимается с трудом, под ним обнажается гиперемированная кровоточащая эрозивная поверхность. Локализация: спинка языка (область, типичная для ромбовидного глоссита), с двух сторон на слизистой оболочке щек, твердое небо, мягкое небо. Лечение Дифлюкан 1капсула (50мг) 1 раз в день, 7-14 дней. Пимафуцин 1 таблетка (100мг) 4 раза в день, 7 дней. Гексорал по 1 таблетки каждые 1-2 часа по необходимости, но не более 8 таб/сут. Ламизил по 1 таблетки (250мг) в сутки, 14 дней. Орунгал по 1 таблетки (100мг) в сутки, 15 дней. Щелочные растворы для полости рта: натрия тетрабората (Буры) раствор в глицерине 20% Смазывают пораженные участки слизистой оболочки полости рта 2-3 раза в день. Курс лечения составляет 3-7 дней. Дактанол (противогрибковое и антибактериальное средство) крем для наружного применения 2% . Местно втирают в пораженные участки 2 раза в день утром и вечером (гель 4 раза в день), 14 дней. Экзифин (противогрибковый препарат) крем (1%) наносят на пораженные участки 1-2 раза/сут, 2-4 недели. Тизоль с нистатином (противовоспалительное, антимикотическое, противозудное действие). После обработки слизистой оболочки или кожи растворами антисептика нанести на слизистую небольшое количество Тизоля с нистатином 1-2 раза в день в зависимости от выраженности клиники. Ангулярный хейлит грибковой этиологии Болевые ощущения могут отсутствовать либо они незначительные, чувство жжения, иногда сочетается с ксеростомией. В области углов рта наблюдается гиперплазия эпителиально-эпидермальных структур углов рта, с появлением хронических трещин. Трещины со временем увеличиваются в размерах, становятся твердыми, покрываются корками. Локализация поражений симметричная. Лечение Флуконазол (противогрибковое действие): внутрь по 100 мг/сут, 14–30 дней. Ламизил по 1 таблетки (250мг) в сутки, 14 дней. Местно: 3-4% нистатиновая мазь, наносят тонким слоем на пораженную поверхность 2 раза/сут ежедневно, 14 дней. Натрия тетрабората (Буры) раствор в глицерине 20% Смазывают пораженные участки слизистой оболочки полости рта 2-3 раза в день. Курс лечения составляет 7 дней. Волосатая лейкоплакия Субъективные ощущения, как правило, отсутствуют, иногда может отмечаться слабая болезненность или жжение. Утолщение слизистой оболочки в виде складок или ворсинок белого цвета, возвышающихся над поверхностью слизистой оболочки рта и плотно к ней прикрепленных. Очаги поражения в виде бляшек серовато-белого цвета (высотой от 2 мм до 2-3 см), имеют неровную, сморщенную («гофрированную») или с гиперкератотическими разрастаниями поверхность, которая как бы покрыта «волосками» или «ворсинками» (за счет нитевидных разрастаний эпителия). Локализация: задняя поверхность языка, слизистая оболочка губ, щек, подъязычной области, неба. Краевой гингивит (краевая гингивальная эритема) Возникает остро, внезапно и протекает как бактериальная инфекция. Признаки заболевания могут исчезнуть через 3-4 недели, но затем заболевание рецидивирует. Язвенно-некротический гингивостоматит Развивается остро или начало незаметное с кровоточивостью десны при чистке зубов. Десна ярко красная, отечная. Край десны и межзубные сосочки некротизируются, покрыты желто-серым налетом, неплотно спаянным с подлежащей тканью. Признаки заболевания могут исчезнуть через 3-4 недели, но затем заболевание рецидивирует, имеет прогрессирующее течение, что приводит к рецессии десны, деструкции костной ткани альвеолярного отростка челюсти. Возможны спонтанные кровотечения. Агрессивная форма пародонтита Болезненность, кровоточивость десны, гиперплазия и некроз межзубных сосочков. Нарастает подвижность зубов, происходит диффузная деструкция кости альвеолярного отростка челюсти, что нередко сопровождается секвестрацией межзубных перегородок. Лечение Обезболивающие средства (местно): Тизоль с лидокаином наностя на слизистую оболочку тонким слоем 3 раза в сутки, курс лечения 30 дней. Антисептические препараты - раствор Мирамистина 3 раза в день в течение 5 дней - хлоргексидин 0,1% 7-10 дней - Пародонтакс ополаскиватель для полости рта после каждого приема пищи и после чистки зубов НПВС - Холисал (обезболивающий, противовоспалительный эффекты). Полоску геля длиной 1 см для взрослых и 0.5 см для детей выдавливают на чистый палец и втирают легкими массирующими движениями в пораженный участок слизистой оболочки полости рта. - Тизоль с Диклофенаком (противовоспалительное и радиопротекторное средство). После обработки слизистой оболочки или кожи растворами антисептика нанести на слизистую небольшое количество 1-2 раза в день в зависимости от выраженности клиники. Ферменты - Трипсин (протеолитическое, противовоспалительное, стимулирующее регенерацию). Местно: в виде присыпки или раствора трипсина аморфного, на сухие или некротизированные раны накладывают компрессы (раствор готовят непосредственно перед применением: 50 мг трипсина растворяют в 5 мл стерильной воды или 0,9% раствора натрия хлорида, при лечении гнойных ран — в 5 мл фосфатного буферного раствора). - Полотно, пропитанное трипсином, накладывают на рану (после ее обработки), закрепляют повязкой и оставляют на ране на 24 ч. Перед применением полотно смачивают физиологическим раствором, дистиллированной или кипяченой водой или раствором антисептика (например Фурацилин). Поддерживают во влажном состоянии, смачивая через бинт. Сухая салфетка неактивна. Время полного очищения раны от некротических тканей и гноя — 24–72 ч. При необходимости применяют повторно. Кератопластические препараты - Витамины А (уменьшает воспалительные явления и нормализует смену слоёв эпидермиса), Е (антиоксидант, способствует усвоению ретинола) Саркома капоши Это новообразование из клеток эндотелия, злокачественная опухоль. Эритематозные пятна диаметром 0,5-3,0см либо плотных эластических бледно-розовых или буро-коричневых узелков размером 5х8мм. Постепенно узлы увеличиваются, под ними образуется инфильтрат, цвет меняется, и они становятся вишнево-красными, фиолетовыми или коричневыми. Впоследствии узлы часто разделяются на доли и изъязвляются. Локализация: твердое и мягкое небо, область желобоватых сосочков корня языка, реже – на деснах. В-клеточная лимфома (неходжкинская лимфома) Плотные эластичные разрастания красноватого цвета под неповрежденным эпителием. Участки изъязвления слизистой оболочки с некрозом, абсцедированием окружающих тканей. Деструкция подлежащей кости отсутствует. Локализация: слизистая оболочка ретромолярной области, языка, твердое небо. Вирусные инфекции - вирус простого герпеса - вирус опоясывающего герпеса - вирус Эпштейна-Барр - цитомегаловирусы - папилломавирусы Простой герпес Заболевание протекает в виде частых и мучительных обострений рецидивирующего герпетического стоматита, иногда без ремиссий. Везикулы возникают на языке, мягком небе, дне полости рта, на губах. Везикулы очень быстро трансформируются в эрозии, которые часто превращаются в язвы больших размеров (0,5-1,0 см в диаметре). Язвы могут приобретать форму кратера с приподнятыми, неправильной формы краями и ярко гиперемированным дном, которое может быть покрыто серовато-белым налетом. Опоясывающий герпес В полости рта на гиперемированной появляются множественные пузырьки (по ходу пораженного нерва), которые быстро вскрываются, образуя болезненные единичные или сливные эрозии с фестончатыми краями, покрытые фибринозным налетом. Отечность, гиперемия кожи, на фоне которой возникают сгруппированные везикулы диаметром 1-5 мм, наполненные прозрачным экссудатом. Вирусная бородавка Возбудитель ДНК-содержащий папилломавирус. Узелковые поражения: папилломы, эпителиальная гиперплазия, кондиломы. В полости рта узелковые поражения покрыты множественными выступами в виде сосочков. Локализуются чаще всего на слизистой оболочке твердого неба, деснах. Поражение легких при ВИЧ-инфекции. Среди других заболеваний, ассоциированных с ВИЧ-инфекцией, отдельно можно выделить туберкулёз, так как последний передается иммунокомпетентным лицам воздушно-капельным путём и трудно поддается лечению. Пневмоцистная пневмония (вызываемая Pneumocystis jirovecii) является относительно редким заболеванием у иммунокомпетентных лиц, но значительно распространена среди ВИЧ-инфицированных лиц. Поражение нервной системы при ВИЧ-инфекции. Токсоплазмоз вызывается одноклеточным паразитом Toxoplasma gondii, который может инфицировать головной мозг и вызывать энцефалит, либо глаза и лёгкие. Криптококковый менингит — инфекция мозговой оболочки, вызываемый грибом Cryptococcusneoformans. Симптомами заражения являются лихорадка, головная боль, усталость, тошнота, рвота, припадки. Прогрессивная мультифокальная лейкоэнцефалопатия — демиелинизирующее заболевание, при котором постепенно разрушается миелин, покрывающий аксоны нейронов и нарушается проведение нервных импульсов. Причиной болезни является полиомавирус, которым в латентной форме заражены до 70 % человеческой популяции. В активной форме полиомавирус вызывает смерть в течение нескольких месяцев после появления симптомов. Критерии постановки диагноза. В настоящее время существуют следующие методы диагностики ВИЧ. Косвенные тесты — обнаружение специфических антител к ВИЧ. Обнаруживаются фактически у 100 % ВИЧ-инфицированных. Прямые тесты — сам ВИЧ (в культуре клеток — выполняется только в специализированных лабораториях 3 уровня биологической безопасности), антигены ВИЧ (антиген p24 и др.), и нуклеиновые кислоты ВИЧ-тесты на РНК или ДНК ВИЧ или вирусная нагрузка. Вирусная нагрузка напрямую связывается со скоростью снижения количества лимфоцитов CD4 и является очень важным прогностическим показателем на ранней стадии заболевания. Диагностика ВИЧ-инфекции. Для определения антител к ВИЧ, необходимо использовать, по крайней мере, два разных теста: предварительный тест (скрининг-тест); подтверждающий тест. Большинства современных скрининг-тестов основываются на методике ИФА (иммуноферментный анализ) или сходные методы, обладают высокой чувствительностью (99 %) и специфичностью (99,5 %). Используемые в тесте антигены должны соответствовать тем антителам, которые могли выработаться в организме пациента к ВИЧ определённого типа (ВИЧ-1, ВИЧ-2, ВИЧ-1-N, ВИЧ-1-O, ВИЧ-1-M). Иммуноблоттинг— наиболее часто используемый метод подтверждения результатов скрининг-тестов. Иммуноблоттинг, будучи подтверждающим тестом, проводится только при получении положительного результата скрининг-теста. Экспресс-тесты. Основываются на одном из четырёх методов: реакция агглютинации, ИФА на полимерных мембранах (тест-полоски), иммунологический фильтрационный анализ иммунохроматография. Обеспечивают результат в течение 15-30 минут. Удобны, когда результат необходимо получить быстро (срочная хирургическая операция). Подсчёт CD4+ лимфоцитов является критическим параметром в мониторинге ВИЧ-инфекции и позволяет: оценивать состояние иммунной системы и склонность к развитию СПИДа; наряду с клинической информацией определять момент начала антиретровирусной терапии (АРТ); определять сроки для профилактики оппортунистических инфекций; оценивать эффективность лечения; проводится или с помощью автоматических анализаторов методом проточной цитометрии или вручную при микроскопии (оптической или флюоресцентной). Антиретровирусная терапия. Ингибиторы диффузии: -Нуклеотидные ингибиторы обратной транскриптазы. -Нуклеозидные ингибиторы обратной транскриптазы (НИОТ). -Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ). Ингибиторы протеазы (ИП) 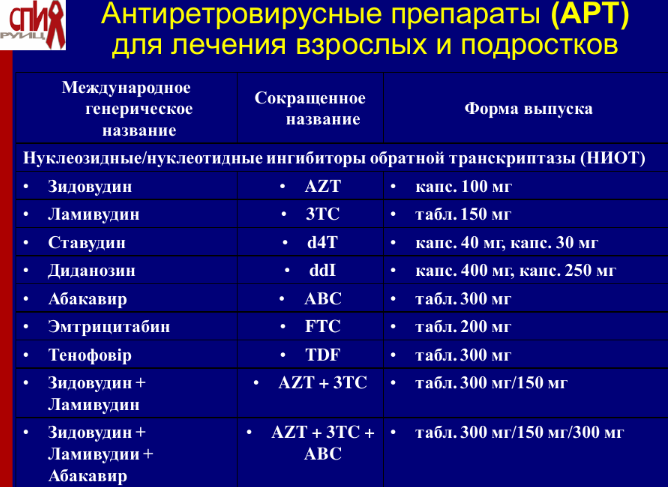 Показания к назначению АРТ. Абсолютные показания: - клинические: стадии IIБ, IIВ или IVБ, IVВ в фазе прогрессирования (см." Класси- фикация ВИЧ-инфекции"); - лабораторные: количество CD4 менее 0,2х10 в степени 9/л. Относительные показания: - клинические: стадии IVА (независимо от фазы), IVБ, IVВ в фазе ремиссии; - лабораторные: число CD4, равное 0,2 - 0,35х10 в степени 9/л, уровень РНК ВИЧ ("ви-русная нагрузка") более 100 тыс. копий в 1 мл. Диспансерное наблюдение ВИЧ-инфицированных. Задачами диспансеризации являются: динамическое наблюдение за ВИЧ-положительными лицами и больными СПИДом; своевременное выявление признаков прогрессирования ВИЧ-инфекции; предоставление комплексной лечебно-профилактической помощи; предупреждение развития оппортунистических инфекций (как сопутствующих факторов и прогрессирования ВИЧ-инфекции); психологическая поддержка, помощь в социальной адаптации и психологическое консультирование ВИЧ-инфицированных, их родных и близких. Принципы диспансеризации: Добровольность – диспансерное наблюдение осуществляется на добровольных основах. Конфиденциальность - право пациента сохранить тайну диагноза (неразглашение информации о ВИЧ-позитивности, сведении к минимуму количества людей, которым сообщено о факте инфицирования). Доступность - максимальное приближение всех видов медпомощи к человеку. Многопрофильность- широкий диапазон медпомощи, которая предоставляется в амбулаторных условиях. Предоставление психологической помощи ВИЧ-инфицированным и больным СПИДом. Профилактика ВИЧ-инфекции. 1. Обеспечить широкую пропаганду добровольного консультирования и тестирования на ВИЧ-инфекцию и расширить доступность к обследованию различных категорий населения, в т.ч. с применением быстрых тестов. 2. Активизировать проведение комплекса профилактических мероприятий в сельских рай- онах, обратив особое внимание на молодежь. 3. Взять под контроль обеспечение полной диспансеризации больных ВИЧ-инфекцией / СПИД. 4. Усилить комплекс мероприятий по профилактике ВИЧ-ассоциированного туберкулеза. 5. Принять меры по 100% охвату антиретровирусной терапией больных ВИЧ-инфекцией / СПИДом, которые его требуют, согласно утвержденных стандартов. 6. Усовершенствовать работу по проведению антиретровирусной терапии ВИЧ/СПИД больным на базе кабинетов «Доверие» в городах и районах ЛНР. 7. Активизировать санитарно-просветительную работу среди различных категорий насе- ления области по вопросам диагностики и профилактики ВИЧ-инфекции. Первая помощь при контакте с ВИЧ-инфицированным. немедленно вымыть место контакта с мылом; подержать раненую поверхность под током проточной воды (несколько минут или пока кровотечение не прекратится), чтобы позволить крови свободно вытекать из раны; при отсутствии проточной воды обработать поврежденное место дезинфи-цирующим гелем или раствором для мытья рук; нельзя использовать сильнодействующие вещества: спирт, жидкости для отбе-ливания и йод, поскольку они могут вызвать раздражение раненой поверхности и ухудшать состояние раны; нельзя сжимать или тереть поврежденное место; нельзя отсасывать кровь из ранки, оставшейся после укола. Понятие постконтактной профилактики. Постконтактная профилактика (ПКП) - это медицинская манипуляция, направленная на предупреждение развития инфекции после вероятного контакта с патогенным микроорганизмом. В отношении ВИЧ ПКП означает предоставление широкого набора услуг для профилактики ВИЧ-инфекции после контакта или при высокой вероятности контакта с данным возбудителем. Эти услуги включают первую помощь, консультирование и оценку риска инфицирования ВИЧ, тестирование на ВИЧ после получения информированного согласия и, в зависимости от степени оцененного риска, проведения короткого курса (28 дней) антиретровирусной терапии (АРТ) с оказанием поддержки и дальнейшего наблюдения. ПКП проводится: при профессиональном контакте с ВИЧ или высокой вероятности такого контакта; при случайном контакте, который не связан с профессиональной деятельностью, или при высокой вероятности такого контакта, в том числе в лечебном учреждении. Решение о проведении ПКП принимается на основе клинической оценки факторов риска. Меры защиты на рабочем месте врача-стоматолога для уменьшения риска заражения ВИЧ-инфекцией. - всегда использовать средства защиты (одноразовые перчатки, маску, шапочку, пластиковые очки или щит для защиты глаз и лица) - снизить до минимума распыление ротовой жидкости (использовать коффердам, высокоскоростной слюноотсос) - не работать при наличии повреждений на коже рук врача - соблюдать осторожность при работе с острыми и режущими инструментами - использовать одноразовые шприцы, иглы, пульпэкстракторы - лабораторные материалы, инструменты, устройства (оттискные ложки, протезы, слепочные материалы) после извлечения из полости рта очищают и дезинфицируют, прежде чем передать их в зуботехническую лабораторию Тема следующей лекции и материал для самоподготовки (перечень вопросов для подготовки студентов к слушанию следующей лекции) Тема: «Особо опасные инфекции». Вопросы для подготовки студентов к слушанию следующей лекции: 1. Актуальность. Этиология. Эпидемиология ООИ. Патогенез ООИ. Клинический спектр ООИ. Дифференциальная диагностика ООИ. Лабораторная диагностика ООИ. Общие принципы лечения. Профилактика ООИ. 7. Литература (за последние 5 лет) - Основная литература: 1. Инфекционные болезни и эпидемиология: учебник / В.И. Покровский, С.Г.Пак, Н.И. Брико [и др.]. - М.: ГЭОТАР - Медиа, 2009, 2013 (ЭБС «Конс. студ.»). 2. Инфекционные болезни Е.П.Шувалова, Е.С.Белозеров, Т.В.Беляева, Е.И.Змушко. СПб- СпецЛИТ – 2015г. Учебник для медицинских ВУЗов. 3. Инфекционные болезни: национальное руководство / под ред. Н. Д. Ющука, Ю. Я. Венгерова. – М.: ГЭОТАР-Медиа, 2015. 4. Н. Д. Ющук, Ю. А. Венгеров. Инфекционные болезни: учебник - М.: ГЭОТАР-Медиа, 2013. 5. В.И.Лучшев Инфекционные болезни: учебник /В.И.Лучшев, С.Н.Жарова – М.:ГЭОТАР - МЕДИА», 2014. 6. И. В. Лучшев. Инфекционные болезни. Курс лекций - М.: ГЭОТАР-Медиа, 2014. 7. О.А. Голубовська «Інфекційні хвороби»: підручник – К.: ВСВ «Медицина», 2012. – 728 с. + 12 кольор. вкл. 8. В.И. Покровский, Н.И. Брико «Общая эпидемиология с основами доказательной медицины»: учебное пособие – М. ГЭОТАР – Медиа, 2012 – 496 с. - Дополнительная литература: 1. Дерматовенерология: учебник для студентов высших учебных заведений/ В.В. Чеботарёв, О.Б. Тамразова, Н.В.Чеботарёва, А.В. Одинец.-2013 2. Актуальные проблемы профилактики передачи ВИЧ от матери ребенку [Текст] : ан. отчет / Приоритетный нац. проект в сфере здравоохранения "Профилактика ВИЧ-инфекций, гепатитов В и С, выявление и лечения больных". – 2010 г. 3. Применение циклоферона в комплексном лечении больных туберкулезом, инфицированных ВИЧ и вирусными гепатитами [Текст] / А. К. Иванов [и др.] // Клиническая медицина№ 5. - С. 49-52. - Библиогр.: с.назв.). -2012 4. Инфекции, передающиеся половым путем [Текст] : клин. лекции / под ред. В. Н. Прилепской. - Москва : ГЭОТАР-Медиа, 2014. - 160 с. : ил. - Библиогр. в конце гл. Либман, Г.ВИЧ-инфекция [Текст] = HIV / Г. Либман, Макадон Х. Дж. ; пер. с англ. - Москва : ГЭОТАР-Медиа, 2013. - 560 с. : ил. - Предм. указ.: с. 554-556. До- и послетестовое консультирование как профилактика передачи ВИЧ: МР 3.1.5.0076/1–13 [Текст] // Бюллетень нормативных и методических документов Госсанэпиднадзора. - 2014. - № 3. - С. 75-94. 7. Использование панели CYTODIFF для мониторинга эффективности антивирусной терапии у ВИЧ-инфицированных лиц [Текст] / С. В. Квятковская [и др.] // Клиническая лабораторная диагностика. - 2014. - № 7. - С. 58-61. - Библиогр.: с. 61 (20 назв.). 8. Методические разработки кафедры. |
