Стрептококковый тонзиллофарингит – диагностика, лечение и профил. Методические рекомендации москва 2011 Правительство Москвы Департамент здравоохранения города Москвы Согласовано Утверждаю
 Скачать 138.5 Kb. Скачать 138.5 Kb.
|
|
ПРАВИТЕЛЬСТВО МОСКВЫ Департамент здравоохранения города Москвы СТРЕПТОКОККОВЫЙ ТОНЗИЛЛОФАРИНГИТ – ДИАГНОСТИКА, ЛЕЧЕНИЕ И ПРОФИЛАКТИКА ПОСТСТРЕПТОКОККОВЫХ ЗАБОЛЕВАНИЙ Методические рекомендации МОСКВА – 2011 Правительство Москвы Департамент здравоохранения города Москвы «Согласовано» «Утверждаю» Председатель Ученого Медицинского Руководитель Совета Департамента здравоохранения Департамента здравоохранения города Москвы города Москвы Л.Г. Костомарова Л.М. Печатников _____________________ _____________________ «____»______________2011 «____»______________2011 Стрептококковый тонзиллофарингит – диагностика, лечение и профилактика постстрептококковых заболеваний Методические рекомендации Главный оториноларинголог Департамента здравоохранения города Москвы профессор А. И. Крюков _______________________ «____»_______________2011 Москва – 2011 Учреждение-разработчик: Государственное бюджетное учреждение здравоохранения «Научно-практический Центр оториноларингологии» Департамента здравоохранения города Москвы и кафедра факультетской терапии им. акад. А.И. Нестерова лечебного факультета ГОУ ВПО РГМУ Составители: к.м.н., доцент Аксенова А.В., к.м.н., с.н.с. Жуховицкий В.Г. , Гусева О.А., Чумаков П.Л. Рецензенты: Предназначение: В методических рекомендациях представлены современные подходы к диагностике, лечению и профилактике острого тонзиллофарингита и постстрептококковых осложнений как в амбулаторных, так и в стационарных условиях, направленных на скорейшую санацию патологического процесса и предотвращение развития осложнений. Кроме того, в методических рекомендациях представлены сведения о рациональном использовании антибактериальных препаратов при данных патологиях. Методические рекомендации предназначены для практикующих врачей (терапевтов, ревматологов, оториноларингологов), ординаторов, интернов и студентов. Данный документ является собственностью Департамента здравоохранения города Москвы и не подлежит тиражированию без соответствующего разрешения. Воспалительная патология лимфоидных структур глотки (фарингит, тонзиллофарингит) продолжает занимать одно из первых мест в общей структуре заболеваемости. Невзирая на пристальное внимание к этой проблеме врачей различных специальностей и значительное количество способов лечения соответствующих заболеваний, распространенность их не только не уменьшается, но прогрессивно увеличивается. К примеру, отмечается достоверное повышение распространенности хронических заболеваний лимфоидных структур глотки, как в Москве, так и по России в целом среди подростков и людей молодого возраста, составляя в 2010 году – 700,9 на 100 тыс. населения по сравнению 503 на 100 тыс. населения в 1996 году. В то же время, за последние годы наблюдается рост острых случаев заболеваний миндалин среди взрослого населения. Так, в 2000 году выявлено 3767 случаев «ангин», а в 2010 году данная патология составила уже 4446 случаев. Наиболее часто практическому врачу приходится встречаться с острыми и хроническими заболеваниями нёбных миндалин, что объясняется не только их локализацией в области перекреста дыхательных путей и верхних отделов пищеварительного тракта, но и гистологической структурой. Внутренняя, обращенная к зеву поверхность нёбных миндалин покрыта многослойным плоским неороговевающим эпителием, образующим 8-20 миндальных ямок неправильной формы – лакун, представляющих собой устья миндальных крипт. Крипты имеют неправильную форму, нередко ветвятся, образуя узкие щелевидные каналы, необходимые для обеспечения более тесного контакта иммунокомпетентных клеток с поступающими антигенами, что, с другой стороны, приводит к заключению микробной популяции во внутреннем пространстве крипты и, как следствие, к хронизации воспаления за счёт образования внутрилакунарных спаек даже при воспалительном процессе незначительной степени выраженности. Наиболее ярко этиопатогенетическая связь между инфицированием ткани нёбной миндалины микроорганизмом и формированием хронического воспалительного процесса с последующим развитием осложнений прослеживается на примере Streptococcus pyogenes – так называемого β–гемолитического стрептококка группы А (БГСА): грампозитивного гноеродного кокка, относящегося к серологической группе А и способного к гемолизу β–типа. Инфекционные процессы стрептококковой этиологии (табл. 1) могут манифестироваться в виде первичных поверхностных (воспалительные заболевания ЛОР-органов, поражения кожи, скарлатина, рожа) и глубоких инвазивных (некротический фасциит, миозит, менингит, пневмония, сепсис, перитонит, “стрептококковая гангрена”) форм, а также в виде вторичных форм – как с аутоиммунным компонентом (ревматическая лихорадка, постстрептококковый гломерулонефрит, реактивный артрит, васкулиты), так и без такового (локализованные паратонзиллярный абсцесс и некротические поражения мягких тканей и генерализованный синдром токсического шока). Таблица 1. Классификация стрептококковых заболеваний
А. Efstratiou (2000 г) Эпидемиология. Одной из характерных эпидемиологических особенностей инфекционного процесса стрептококковой этиологии является периодичность: наряду с цикличностью в 2-4 года отмечается волнообразность с интервалом в 40-50 лет, что свидетельствует о появлении и исчезновении особо тяжелых клинических форм. В 60-70 годы XX века стрептококковая инфекция, казалось, утратила свою значимость, что объяснялось как снижением общей заболеваемости, так и облегчением тяжести течения возникающей инфекции. Вновь вспыхнувший в 80-е годы интерес к БГСА связан с ростом заболеваемости стрептококковой инфекцией, совпавшей с возвратом исчезнувших из циркуляции серотипов возбудителя и изменениями в нозологической структуре болезней, им вызываемых. Так, на смену М-типам 2, 4, 12, 22, 49 пришли М-типы 1, 3, 5, 6, 18, 24, 28, известные, соответственно, как «ревматогенные» и «токсигенные». В результате селекции упомянутых серотипов повысилась как частота возникновения вторичных гнойных постстрептококковых осложнений, так и заболеваемость острой ревматической лихорадкой, постстрептококковым гломерулонефритом и токсико-септическими состояниями. Снижение настороженности по отношению к стрептококковым инфекциям сыграло не последнюю роль в возврате тяжелых стрептококковых заболеваний и их осложнений. Примечательно, что молодые врачи, обучавшиеся в период мнимого благополучия, как правило, не связывали в своём профессиональном сознании ревматической лихорадки с предшествующим ей острым тонзиллофарингитом и не располагали сведениями о показаниях к назначению антибиотиков при жалобах на «боли в горле». Заболеваемость острым тонзиллофарингитом повышается в осенне-зимний период, что объясняется не только общим переохлаждением, но и большей в этот сезон концентрацией людей в закрытых помещениях. Будучи высококонтагиозным заболеванием, острый тонзиллофарингит может приводить к эпидемическим вспышкам. К примеру, в 70-80-е годы ХХ века в армии США произошло несколько эпидемических вспышек острого тонзиллофарингита среди солдат, в результате которых некоторые военнослужащие перенесли острую ревматическую лихорадку. Необходимо учитывать, что при многократной передаче возбудителя от человека к человеку патогенность стрептококка значительно возрастает, что объясняется повышением гидрофобности микробных клеток за счет изменения структуры поверхностных белков – в частности, М-протеина. Помимо способности к инициации гнойно-воспалительного процесса, БГСА в ряде случаев способен выступить в роли пускового фактора иммунопатологических состояний: индуцировать образование и накопление перекрёстно реагирующих антител, связывающихся как с антигенами стрептококка (стрептолизинами О и S, стрептогиалуронидазой, М-протеином, ДНК-азой, пирогенными токсинами А и В, липотейхоевыми кислотами), так и с различными антигенами органов и тканей организма человека (почек, миокарда, соединительной и хрящевой ткани). Так, перекрёстное связывание антител к М-протеину БГСА с кардиолипиновым компонентом цитоплазматической мембраны кардиомиоцитов приводит к формированию у предрасположенных лиц антифосфолипидного синдрома, что является фактором риска поражения клапанного аппарата сердца и центральной нервной системы. Кроме того, М-протеин штаммов БГСА определённых серотипов («нефритогенных» штаммов) обладает способностью к связыванию с Fc-рецепторами IgG вне зависимости от специфичности последних, что сопровождается накоплением анти-М-IgG-антител и формированием иммунных комплексов с последующим отложением их в гломерулярном аппарате почек. Иммунные комплексы активируют комплемент и запускают иммунокомплексное стерильное воспаление с исходом в гломерулонефрит, в генезе которого принимают участие и антитела к антигенам ткани почки, повреждённой иммунными комплексами и получившей, тем самым, новую антигенную специфичность. Помимо индукции гуморального иммунного ответа, БГСА способен вызывать поликлональную пролиферацию Т- и В-лимфоцитов с селекцией аутореактивных Т-клеток в ответ на свой пирогенный токсин и М-протеин. Определение и терминология. Острый тонзиллофарингит – это общее острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, воспалением лимфатических узлов при котором местное острое воспаление поражает лимфаденоидную ткань различных миндалин глотки. Среди врачей наиболее употребляемым и широко распространенным обозначением этого состояния является термин «ангина». Однако, в Международной классификации болезней и причин смерти 10-го пересмотра (МКБ-10) термин «ангина» не используется: здесь выделены стрептококковый фарингит (J 02.0) и стрептококковый тонзиллит (J 03.0). В литературе при описании инфекции ротоглотки встречаются термины «фарингит», «тонзиллит» и «тонзиллофарингит», причем под первым зачастую понимается поражение как слизистой оболочки глотки, так и миндалин. В ведущих зарубежных изданиях широко используются взаимозаменяемые термины «фарингит» и «тонзиллофарингит». Этиология. В этиологии острого тонзиллофарингита участвуют как вирусы (риновирусы, ротавирусы, вирусы парагриппа, вирусы Коксаки), так и бактерии (стрептококки групп А, C, G, стафиллококки, нейссерии, коринебактерии, спирохеты, листерии). Среди возбудителей бактериальной природы наибольшее значение принадлежит БГСА, встречающемуся в 5-30% случаев острого тонзиллофарингита и обострения хронического тонзиллофарингита. Клиника. Острый тонзиллофарингит или обострение хронического тонзиллофарингита («ангина») начинаются с внезапно возникающих болей в горле, повышения температуры тела до 37-39°С. Фарингоскопические изменения характеризуются инфильтрацией и гиперемией мягкого неба, дужек, миндалин. При катаральной «ангине» определяется гиперемия миндалин, распространяющаяся на дужки, которые нередко отёчны. Миндалины могут быть выражено отёчны, без налётов, на поверхности и в лакунах наблюдаются скопления серозного экссудат. При фолликулярной «ангине» на поверхности миндалин определяются многочисленные желтоватые точки величиной 1-3 мм, представляющие собой нагноившиеся фолликулы, локализующиеся субэпителиально и вскрывающиеся на 2-3 день. Определяются разлитая гиперемия, инфильтрация, отечность нёбных миндалин, дужек, мягкого неба. При лакунарной «ангине» на миндалинах появляются островки бело-желтого налета, исходящие из устий лакун миндалин, иногда островки сливаются и покрывают большую или меньшую часть миндалин, не выходя за их анатомические границы. В отличие от характерных для дифтерии фибринозных налётов, свойственные тонзиллофарингитам налёты легко удаляются шпателем без повреждения эпителиального слоя. Тем не менее, все формы тонзиллофарингитов, в особенности сопровождающиеся налётами на миндалинах, следует дифференцировать с дифтерией, исключая последнюю с помощью бактериологического исследования. Диагностика и дифференциальная диагностика. Диагностика тонзиллофарингита основывается на анализе жалоб и суммировании результатов клинического, оториноларингологического, бактериологического и иммунологического методов исследования. Проведение дифференциальной диагностики стрептококкового и вирусного тонзиллофарингитов исключительно по результатам клинического обследования оказывается возможным далеко не всегда. Решающее значение в этих условиях отдается «негативной» симптоматике: клиническим данным, характерным для вирусных инфекций (кашель, ринорея, охриплость голоса, конъюнктивит, диарея). Принимая во внимание эти данные, необходимо разработать алгоритм обследования при «болях в горле» и лихорадке выше 38°С, позволяющий при осмотре пациента и фарингоскопии с той или иной долей вероятности определить природу инфекции – вирусную или бактериальную – и решить вопрос о необходимости назначения системной антибактериальной терапии. Признаки, характерные для вирусного тонзиллофарингита: Охриплость голоса Кашель Эрозии на слизистой оболочке Конъюнктивит Диарея Стоматит Ринорея Признаки, характерны для стрептококкового тонзиллофарингита: Внезапное появление болей в горле Гиперемия слизистой глотки, отёчность язычка мягкого неба Скарлатиноподобная сыпь Гнойный экссудат Петехии на мягком небе Увеличение и болезненность шейных лимфатических узлов Головная боль Первая попытка построения алгоритма дифференциальной диагностики тонзиллофарингитов была предпринята ещё в 1975 году, когда В.Т. Walsh с соавторами разработал схему диагностики при «болях в горле». В 1977 году В.В. Breeze с соавторами составили шкалу, где учитывались сезонность, возраст, пол, характер жалоб и фарингоскопических находок (наличие или отсутствие налётов на миндалинах, гиперемия глотки, лихорадка 37-38°С, увеличение и болезненность передних шейных лимфатических узлов). Шкала Breeze, однако, не получила признания, так как была трудоёмка в использовании и затруднительна для запоминания. Значительно более известной стала несложная для повседневного применения шкала R.M. Centor, разработанная в 1981 году, но, к сожалению, практически не использовавшаяся в нашей стране. В ней учитывались 4 признака: лихорадка (выше 38°С), увеличение и болезненность регионарных лимфатических узлов, налёты на миндалинах, отсутствие кашля. В 1998 году W.J. McIsaac модифицировал шкалу Centor, введя в неё возрастной фактор, что явилось существенным уточнением: дети в большей, нежели взрослые, степени подвержены риску возникновения стрептококковой инфекции, почему детский возраст становится фактором, повышающим вероятность возникновения фарингита стрептококковой этиологии, тогда как в возрасте, превышающем 45 лет, эта вероятность, напротив, снижается. Мы рекомендуем практическим врачам при обследовании подростков и взрослых использовать рациональную и простую в применении шкалу Centor. Шкала Centor
Ключом к рациональному использованию шкалы является следующее: 1 балл – наиболее вероятен тонзиллофарингит вирусной этиологии, при котором антибактериальная терапия не рациональна, поскольку может способствовать селекции устойчивых вариантов бактерий; 2-3 балла – возможен тонзиллофарингит стрептококковой этиологии, в связи с чем рекомендовано выполнение бактериологического исследования отделяемого миндалин с целью идентификации возбудителя и разработки рекомендаций к коррекции эмпирической антибиотикотерапии; 4 балла – высокая вероятность стрептококкового тонзиллофарингита, при котором необходимо эмпирически назначать системную антибактериальную терапию. Однако некоторые исследования показывают, что в 10-13,5% случаев тонзиллофарингита при наличие 1 балла по шкале Centor, предполагающего вирусную этиологию заболевания, выявляется БГСА. В этой связи, мы рекомендуем помимо шкалы Centor возможно более широко использовать бактериологическое исследование для уточнения этиологии тонзиллофарингита. Следующим этапом в диагностике тонзиллофарингита является бактериологическое исследование мазка с поверхности миндалин и/или задней стенки глотки. При методически точно выполненном отборе проб материала чувствительность метода достигает 90%, специфичность – 95-99%. Неудачи выделения стрептококка могут быть связаны, во-первых, с тем, что микроорганизмы могут локализоваться внутриклеточно (например, при хроническом тонзиллофарингите), во-вторых, с использованием отдельными российскими лабораториями в качестве биологической добавки к плотным питательным средам человечьей донорской, но не бараньей крови, что неизбежно приводит к торможению роста стрептококков противострептококковыми антителами. Широкое распространение в зарубежной оториноларингологической практике получили методы экспресс-диагностики стрептококкового антигена в мазках с поверхности миндалин и /или задней стенки глотки. Этот метод обладает высокой специфичностью, но меньшей, чем классическое бактериологическое исследование, чувствительностью. Экспресс-метод дополняет, но не заменяет классический бактериологический метод исследования, поскольку отрицательный результат экспресс-диагностики не исключает стрептококковой этиологию заболевания. Кроме того, оценка чувствительности (резистентности) этиологического агента тонзиллофарингита к антибактериальным средствам принципиально возможна лишь при выделении его в чистой культуре в рамках классически аранжированной бактериологической диагностики. Серологический метод исследования являются достаточно объективным методом диагностики, однако чувствительность его снижается на фоне антибактериальной терапии. Об наличии специфического иммунного ответа организма больного на инфицирование БГСА можно судить по четырехкратному повышению титров противострептококковых антител к внеклеточным (стрептолизин О, ДНКаза В, гиалуронидаза, стрептокиназа) и клеточным (полисахарид А) антигенам. При использовании лишь одного показателя вероятность подтверждения наличия стрептококковой инфекции составляет менее 80%, тогда как выявление антител к нескольким антигенам повышает достоверность серологической диагностики: при одновременном выявлении антител к двум антигенам – до 80%, к трём – до 90%, к четырём – практически до 100%. Существенные ограничения на применение серологического метода исследования при тонзиллофарингите накладывает следующее обстоятельство: многие антигены (в первую очередь, стрептолизин О) вырабатываются не только БГСА, но и стрептококками иных групп (В, С, G), что существенно снижает специфичность соответствующих методик. Помимо перечисленных выше лабораторных методов исследования, в диагностике стрептококковой инфекции находят применение и молекулярно-генетические методы – в первую очередь, полимеразная цепная реакция (ПЦР), позволяющая идентифицировать тот или иной микроорганизм (вирус, бактерию, гриб и т. д.) без выделения его в чистой культуре, но по специфическому для него молекулярному продукту – амплифицированному в изрядном количестве фрагменту ДНК уникальной (видоспецифичной) структуры. Чувствительность ПЦР относительно бактериологического метода исследования составляет 90,07%, специфичность – 90,65%. Лечение. Учитывая высокую контагиозность острых стрептококковых инфекций, необходимо, прежде всего, изолировать больного. Изоляция может осуществляться на дому при хороших бытовых условиях, уверенности врача в точном соблюдении предписанного режима и лечения. Госпитализацию больных в большинстве случаев проводят по эпидемиологическим и клиническим показаниям. К клиническим показаниям относятся выраженность интоксикационного синдрома и пожилой возраст пациентов с наличием сопутствующей патологии. К эпидемиологическим показаниям можно отнести отягощенную санитарную обстановку (общежития, неблагоустроенные квартиры), наличие восприимчивых лиц, контактировавших с источников инфекции, организованные коллективы (дома ребенка, детские дома, воинские казармы, общежития). Следующим этапом лечения является системная антибактериальная терапия. Причины назначения этиотропного лечения стрептококкового тонзиллита: Снижение возможности развития постстрептококковых заболеваний. Профилактика генерализации стрептококковой инфекции. Снижение выраженности симптомов болезни и их длительности. Уменьшение частоты гнойных осложнений. БГСА отличается высокой природной чувствительностью к пенициллинам и цефалоспоринам. β-лактамы остаются единственным классом антибиотиков, к которым у стрептококка не развилась приобретённая резистентность. В настоящее время практически во всех странах, в том числе и в России, отмечается высокая частота высеваемости от больных острым и хроническим тонзиллофарингитом штаммов стрептококков, устойчивых к тетрациклинам, ко-тримоксазолу, сульфаниламидам, хлорамфениколу. Целью антибактериальной терапии острого и обострения хронического тонзиллофарингита является эрадикация БГСА, что ведёт не только к ликвидации симптомов инфекции, но и к предотвращению её распространения и развития постстрептококковых осложнений. Учитывая высокую природную чувствительность БГСА к β-лактамным антибиотикам, для лечения острого стрептококкового тонзиллофарингита препаратами первой линии у молодых пациентов без сопутствующей патологии и предшествующей антибактериальной терапии возможно использование пенициллинов, аминопенициллинов и оральных цефалоспоринов: Феноксиметилпенициллин (оспен) 500 мг х 3 раза в сутки (за час до еды). Амоксициллин 500 мг х 2 раза в день. Цефадроксил 500 мг х 2 раза в день. У пациентов с аллергической реакцией на β-лактамные антибиотики следует применять макролиды, а при непереносимости последних – линкосамиды. Азитромицин 500 мг в первый прием, далее 250 мг х 1 раз в день. Кларитромицин 500 мг х 2 раза в день. Клиндамицин 300 мг х 2 раза в день. Линкомицин 500 мг х 3 раза в день. Неудачи в лечении чаще отмечаются у больных, ранее получавших пенициллины, а также у лиц, пренебрегающих точным исполнением рекомендаций по применению антибактериального средства – в первую очередь, рекомендаций, касающихся кратности и длительности его приёма. В подобных ситуациях, а также при наличии анамнестических факторов риска (лица, имеющие родственников, перенесших ревматическую лихорадку; лица, проживающие в неблагоприятных бытовых условиях; лица, находящиеся в замкнутых организованных коллективах) показано однократное введение пролонгированных форм пенициллина. Бензатинбензиллпенициллин 2,4 млн 1 раз внутримышечно. Причиной неэффективности лечения острого тонзиллофарингита и обострения хронического тонзиллофарингита могут стать: нерациональная антибактериальная терапия, опирающаяся исключительно на местное применение антибактериальных средств; применение сульфаниламидных препаратов, тетрациклина; сокращение курса антибиотикотерапии при наступлении некоторого клинического улучшения. При проведении антибактериальной терапии острого и обострившегося хронического стрептококкового тонзиллита необходима антибактериальная терапия в течение 10 дней, а при использовании азитромицина – 5 дней. Особое место занимает терапия рецидивирующего и хронического тонзиллофарингита. В этом случае высока вероятность ассоциации стрептококка и золотистого стафилококка, продуцирующего β–лактамазы. Кроме того, причиной неэффективности антибактериальной терапии может быть внутриклеточная персистенция БГСА. В подобных случаях, препаратами первой линии становятся макролиды и ингибиторзащищённые пенициллины, в частности, амоксициллин/клавулановая кислота в дозе 875/125 мг х 2 раза в день. Эти препараты можно также рекомендовать пациентам с сопутствующими заболеваниями, которые могут отягощать течение тонзиллофарингита, а также пациентам, ранее получавшим антибактериальную терапию. Учитывая рост распространённости заболеваемости как первичными, так и вторичными формами стрептококковой инфекции, сложность диагностики стрептококкового тонзиллофарингита, наличие групп риска мы рекомендуем следующий алгоритм его диагностики и лечения. Алгоритм диагностики и лечения стрептококкового тонзиллофарингита. 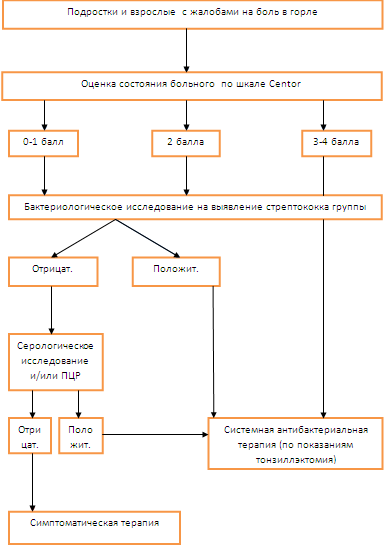 Список литературы: Баранов А.А., Насонов Е.Л., Алексеева Е.И., Эрдес Ш.Ф, Ильин А.Г. Состояние специализированной ревматологической помощи детям и взрослым в Российской Федерации. Проект Федеральной целевой программы «Ревматические болезни 2008-2012 гг.»// Научно-практическая ревматология. – 2007. №2. С.4-8. Белов Б.С, Кузьмина Н.Н Острая ревматическая лихорадка //Научно-практическая ревматология. – 2009. прил.к №2. С.3-8. Беляков В.Д., Ходырев А.П., Тотолян А.А., Стрептококковая инфекция // Л. – 1978. №10. Заболеваемость населения России в 2008 г.: Статистические материалы в 2-х частях. // М.: Гэотар-Мед. – 2009 г. Насонова В.А., Фоломеева О.М., Эрдес Ш.Ф. Ревматические болезни в России в начале XXI века. // Научно-практическая ревматология. – 2003г. №1. С.6-10.46 Покровский В.И., Брико Н.И., Ряпис Л.А. Стрептококки и стрептококкозы. // М.: «ГЭОТАР - Медиа». 2006. С. 544. Страчунский Л.С., Каманин Е.И., Тарасов А.А. Влияние антибиотикорезистентости на выбор антимикробных препаратов в оториноларингологии.// Журн. ушн. нос. и горл. бол. - 2002. №5. с. 83-91 Тотолян А.А, Бурова Л.А. Критический анализ предполагаемых механизмов патогенеза постстрептококкового гломерулонефрита // Клин. микробиол. и антимикробная химиотерапия. – 2001. Том3. №4. С 3-10. Шпынев К.В., Кречиков В.А. Современные подходы в диагностике стрептококкового фарингита.// Клиническая микробиология и антимикробная химиотерапия – 2007. том 9. №1. С. 20-33. Туровский А.Б., Талалайко Ю.В., Изотова Г.Н., Захарова А.Ф., Киселева О.А., Чумакова П.Л. Острый тонзиллофарингит.// РМЖ - 2009 г. том 17. № 19. С. 21-24. А. И. Крюков Г. Н. Изотова А. Ф. Захарова П. Л. Чумаков О. А. Киселева. Актуальность проблемы хронического тонзиллита.// Вестн. Оторинолар. – 2009. №5. - С.5-10. Крюков А.И., Туровский А.Б., Елисеев О.В., Шостак Н.А., Жуховицкий В.Г. Анализ эффективности консервативного лечения простой формы хронического тонзиллита.//Вестн. Оторинолар.- 2006. Bisno A.L., Gerber M.A., Gwaltney J.M. Jr, Kaplan E.L. Schwartz R. N., for the Infectious Diseases Society of America. Practice guidelines for the diagnosis and management of group A streptococcal pharyngitis. Clin Infect Dis.-2002.- 35(2). P.113-125 Breese B.B. A simple scorecard for the tentative diagnosis of streptococcal pharyngitis.// Am J Dis Child 1977. - 131:514-7. Сentor R.M., Witherspoon J.M., Dalton H.P., et al. The diagnosis of strep throat in adults in the emergency room.// Med. Decis Making 1981.- 1.- p.239-246. Lancefield XVII int Symposium on str. and str. Dis. Abstract book // Greece. – 2008. – P.15-20 McIsaac W.J., White D., Tannenbaum D., Low D.E. A clinical score to reduce unnecessary antibiotic in patients with sore throat.// Can Med Assoc J. - 1998; 158.- p. 75-83. Stollerman G.N. Rheumatic fever.//Lancet, - 1997. – 349. – p. 935-942. Walsh B.T. Bookheim W.W., Johnson R.C., Tompkins R. K. Recognition of streptococcal pharyngitis in adults// Arch Intern Med. - 1975; 135.- p.1493-497. |
