|
|
Тема 9.5. Первая помощь при ожогах и обморожениях. Первая помощь при ожогах и обморожениях|
УТВЕРЖДАЮ
Начальник ПСЧ №1
ФГКУ «3 отряд ФПС
по Забайкальскому краю»
капитан вн. службы
Д.А. Лифатов
«06» августа 2019 г.
МЕТОДИЧЕСКИЙ ПЛАН
проведения занятия по дисциплине:
«Оказание первой помощи»
с личным составом 2-го дежурного караула ПСЧ №1
ФГКУ «3 отряд ФПС по Забайкальскому краю»
Тема: «Первая помощь при ожогах и обморожениях»
Вид занятия: КГЗ Отводимое время: 90 (мин)
Цель занятия:
Отработать с личным составом следующие вопросы:
Причины, виды и степень ожогов и отморожений. Оказание первой помощи, самопомощи при ожогах и отморожениях.
Литература, используемая при проведении занятия:
1. Основы доврачебной помощи. Москва. -89 стр. Величко Н.В.
Развернутый план занятия:
№ п\п
|
Учебные вопросы (включая контроль знаний)
|
Время (мин.)
|
Содержание учебного вопроса, метод отработки и материальное обеспечение (в т.ч. технические средства обучения) учебного вопроса
|
1
|
Организационный вопрос
|
5
|
Проверить подготовленность личного состава к занятию
|
2
|
Причины, виды и степень ожогов и оказание первой помощи
|
5
|
Ожог - повреждение ткани вследствие воздействия тепла, химических веществ или электричества.
Бытует мнение, что единственная причина ожогов - это воздействие высокой температуры, но на самом деле ожоги возникают также под воздействием некоторых химических веществ и электрического тока. В литературе повреждения кожи и подлежащих тканей высокими дозами ионизирующих излучений иногда также характеризуют термином «радиационные ожоги». Учитывая особенности формирования и развития этих повреждений, предпочтительным является их определение как местных радиационных поражений. Возможны также ожоги, возникающие при действии ультрафиолетового облучения.
Обычно при ожогах поражается кожа, но иногда могут быть обожжены и подкожные ткани, а также внутренние органы, причем даже при отсутствии поражения кожи. Так, при употреблении внутрь очень горячей жидкости или едкого вещества (например, кислоты) может произойти ожог пищевода и желудка, а вдыхание дыма и горячего воздуха (например, при пожаре) может привести к ожогу легких.
При ожогах (за исключением самых легких) обожженные ткани омертвевают. Когда ткани повреждены в результате ожога, из мелких кровеносных сосудов начинает просачиваться жидкость, что вызывает образование отека. При обширном ожоге и повреждении большого количества кровеносных сосудов может развиться шок. В отличие от других видов шока при ожоговом шоке резкое снижение артериального давления не является обязательным и наблюдается нередко лишь при наиболее тяжелых его формах. Ранним признаком ожогового шока служит уменьшение количества мочи.
Электрический ожог возникает, когда через тело человека проходит электрический ток от источника тока; при этом иногда создается очень высокая температура (3000-5000°С). Такой тип электрического ожога, иногда называемый дуговым, вызывает полное разрушение и обугливание кожи в месте входа тока в тело. Сухая кожа обладает высоким электрическим сопротивлением (способностью прекращать или замедлять движение тока), поэтому в месте соприкосновения ее с источником тока большая часть электрической энергии преобразуется в тепло, вследствие чего возникает ожог. Как правило, при электрических ожогах сильно повреждаются и подкожные ткани, причем область поражения подкожных тканей может быть намного большей, чем область повреждения кожи. Сильный электрический шок может привести к остановке дыхания и нарушению сердечного ритма.
Химические ожоги возникают под воздействием различных раздражающих веществ и ядов, в том числе сильных кислот и щелочей, фенолов и крезолов (органических растворителей), горчичного газа (иприта) и фосфора. При химических ожогах зона гибели ткани медленно расширяется еще в течение нескольких часов после травмы.
Симптомы:
Тяжесть ожога зависит от площади пораженной ткани и глубины повреждения. Ожоги любой природы подразделяются на четыре степени тяжести. Ожоги I степени наименее тяжелые - повреждается самый поверхностный слой кожи (эпидермис). Кожа в месте ожога красная, болезненная, очень чувствительна при прикосновении, отечная. Обожженная область бледнеет при легком нажатии, но пузыри не образуются.
Ожоги II степени сопровождаются более глубоким повреждением с отслойкой эпидермиса. На коже образуются пузыри - красные или беловатые у основания, заполненные прозрачной густой жидкостью. При прикосновении зона ожога очень болезненна и иногда белеет.
Ожоги III степени характеризуются еще более глубоким повреждением тканей и подразделяются на 2 вида: IIIа - поражение почти всей толщи кожи (дермы), но с сохранением части росткового слоя; IIIб - омертвение всех слоев кожи и подкожного жира.
Ожоги IV степени - наиболее тяжелые. При этом происходит омертвение не только кожи и подкожного жира, но и глубже расположенных тканей: мышц, сухожилий, костей.
При ожогах III и IV степеней обожженная поверхность может быть либо серовато-белой и мягкой, либо темной (черной), обугленной, похожей на выделанную кожу. Бледная, бледно-розовая, сероватая окраска кожи может наблюдаться вследствие дистанционного воздействия инфракрасного излучения (без возгорания одежды), при ошпаривании, а также действии некоторых химических веществ. Эта окраска обычно не стойкая и через 2-3 суток сменяется темной (темно-коричневой) с образованием твердого струпа. При глубоких ожогах под обожженной поверхностью или вокруг нее через кожу просвечивает сеть мелких тромбированных кровеносных сосудов. Иногда на обожженной коже образуются пузыри. Волосы в зоне ожога легко вытаскиваются с корнем. Обожженная область нечувствительна; как правило, глубокие ожоги не сопровождаются болью, поскольку разрушаются нервные окончания, расположенные в коже.
При ожогах I-IIIa степеней (их относят к поверхностным) восстановление происходит за счет регенерации тканей. При этом различить тяжелый ожог II степени и ожог III степени иногда можно только спустя несколько дней после травмы. При ожогах IIIб-IV степеней самостоятельное восстановление тканей невозможно, необходимо оперативное вмешательство. Электрические ожоги редко бывают поверхностными, а ожоги ультрафиолетовыми лучами - глубокими.
Первая помощь:
Около 85% всех ожогов - легкие. Первым делом следует снять всю одежду, особенно если она тлеет (например, синтетическую рубашку), залита горячей смолой или пропитана химическими веществами, чтобы прекратить воздействие высокой температуры и предупредить дальнейшее повреждение кожи. Химические вещества, в том числе кислоты, щелочи, органические соединения, необходимо как можно скорее смыть с кожи большим количеством воды.
Госпитализация чаще всего требуется в следующих ситуациях: - если имеются распространенные поверхностные и (или) глубокие ожоги, а также ожоги электрическим током; - если обожжены лицо, кисти рук, половые органы или стопы; - если пострадавшему трудно оказать надлежащую помощь в домашних условиях; - если возраст пострадавшего - менее 2 или более 70 лет; - если обожжены внутренние органы.
Легкие ожоги В случае легкого ожога необходимо немедленно погрузить пораженную часть тела в прохладную воду. При химическом ожоге обожженное место следует в течение долгого времени обильно промывать водой. При ожогах пальцев рук очень важно возможно раньше (до развития выраженного отека) снять кольца, перстни и т. п.
Во врачебном кабинете или приемном отделении больницы производится первичный туалет ожоговой раны, который включает мытье кожи вокруг ожога антисептическими растворами (0,25% раствором нашатырного спирта, 3% раствором борной кислоты, теплой водой с мылом) с последующей обработкой 30% этиловым спиртом. С обожженной поверхности осторожно удаляют инородные тела и отслоившийся эпидермис. Слишком загрязненные места очищают марлевыми шариками с 3% раствором перекиси водорода или орошают растворами антисептиков. Пузыри, если они повреждены или могут быть легко повреждены, обычно удаляются. После обработки обожженную кожу подсушивают салфетками, затем на область ожога накладывают мазь с антисептиками. В дальнейшем местное лечение осуществляется открытым методом (без повязок) или с помощью периодически сменяемых марлевых повязок. Чрезвычайно важно не допустить загрязнения области ожога, поскольку из-за повреждения верхнего слоя кожи резко возрастает вероятность развития и распространения инфекции. Антибиотики помогают предотвратить развитие инфекционных осложнений, но часто можно обойтись и без них. Если прививка от столбняка делалась давно, вводят противостолбнячную сыворотку.
Обожженную руку или ногу рекомендуется держать в ¬приподнятом положении (выше уровня сердца), чтобы уменьшить отек. Это возможно сделать только в больнице - приподняв часть кровати или иным способом. В случае поражения сустава при ожогах II или III степени может потребоваться наложение шины, чтобы ограничить движения в суставе и тем самым не допустить дальнейшего повреждения. Многим пострадавшим от ожога, по крайней мере, в течение первых нескольких дней, требуются обезболивающие средства, в том числе наркотики.
Тяжелые ожоги
При более тяжелых ожогах, угрожающих жизни, необходима немедленная помощь, желательно в больнице, где имеется¬ ожоговое отделение. Человеку, пострадавшему от пожара, уже на месте происшествия или в машине «скорой помощи» обычно¬ дают кислород через маску, чтобы нейтрализовать воздействие угарного газа (монооксида углерода), который часто обра¬зуется при пожаре. Врач и медсестра прежде всего должны удостовериться, что пострадавший может свободно дышать и что он не получил опасных для жизни травм. Лечение начи¬нают с восполнения потерянной жидкости и мероприятий по предотвращению развития инфекционных осложнений. При тяжелых ожогах иногда используется гипербарическая терапия кислородом: пациента помещают в специальную камеру, куда подается кислород под повышенным давлением. Этот метод лечения особенно важен при сочетании ожога с тяжелым отравлением угарным газом. Однако применять данный метод имеет смысл в течение первых 24 часов после ожога, к тому же он не является широкодоступным.
Если при пожаре были повреждены дыхательные пути и легкие, то в трахею вводится трубка, чтобы нормализовать дыхание. Необходимость этой процедуры (интубации) определяется в первую очередь частотой дыхания: при слишком частом или, наоборот, слишком медленном дыхании в легкие поступает недостаточно воздуха, а значит, в кровь попадает недостаточно кислорода. Интубация может быть необходима в тех случаях, когда повреждено лицо или когда из-за нарастающего отека тканей гортани затруднено дыхание. Иногда трубка вводится при отсутствии очевидного повреждения дыхательных путей, но при высокой его вероятности: например, после пожара в замкнутом пространстве или взрыва, когда в полости носа или рта имеется сажа, когда огнем повреждены волосы в носу. Если дыхание нормальное, то все, что необходимо, - это дать кислород через маску.
Первичную обработку ожоговой поверхности у больных в состоянии шока откладывают до выведения из этого состояния. После очищения зоны ожога на нее наносят крем или мазь с антибиотиками; затем на пораженный участок накладывают стерильную повязку, которую обычно меняют 2-3 раза в день. При обширном ожоге чрезвычайно повышается вероятность тяжелых инфекционных осложнений, поэтому антибиотики обычно назначают и внутривенно. В том случае, если предыдущая прививка от столбняка была сделана давно, вводится противостолбнячная сыворотка.
Обширные ожоги приводят к угрожающему жизни обезвоживанию. Для восполнения потери жидкости ее вводят внутривенно. Глубокие ожоги могут сопровождаться мио¬глобинурией - состоянием, при котором из поврежденных мышц выделяется белок миоглобин, пагубно действующий на почки. Если не ввести достаточно жидкости, то у больного может развиться почечная недостаточность.
На обожженной коже образуется плотная корка, называемая струпом, которая ограничивает кровоснабжение пораженной области. Это может быть опасно, особенно если струп полностью окружает руку или ногу (так называемый циркулярный ожог). В подобных случаях врач делает надсечение струпа, чтобы уменьшить сдавление здоровых тканей под ним.
Даже глубокий ожог заживает полностью, если его площадь невелика (не более 1-2 см в диаметре) и если он не инфицирован. Но при повреждении большой зоны дермы необходима трансплантация кожи, чтобы закрыть обожженный участок. Кожный трансплантат - это участок здоровой кожи, взятый либо с необожженной части тела пострадавшего (аутотрансплантат), либо от другого живого человека или трупа (аллотрансплантат), либо от животного (ксенотрансплантат) - обычно свиньи, так как кожа свиньи наиболее сходна с человеческой. Аутотрансплантаты остаются на месте пересадки постоянно, а кожные трансплантаты от других людей или животных выполняют временную функцию - защищают пораженную область, пока идет процесс заживления, и отторгаются организмом через 10-14 дней.
Свести к минимуму рубцевание и, насколько возможно, сохранить функцию обожженных областей обычно помогает физио- и трудотерапия.
Прежде чем делать пересадку кожи, желательно разработать пораженные суставы, чтобы восстановить нормальный объем движений в них. После трансплантации область -поражения обычно иммобилизуют на 5-10 дней, до при¬живления трансплантата, после чего упражнения возобновляют.
Для нормального заживления ожогов пострадавший нуждается в полноценном питании, поэтому, если человек не может самостоятельно принимать пищу, назначают питательные смеси, которые иногда приходится вводить через трубку, введенную через нос в желудок (назогастральный зонд). В случае нарушения функции кишечника - из-за его повреждения или многократных операций - питательные вещества вводят внутривенно.
Заживление при тяжелых ожогах занимает длительное время, иногда годы, и у пострадавшего может развиться выраженная депрессия. Как правило, в ожоговых центрах пациентам обеспечивается психологическая поддержка, для чего предусмотрены социальные службы, психиатры и другие специалисты.
|
3
|
Причины, виды и степень отморожений. Оказание первой помощи, самопомощи при отморожениях.
|
5
|
Обморожение представляет собой повреждение какой-либо части тела (вплоть до омертвения) под воздействием низких температур. Чаще всего обморожения возникают в холодное зимнее время при температуре окружающей среды ниже –10oС - –20o С. При длительном пребывании вне помещения, особенно при высокой влажности и сильном ветре, обморожение можно получить осенью и весной при температуре воздуха выше нуля.
К обморожению на морозе приводят тесная и влажная одежда и обувь, физическое переутомление, голод, вынужденное длительное неподвижное и неудобное положение, предшествующая холодовая травма, ослабление организма в результате перенесённых заболеваний, потливость ног, хронические заболевания сосудов нижних конечностей и сердечно-сосудистой системы, тяжёлые механические повреждения с кровопотерей, курение и пр.
Статистика свидетельствует, что почти все тяжёлые обморожения, приведшие к ампутации конечностей, произошли в состоянии сильного алкогольного опьянения .
Под влиянием холода в тканях происходят сложные изменения, характер которых зависит от уровня и длительности снижения температуры. При действии температуры ниже –30oС основное значение при обморожении имеет повреждающее действие холода непосредственно на ткани, и происходит гибель клеток. При действии температуры до –10o - –20oС, при котором наступает большинство обморожений, ведущее значение имеют сосудистые изменения в виде спазма мельчайших кровеносных сосудов. В результате замедляется кровоток, прекращается действие тканевых ферментов.
Степени обморожения
Обморожение I степени (наиболее лёгкое) обычно наступает при непродолжительном воздействии холода. Поражённый участок кожи бледный, после согревания покрасневший, в некоторых случаях имеет багрово-красный оттенок; развивается отёк. Омертвения кожи не возникает. К концу недели после обморожения иногда наблюдается незначительное шелушение кожи. Полное выздоровление наступает к 5 - 7 дню после обморожения. Первые признаки такого обморожения – чувство жжения, покалывания с последующим онемением поражённого участка. Затем появляются кожный зуд и боли, которые могут быть и незначительными, и резко выраженными.
Обморожение II степени возникает при более продолжительном воздействии холода. В начальном периоде имеется побледнение, похолодание, утрата чувствительности, но эти явления наблюдаются при всех степенях обморожения. Поэтому наиболее характерный признак – образование в первые дни после травмы пузырей, наполненных прозрачным содержимым. Полное восстановление целостности кожного покрова происходит в течение 1 – 2 недель, грануляции и рубцы не образуются. При обморожении II степени после согревания боли интенсивнее и продолжительнее, чем при обморожении I степени, беспокоят кожный зуд, жжение.
При обморожении III степени продолжительность периода холодового воздействия и снижения температуры в тканях увеличивается. Образующиеся в начальном периоде пузыри наполнены кровянистым содержимым, дно их сине-багровое, нечувствительное к раздражениям. Происходит гибель всех элементов кожи с развитием в исходе обморожения грануляций и рубцов. Сошедшие ногти вновь не отрастают или вырастают деформированными. Отторжение отмерших тканей заканчивается на 2 - 3-й неделе, после чего наступает рубцевание, которое продолжается до 1 месяца. Интенсивность и продолжительность болевых ощущений более выражена, чем при обморожении II степени.
Обморожение IV степени возникает при длительном воздействии холода, снижение температуры в тканях при нём наибольшее. Оно нередко сочетается с обморожением III и даже II степени. Омертвевают все слои мягких тканей, нередко поражаются кости и суставы.
Повреждённый участок конечности резко синюшный, иногда с мраморной расцветкой. Отёк развивается сразу после согревания и быстро увеличивается. Температура кожи значительно ниже, чем на окружающих участок обморожения тканях. Пузыри развиваются в менее обмороженных участках, где имеется обморожение III – II степени. Отсутствие пузырей при развившемся значительно отёке, утрата чувствительности свидетельствуют об обморожении IV степени.
В условиях длительного пребывания при низкой температуре воздуха возможны не только местные поражения, но и общее охлаждение организма . Под общим охлаждением организма следует понимать состояние, возникающее при понижении температуры тела ниже 34oС.
Наступлению общего охлаждения способствуют те же факторы, что и пари обморожении: высокая влажность воздуха, отсыревшая одежда, сильный ветер, физическое переутомление, психическая травма, перенесённые заболевания и травмы.
Различают лёгкую, среднюю и тяжёлую степени общего охлаждения.
Лёгкая степень: температура тела 32-34oС. Кожные покровы бледные или умеренно синюшные, появляются «гусиная кожа», озноб, затруднения речи. Пульс замедляется до 60-66 ударов в минуту. Артериальное давление нормально или несколько повышено. Дыхание не нарушено. Возможны обморожения I-II степени.
Средняя степень: температура тела 29-32oС, характерны резкая сонливость, угнетение сознания, бессмысленный взгляд. Кожные покровы бледные, синюшные, иногда с мраморной окраской, холодные на ощупь. Пульс замедляется до 50-60 ударов в минуту, слабого наполнения. Артериальное давление снижено незначительно. Дыхание редкое – до 8-12 в минуту, поверхностное. Возможны обморожения лица и конечностей I – IV степени.
Тяжёлая степень: температура тела ниже 31oС. Сознание отсутствует, наблюдаются судороги, рвота. Кожные покровы бледные, синюшные, холодные на ощупь. Пульс замедляется до 36 ударов в минуту, слабого наполнения, имеет место выраженное снижение артериального давления. Дыхание редкое, поверхностное – до 3-4 в минуту. Наблюдаются тяжёлые и распространённые обморожения вплоть до оледенения.
Первая помощь при обморожениях
Действия при оказании первой медицинской помощи различаются в зависимости от степени обморожения, наличия общего охлаждения организма, возраста и сопутствующих заболеваний.
Первая помощь состоит в прекращении охлаждения, согревании конечности, восстановления кровообращения в поражённых холодом тканях и предупреждения развития инфекции. Первое, что надо сделать при признаках обморожения – доставить пострадавшего в ближайшее тёплое помещение, снять промёрзшую обувь, носки, перчатки. Одновременно с проведением мероприятий первой помощи необходимо срочно вызвать врача , скорую помощь для оказания врачебной помощи.
При обморожении I степени охлаждённые участки следует согреть до покраснения тёплыми руками, лёгким массажем, растираниями шерстяной тканью, дыханием, а затем наложить ватно-марлевую повязку.
При обморожении II-IV степени быстрое согревание, массаж или растирание делать не следует . Наложите на поражённую поверхность теплоизолирующую повязку (слой марли, толстый слой ваты, вновь слой марли, а сверху клеёнку или прорезиненную ткань). Поражённые конечности фиксируют с помощью подручных средств (дощечка, кусок фанеры, плотный картон), накладывая и прибинтовывая их поверх повязки. В качестве теплоизолирующего материала можно использовать ватники, фуфайки, шерстяную ткань и пр.
Пострадавшим дают горячее питьё, горячую пищу, небольшое количество алкоголя, по таблетке аспирина, анальгина, по 2 таблетки "Но-шпа" и папаверина.
Не рекомендуется растирать больных снегом, так как кровеносные сосуды кистей и стоп очень хрупки и поэтому возможно их повреждение, а возникающие микроссадины на коже способствуют внесению инфекции. Нельзя использовать быстрое отогревание обмороженных конечностей у костра, бесконтрольно применять грелки и тому подобные источники тепла, поскольку это ухудшает течение обморожения. Неприемлемый и неэффективный вариант первой помощи – втирание масел, жира, растирание спиртом тканей при глубоком обморожении.
При общем охлаждении лёгкой степени достаточно эффективным методом является согревание пострадавшего в тёплой ванне при начальной температуре воды 24oС, которую повышают до нормальной температуры тела.
При средней и тяжёлой степени общего охлаждения с нарушением дыхания и кровообращения пострадавшего необходимо как можно скорее доставить в больницу.
"Железное" обморожение
В практике встречаются и холодовые травмы, возникающие при соприкосновении теплой кожи с холодным металлическим предметом. Стоит любопытному малышу схватиться голой рукой за какую-нибудь железку или, того хуже, лизнуть ее языком, как он намертво к ней прилипнет. Освободиться от оков можно, только отодрав их вместе с кожей. Картина прямо-таки душераздирающая: ребенок визжит от боли, а его окровавленные руки или рот приводят родителей в шок.
К счастью, "железная" рана редко бывает глубокой, но все равно ее надо срочно продезинфицировать. Сначала промойте ее теплой водой, а затем перекисью водорода. Выделяющиеся пузырьки кислорода удалят попавшую внутрь грязь. После этого попытайтесь остановить кровотечение. Хорошо помогает приложенная к ране гемостатическая губка, но можно обойтись и сложенным в несколько раз стерильным бинтом, который нужно как следует прижать и держать до полной остановки кровотечения. Но если рана очень большая, надо срочно обращаться к врачу.
Бывает, что прилипший ребенок не рискует сам оторваться от коварной железки, а громко зовет на помощь. Ваши правильные действия помогут избежать глубоких ран. Вместо того, чтобы отрывать кожу "с мясом", просто полейте прилипшее место теплой водой (но не слишком горячей!). Согревшись, металл обязательно отпустит своего незадачливого пленника.
Раз уж разговор зашел о металлических предметах, напомним, что на морозе они забирают у ребенка тепло. Поэтому зимой нельзя давать детям лопатки с металлическими ручками. А металлические части санок обязательно обмотайте материей или закройте старым одеялом. Не разрешайте детям долго кататься на каруселях и качелях, лазить по металлическим снарядам, которые установлены в каждом дворе. И обязательно защищайте их руки варежками.
Профилактика переохлаждения и обморожений
Есть несколько простых правил, которые позволят вам избежать переохлаждения и обморожений на сильном морозе:
Не пейте спиртного – алкогольное опьянение (впрочем, как и любое другое) на самом деле вызывает большую потерю тепла, в то же время вызывая иллюзию тепла. Дополнительным фактором является невозможность сконцентрировать внимание на признаках обморожения.
Не курите на морозе – курение уменьшает периферийную циркуляцию крови, и таким образом делает конечности более уязвимыми.
Носите свободную одежду – это способствует нормальной циркуляции крови. Одевайтесь как "капуста" – при этом между слоями одежды всегда есть прослойки воздуха, отлично удерживающие тепло. Верхняя одежда обязательно должна быть непромокаемой.
Тесная обувь, отсутствие стельки, сырые грязные носки часто служат основной предпосылкой для появления потертостей и обморожения. Особое внимание уделять обуви необходимо тем, у кого часто потеют ноги. В сапоги нужно положить теплые стельки, а вместо хлопчатобумажных носков надеть шерстяные – они впитывают влагу, оставляя ноги сухими.
Не выходите на мороз без варежек, шапки и шарфа. Лучший вариант – варежки из влагоотталкивающей и непродуваемой ткани с мехом внутри. Перчатки же из натуральных материалов хоть и удобны, но от мороза не спасают. Щеки и подбородок можно защитить шарфом. В ветреную холодную погоду перед выходом на улицу открытые участки тела смажьте специальным кремом.
Не носите на морозе металлических (в том числе золотых, серебряных) украшений – колец, серёжек и т.д. Во-первых, металл остывает гораздо быстрее тела до низких температур, вследствие чего возможно "прилипание" к коже с болевыми ощущениями и холодовыми травмами. Во-вторых, кольца на пальцах затрудняют нормальную циркуляцию крови. Вообще на морозе старайтесь избегать контакта голой кожи с металлом.
Пользуйтесь помощью друга – следите за лицом друга, особенно за ушами, носом и щеками, за любыми заметными изменениями в цвете, а он или она будут следить за вашими.
Не позволяйте обмороженному месту снова замерзнуть – это вызовет куда более значительные повреждения кожи.
Не снимайте на морозе обувь с обмороженных конечностей – они распухнут и вы не сможете снова одеть обувь. Необходимо как можно скорее дойти до теплого помещения. Если замерзли руки – попробуйте отогреть их под мышками.
Вернувшись домой после длительной прогулки по морозу, обязательно убедитесь в отсутствии обморожений конечностей, спины, ушей, носа и т.д. Пущенное на самотек обморожение может привести к гангрене и последующей потере конечности.
Как только на прогулке вы почувствовали переохлаждение или замерзание конечностей, необходимо как можно скорее зайти в любое теплое место - магазин, кафе, подъезд – для согревания и осмотра потенциально уязвимых для обморожения мест.
Если у вас заглохла машина вдали от населенного пункта или в незнакомой для вас местности, лучше оставаться в машине, вызвать помощь по телефону или ждать, пока по дороге пройдет другой автомобиль.
Прячьтесь от ветра – вероятность обморожения на ветру значительно выше.
Не мочите кожу – вода проводит тепло значительно лучше воздуха. Не выходите на мороз с влажными волосами после душа. Мокрую одежду и обувь (например, человек упал в воду) необходимо снять, вытереть воду, при возможности одеть в сухую и как можно быстрее доставить человека в тепло. В лесу необходимо разжечь костер, раздеться и высушить одежду, в течение этого времени энергично делая физические упражнения и греясь у огня.
Бывает полезно на длительную прогулку на морозе захватить с собой пару сменных носков, варежек и термос с горячим чаем. Перед выходом на мороз надо поесть – вам может понадобиться энергия.
Следует учитывать, что у детей теплорегуляция организма еще не полностью настроена, а у пожилых людей и при некоторых болезнях эта функция бывает нарушена. Эти категории более подвержены переохлаждению и обморожениям, и это следует учитывать при планировании прогулки. Отпуская ребенка гулять в мороз на улице, помните, что ему желательно каждые 15-20 минут возвращаться в тепло и согреваться.
Наконец, помните, что лучший способ выйти из неприятного положения – это в него не попадать. Если вы не любите экстремальные ощущения, в сильный мороз старайтесь не выходить из дому без особой на то необходимости.
|
4
|
Контроль и оценка по пройденному материалу
|
5
|
Опрос работников и выставление оценок по результатам занятия
|
Практическое занятие:
Ход занятия и расчет учебного времени:
№
п/п
|
Учебные вопросы
(включая контроль занятий)
|
Время
(мин)
|
Содержания учебного вопроса , метод отработки и мат. обеспечения (в т.ч. тех. средства обучения уч. вопроса)
|
1
|
2
|
3
|
4
|
|
Вводная часть
|
10
|
Построение, проверка подгонки боевой одежды и снаряжения, краткое объяснение содержания, цели занятия и правил техники безопасности
|
|
Основная часть
1. разминка
2. выполнение норматива
3. отработка норматива
|
30
|
1. Быстрая ходьба, бег, гимнастические упражнения.
2. Правильно и качественно выполнять приемы (действия) по элементам в медленном темпе.
3. Пострадавший лежит. Обучаемый находится в удобном для него положении у пострадавшего. Время, затраченное на обнажение раны, не учитывается (допускается бинтование поверх обмундирования). Перевязочный материал и другие средства оказания первой медицинской помощи (жгуты, бинты) находятся в руках обучаемого или рядом с ним.
При наложении повязки время отсчитывается с момента развертывания перевязочного материала до закрепления повязки (булавкой или концами надорванной ленты бинта).
Ошибки, снижающие оценку на 1 балл:
1. Повязка наложена слабо (сползает) или образуются «карманы», складки.
2. Повязка не закреплена или закреплена узлом над раной.
|
|
Заключительная часть
(разбор занятия и уборка техники)
|
5
|
Построение, выставление оценок личному составу
|
Время выполнения
Наложение первичной повязки:
|
Отлично
|
Хорошо
|
Удовлитворительно
|
Повязка на правый (левый) глаз;
|
1 мин
25 с
|
1 мин
35 с
|
1 мин
45 с
|
Повязка на правое (левое) ухо;
|
1 мин
|
1 мин
15 с
|
1 мин
30 с
|
Повязка на локтевой (коленный) сустав;
|
1 мин
10 c
|
1 мин
20 с
|
1 мин
30 с
|
Повязка на плечевой сустав;
|
1 мин
15 с
|
1 мин
20 с
|
1 мин
30 с
|
«Восьмиобразная» повязка на грудь (накладывается одним пакетом и бинтом);
|
2 мин
10 с
|
2 мин
20 с
|
2 мин
30 с
|
Повязка на голеностопный сустав сустав;
|
1 мин
5 с
|
1 мин
10 с
|
1 мин
15 с
|
Техника выполнения
Повязка на один и оба глаза. Глаз — парный орган, работает синхронно со вторым. Поэтому при повреждениях глазного яблока одного глаза следует накладывать повязку на оба глаза — бинокулярную. Это необходимо для создания полного покоя пораженному глазу. Если же повреждены придатки глаза (веко, бровь), накладывают повязку на один глаз — монокулярную. И ту и другую повязки начинают с закрепляющих циркулярных туров вокруг головы. Бинтование ведется от больного глаза. На глазницу необходимо так наложить вату, чтобы она находилась на одном уровне с переносицей. После закрепляющего тура бинт опускают косо вниз и ведут по затылочной области к ушной раковине больной стороны. Выйдя из-под уха, бинт направляют косо вверх, через щеку, закрывают пораженный глаз и переходят на циркулярный тур и все повторяют вновь.
Ч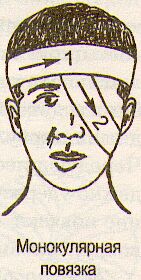 ередуя косые направления бинта с циркулярными и несколько смещая косые туры по ширине, закрывают полностью повязкой область второго глаза. Лучше чередовать оба косых тура с циркулярными и таким образом забинтовать два глаза одновременно, а не поочередно. Повязку заканчивают циркулярным туром вокруг головы и завязывают. ередуя косые направления бинта с циркулярными и несколько смещая косые туры по ширине, закрывают полностью повязкой область второго глаза. Лучше чередовать оба косых тура с циркулярными и таким образом забинтовать два глаза одновременно, а не поочередно. Повязку заканчивают циркулярным туром вокруг головы и завязывают.
Повязка на ухо — «неаполитанская». Накладывают ее при повреждениях уха. Начинают с фиксирующих циркулярных туров вокруг головы, затем ходы бинта на больной стороне, смещаясь на Уд ширины, опускаются все ниже и ниже, постепенно закрывая всю область сосцевидного отростка и ушной раковины. Закрепляют повязку вокруг головы круговым туром и завязывают.
Повязка на область локтевого сустава. При повреждении мягких тканей в области локтевого сустава (рана, ожог, воспаление) накладывают черепашью повязку — разновидность восьмиобразной. Существуют два равноценных ее варианта — сходящийся и расходящийся. Выбор определяется участком повреждения. Так, при повреждении локтевого сгиба более целесообразна расходящаяся повязка, а при повреждении плеча и предплечья — сходящаяся. Перед наложением повязки руку пострадавшего сгибают под прямым углом в локтевом суставе. При применении сходящегося варианта повязку начинают с фиксирующего тура вокруг предплечья на 10—12 см ниже локтевого сустава. Затем бинт направляют косо вверх на среднюю треть плеча перед локтевой ямкой. Обогнув плечо, бинт опускают косо вниз на предплечье, пересекая предыдущее косое направление. В результате ходы бинта напоминают «восьмерку». Восьмиобразные туры при своем повторении каждый раз смещаются на половину ширины бинта в сторону локтевого сустава, постепенно, тур за туром закрывая всю поврежденную область. Последние туры бинта накладывают циркулярно через локтевой сустав. Расходящуюся черепашью повязку начинают циркулярными турами через локтевой сгиб, а затем делают восьмиобразные ходы, постепенно смещаясь на половину ширины бинта в стороны плеча и предплечья, так что полосы бинта постепенно расходятся и закрывают поврежденную область. Туры бинта многократно перекрещиваются на сгибательной поверхности сустава. Завершают повязку наложением циркулярных туров вокруг плеча.
Ч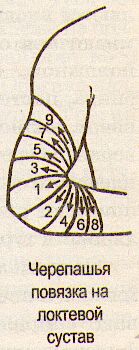 ерепашья повязка не сползает и надежно удерживает локтевой сустав в согнутом положении. Однако многократно пересекающиеся туры бинта в локтевой ямке сдавливают сосуды и могут привести к развитию отека предплечья и кисти. В этом случае лучше применить повязку типа «вожжи», которую чаще накладывают детям. Начинают ее 4—5 полностью повторяющими друг друга восьмиобразными турами, направляющимися от средней трети предплечья к средней трети плеча. Ленты бинта не соприкасаются с локтевой ямкой, а отстоят от нее на некотором расстоянии. Восьмиобразные туры защищают локтевую ямку от сдавления и хорошо удерживают локтевой сустав в положении сгибания. Поверх восьмиобразных туров накладывают обычную спиральную повязку, которая и закроет поврежденный участок. ерепашья повязка не сползает и надежно удерживает локтевой сустав в согнутом положении. Однако многократно пересекающиеся туры бинта в локтевой ямке сдавливают сосуды и могут привести к развитию отека предплечья и кисти. В этом случае лучше применить повязку типа «вожжи», которую чаще накладывают детям. Начинают ее 4—5 полностью повторяющими друг друга восьмиобразными турами, направляющимися от средней трети предплечья к средней трети плеча. Ленты бинта не соприкасаются с локтевой ямкой, а отстоят от нее на некотором расстоянии. Восьмиобразные туры защищают локтевую ямку от сдавления и хорошо удерживают локтевой сустав в положении сгибания. Поверх восьмиобразных туров накладывают обычную спиральную повязку, которая и закроет поврежденный участок.
К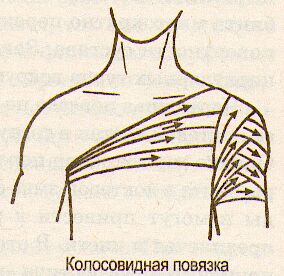 олосовидная повязка на плечевой сустав. На область плечевого сустава при ранениях мягких тканей, воспалительных процессах и ожогах накладывают колосовидную повязку. Ее с успехом можно применить и при ранениях области ключицы и надплечья, а также для фиксации шины при переломе плеча или закреплении перевязочного материала окклюзионной повязки при открытом пневмотораксе в подключичной области. Повязку начинают с циркулярных фиксирующих туров в верхней трети плеча, затем бинт идет по спине к подмышечной впадине противоположной стороны. Оттуда бинт ведут по груди к плечу. Обернув его, выводят из подмышечной области и направляют вверх (пересекая при этом предыдущее направление бинта по груди) к плечевому суставу поврежденной стороны. Обогнув сустав, направляются вновь по спине к подмышечной области противоположной стороны. Ходы бинта, постепенно смещаясь вверх, полностью закрывают верхнюю треть плеча, область плечевого сустава и надплечье. Завершенная повязка напоминает рисунок колоса. Заканчивают повязку циркулярными турами на средней трети плеча. олосовидная повязка на плечевой сустав. На область плечевого сустава при ранениях мягких тканей, воспалительных процессах и ожогах накладывают колосовидную повязку. Ее с успехом можно применить и при ранениях области ключицы и надплечья, а также для фиксации шины при переломе плеча или закреплении перевязочного материала окклюзионной повязки при открытом пневмотораксе в подключичной области. Повязку начинают с циркулярных фиксирующих туров в верхней трети плеча, затем бинт идет по спине к подмышечной впадине противоположной стороны. Оттуда бинт ведут по груди к плечу. Обернув его, выводят из подмышечной области и направляют вверх (пересекая при этом предыдущее направление бинта по груди) к плечевому суставу поврежденной стороны. Обогнув сустав, направляются вновь по спине к подмышечной области противоположной стороны. Ходы бинта, постепенно смещаясь вверх, полностью закрывают верхнюю треть плеча, область плечевого сустава и надплечье. Завершенная повязка напоминает рисунок колоса. Заканчивают повязку циркулярными турами на средней трети плеча.
Спиральная повязка на плечо. При повреждении мягких тканей плеча (рана, ожог, воспаление) накладывают спиральную повязку. Начинают ее с периферии фиксирующими циркулярными турами, а затем переходят на спиральные. Заканчивают бинтование циркулярными турами. Если повреждения небольшие, можно ограничиться наложением циркулярной повязки. Плечо имеет форму цилиндра, а поэтому повязка легко смещается книзу или проворачивается вокруг плеча. Для закрепления повязки необходимо кожу плеча в неповрежденном месте смазать клеолом.
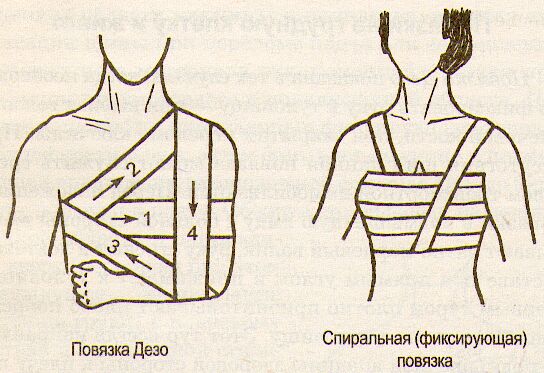
«Восьмиобразная» повязка на грудь. Повязка Дезо показана в тех случаях, когда необходимо фиксировать руку к туловищу — при вывихе головки плечевой кости, при закрытом переломе ключицы. При отсутствии шин данная повязка может служить средством транспортной иммобилизации. Перед наложением повязки в подмышечную ямку с больной стороны вкладывают ватно-марлевый валик, руку сгибают в локтевом суставе под прямым углом и прижимают к туловищу. Первым туром плотно прибинтовывают плечо поврежденной стороны к туловищу. Этот тур всегда направлен от подмышечной впадины здоровой стороны к плечу поврежденной стороны. После первого кругового тура вокруг грудной клетки начинается второй тур также из подмышечной ямки здоровой стороны и направляют косо вверх к надплечью поврежденной стороны. Обогнув надплечье, бинт опускается сзади до предплечья. Третий тур — обойдя предплечье, бинт направляют спереди косо вверх в подмышечную ямку здоровой стороны, а оттуда — косо вверх по спине к надплечью поврежденной стороны. Четвертый тур — обогнув надплечье, бинт опускают спереди до предплечья, обойдя его, направляют бинт косо вверх по спине к подмышечной впадине здоровой стороны, далее бинтование повторяется в той же последовательности.
Для лучшего запоминания направлений бинта и последовательности чередования четырех туров наложение повязки можно свести к следующим четырем этапам.
«Подмышка—плечо».
«Подмышка — надплечье».
«Предплечье — подмышка».
«Надплечье — предплечье».
Повязка на голеностопный сустав. При повреждении связочного аппарата голеностопного сустава, при ранении мягких тканей этой области накладывают восъмиобразную повязку (крестообразную). Начинают ее с фиксирующих циркулярных туров вокруг нижней трети голени, затем переходят на стопу в косом направлении по тыльной поверхности. Обогнув стопу по подошвенной поверхности в поперечном направлении, выходят снова на тыльную поверхность и направляются косо к голени, пересекая предыдущий косой ход бинта. Обогнув голень, вновь выходят на тыл стопы. Такие восьмиобразные туры многократно повторяются. Пяточная область остается свободной от бинта. Эта повязка хорошо закрепляет связочный аппарат голеностопного сустава. Рисунок ее напоминает восьмерку. Завершается повязка циркулярными турами в нижней трети голени. При бинтовании необходимо следить, чтобы стопа не отвисала, а находилась под прямым углом по отношению к голени. Если таким способом не удается удержать стопу, тогда необходимо .захватить перекрещивающимся туром большой палец или провести бинт у основания всех пальцев по подошвенной стороне, а уж затем поверх них накладывать описанную выше повязку.
3. Пособия и оборудование, используемые на занятии: методический план, учебная доска, бинты.
4. Задание для самостоятельной работы слушателей и подготовка к следующему занятию: повторить пройденный материал
Руководитель занятия:
ПНК ПСЧ №1
старшина внутренней службы С.Р. Насакдоржиев |
|
|
 Скачать 149.41 Kb.
Скачать 149.41 Kb. ередуя косые направления бинта с циркулярными и несколько смещая косые туры по ширине, закрывают полностью повязкой область второго глаза. Лучше чередовать оба косых тура с циркулярными и таким образом забинтовать два глаза одновременно, а не поочередно. Повязку заканчивают циркулярным туром вокруг головы и завязывают.
ередуя косые направления бинта с циркулярными и несколько смещая косые туры по ширине, закрывают полностью повязкой область второго глаза. Лучше чередовать оба косых тура с циркулярными и таким образом забинтовать два глаза одновременно, а не поочередно. Повязку заканчивают циркулярным туром вокруг головы и завязывают. ерепашья повязка не сползает и надежно удерживает локтевой сустав в согнутом положении. Однако многократно пересекающиеся туры бинта в локтевой ямке сдавливают сосуды и могут привести к развитию отека предплечья и кисти. В этом случае лучше применить повязку типа «вожжи», которую чаще накладывают детям. Начинают ее 4—5 полностью повторяющими друг друга восьмиобразными турами, направляющимися от средней трети предплечья к средней трети плеча. Ленты бинта не соприкасаются с локтевой ямкой, а отстоят от нее на некотором расстоянии. Восьмиобразные туры защищают локтевую ямку от сдавления и хорошо удерживают локтевой сустав в положении сгибания. Поверх восьмиобразных туров накладывают обычную спиральную повязку, которая и закроет поврежденный участок.
ерепашья повязка не сползает и надежно удерживает локтевой сустав в согнутом положении. Однако многократно пересекающиеся туры бинта в локтевой ямке сдавливают сосуды и могут привести к развитию отека предплечья и кисти. В этом случае лучше применить повязку типа «вожжи», которую чаще накладывают детям. Начинают ее 4—5 полностью повторяющими друг друга восьмиобразными турами, направляющимися от средней трети предплечья к средней трети плеча. Ленты бинта не соприкасаются с локтевой ямкой, а отстоят от нее на некотором расстоянии. Восьмиобразные туры защищают локтевую ямку от сдавления и хорошо удерживают локтевой сустав в положении сгибания. Поверх восьмиобразных туров накладывают обычную спиральную повязку, которая и закроет поврежденный участок. олосовидная повязка на плечевой сустав. На область плечевого сустава при ранениях мягких тканей, воспалительных процессах и ожогах накладывают колосовидную повязку. Ее с успехом можно применить и при ранениях области ключицы и надплечья, а также для фиксации шины при переломе плеча или закреплении перевязочного материала окклюзионной повязки при открытом пневмотораксе в подключичной области. Повязку начинают с циркулярных фиксирующих туров в верхней трети плеча, затем бинт идет по спине к подмышечной впадине противоположной стороны. Оттуда бинт ведут по груди к плечу. Обернув его, выводят из подмышечной области и направляют вверх (пересекая при этом предыдущее направление бинта по груди) к плечевому суставу поврежденной стороны. Обогнув сустав, направляются вновь по спине к подмышечной области противоположной стороны. Ходы бинта, постепенно смещаясь вверх, полностью закрывают верхнюю треть плеча, область плечевого сустава и надплечье. Завершенная повязка напоминает рисунок колоса. Заканчивают повязку циркулярными турами на средней трети плеча.
олосовидная повязка на плечевой сустав. На область плечевого сустава при ранениях мягких тканей, воспалительных процессах и ожогах накладывают колосовидную повязку. Ее с успехом можно применить и при ранениях области ключицы и надплечья, а также для фиксации шины при переломе плеча или закреплении перевязочного материала окклюзионной повязки при открытом пневмотораксе в подключичной области. Повязку начинают с циркулярных фиксирующих туров в верхней трети плеча, затем бинт идет по спине к подмышечной впадине противоположной стороны. Оттуда бинт ведут по груди к плечу. Обернув его, выводят из подмышечной области и направляют вверх (пересекая при этом предыдущее направление бинта по груди) к плечевому суставу поврежденной стороны. Обогнув сустав, направляются вновь по спине к подмышечной области противоположной стороны. Ходы бинта, постепенно смещаясь вверх, полностью закрывают верхнюю треть плеча, область плечевого сустава и надплечье. Завершенная повязка напоминает рисунок колоса. Заканчивают повязку циркулярными турами на средней трети плеча.
