"Пункция и катетеризация вен"
 Скачать 140.83 Kb. Скачать 140.83 Kb.
|
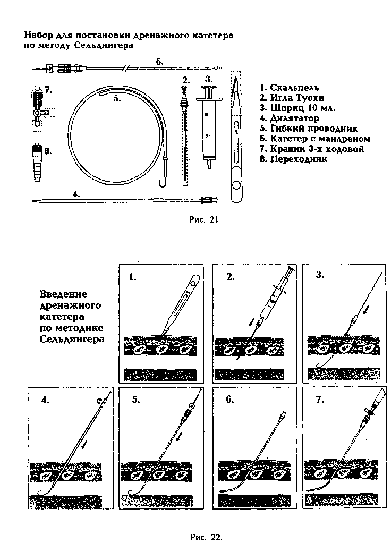    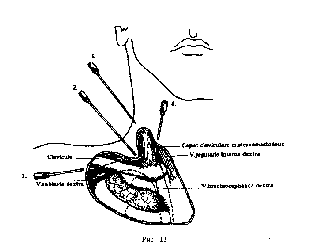 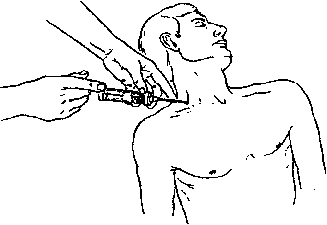 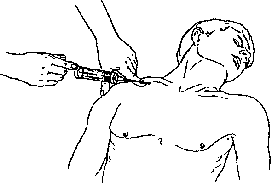   Курсовая работа на тему: "Пункция и катетеризация вен" Москва, 2008Введение Пункции и катетеризации периферических и центральных вен относятся к числу наиболее распространенных манипуляций в практической медицине. За один год в мире устанавливается свыше 500 миллионов периферических и более 15 миллионов центральных венозных катетеров. Они широко используются для внутривенного введения лекарственных веществ, для проведения инфузионно-трансфузионной терапии и взятия проб крови на анализ. Катетеризация центральных вен - верхней и нижней полой через их притоки применяется не только для введения лекарственных препаратов и взятия крови, но и для имплантации кардиостимулятора, для зондирования полостей сердца, проведения рентгенконтрастных исследований, для проведения современных методов очистки крови (гемо-сорбция и др.). Пункция периферических вен является способом взятия крови у доноров. У аутодоноров кровь берется как из периферических, так и из центральных вен. Катетеризация верхней полой вены через подключичную или яремную вены — основной способ измерения центрального венозного давления. Венесекция в настоящее время применяется исключительно редко. Она проводится в ситуациях, когда у больного крайне плохо выражены периферические вены и либо катетеризация центральных вен по каким-то причинам невозможна. При сравнительной оценке использования периферических и центральных вен предпочтение в большинстве случаев должно быть отдано первым. Разумеется, в некоторых случаях катетеризация центральных вен либо более рациональна, либо вообще не может быть заменена катетеризацией периферических вен (измерение ЦВД, установка кардиостимулятора, проведение гемосорбции и т. п.). Однако в целом приоритет за использованием периферических вен. Особенно - в ситуациях чрезмерной экстренности, когда необходимо незамедлительно ввести в кровь лекарственные вещества (шок, массивная кровопотеря, реанимация, тяжелая травма на догоспитальном этапе и др.). В подобных ситуациях не следует терять время на часто бесспорно необходимую катетеризацию центральных вен, которую невозможно осуществить моментально. Центральные вены катетеризируют на фоне уже незамедлительно начатой внутривенно инфузионной и иной терапии. Иногда использование периферических вен более целесообразно, чем центральных. В частности, для введения в кровь концентрированных растворов калия (после предварительной анестезии интимы введением в вену лидокаина). При переливании, например, 2% раствора калия в периферическую вену на пути к сердцу происходит разведение раствора кровью, что существенно снижает риск возможного неблагоприятного воздействия на сердце раствора калия в высокой концентрации. 1. Пункция и катетеризация периферических подкожных вен Наиболее часто пунктируют и катетеризируют периферические подкожные вены верхних конечностей: вены локтевого сгиба (v. mediana cephalica, v. mediana basilica), вены тыла кисти, предплечья и плеча (v. basilica, v. cephalica). Намного реже используются периферические подкожные вены нижних конечностей (вены тыла стопы и области внутренней лодыжки - начальный отдел v. saphena magna). У маленьких детей для внутривенных введений могут быть использованы подкожные вены головы (v. frontalis) или sinus sagitalis superior. По специальным показаниям для переливаний катетеризируют или пунктируют артерии (лучевую, бедренную, чревный ствол и др.), переливают в аорту, внутрикостно, внутрипортально в пупочную вену. 1.1 Анатомия периферических вен верхних конечностей На каждой верхней конечности имеется 2 крупных подкожных вены: v. cephalica и v. basilica. Они начинаются от венозных сплетений кисти. V. cephalica образуется под кожей тыльной поверхности лучевого края кисти, имея множество венозных анастомозов с глубокими венами кисти и с притоками v. basilica, формирующейся под кожей локтевого края тыла кисти. В дальнейшем v. cephalica переходит по лучевому краю предплечья на его переднюю поверхность, образуя мощные венозные стволы. В области локтевого сгиба к v. cephalica подходит крупный приток — v. mediana cephalica. Ha плече v. cephalica проходит по наружной бороздке, затем по дельтовидно-грудной борозде, уходит под ключицу и впадает в v. axilaris. V. basilica на предплечье идет по его локтевой стороне и имеет множественные притоки и анастомозы с v. cephalica. B области локтевого сгиба вена имеет мощный приток и анастомоз с v. cephalica - v. mediana basilica, которая пересекает локтевой сгиб в косом направлении, лежит поверхностно и не пересекается нервами. V. mediana basilica имеет крупный приток из глубоких вен предплечья. В области локтевой ямки v. basilica отклоняется латерально и затем проходит в бороздке вдоль медиального края двуглавой мышцы кнутри от плечевой артерии под фасцией до верхней трети плеча, где прободает глубокую фасцию плеча и впадает в v. brachialis. Выраженность и строение сети подкожных вен верхних конечностей, как и всех периферических вен, вариабельны. V. cephalica на плече не имеет четко определенного местоположения, у вены выражены клапаны, она впадает в подмышечную вену под прямым углом. Все это затрудняет пункцию и катетеризацию вены. V. basilica на плече имеет более постоянную локализацию, прямой ход и расположена в фиксированном канале, что облегчает ее пункцию и катетеризацию. 1.2 Анатомия периферических вен нижних конечностей На каждой нижней конечности, как и на верхней, также имеется по две наиболее развитых вены: v. saphena parva и v. saphena magna (малая и большая подкожные вены нижних конечностей). Вены имеют множественные анастомозы. Обе вены начинаются от венозных сплетений стопы. V. saphena parva (малая подкожная вена) формируется на латеральной поверхности стопы. Затем по латеральному краю голеностопного сустава переходит на заднюю поверхность голени, идет под кожей и в подколенной ямке, прободая фасцию, впадает в подколенную вену. V. saphena magna (большая подкожная вена) формируется под кожей медиальной поверхности стопы, имея множественные анастомозы с малой подкожной веной и глубокими венами стопы, затем проходит впереди медиальной лодыжки, проходит по медиальной поверхности голени и коленного сустава, пересекает бедро по переднемедиальной поверхности и впадает в области fossa ovale в бедренную вену. В этом же месте в бедренную вену впадают подкожные вены передней брюшной стенки, паховой и подвздошной областей. V. saphena magna (большая подкожная вена) и v. saphena parva (малая подкожная вена) между собой широко анастомозируют. 1.3 Методика пункции и катеризации периферических вен Наиболее легко и удобно пунктировать вены локтевого сгиба, однако, движение руки в локтевом суставе приводит к быстрой травма-тизации интимы вены в зоне вхождения катетера, а также к тромбозу. При пункции вен предплечья и тыла кисти вкол в вену целесообразно производить в угол слияния притоков вен. Принципы технического исполнения пункции и катетеризации периферических вен однотипны и мало зависят от используемой вены. Безболезненность — важнейшее современное требование к выполнению пункции и катетеризации периферических вен. Плановая процедура должна быть абсолютно безболезненной. Это особенно существенно в детской практике. Пункция и катетеризация периферических вен должна проходить для ребенка незаметно. Достигается это обезболиванием, отвлечением ребенка, применением совершенных и правильно подобранных игл и катетеров, хорошим владением техникой выполнения процедуры. Для обезболивания используются накожные гели с 2,5% лидокаином, с 2,5% лидокаином и 2,5% прилокаином (крем EMLA). Применяются и специальные пластыри с этими веществами. Лидокаин и прилокаин при нанесении на кожу в составе гелей или на пластыре проникают через интактные кожные покровы и вызывают локальную анестезию. Максимальное обезболивание наступает через 40-60 минут. Поэтому обезболивающие гели или пластыри перед пункцией следует применять заблаговременно. В экстренной ситуации произвести эффективное обезболивание кожи не удается. Введение в вену некоторых веществ (гиперосмолярные растворы калия хлорида, кальция хлорида и др.) вызывает боль по ходу вены. Эта боль хорошо устраняется предварительным введением в вену ли-докаина и других местных анестетиков. Врач или медсестра, выполняющие пункцию (катетеризацию) вен, должны работать в стерильных медицинских резиновых перчатках. Конечность, периферические вены которой будут пунктированы или катетеризированы, должна быть неподвижной и находиться в удобном для оператора положении. При пункции вен локтевого сгиба рационально, чтобы рука была максимально разогнута, а под локоть — подложена специальная подушечка или сложенное в несколько раз полотенце. Пациент при этом может сидеть или лежать. За 1-2 минуты до пункции на конечность накладывают жгут. В качестве жгута часто используют красную резиновую трубку, которую накладывают в растянутом состоянии на конечность и завязывают бантом так, чтобы потягиванием за один конец трубки можно было легко развязать бант и снять жгут. Удобно применение специальных жгутов для сдавления вен конечностей, представляющих собой широкие (2,5 см) матерчато-резиновые полоски с замком. Жгут накладывают примерно на 10 см выше предполагаемого места пункции. Жгут следует накладывать по ткани (рукав рубашки, марлевая салфетка, широкий бинт и др.). Это особенно важно для детей и стариков, для больных с нарушениями гемостаза и трофики тканей. У таких пациентов наложение жгута легко вызывает повреждения кожи, сопровождается образованием внутрикожных и подкожных кровоизлияний. Важно правильное наложение жгута: он должен сдавливать только вены и не ослаблять ток крови по артериям, что контролируют по неизменности характера пульса ниже наложенного жгута. Жгут не должен прекращать притока крови по артериям. При правильно наложенном жгуте в течение 1—2 минут развиваются признаки венозного застоя: кожа ниже жгута становится синюшной и набухают вены. Вены при этом хорошо прощупываются под кожей. Лучшему, рельефному наполнению вен кровью способствует: опускание конечности книзу на 1—3 минуты перед наложением жгута, а после его наложения — поколачивание пунктируемой вены и ее поглаживание от периферии к центру. С этой же целью перед пункцией вен тыла кисти, предплечья, локтевой ямки и плеча предлагают пациенту сжимать и разжимать пальцы кисти. После наложения жгута спиртом или иным антисептиком обрабатываются руки в перчатках и кожа пациента в месте пункции: вначале широко, а затем (второй раз) в месте венепункции. Ниже точки прокола кожи и последующей венепункции пальцами левой руки натягивают кожу, смещая ее книзу. Это фиксирует вену и предотвращает ее ускользание от иглы при пункции. Иглу или иглу, соединенную со шприцем, вкалывают в вену скосом кверху правой рукой, которая должна при этом опираться на конечность пациента. Вкол осуществляют по направлению тока крови. О попадании в вену свидетельствует вытекание из иглы струи темной крови или ее свободное появление в шприце при насасывании поршнем (если пункция осуществляется иглой со шприцем). Если пункция не удалась (кровь из иглы не появляется), то иглу подтягивают на себя и, не выходя из кожи, предпринимают повторную пункцию, при необходимости - в новом направлении. Существуют различные способы прокола вены. Наиболее распространены следующие: 1) кожу и стенку вены прокалывают иглой сбоку от вены наискось. При продвижении иглы ощущается легкое сопротивление и провал в вену. 2) иглой прокалывают кожу рядом с пунктируемой веной и продвигают ее рядом с веной вперед примерно на 1 см. Иглу при этом держат параллельно вене скосом вверх. Затем, натягивая вену левой рукой через кожу, сбоку под острым углом входят иглой в вену. Этот способ пункции вены часто эффективен при плохо контурируемых венах, когда пункция производится в значительной мере вслепую, при недостаточном опыте венепункции. 3) кожу и стенку вены прокалывают одномоментно сверху. При этом угол вкола вначале порядка 35—40 град, после вхождения в вену — резко уменьшают, а при продвижении по вене иглу направляют почти параллельно коже. При любых способах важно фиксировать пунктируемую вену, что делается, как уже указывалось, левой рукой. Это исключает прогибание, ускользание и «катание» вены при ее проколе иглой. После попадания в вену любым способом иглу немного опускают книзу, делают параллельной вене и осторожно проводят в просвет вены на 1—2 см. Это обеспечивает надежность положения иглы в вене. Если кровь берется на анализ, то жгут с руки не снимают до конца процедуры. Кровь набирается либо насасыванием в шприц, либо самотеком в стерильную пробирку. Игла при этом должна твердо и неподвижно удерживаться правой рукой. Если через иглу в вену вводятся лекарственные вещества или осуществляется инфузия какого-либо раствора, то жгут снимается, а к игле присоединяется либо шприц и производится внутривенная инъекция, либо - переливающая система. В обоих случаях должна быть обеспечена надежность соединения шприца или системы с иглой и фиксации иглы в вене в одном положении. Когда через иглу производится длительное переливание, павильон иглы фиксируется к коже лейкопластырем. С помощью подкладываемой под иглу небольшой стерильной марлевой салфетки или шарика исключается упор острия иглы в стенку вены. После окончания процедур иглу быстрым движением извлекают из вены, а место пункции прижимают на 5—10 минут марлевым или ватным шариком, смоченным спиртом. При пункциях вен локтевого сгиба руку с наложенным на место пункции шариком сгибают на это время в локтевом суставе. Закрытие отверстия в коже и вене при правильно выполненной венепункции происходит быстро. При необходимости длительного доступа в вену ее катетеризируют. Катетеризация подкожных вен может быть осуществлена: 1. Катетером через просвет широкой иглы, которую после пункции вены удаляют (способ «катетер через иглу»). 2. По методике Сельдингера (способ «катетер по проводнику»). Методика Сельдингера заключается в последовательности следующих действий: пункция вены иглой, введение через иглу в вену проводника примерно на 10 см (проводником обычно служит полиэтиленовая леска длиной 40 см), удаление из вены иглы, введение в вену по проводнику вращательными движениями сосудистого катетера, удаление проводника, закрытие павильона катетера специальной пробкой, промывание и заполнение катетера через пробку антикоагулянтом (раствор гепарина, цитрата и др.), фиксация наружного конца катетера к коже. 3. С помощью специальной пластиковой канюли, надетой на иглу, служащую пунктирующим стилетом (способ «катетер по игле»); Остановимся на этом способе, который в настоящее время является самым распространенным в медицинской практике. Основной порядок постановки канюли для периферических вен. 1.Подготовка пациента Разъясните пациенту, что такое катетеризация. Простые разъяснения помогут Вам успокоить больного: находящийся в напряжении пациент затруднит работу. 2.Выбор места постановки канюли Хорошо выбранное место венозного доступа является существенным моментом успеха внутривенной терапии. Предпочтение следует отдавать более дистальным сосудам. Необходимо помнить, что пункция сосудов в локтевой ямке наиболее опасна. 3.Подготовка и проверка оборудования: Убедитесь, что размер канюли подходит для вены пациента. Проверьте срок годности изделия. Проверьте упаковку на отсутствия повреждений, убедитесь в том, что стерильность не нарушена. 4.Подготовка места постановки канюли Место пункции следует тщательно очистить от крови, слизи и остатков органических веществ. После этого проводят обычную для пункции обработку. После проведенных манипуляций следует дать коже высохнуть в течение 2-х минут. 5. Установка канюли Захват канюли осуществляется тремя пальцами. После прокола кожи канюлю вводят в сосуд. О попадании кончика канюли в вену сигнализирует появление крови в индикаторной камере канюли. Воздушный фильтр предотвращает активное вытекание крови. Стилет фиксируется, а пластиковая часть канюли медленно до конца сдвигается в вену. Стилет удаляется, вена пережимается для снижения кровотечения, подсоединяется инфузионная система. Если канюля не начинает использоваться для инфузии, то в канюлю следует ввести раствор гепарина и закрыть крышечкой для предупреждения ее тромбирования. Канюлю следует надежно зафиксировать повязкой для предупреждения развития «механических» флебитов вследствие раздражения сосуда премещающейся канюлей. 6. Использование канюли Для проведения болюсных вливаний, гепаринизации канюли следует использовать верхний порт. Для проведения постоянных инфузии используйте порт с торца канюли. В случае не использования канюли, ее просвет следует заполнить гепарином, порты закрыть крышечками. 7. Проверка места пункции Регулярно осматривайте место пункции во избежание возникновения осложнений, которые проявляются в виде эритемы, боли, повышения температуры воспаленного участка, либо эксудата места ввода канюли, (см. вкладку). Если произошло инфицирование, то канюлю следует как можно быстрее удалить. У беспокойных пациентов (дети и др.) применяются лонгеты. Пунктированная или катетеризированная вена требует тщательного соблюдения асептики. На область катетеризированной периферической вены накладывается стерильная повязка, целесообразно периодически применять компрессы с 20—30 градусным спиртом («полуводочные» компрессы). На кожу в области часто пунктируемой или катетеризированной вены следует периодически наносить мази с гепарином или троксевазином. Все это обеспечивает профилактику и лечение воспаления и тромбирования вены. |
