Курсовая Атопический дерматит. курсовая атопический дерматит. Курсовая работа сестринский уход при атопическом дерматите у детей студентки сд32 группы
 Скачать 138.2 Kb. Скачать 138.2 Kb.
|
|
Департамент образования Белгородской области Областное государственное автономное профессиональное образовательное учреждение «Валуйский колледж» КУРСОВАЯ РАБОТА СЕСТРИНСКИЙ УХОД ПРИ АТОПИЧЕСКОМ ДЕРМАТИТЕ У ДЕТЕЙ Студентки СД-32 группы Анастасии Юрьевны Бригаденковой Программа подготовки специалистов среднего звена 34.02.01 Сестринское дело Руководитель: преподаватель Т.В. Шварёва Валуйки 2021 Содержание
Введение Атопический дерматит - актуальная проблема педиатрии, поскольку его дебют в большинстве случаев приходится на ранний детский возраст. Заболевание может иметь различное течение, а его продолжительность может варьировать от нескольких недель до многих лет. Наблюдается существенный рост заболеваемости атопического дерматита, усложняется его течение, отягощается исход. Заболевание часто сочетается с другими аллергическими заболеваниями - с бронхиальной астмой, аллергическим ринитом, поллинозом. Термин «атопия» предложил в 1931 г. американский исследователь А. Ф. Кока. Под атопией понимают наследственную предрасположенность к аллергическим реакциям в ответ на сенсибилизацию разными антигенами. Клинические признаки атопии многообразны и могут проявляться в виде атопического дерматита, бронхиальной астмы, сенной лихорадки, атопического ринита, мигрени или их сочетания. Термин «атопический дерматит» предложили Л.Хиллии и М.Шульцбергер в 1935 г. С точки зрения современных взглядов на проблему можно сформулировать следующее определение атопического дерматита - хроническое аллергическое заболевание, развивающееся у лиц с генетической предрасположенностью к атопии, имеющее рецидивирующее течение с возрастными особенностями клинических проявлений и характеризующееся экссудативными или лихеноидными высыпаниями, гиперчувствительностью к специфическим и неспецифическим раздражителям. Актуальность данной темы обусловлена тем, что медицинским сестрам необходимо уметь оказывать качественную квалифицированную сестринскую помощь детям с атопическим дерматитом. Поэтому исключительно важно, чтобы медицинская сестра имела достаточный уровень навыков и опыта с атопическим дерматитом. Эта тема заинтересовала меня тем, что в настоящее время возросло количество аллергенов и раздражителей, которые пагубно влияют на организм человека. Проблема исследования: каково влияние сестринского ухода на лечение атопического дерматита у детей? Цель исследования: изучить особенности работы медицинской сестры при уходе за детьми, болеющими атопическим дерматитом. Объект исследования: атопический дерматит. Предмет исследования: организация сестринского ухода за больными атопическим дерматитом. Для достижения цели, поставленной в курсовой работе, были определены следующие задачи: -изучить медицинскую литературу по атопическому дерматиту; - рассмотреть современные представления об атопическом дерматите; - выявить особенности сестринского ухода за детьми, страдающими атопическим дерматитом. Гипотеза: от профессиональных навыков медицинской сестры зависит эффективность лечения детей с атопическим дерматитом. Методы исследования: - метод анализа и синтеза; - статистический; - наблюдение. Теоретическая значимость: полученные сведения по заболеваемости атопическим дерматитом. Практическая значимость: результаты исследования могут быть использованы для организации сестринского ухода за детьми с атопическим дерматитом. Структура работы: введение, две главы, заключение, список литературы, приложение. Глава 1. Современные представления об атопическом дерматите Этиология и патогенез атопического дерматита Атопический дерматит - это хроническое незаразное воспалительное поражение кожи, протекающее с периодами обострений и ремиссий. Проявляется сухостью, повышенным раздражением кожи и сильным зудом. Доставляет физический и психологический дискомфорт, снижает качество жизни пациента в быту, семье и на работе, внешне представляет косметические недостатки.[16,34] Начало заболевания, а также его течение и степень тяжести, обусловлено взаимодействием предрасполагающих генов и триггерных (пусковых) факторов. Триггерные факторы могут быть самыми разнообразными: физическое и психическое перенапряжение, эмоциональные травмы, вдыхание отравляющих газов, химических веществ и прием лекарств, беременность и роды, переезд на постоянное место жительства в экологически неблагоприятный район и т.д. Восприимчивость к триггерным факторам зависит от возраста больного, его эндогенных конституциональных особенностей, таких как морфофункциональные характеристики желудочно-кишечного тракта, эндокринной, нервной, иммунной систем.[2,35] В грудном и раннем детском возрасте среди триггерных факторов преобладают пищевые аллергены, нерациональное вскармливание и питание, инфекционные агенты, профилактические прививки, причем их действие становится более выраженным при наличии у ребенка иммунодефицитных состояний, хронических очагов инфекции, пищевой аллергии, незрелости ферментных систем, заболеваний печени, нарушений обмена витаминов. Нередко манифестация кожных проявлений возникает после необоснованно раннего перевода детей грудного возраста на искусственное вскармливание. В дальнейшем увеличивается значимость ингаляционных аллергенов: бытовых, эпидермальных, пыльцевых. Среди бытовых аллергенов наибольшее значение имеет домашняя пыль. При аллергии к пыльце растений в период цветения необходимо герметизировать окна, ограничивать прогулки в ветреную и солнечную погоду, с осторожностью использовать средства гигиены, содержащие растительные компоненты.[3,23] Родителям больных детей необходимо объяснить, что провоцировать обострение также могут шерстяная или синтетическая одежда, моющие средства. Кроме того, необходимо иметь в виду и неспецифические, неаллергенные факторы обострения, к которым относятся стресс, экстремальные значения температуры воздуха и влажности, интенсивная физическая нагрузка, инфекционные заболевания. Нередко регистрируется чувствительность к нескольким аллергенам, что часто связано с развитием аллергических перекрестных реакций в связи с наличием общих антигенных детерминант. Отмечают одновременную непереносимость свежего коровьего молока, яиц, мясных бульонов, цитрусовых, шоколада. Между аллергенами пыльцы деревьев также существует структурная гомология, причем выражена она гораздо слабее, чем также существующее родство аллергенов пыльцы трав. Поэтому больные, которые имеют повышенную чувствительность к пыльце берѐзы, одновременно реагируют на пыльцу орешника и ольхи. Сходные аллергенные свойства могут иметь и антигенные детерминанты пыльцевых и других классов аллергенов. [6,83] Патогенез. В основе развития атопического дерматита лежит генетически запрограммированная особенность иммунного ответа организма на аллергены, в результате чего возникают иммунопатологические реакции. Наиболее значимой в патогенезе атопического дерматита является реакция гиперчувствительности замедленного типа, в которой ведущую роль играют сенсибилизированные лимфоциты и их взаимодействие с аллергенами. Конечным результатом этой реакции является продукция медиаторов гиперчувствительности замедленного типа и развитие хронического иммунного воспаления. Морфологически это проявляется лимфо-гистиоцитарной реакцией вокруг сосудов дермы. В то же время в случаях активной продукции антител класса IgE в патогенезе атопического дерматита нередко участвуют и реакции гиперчувствительности немедленного типа, с реакцией тучных клеток и базофилов, с последующей их дегрануляцией и выбросом в кровь медиаторов гиперчувствительности немедленного типа, главными из которых являются гистамин, медленно реагирующее вещество анафилаксии. Клинически это проявляется эритематозно-уртикарными высыпаниями. Лечение должно определяться с учетом превалирования типа иммунопатологических реакций. Основу патогенеза составляют иммунопатологические процессы. Наиболее характерными нарушениями иммунного статуса являются: Изменения в фагоцитарной системе: чаще наблюдаются нарушения фазы поглощения антигенного материала фагоцитирующими клетками и завершенного фагоцитоза; Снижение содержания Т-лимфоцитов, повышение В-лимфоцитов, дисбаланс иммунорегулярных Т-лимфоцитов: повышение Т-хелперов и подавление Т-супрессоров; Преобладание Тh-2 субпопуляции приводит к повышенной продукции цитокинов, обладающих провоспалительным и проаллергенным действием (интерлейкин -3, интерлейкин – 4, интерлейкин - 5); Дисиммуноглобулинемия - чаще увеличено содержание IgЕ, IgG; Повышено содержание циркулирующих иммунных комплексов; Нарушение функции местного иммунитета желудочно-кишечного тракта , снижение синтеза секреторного иммуноглобулина А, что лишает кишечник необходимого защитного секрета и создает фон для повреждающего воздействия на него микробных и антигенных факторов; Несостоятельность местных иммунных защитных функций кожи и местного иммунитета кожи. Наряду с нарушениями в иммунном статусе больных в формировании патогенеза атопического дерматита участвуют и другие факторы: дисбаланс внутриклеточных регуляторных механизмов, нарушение мембранной рецепции, активация неиммунных механизмов высвобождения медиаторов аллергического воспаления, нарушение нейровегетативной функции и периферической циркуляции крови (спазм переферических сосудов), психофизиологические и психосоматические отклонения, нарушения равновесия симпатической и парасимпатической систем (блокада β-адрено-рецепторов и преобладание α-рецепторов), генетическое нарушение барьерной функции кожи приводит к проникновению аллергенов из окружающей среды в кожу, что вызывает имммунологические реакции и воспаление, а также колонизацию пиококков и грибов, эндокринные дисфункции (гиперкортицизм, гипоандрогения, гипоэстрогения, гипертиреоз), дисфункция органов ЖКТ (пищевые ферментопатии, дисбактериоз кишечника, гастриты, дисфункция гепатобилиарной системы), наличие хронических очагов инфекции (чаще ЛОР органов и желудочно-кишечного тракта), глистная и протозойная инвазии, заболевания позвоночника, дисметаболические нефропатии, нарушение метаболизма жирных кислот в форменных элементах, плазме крови, жировой ткани.[5,49] Таким образом, проведенный анализ показывает, что в развитии атопического дерматита принимает участие экзогенные (физические, химические и биологические) и эндогенные (роль нервной системы, ЖКТ, генетической предрасположенности и иммунных нарушений) факторы. Клиническая картина атопического дерматита Манифестация атопического дерматита происходит в младенческом возрасте, протекает с ремиссиями различной продолжительности, может продлиться до полового созревания, а иногда не проходит и до конца жизни. Рецидивы обычно возникают сезонно (осень, зима, иногда весна), улучшение или исчезновение проявлений, как правило, отмечается в летнее время. В тяжелых случаях протекает торпидно, без ремиссий, с развитием атопической эритродермии. Атопическому дерматиту свойственен клинический полиморфизм высыпаний. Истинный полиморфизм высыпаний является общим признаком всех клинических форм атопического дерматита, они создают сложный клинический синдром с сочетающимися чертами экзематозного и лихеноидного поражения, сопровождающиеся зудом. Каждому возрастному периоду свойственны свои клинико-морфологические особенности, что проявляется в возрастной эволюции элементов сыпи. [9,64] В связи с этим, выделяют пять клинико-морфологических форм (экссудативная, эритематозно-сквамозная, эритематозно-сквамозная с лихенификацией, лихеноидная, пруригинозная) и три стадии развития заболевания (младенческую, детскую и подростково-взрослую). [23] Младенческая стадия. В возрасте до 2-х лет атопический дерматит может протекать в виде 2-х форм: экссудативной («мокнущей») и эритематозно-сквамозной («сухой»). При экссудативной форме атопического дерматита на эритематозном отечном фоне появляются папуловезикулезные элементы, которые быстро вскрываются с образованием микроэрозий, отличающихся упорным, длительным мокнутием. Со временем эрозии покрываются серозными и геморрагическими корками. Высыпные элементы располагаются главным образом на волосистой части головы, лица (щеки, лоб, подбородок), разгибательной поверхности верхних и нижних конечностей, ягодицах, имеют симметричный характер и сопровождаются интенсивным зудом. Для «сухой» формы атопического дерматита характерно наличие эритематозно-сквамозных, слегка инфильтрированных очагов, эпидермо-дермальных сильно зудящих папул. Выявляется множество вторичных элементов: эрозии, корки, чешуйки, экскориации. Сыпь может быть как рассеянной, так и приобретать вид хорошо очерченных очагов. Отличительными чертами течения атопического дерматита в этом возрастном периоде являются: остро- и подостровоспалительный характер поражений с тенденцией к экссудативным изменениям; определенная локализация – на лице, а при диссеминированном процессе на разгибательной стороне конечностей; связь с алиментарными раздражителями и выраженность аллергического компонента среди факторов риска манифестации. Детская стадия. В возрасте от 2-х до 10 лет атопический дерматит, как правило, протекает в виде эритематозно-сквамозной формы и характеризуется наличием шелушащихся, слегка гиперемированных и инфильтрированных очагов и зудящих папул. В редких случаях, при тяжелом течении заболевания, процесс может приобретать эритродермический характер. После 5 лет появляются первые признаки лихенификации, при этом очаги поражения «смещаются» в естественные складки и сгибы. Кожа уплотняется, становится шероховатой, сухой, гиперпигментированной, рисунок кожи усиливается. Нередко отмечаются диффузная сухость кожных покровов, шелушение кожи с большим количеством мелкопластинчатых и отрубевидных чешуек, многочисленные расчѐсы. Вне очагов поражения кожа с возрастом приобретает сероватый оттенок, преобладает сухость или шелушение. Процесс нередко локализуется в периорбитальной области, во время обострения там можно наблюдать эритему, шелушение, в период стихания проявлений кожа имеет более темную окраску, становится со временем пигментированной и морщинистой. Для этого периода характерны: локализация сыпи в складаках, хронический воспалительный характер поражений с более выраженным лихеноидным синдромом, развитие вторичных изменений (дисхромии), волнообразность течения и реакции на многие провоцирующие факторы с уменьшением алиментарной гиперчувствительности. Подростково-взрослая стадия. У детей старше 10 лет и подростков чаще диагностируются лихеноидный либо пруригоподобный варианты атопического дерматита. При лихеноидной форме атопического дерматита превалируют инфильтрация и лихенификация кожи на фоне подостровоспалительной эритемы. Кожные высыпания локализуются преимущественно на лице, шее, в области лучезапястных, локтевых и подколенных сгибов, в паховых складках, тыльной поверхности кистей. Поражения кожи диффузные, сопровождаются шелушением, интенсивным зудом. Кожа имеет сероватый оттенок. У многих больных высыпания локализуются только в области кистей. У многих заметны характерные признаки «атопического лица»: мраморная белизна носа, периорбитальная гиперпигментация. В области шеи - волнистая пигментация, на туловище - коричневая полоса от пупка до лобка, бурая пигментация подмышечных складок, мраморность кожи конечностей (особенно бедер и голеней). Реже встречающаяся пруригоподобная форма характеризуется высыпаниями на фоне лихенифицированной кожи в виде множественных изолированных плотных отечных папул, на вершине которых выявляются мелкие везикулы с плотной крышкой. Сыпь чаще располагается на разгибательных поверхностях конечностей, ягодицах. У всех детей наблюдается увеличение периферических лимфатических узлов, при этом выявлена прямая зависимость между активностью аллергического процесса и степенью их увеличения. Чаще реагируют затылочные, шейные, подмышечные и паховые лимфоузлы. [14,120] Для этого возрастного периода характерны: 1) локализация вариабельная от ограниченных (лицо, кисти) до диссеминированных форм; 2)выраженный гиперпластический и инфильтративный характер поражений с меньшей тенденцией к островоспалительным проявлениям и усилением лихеноидного синдрома; 3)менее заметная реакция на аллергенные раздражители; 4)менее чёткая сезонность. Таким образом, атопический дерматит проявляется многочисленными симптомами, которые причиняют малышу сильный дискомфорт. Выраженность проявлений заболевания зависит от сочетания многих факторов. При легком течении болезни симптомы проявляются в меньшей степени. Если же у ребенка аллергическая предрасположенность достаточно выражена, то иммунный ответ на провоцирующий фактор будет весьма сильным. Диагностика и лечение атопического дерматита Диагностика диагностика атопического дерматита основывается преимущественно на клинических данных. Объективных диагностических тестов, позволяющих подтвердить диагноз, в настоящее время не существует. Обследование включает тщательный сбор анамнеза, оценку распространенности и тяжести кожного процесса, оценку степени психологической и социальной дезадаптации и влияния заболевания на семью. [21] Диагностические критерии. Основные (должны присутствовать): зуд; экзема (острая, подострая, хроническая): - с типичными морфологическими элементами и локализацией, характерной для определенного возраста (лицо, шея и разгибательные поверхности у детей 1-го года жизни и старшего возраста; сгибательные поверхности, пах и подмышечные области - для всех возрастных групп); - с хроническим или рецидивирующим течением. Второстепенные (наблюдают в большинстве случаев, необходимы для постановки диагноза):дебют в раннем возрасте; наличие атопии: отягощенный семейный анамнез по атопии или наличие атопических болезней у пациента; наличие специфических IgE - AT; ксероз. Добавочные (помогают заподозрить атопический дерматит, но являются неспецифическими и не могут быть использованы для установления диагноза в научных или эпидемиологических исследованиях): - атипичный сосудистый ответ (в том числе бледность лица, белый дермографизм); - фолликулярный кератоз, усиление кожного рисунка ладоней, ихтиоз; - изменения со стороны глаз, периорбитальной области; - другие очаговые изменения (в том числе периоральный, пернаурикулярный дерматит); - лихенификация, пруриго. Атопический дерматит необходимо дифференцировать с чесоткой, себорейным дерматитом, аллергическим контактным дерматитом, ихтиозом, псориазом, иммунодефицитными состояниями (синдром Вискота-Олдрича, синдром гипериммуноглобулинемии Е).[13,93] Существуют современные методы диагностики: - кожные тесты с аллергенами прик-тест, скарификацнонные кожные пробы, внутрикожные пробы в период ремиссии для выявления причинно-значимых аллергенов; - элиминационно-провокационные пробы с пищевыми продуктами для выявления пищевой аллергии, особенно к злаковым и коровьему молоку; - определение концентрации иммуноглобулинов Е в сыворотке крови; - определение аллергенспецифических иммуноглобулинов Е-антител в сыворотке крови; - радиоаллергосорбентный тест - выявление аэроаллергенов. При лечении требуются усилия не только педиатра, но и аллерголога, дерматолога, диетолога, гастроэнтеролога, отоларинголога, а также настойчивость и терпение самих родителей, полное доверие между родителями, врачами и медицинской сестрой. Показания к консультации других специалистов. Аллерголог: для установления диагноза, проведения аллергологического обследования, назначения элиминационной диеты, установления причинно-значимых аллергенов, подбора и коррекции терапии, диагностики сопутствующих аллергических заболеваний, обучения пациента. Дерматолог: для установления диагноза, проведения дифференциальной диагностики с другими кожными заболеваниями, подбора и коррекции местной терапии, обучения пациента. Консультация дерматолога и аллерголога также необходима в случае плохого ответа на лечение местными глюкокортикоидами (МГК) или антигистаминными препаратами, наличия осложнений, тяжелого или персистирующего течения. Диетолог: для составления и коррекции индивидуального рациона питания. Гастроэнтеролог: для диагностики и лечения сопутствующей патологии ЖКТ. ЛОР: выявление и санация очагов хронической инфекции.[15,76] Лечение. Направлено на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь. Диета. Помогает облегчить течение атопического дерматита и улучшить общее состояние, особенно у детей грудного и раннего возраста. Рацион питания подбирается индивидуально, исходя из анамнеза и аллергологического статуса ребенка, каждый новый продукт вводится под строгим контролем педиатра. При элиминационной диете из рациона убирают все возможные пищевые аллергены; при гипоаллергенной диете исключают крепкие бульоны, жареные, острые, копченые блюда, шоколад, мед, цитрусовые, консервы и др. [10,54] Медикаментозное лечение. Включает прием антигистаминных, противовоспалительных, мембраностабилизирующих, иммунотропных, седативных препаратов, витаминов и применение местных наружных средств. Антигистаминные препараты 1-го поколения (клемастин, хлоропирамин, хифенадин, диметинден) применяют только короткими курсами при обострении атопического дерматита у детей, не отягощенного бронхиальной астмой или аллергическим ринитом. Антигистаминные препараты 2-го поколения (лоратадин, дезлоратадин, эбастин, цетиризин) показаны при лечении атопического дерматита у детей в сочетании с респираторными формами аллергии. Для купирования тяжелых обострений атопического дерматита у детей используют короткие курсы системных глюкокортикоидов, иммуносупрессивную терапию. [24] Местное лечение. Помогает устранить зуд и воспаление кожи, восстановить её водно-липидный слой и барьерную функцию. При обострениях атопического дерматита у детей среднетяжелой и тяжелой степени применяют аппликации местных глюкокортикоидов, при инфекционном осложнении - в комбинации с антибиотиками и противогрибковыми средствами. В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическуюоксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.[11,75] Таким образом, причины и условия, способствующие развитию болезни, рассматриваются в рамках раздела медицины, известного как этиология и патогенез. Атопический дерматит возникает на фоне повышенной чувствительности организма к различным аллергенам, окружающим человека в повседневной жизни. Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии. Комплексное лечение атопического дерматита с использованием современных фармацевтических средств, соблюдения диеты и др. позволяет значительно повысить эффективность проводимого лечения, добиваться пролонгирования клинической ремиссии и осуществлять контроль над течением заболевания. Глава 2. Особенности сестринского ухода за детьми, страдающими атопическим дерматитом Анализ заболеваемости атопическим дерматитом в Нами проводилось исследование на базе ОГБУЗ Валуйского ЦРБ. На первом этапе нашего исследования была проведена статистическая обработка данных, полученных из годовых отчетов ОГБУЗ Валуйского ЦРБ за 2018-2020 гг. Динамика заболеваемости атопическим дерматитом в Валуйском городском округе представлены в диаграммах(1,2,3,4). Проанализировав полученные данные за 2018 год, мы видим, что общее число заболеваний атопическим дерматитом составило 23 детей (0-17 лет). (Диаграмма 1). Диаграмма 1 Заболеваемость атопическим дерматитом за 2018 год 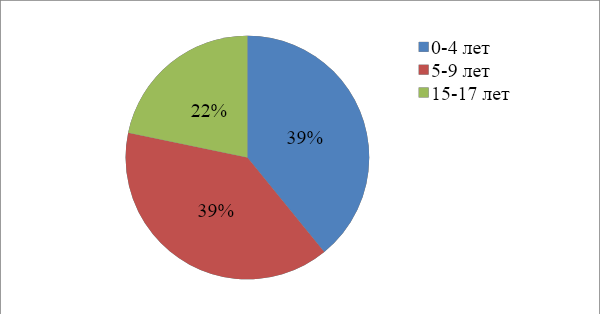 На диаграмме видно, что 39% больных атопическим дерматитом из общего количества составляют дети в возрасте 0-4 лет, 39% - дети 5-9 лет и 22% - дети 15-17 лет. На основе проведённого анализа заболеваемости можно сделать вывод о том, что у детей подросткового возраста (15-17 лет) атопический дерматит встречается реже, чем у детей младшего возраста. Изучив данные за 2019 год, мы видим, что общее число заболеваний атопическим дерматитом составило 16 детей (0-17 лет). (Диаграмма 2) Диаграмма 2 Заболеваемость атопическим дерматитом за 2019 год 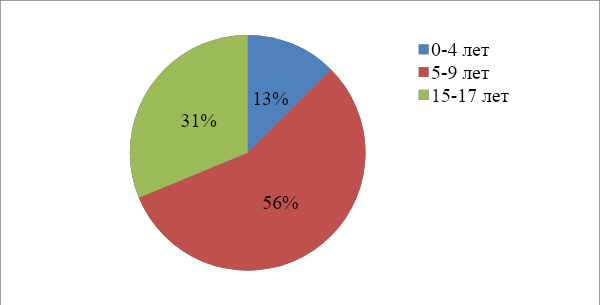 В 2019 году 13% всех зарегистрированных заболеваний атопическим дерматитом приходилось на детей в возрасте 0-4 лет, 56% на детей 5-9 лет и 31% на детей 15-17 лет. По сравнению с 2018 годом, в 2019 году снизился рост заболеваемости в младенческом возрасте и увеличился в дошкольном возрасте (5-9 лет). Общее число зарегистрированных больных атопическим дерматитом в 2020 году составило 14 детей (0-17 лет). (Диаграмма 3) Диаграмма 3 Заболеваемость атопическим дерматитом за 2020 год 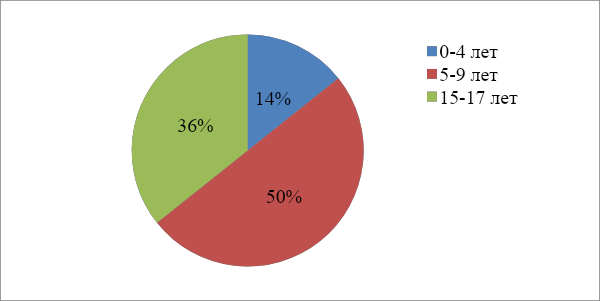 На основе изученных данных можно сделать вывод, что 14% заболевших атопическом дерматитом – это дети 0-4 лет, 50% дети 5-9 лет и 36% дети 15-17 лет. Атопическим дерматитом чаще страдают дети дошкольного возраста (5-9 лет). Рассмотрев статистические данные за последние 3 года, мы сделали общий анализ. (Диаграмма 4) Диаграмма 4 Общий анализ заболеваемости атопическим дерматитом за 2018-2020 год 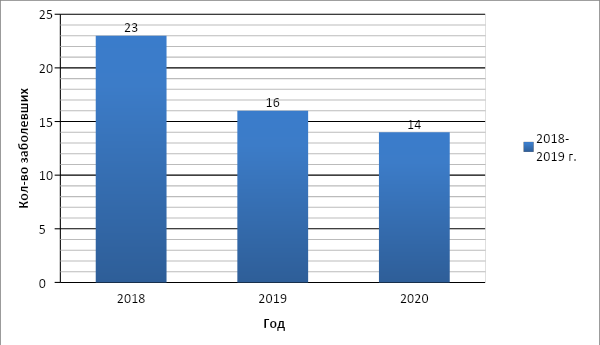 Таким образом, показатели заболеваемости атопическим дерматитом в Валуйском районе в последние годы снижаются: в 2019 г. по сравнению с 2018 г. на 35%, в 2020 г. по сравнению с 2019 г. на 27%. На основе проведенного анализа можно сделать вывод, что ситуация с заболеванием атопическим дерматитом в детском возрасте нестабильна. 2.2 Профилактика и организация сестринского ухода за детьми с атопическим дерматитом Профилактика атопического дерматита - это важнейшее звено в общем комплексе лечебно-профилактических мероприятий при этом заболевании. Знание современных аспектов этиологии и патогенеза атопического дерматита позволило нам сформулировать основные принципы профилактики. Основные принципы профилактики атопического дерматита предусматривают выделение первичной и вторичной профилактики. [29] Первичная профилактика атопического дерматита направлена на предупреждение появления этой болезни и должна проводиться еще во время вынашивания плода во время беременности. Известно, что заболевание имеет наследственную предрасположенность, и если от атопического дерматита страдали и мать, и отец, то вероятность заболевания будущего ребенка очень высока. Подходы к профилактике атопического дерматита у детей в антенатальном периоде подразумевают: исключение из питания беременной продуктов с высокой аллергенностью (особенно у облигатных (обязательных) аллергенов, таких, как шоколад, цитрусовые, мед, орехи и др.); с другой стороны - рацион питания должен быть разнообразным, нужно избегать одностороннего углеводистого питания; своевременное лечение гестозов, которые значительно повышают проницаемость барьера «плацента-плод» и способствуют аллергизации; минимальную медикаментозную нагрузку на организм беременной, так как многие лекарства могут быть потенциальными аллергенами; исключение профессиональных вредностей на период вынашивания плода и др. Не менее важна первичная профилактика атопического дерматита и после рождения, в постнатальном периоде. Очень важную роль в ней играет грудное вскармливание, так как молоко матери максимально адаптировано под потребности организма маленького ребенка и не содержит чужеродных белков, на которые может возникать аллергия. Вторичная профилактика. Данная профилактика проводится в том случае, если у ребенка обнаружили атопический дерматит и направлена, прежде всего, на то, чтобы снизить количество обострений болезни и улучшить качество жизни пациента. Вторичные методы профилактики атопического дерматита у детей называют также классическими, они основаны на «трех китах»: правильное питание, безопасное окружение, адекватный уход за кожей.[11,96] Из рациона питания ребенка с атопическим дерматитом обязательно исключают аллергенные продукты (цитрусовые, шоколад, «красные» овощи и фрукты, красную рыбу), а также орехи, мед. Жирное, острое, жареное и копченое питание стоит избегать и после снятия диагноза. Иногда обострения болезни провоцируют белки коровьего молока, и тогда его заменяют аналогами из сои или кисломолочными продуктами. Родителям ребенка с атопическим дерматитом нужно вести «пищевой дневник», в котором отмечать то, что ел ребенок в течение дня и реакцию кожи после приема пищи. Для создания безопасного окружения важно позаботиться, чтобы ребенок не имел контактов с аллергенами или они были бы очень ограничены. Обострения атопического дерматита могут вызывать: клещи домашней пыли; плесень, образующаяся на земле цветочных горшков и содержащаяся в сырых помещениях; химические компоненты косметических или моющих средств; шерсть животных и др. Здесь помогут такие меры, как регулярная влажная уборка, смена постельного белья, обработка стен ванной комнаты противогрибковыми растворами, использование одежды из натуральных тканей (кроме шерсти). При заболевании следует с осторожностью применять методы фитотерапии. При атопическом дерматите кожа обычно очень сухая, поэтому главная задача – сохранить в ней влагу. Для этого не стоит купать ребенка в слишком горячей воде и часто. После мытья кожу обязательно смазывать увлажняющим лосьоном или кремом. Народные методы профилактики атопического дерматита у детей имеют вспомогательное значение. Чаще всего применяются примочки, болтушки и ванночки (лавровый лист, кора дуба, березовые почки, чистотел, череда и др.), которые восстанавливают водный баланс в коже и ее целостность. Важное условие - у ребенка не должно быть аллергии на них. [20] Одну из важнейших ролей в оказании помощи детям с атопическим дерматитом играют медицинские сёстры, так как именно от их ухода во многом зависит течение заболевания и прогноз. Возможные проблемы ребёнка: Нарушение питания. Нарушение целостности кожи, слизистых. Дискомфорт из-за зуда. Нарушение сна. Высокий риск присоединения вторичной инфекции. Психоэмоциональная лабильность. Высокий риск развития аллергических заболеваний. Сестринский процесс при атопическом дерматите имеет 5 этапов: Первый этап. Сбор информации. Субъективные методы обследования. Характерные жалобы: беспокойство, нарушение сна, нарушение аппетита, кожный зуд, сухость, шелушение, различные высыпания, отеки (локальные или распространенные), гиперемия на коже. Анамнез заболевания: начало острое или постепенное, чаше в грудном возрасте. Анамнез жизни: заболевший ребенок из группы риска, наличие аллергических заболеваний у родителей или родственников. Объективные методы обследования. Осмотр: ребенок беспокойный, раздражительный, кожный зуд. Опрелости в области ягодиц и промежности: гнейс на бровях и волосистой части головы, гиперемия и шелушение, мелкие чешуйки на коже щёк: мокнущие трещины, эрозии, полиморфные высыпания, пятна, везикулы, папулы, мелкая узелковая сыпь, наполненная серозным содержимым. [22] Второй этап. Выявление проблем больного ребенка. Существующие проблемы. Кожный зуд (обусловлен аллергическим воспалением кожи и слизистых оболочек). Патологические изменения на коже (отек, гиперемия, мокнутие или сухость, высыпания). Обильные слизистые выделения из носа. Неустойчивый стул, метеоризм. Потенциальные проблемы. Прогрессирование заболевания в более тяжелое течение; риск вторичного инфицирования. Третий и четвертый этапы. Планирование и реализация ухода за пациентом в условиях стационара. Цель ухода: не допустить развития выраженной клинической картины заболевания, появления осложнений; обеспечить максимальный комфорт больному ребенку. Сестринский уход: Провести беседу с родителями о заболевании, причинах развития, необходимости лечения, профилактике. Дать конкретные рекомендации: По проведению элиминационной диеты; организации режима; контролю над окружающей средой (гипоаллергенный быт); правилам приема назначенных препаратов; уходу - обеспечить влажность в квартире; в жаркую погоду использовать кондиционер; ежедневно купать ребенка, за исключением детей с распространенной инфекцией кожи; длительность купания 15-20 мин; температура воды 35-37 С; перед купанием воду отстаивать в ванне в течение 1-2 ч с последующим согреванием; лучше использовать воду, прошедшую очистку через фильтр; нельзя растирать кожу, использовать мочалку; после купания кожу насухо не вытирать, промокнуть простыней или полотенцем; для смягчения кожи во время купания можно добавлять в воду специальные гели для ванны (ванна трикзера); для ухода за кожей лучше использовать увлажняющие смягчающие средства; Эти средства наносятся сразу же после купания, чтобы кожа не осталась сухой, в первые дни 5-10 раз в сутки, а далее не более 3 раз в cyтки после сна, купания и перед сном; одежда, нательное и постельное белье должны быть просторными из хлопчатобумажной ткани; новую одежду перед ношением выстирать; для стирки использовать только жидкие моющие средства, тщательно прополаскивать; в период обострения коротко стричь ногти, спать ребенок должен в х/б носках и перчатках; в солнечную погоду пользоваться солнцезащитными кремами, не вызывающими контактного раздражения кожи. Провести обучение мамы: правилам ведения «Пищевого дневника»; уходу за кожей; использованию увлажняющих средств, мазей, кремов, примочек, присыпок, методам ограничения контакта больного ребенка с неблагоприятными факторами внешней среды. Пятый этап. Оценка эффективности ухода. При правильной организации сестринского ухода наступает улучшение общего состояния ребенка.[7,43] Таким образом, обеспечив ребенку определенные условия для роста и развития, можно практически полностью контролировать течение атопического дерматита. Это простые и понятные правила, которые являются основой здорового образа жизни. При их соблюдении можно избавиться от необходимости постоянно принимать лекарства. На основе проведенного практического исследования можно сделать следующие выводы. В Валуйском городском округе атопический дерматит является распространеным заболеванием среди детей дошкольного возраста. Сестринский уход при атопическом дерматите включает сбор информации о пациентах, объективное обследование, выявление проблем, постановку целей, планирование, реализацию плана и оценку эффективности сестринских вмешательств. Была доказана гипотеза о том, что от профессиональных навыков медицинской сестры зависит эффективность лечения детей с атопическим дерматитом. Заключение Изучив данную тему, можно сделать вывод, что атопический дерматит-это описание состояния кожи, описание некого симптома, к появлению которого могут привести разные причины, разные заболевания или состояния организма. В последнее время отмечается рост заболеваемости детей атопическим дерматитом. Связано это и с загрязнением окружающей среды, и с продуктами питания, и психоэмоциональными нагрузками. Другими причинами называют укорочение сроков грудного вскармливания, искусственное вскармливание, токсикоз и погрешность питания матери во время беременности и периода лактации, а так же, вредные привычки. Атопический дерматит может возникнуть как следствие неблагоприятных метеорологических факторов (недостаточного облучения светом, резкого перепада температуры, влажности воздуха и др.). На медицинской сестре лежит обязанность научить родителей правилам ухода за детьми с атопическим дерматитам. Если действия медицинской сестры будут последовательны и грамотны, то улучшение состояния ребёнка и его выздоровление будут неизбежны. Исходя из выше сказанного, чтобы уберечь себя и своих близких от данной проблемы, необходимо следовать некоторым правилам и рекомендациям, соблюдая которые, можно избежать множество физических, моральных и материальных проблем. Цели и задачи данной курсовой работы мною выполнены. Рассмотрены этиология, факторы риска, клинические проявления, диагностика, лечение и профилактика заболевания атопический дерматит, а также расписаны этапы сестринского процесса при атопическом дерматите. Список литературы Абек, Д.В. Болезни кожи у детей. Диагностика и лечение [Текст] / Д.В. Абек. М: Медицинская литература, 2015.– 160 с. Альбанова, В.И., Пампура, А.Н. Атопический дерматит. Учебное пособие [Текст] / В.И. Альбанова, А.Н. Пампура. М: ГЭОТАР-Медиа, 2014. – 74 с. Баранов, А.А. Оценка здоровья детей и подростков при профилактических, медицинских осмотров [Текст] / А.А. Баранов. М: Издательский дом «Династия», 2015. – 315 с. Варламов, Е.Е. Диетопрофилактика и диетотерапия аллергических заболеваний / Е.Е Варламов // Российский аллергологический журнал. – 2016. – №5. – 54-63 с. Винникова, С.П. Практические навыки и умения медсестры педиатрического профиля [Текст] / С.П. Винникова. Ростов- н/Д: Феникс, 2014. – 243 с. Горланов, И.А., Заславский, Д.В., Милявская, И.Р., Леина, Л.М., Оловянишников, О.В., Куликова, С.Ю. Детская дерматовенерология: Учебник [Текст] / И.А. Горланов, Д.В. Заславский, И.Р. Милявская, Л.М. Леина, О.В. Оловянишников, С.Ю. Куликова. М: Академия, 2015. – 378 с. Елькин, В. Д. Атопический дерматит. Лечение и профилактика [Текст] / В.Д. Елькин. М.: Феникс, 2014. –619 с. Жерносек, В.Ф. Аллергические заболевания у детей [Текст] / В.Ф. Жерносек. М: Новое знание, 2014.– 334 с. Иванов, О.Л., Львов, А.Н., Миченко, А.В.: Атопический дерматит: современные представления. / О.Л. Иванов, А.Н. Львов, А.В. Миченко // Русский Медицинский журнал. – 2013. – №19. – 23-27 с. Кочетовская, Е.А., Седойкина, Л.Б., Родькина, Н.В. Программа сестринского ухода за ребенком при атопическом дерматите/ Е.А. Кочетовская, Л.Б. Седойкина, Н.В. Родькина // Медсестра. – 2016. – №4. – 43-50 с. Мазурин, А.В. Пропедевтика детских болезней [Текст] / А.В. Мазурин. М: Медецина, 2014. – 228 с. Мачарадзе, Д.Ш. Атопический дерматит у детей [Текст] / Д.Ш. Мачарадзе. М: ГЭОТАР-Медиа, 2014.– 392 c. Огородова, Л.М. Атопический дерматит у детей: зона клинического контроля / Л.М. Огородова // Вопросы современной педиатрии. – 2015. – № 6. – 64-69 с. Сергеев, А.Ю., Караулов, А.В., Кудрявцева, Е.В.: Новые подходы к профилактике атопического дерматита / А.Ю. Сергеев, А.В. Караулов, Е.В. Кудрявцева // Русский медицинский журнал. – 2016. – №1. – 3–6 с. Скрипкин, Ю.К., Кубанова, А.А., Акимов, В.Г. Кожные и венерические болезни [Текст] / Ю.К. Скрипкин, А. А. Кубанова, В.Г.Акимов. М: ГЭОТАР-Медиа, 2013. – 538 с. Смирнова, Г.И. Аллергодерматозы у детей [Текст] /Г.И. Смирнова. М: Медсестра, 2015.–300 с. Соколов, А.Л. Атопический дерматит. У детей до года [Текст] / А.Л. Соколов. Литагент «Ридеро», 2016. – 96 с. Шабалов, Н.П. Детские болезни [Текст] / Н.П. Шабалов. СПб: Питер, 2014. – 928 с. Атопический дерматит у детей [Электронный ресурс] / -https://medicalj.ru/diseases/dermatology/69-atopic-dermatitisАтопический дерматит у детей: симптомы, методы лечения и спасительная профилактика [Электронный ресурс] / - http://www.woman.ru/kids/healthy/article/144344/ Атопический дерматит у детей. Причины, симптомы, признаки, диагностика и лечение патологии [Электронный ресурс] / -https://www.polismed.com/articles-atopicheskijj-dermatit-u-detejj-prichiny-simptomy.html Атопический дерматит у ребёнка [Электронный ресурс] / -https://babyla.ru/page/atopicheskij-dermatit Виды атопического дерматита у детей [Электронный ресурс] / -https://medictime.ru/atopicheskij-dermatit-u-detej/Все о атопическом дерматите у детей, симптомы, лечение [Электронный ресурс] / -https://allergyexpert.ru/dermatit/atopicheskiy-dermatit-u-detej-simptomy-i-lechenie-foto.htmlОбщие сведения атопического дерматита [Электронный ресурс] / -https://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/atopic_dermatitisОсобенности атопического дерматита у детей [Электронный ресурс] / -https://www.deti34.ru/bolezni/dermatologiya/atopicheskij-dermatit-u-detej-foto.html Причины возникновения атопического дерматита [Электронный ресурс] / -http://www.o-krohe.ru/atopicheskij-dermatit/u-detej/ Проявления атопического дерматита [Электронный ресурс] / -http://antirodinka.ru/vse-chto-nuzhno-znat-o-profilaktike-atopicheskogo-dermatita. Профилактика атопического дерматита [Электронный ресурс] / -https://www.tiensmed.ru/news/atopiceskii-dermatit2.html#nov4 Сестринский процесс при атопическом дерматите [Электронный ресурс] / -http://sestrinskoe-delo.ru/sestrinskoe-delo-v-pediatrii/sestrinskiy-protsess-pri-atopicheskom-dermatite |
