лекция. Лекция 2, заболевания носа-1. Лекция 2 Инородные тела носовой полости ринолиты
 Скачать 6.08 Mb. Скачать 6.08 Mb.
|
|
ЛЕКЦИЯ № 2 Инородные тела носовой полости ринолиты. Инородные тела попадают в полость носа чаще всего у детей, которые во время игры засовывают себе в нос различные предметы: бусины, горох, косточки вишни, пуговицы. В некоторых случаях в результате выпадения солей вокруг попавшего в нос инородного тела образуются камни ринолиты. Они бывают различной формы и длинны. Инородные тела чаще всего задерживается в нижнем носовом ходе (у входа в нос) и лишь при неудачной попытке удаления проталкиваются дальше. Гладкие инородные тела и ринолиты каких-либо болезненных явлений не вызывают. в одних случаях происходит только закупорка одной половины носа , в других- в результате воспаления слизистой оболочки появляется обильное отделяемое, обычно с запахом. У детей односторонний гнойный насморк всегда должен наводить на мысль о наличии инородного тела в соответствующей половине носа. Перед удалением инородного тела необходимо тщательно анестезировать и обескровить слизистую оболочку распылением через пульверизатор адреналина, или эфедрина, или дикаина. после анемизации следует заставить ребёнка высмаркиваться той половиной, где имеется инородное тело. Или под общим наркозом. Тупой крючок проводят за инородное тело под контролем глаза, а затем, поворачивая крючок, удаляют инородное тело из носа. Необходимо помнить об аспирации.
Переломы костей носа. Причины разнообразные: укусы животными, падение, толчки, автомобильные катастрофы некоторые виды спорта футбол, хоккей, бытовой травматизм. Встречаются открытые переломы с повреждением кожных покровов и закрытые со смещением отломков и без смещения. Кроме носовых костей, при ударе могут быть повреждены и лобные отростки верхней челюсти. В зависимости от направления удара сбоку, спереди деформация наружного носа бывает различной. В одних случаях происходит западение бокового ската носа со стороны удара, в других наряду с этим смещается и противоположный скат; при ударе спереди спинка носа оседает и нос расплющивается. В зависимости от общего состояния больного и характера перелома открытый, закрытый помощь может быть оказана амбулаторно или, если существует необходимость, в условиях стационара.
Переломы костей носа. Иногда переломы сопровождаются сотрясением мозга. При огнестрельных ранениях большей частью, кроме наружного носа, повреждается также та или иная придаточная пазуха, а нередко и глазница, ухо, череп.
Диагностика. для определения характера перелома проводят внешний осмотр, ощупывание спинки и боковых скатов носа, производя переднюю риноскопию. Обязательно проводят рентгенографию костей носа в боковой и прямой проекции. Лечение и первая медицинская помощь. В случае открытого перелома вначале необходимо провести первичную обработку раны, ввести противостолбнячную сыворотку. Остановить кровотечение. Носовую полость тампонируют стерильной марлей смоченной в стерильном вазелиновом масле. Тампоны следует менять ежедневно, в крайнем случае - через 48 часов. Удалить инородное тело. Если оно вклинилась глубоко и удаление сопряжена с опасностью, следует это сделать только при наличии веских показаний, например резких головных или неврологических болях. Назначают антибиотики и сульфаниламиды. Оптимальными сроками репозиции отломков костей носа считают или первые 5 часов после травмы, или на пятый день после неё. Это связано с развитием выраженного отека окружающих мягких тканей, затрудняющего определить правильность расположения панированных отломков. Перед оппозицией производят обезболивание новокаином 2% тримекаин, лидокаин 10% у взрослых. У детей репозицию производят под внутривенным наркозом, для этого используют диприван, калипсол или кетамин. Вправление отломков производят в лежачем состоянии больного, Так как при вправлении может развиваться обморок. Запавшие отломки приподнимают элеватором. Выбухающие части боковой стенки носа ставятся на место с усилием больших пальцев обеих рук. Удержание репанированных отломков, главным образом после вправления запавших фрагментов, производят путем плотного тампонирования полости носа марлевыми тампонами.
Воспалительные процессы околоносовых пазух носа называются синуситами. В зависимости от поражения той или иной пазухи заболеванию дают определённое название: так воспаление самой объемный верхнечелюстной пазухи называется гайморитом, лобной пазухи фронтитом, клеток решетчатого лабиринта этмоидита, клиновидной пазухи сфеноидитом. Нередко в воспалительный процесс вовлекаются несколько пазух одновременно. в этих случаях говорят о пансинусите охвачены все пазухи с обеих сторон или о гемисинусите, когда все пазухи с одной стороны находятся в состоянии воспаления. По характеру воспалительного процесса в пазухе заболевание синуситы подразделяют на гнойный, катаральный, аллергический, полипозный, одонтогенный и аутоиммунный. в зависимости от длительности воспалительного процесса выделяют острый, подострый и хронический синусит.
Острый гайморит. Развитие заболевания связывают с переохлаждением, остро возникшим или длительным насморком, острыми респираторными заболеваниями гриппом. После перелома носа. Клиническая картина. Больные жалуются на головную боль в области лба, ощущение тяжести в голове, боль, отдающую в верхние зубы, иногда боль в области щеки. Реактивный отёк верхнего века. На заложенность одной половины носа, гнойные или слизистые выделения, озноб, повышение температуры тела, ощущение разбитости слабости. При передней риноскопии выявляют скопление слизистого или гнойного секрета стекающего из-под средней раковины. Слизистая оболочка поражённой половины носа бывает гиперемированной, отечной особенно в области среднего носового хода.
Диагностика. На рентгеновском снимке, произведенным в носоподбородочной проекции, отмечается интенсивное затемнение верхнечелюстной пазухи по сравнению с глазницами.
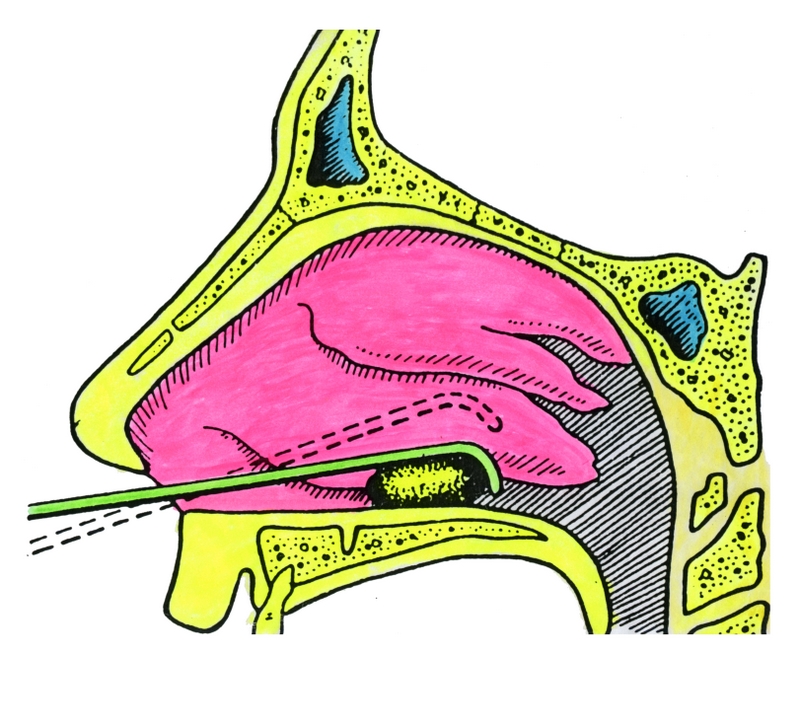
Лечение. В случае затянувшегося процесса, продолжающегося головной болью и при прочих проявлениях интоксикации необходимо сделать пункцию верхнечелюстной пазухи с диагностической и лечебной целью. Пункция осуществляется через нижний носовой ход. Пункция проводится в следующей последовательности: 1. анестезия слизистой оболочки нижнего носового хода смазывают 10 % раствором тримекаина, или 10 % раствором димедрола или смазывают полость раствором адреналина в течение 5 минут. 2. Введение под контролем зрения в свод нижнего носового хода иглы Куликовского (где костная стенка тоньше) после прокола иглу соединяет шприцом, и производят отсасывание содержимого. Определяют его характер, забирают материал для определения микрофлоры и её чувствительности к антибиотикам. Затем пазуху промывают раствором фурацилина до промывных вод. Зачем вводят лекарственные препараты, антибиотики, ферменты. Больного положить на 30 минут на бок чтобы введённое лекарственное средство не выливалась через соустье. 3. В пазуху вводят катетер его прикрепляют к щеке лейкопластырем.
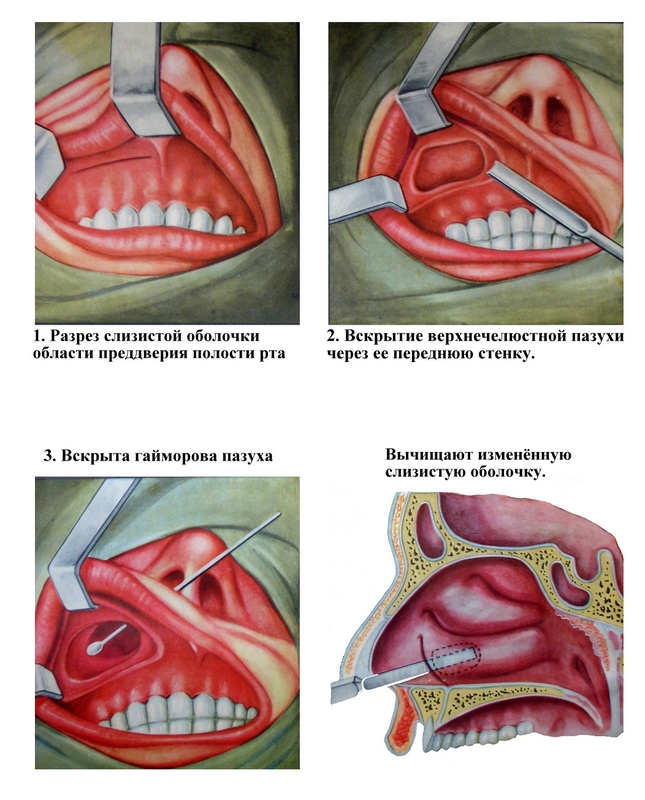
Проведение радикальной операции на верхнечелюстной пазухи. Если пункционный метод оказывается малоэффективным после 7 - 8 пункций или промывания в течении двух недель не наступает выздоровление, то больным показана операция на верхнечелюстной пазухи для удаления не только гнойного секрета, которые в большом количестве накапливается в пазухе, но и всей патологически измененной слизистой оболочки. Важный этап радикальной операции наложение широкого соустья между верхнечелюстной пазухой и нижним носовым ходом, чтобы в послеоперационном периоде можно было свободно проводить промывание полости, вводить лекарство.
Осложнения.
Заболевания полости носа. Острый насморк. Острый катаральный ринит. (rhinitis catarrhalis acuta) Самое распространённое заболевание, которым каждый человек в течение жизни болеет неоднократно. Острый ринит (насморк)может быть самостоятельным патологическим процессом в полости носа, а также сопутствовать многим простудным и инфекционным заболеваниям. Несмотря на то, что о насморке во всех странах мира было известно очень давно, до сих пор ни клиницисты, ни теоретики не могут однозначно обосновать патогенез заболевания. Острый насморк представляет собой острое неспецифическое воспаление слизистой оболочки полости носа. Это заболевание относится к наиболее частым как у детей, так и у взрослых. Клинике различают: Острый катаральный насморк. Острый катаральный ринофарингит, обычно в детском возрасте. Острый травматический насморк. В этиологии острого катарального насморка основное значение имеет понижение местной и общей реактивности организма и активация микрофлоры в полости носа. Обычно это происходит при общим или местном переохлаждении, которое нарушает защитные нервно-рефлекторные механизмы. Ослабление местного и общего иммунитета при переохлаждении (простуда) всего тела или его частей (ноги, голова) ведёт к нарастанию патогенности сапрофитирующих в носовой полости микробов, в частности стафилококков, стрептококков и других, особенно у людей, не закаленных к холоду и резким переменам температуры. Воздействие простуды быстрее проявляется у лиц с нарушенной реактивностью, особенно при наличии хронических заболеваний или ослабленных острыми заболеваниями и другие. Острый травматический насморк обычно обусловлен травмой слизистой оболочки, инородными телами или манипуляциями, в том числе хирургическими, в полости носа. В ряде случаев причиной острого травматического насморка бывает профессиональный фактор или условия окружающей среды: частицы минеральной пыли, угля, металла, химическое воздействие дыма, газа, аэрозолей. Патологоанатомические изменения слизистой оболочки носа в основном соответствует классической картине развития острого воспаления. В первые часы (редко 1-2 дня) заболевания слизистой оболочки гиперитирована и суха, затем образуется обильный серозный выпот и она становится влажной и отечной. Эпителий и субмукозный слой пропитываются лимфоцитами, цилиндрический эпителий теряет реснички, в экссудате увеличивается количество слизи, собственные слой слизистой оболочки постепенно инфильтрирующая лейкоцитами, кавернозные пространства заполнены кровью; под эпителием местами скапливается выпот и могут образовываться пузырьки, отмечаются десквамация эпителия эрозии слизистой оболочки. Для острого катарального насморка характерно острое внезапное начало и поражение сразу обеих половин носа. Лишь при травматическом остром насморке процесс может ограничиваться одной половиной носа. В клинике острого катарального насморка выделяют три стадии течения, последовательно переходящие одна в другую: Сухая стадия раздражения. Стадия серозных выделений. Стадия слизисто-гнойных выделений (разрешения). Сухая стадия раздражения обычно продолжается несколько часов, редко длится в течение 1-2 суток начинается с ощущения сухости, напряжения, жжения, царапания, щекотания в носу, часто в глотки и гортани беспокоит чихание. Одновременно появляются недомогание, познабливание, тяжесть и боль в голове, чаще в области лба, температура тела может повыситься до субфебрильных, реже до фебрильных цифр. В этой стадии слизистая оболочка гиперемирована, суха. Она постепенно набухает, а носовые ходы сужаются. Дыхание через нос постепенно нарушается в различной степени-от незначительного затруднения до полного прекращения, в связи с обтурацией носовых ходов утолщенной слизистой оболочкой. Резко ухудшается обоняние (дыхательная гипосмия), понижается вкус, появляется закрытая гнусавость.
Стадия серозных выделений. Характеризуется нарастанием воспаления, появляется обильное количество прозрачной, водянистой жидкости, пропотевающей из сосудов, затем постепенно увеличивается количество слизи за счёт усиления функции бокаловидных клеток и слизистых желез, поэтому отделяемое становится серозно слизистым, содержит хлорид натрия и аммиак, NH3 что обуславливает раздражающее действие на кожу и слизистую оболочку, особенно у детей. В этой связи могут появиться краснота и припухлость кожи входа в нос и верхней губы. После появления обильного отделяемого из носа исчезают симптомы первой стадии-ощущение сухости, напряжения и жжение в носу, но появляются слезотечение, часто коньюктивиты, я остаётся затруднённое дыхание через нос, продолжается чихание, беспокоят шум и покалывание в ушах. Гиперемия и припухлость слизистой оболочки остаются значительно выраженными. Стадия слизисто-гнойных выделений наступает на 4-5 й день от начала заболевания, характеризуется появлением слизисто-гнойного, в начале сероватого, потом желтоватого и зеленоватого отделяемого, что обусловлено наличием в нём форменных элементов крови-лейкоцитов, лимфоцитов, а также отторгшихся эпителиальных клеток и муцина. Эти признаки указывают на кульминацию развития острого катарального насморка. В последующие несколько дней количество отделяемого уменьшается, припухлость слизистой оболочки исчезает, носовое дыхание и обоняния восстанавливаются. И спустя 8-14 дней от начала заболевания острый насморк прекращается. при остром насморке умеренное раздражение распространяется и на слизистую оболочку придаточных пазух, о чём свидетельствует боль в области лба и переносицы, я а также утолщения слизистой оболочки пазух, регистрируемые на рентгенограммах. Воспаление может переходить и на слёзовыводящие пути, слуховую трубу, нижележащие дыхательные пути. В ряде случаев при хорошем иммунобиологическом состоянии организма острый катаральный насморк протекает абортивно в течение 2-3 дней. При ослабленном состоянии защитных сил, он может затянуться до 3-4 недель со склонностью к переходу в хроническую форму. | |||||||||||||||||||||||||||||||||||||||||||||