мембранная нефропатия. мемр нефр. Определение, эпидемиология Мембранозная нефропатия (МН)
 Скачать 279.38 Kb. Скачать 279.38 Kb.
|
|
Определение, эпидемиология Мембранозная нефропатия (МН) (синоним мембранозный гломерулонефрит) – вариант иммуноопосредованной гломерулопатии, характеризующийся диффузным утолщением и изменением структуры гломерулярной базальной мембраны вследствие субэпителиальной и интрамембранозной депозиции иммунных комплексов и отложения матриксного материала, продуцируемого пораженными подоцитами. Клеточная пролиферация при МН не выявляется. МН составляет 12–23% от всех морфологических вариантов первичного гломерулонефрита (ГН) у взрослых и 1–5% у детей. Первичная МН развивается чаще у взрослых (особенно в возрасте 30–50 лет), среди заболевших преобладают мужчины (2,2м:1ж). У мужчин МН протекает тяжелее, чем у женщин У взрослых МН – самая частая причина нефротического синдрома (НС) – 20–40% случаев, у детей она выявляется менее чем у 2 % больных с НС Вторичная МН чаще развивается у детей (75%), чем у взрослых (25%) МН рецидивирует в трансплантате у 10% больных, может развиться в трансплантате de novo. +МОЖЕМ ВСТАВИТЬ ПАТОМОРФОЛОГИЮ Патоморфология. Гистологические изменения при МН свидетельствуют о главенствующей роли иммунных комплексов, расположенных субэпителиально (между ГБМ и подоцитами). При МН происходит утолщение ГБМ без пролиферации клеток. Различаются четыре стадии эволюции МН: стадия I с мелкими субэпителиальными депозитами (светло-серые), стадия II с шипиками, стадия III с новообразованной ГБМ вокруг депозитов и стадия IV с неравномерным утолщением ГБМ и растворением депозитов. 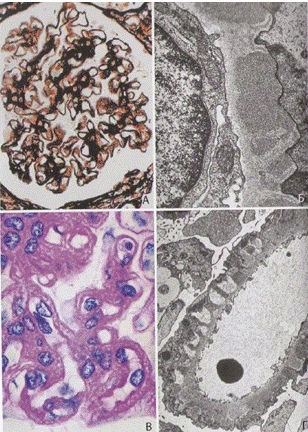 - На I стадии светооптически базальная мембрана не изменена, а при электронной микроскопии на ее эпителиальной стороне выявляют гранулы электронно-плотного материала (иммуногистохимически ему соответствуют отложения иммуноглобулинов и комплемента). Изменения очаговые, сегментарные . - На II стадии светооптически находят утолщение стенок капилляров, при серебрении тонких срезов – «пунктирность», «шипики» на эпителиальной стороне мембраны. Электронно-микроскопически выявляют диффузно распределенные по базальной мембране всех капилляров субэпителиальные гранулы электронно-плотного материала. - III стадия МН светооптически характеризуется выраженным диффузным утолщением и неравномерным окрашиванием стенок капилляров клубочка. При электронной микроскопии выявляют замурованные веществом базальной мембраны отложения, имеющие зернистую структуру и меньшую электронную плотность, чем в первых двух стадиях . - В IV стадии базальная мембрана неравномерной толщины, просветы капилляров сужены. При электронной микроскопии в резко утолщенной базальной мембране обнаруживают полости с остатками бывших там ранее отложений электронноплотного материала. Иммунофлюоресценция в этой стадии, как правило, дает отрицательные результаты. Классификация:
Механизм развития, патогенез: Иммунокомплексный: In situ формируются иммунные комплексы из связанного с подоцитами антигена и аутоантител IgG-класса, что ведет к активации комплемента по классическому пути с образованием в субэпителиальном пространстве мембраноатакующего комплекса – МАC (С5в-9). Основной субкласс антител при идиопатической МН – IgG4, при вторичных формах МН могут обнаруживаться субэпителиальные и интрамембранозные депозиты и других субклассов – IgG1, IgG3 и др. МАC (С5в-9) вызывает сублетальное повреждение подоцитов через образование реактивных кислородных радикалов и эйкозаноидов, реорганизацию активного цитоскелета, диссоциацию белков щелевидной диафрагмы путем прямого цитопатического действия. В результате этих повреждений усиливается проницаемость гломерулярной капиллярной стенки, развивается протеинурия (ПУ). Клиника. • У большинства больных развивается НС (80%), реже ПУ без НС (20%) • Артериальная гипертензия в начале заболевания наблюдается редко, в дальнейшем она развивается у 20–50% больных • Содержание комплемента в сыворотке крови при первичной МН не изменено, при ряде вторичных форм (системная красная волчанка, НВV- инфекция) может быть снижено • При вторичной форме отмечают клинические и лабораторные признаки заболевания, вызвавшего развитие МН • У больных МН с НС чаще, чем при других морфологических вариантах ГН, развиваются тромботические осложнения, в том числе тромбоз почечных вен (29%), тромбозы глубоких вен конечностей (17 %), легочные тромбоэмболии (17%). • Первоочередная задача обследования больного с впервые выявленной МН – исключить вторичные причины заболевания. Необходим тщательный сбор анамнеза, комплексная оценка клинико-лабораторных данных. • Больным с МН, относящимся к старшей возрастной группе (особенно старше 65 лет), должен быть проведен онкопоиск с целью исключения паранеопластического характера нефропатии. 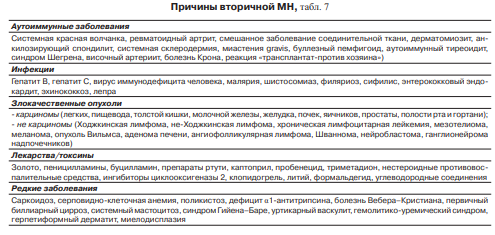 Эту схему можно под классиф или после механизма вставить. Дифф. Д-ка -Дифференциальную диагностику проводят с: - другими протеинурическими формами ГН, для чего обязательно морфологическое исследование ткани почки. -Клинические проявления МН не различаются при идиопатическом и вторичном вариантах заболевания, в этой связи дифференциальная диагностика этих форм должна базироваться на исключении всех возможных вторичных причин МН -Детальное морфологическое исследование ткани почки, в частности, уточнение преобладающего класса IgG, выявление антител к PLA2 R при иммунофлюоресценции, а также обнаружение этих антител в сыворотке крови могут быть полезными при разграничении первичной и вторичной форм МН. Лечение: Современная тактика лечения больных с МН основывается на стратификации рисков Табл.  Лечение больных с идиопатической МН без нефротического синдрома, 1)Больным с МН без НС с нормальной функцией почек не целесообразно проведение иммуносупрессивной терапии, так как риск развития ПН у них минимален, и они не подвержены опасным проявлениям НС 2)Пациенты должны находиться под регулярным наблюдением нефролога для своевременного выявления артериальной гипертензии, роста ПУ, креатинина (НГ) 7.3.3. При ПУ > 0,5 г/сут назначаются ингибиторы АПФ (и-АПФ) или блокаторы рецепторов ангиотензина II (БРА) как с антипротеинурической целью, так и для замедления развития фиброза в почках 3)У пациентов с МН и дислипидемией проводится коррекция нарушений липидного обмена согласно соответствующим рекомендациям для больных с ХБП 4)Пациентам с артериальной гипертонией показано своевременное лечение антигипертензивными препаратами, с позиций нефро- и кардиопротекции предпочтительны и-АПФ или БРА.  Прогноз В целом прогноз благоприятный. У нелеченных больных с идиопатической МН с НС прогрессирование с развитием терминальной ПН через 5 лет наблюдается у 14% пациентов, через 10 лет – у 30% , через 15 лет – у 40% . Факторами неблагоприятного прогноза являются ПУ> более 8 г/сут, снижение почечной функции на момент постановки диагноза, мужской пол, возраст старше 50 лет, выраженность тубулоинтерстициального фиброза, отсутствие ответа на лечение. |
