Вызов прием. Порядок организации приема. Порядок организации приема, вызова врача на дом
 Скачать 80.35 Kb. Скачать 80.35 Kb.
|
Приложение N 5 к Положению об организации оказания первичной медико-санитарной помощи взрослому населению, утвержденному приказом Министерства здравоохранения и социального развития Российской Федерации от 15 мая 2012 г. N 543н ПРАВИЛА ОРГАНИЗАЦИИ ДЕЯТЕЛЬНОСТИ ОТДЕЛЕНИЯ (КАБИНЕТА) НЕОТЛОЖНОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПОЛИКЛИНИКИ (ВРАЧЕБНОЙ АМБУЛАТОРИИ, ЦЕНТРА ОБЩЕЙ ВРАЧЕБНОЙ ПРАКТИКИ (СЕМЕЙНОЙ МЕДИЦИНЫ)) 1. Настоящие Правила устанавливают порядок организации деятельности отделения (кабинета) неотложной медицинской помощи поликлиники (врачебной амбулатории, центра общей врачебной практики (семейной медицины)). 2. Отделение (кабинет) неотложной медицинской помощи является структурным подразделением поликлиники (врачебной амбулатории, центра общей врачебной практики (семейной медицины)) и организуется для оказания медицинской помощи при внезапных острых заболеваниях, состояниях, обострении хронических заболеваний, не опасных для жизни и не требующих экстренной медицинской помощи (далее - неотложные состояния). 3. Оказание неотложной медицинской помощи лицам, обратившимся с признаками неотложных состояний, может осуществляться в амбулаторных условиях или на дому при вызове медицинского работника. 4. Неотложная медицинская помощь может оказываться в качестве первичной доврачебной медико-санитарной помощи фельдшерами, а также в качестве первичной врачебной медико-санитарной помощи врачами-специалистами. 5. Штатная численность медицинского и другого персонала отделения (кабинета) неотложной медицинской помощи устанавливается руководителем медицинской организации, в структуру которой он входит. Медицинскую помощь в отделении (кабинете) неотложной медицинской помощи могут оказывать медицинские работники отделения (кабинета) неотложной медицинской либо медицинские работники других подразделений медицинской организации в соответствии с графиком дежурств, утвержденным ее руководителем. 6. Неотложная медицинская помощь лицам, обратившимся в медицинскую организацию с признаками неотложных состояний, оказывается по направлению регистратора безотлагательно. 7. Неотложная медицинская помощь на дому осуществляется в течение не более 2 часов после поступления обращения больного или иного лица об оказании неотложной медицинской помощи на дому. 8. В случае отсутствия эффекта от оказываемой медицинской помощи, ухудшении состояния больного и возникновении угрожающих жизни состояний медицинские работники принимают меры к их устранению с использованием стационарной или переносной укладки экстренной медицинской помощи и организуют вызов бригады скорой медицинской помощи либо транспортировку больного в медицинскую организацию, оказывающую специализированную медицинскую помощь, в сопровождении медицинского работника. 9. После оказания неотложной медицинской помощи больному и устранении либо уменьшении проявлений неотложного состояния больной направляется к врачу либо участковому врачу передаются сведения о больном для осуществления посещения больного с целью наблюдения за его состоянием, течением заболевания и своевременного назначения (коррекции) необходимого обследования и (или) лечения (активное посещение) в течение суток. кнопка системного меню - на самос деле эта кнопка является пиктограммой Excel. Если щелкнуть на ней, то откроется системное меню, позволяющее манипулировать окном Excel (изменять его размеры, перемещать и закрывать); 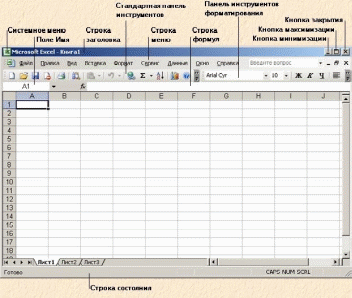 Пневмото́ракс (от др.-греч. πνεῦμα — дуновение, воздух и θώραξ — грудь) — скопление воздуха или газов в плевральной полости. Он может возникнуть спонтанно у людей без хронических заболеваний лёгких («первичный»), а также у лиц с заболеваниями лёгких («вторичный») и искусственный пневмоторакс (введение воздуха в плевральную полость, приводящее к коллапсу поражённого лёгкого). Многие пневмотораксы возникают после травмы грудной клетки или как осложнение лечения. Симптомы пневмоторакса определяются размером и скоростью поступления воздуха в плевральную полость; к ним относятся в большинстве случаев боль в груди и затруднённое дыхание. Диагноз может быть выставлен при физикальном обследовании в некоторых случаях, но иногда необходима рентгенография грудной клетки или компьютерная томография (КТ). В некоторых ситуациях пневмоторакс приводит к тяжёлой нехватке кислорода и снижению кровяного давления, прогрессируя в остановку сердца при отсутствии лечения; такое состояние называют напряжённый пневмоторакс. Небольшой спонтанный пневмоторакс обычно разрешается самостоятельно и лечение не требуется, особенно в случаях без сопутствующих заболеваний лёгких. При крупном пневмотораксе или когда возникают тяжёлые симптомы, воздух может быть откачан с помощью шприца или наложением одностороннего дренажа Бюлау, вводимый для удаления воздуха из плевральной полости. Иногда необходимы хирургические меры, особенно если дренажная трубка не эффективна или возникают повторные эпизоды пневмоторакса. Различные методы лечения, например применение плевродеза (прилипание лёгких в грудной стенке), могут быть использованы, если существует риск повторных эпизодов пневмоторакса. Затем, со следующей страницы такие графы: порядковый номер; дата выдачи больничного листа; фамилия, имя, отчество пациента; возраст; место работы; диагноз; серия и номер больничного листа; название лечебного учреждения, выдавшего больничный лист; вид нетрудоспособности: травма, заболевание, по уходу; период нетрудоспособности: начало и срок окончания больничного листа; общее количество дней нетрудоспособности; примечания. Симптомы острого живота Основные клинические симптомы острого живота — боли в животе, рвота, кровотечение, шок, резкое повышение температуры тела, частоты пульса и дыхания — могут быть обусловлены следующими причинами. 1. Внутрибрюшинные воспалительные заболевания, требующие неотложной операции: — аппендицит и его осложнения; — механическая острая непроходимость кишечника (рак толстой кишки, спайки, наружные и внутренние ущемленные грыжи, инвагинация кишечника и др.) со странгуляцией брыжейки или без нее; — острый деструктивный холецистит; — перфорация язвы, дивертикула толстой кишки и других полых органов; Скопировано с сайта: http://www.astromeridian.ru/medicina/ |

