контрольная работа. Тема 3. Тема Первая медицинская помощь
 Скачать 1.08 Mb. Скачать 1.08 Mb.
|
|
Тема 3. Первая медицинская помощь. 1. Первичные реанимационные мероприятия. 2. Определение и причины возникновения терминальных состояний. 3. Задачи реанимационных мероприятий. 4. Методы временной остановки кровотечений. 5. Перевязки, наложение шин и повязок. 6. Помощь при ожогах и обморожениях. 1. Первичные реанимационные мероприятия. Каждый человек должен знать правила оказания первой помощи и в случае неприятности оказать первую помощь пострадавшему, который получил травму. Первая медицинская помощь означает применение комплекса экстренных медицинских действий, к человеку, испытывающему резкое недомогание или пострадавшему в результате чрезвычайного происшествия. Как правило, первая медицинская помощь необходима на месте происшествия и во время доставки до лечебного учреждения. Основной целью первой медицинской помощи является умение оказать помощь человеку, который получил травму или испытывает внезапный приступ заболевания, до того момента пока не прибудут врачи не окажут квалифицированную медицинскую помощь. Период времени от момента несчастного случая до получения первой медицинской помощи должен быть очень коротким. В ситуации, когда требуется срочно оказать первую медицинскую помощь, может оказаться каждый человек. И в таких случаях, как бездействие, так и неправильно оказанная помощь могут привести к печальным последствиям. Поэтому каждый человек должен обладать основными знаниями, необходимыми для оказания помощи пострадавшему или же самому себе. Сразу же после того, как появились признаки клинической смерти необходимо повернуть пострадавшего на спину и нанести прекардиальный удар (рис. 1).  Рис. 1. Место нанесения прекардиального удара. Цель такого удара – как можно сильнее сотрясти грудную клетку, что должно послужить толчком к запуску остановившегося сердца. Удар наносят ребром сжатой в кулак кисти в точку, расположенную на нижней средней трети грудины, на 2-3 см выше мечевидного отростка, которым заканчивается грудная кость. Делают это коротким резким движением. При этом локоть наносящей удар руки должен быть направлен вдоль тела пострадавшего. Правильно и вовремя нанесенный удар может в считанные секунды вернуть человека к жизни: у него восстанавливается сердцебиение, возвращается сознание. Однако если этого не произошло, то приступают к проведению непрямого массажа сердца и искусственному дыханию, которые проводятся до появления признаков оживления пострадавшего: на сонной артерии ощущается хорошая пульсация, зрачки постепенно сужаются, кожа верхней губы розовеет. Непрямой массаж сердца проводится в следующей последовательности: 1. Пострадавшего укладывают на спину на жесткое основание (землю, пол и т.п., так как при массаже на мягком основании можно повредить печень), расстегивают поясной ремень и верхнюю пуговицу на груди. Полезно также поднять ноги пострадавшего примерно на полметра над уровнем груди. 2. Спасатель становится сбоку от пострадавшего (рис. 2), одну руку ладонью вниз (после резкого разгибания руки в лучезапястном суставе) кладет на нижнюю половину грудины пострадавшего так, чтобы ось лучезапястного сустава совпадала с длинной осью грудины (срединная точка грудины соответствует второй - третьей пуговице на рубашке или блузке).  Рис. 2. Непрямой массаж сердца. Вторую руку для усиления надавливания на грудину спасатель накладывает на тыльную поверхность первой. При этом пальцы обеих рук должны быть приподняты, чтобы они не касались грудной клетки при массаже, а руки должны быть строго перпендикулярны по отношению к поверхности грудной клетки пострадавшего, чтобы обеспечить строго вертикальный толчок грудины, приводящий к ее сдавливанию. Любое другое положение рук спасателя недопустимо и опасно для пострадавшего. 3. Спасатель становится по возможности устойчиво и так, чтобы была возможность надавливать на грудину руками, выпрямленными в локтевых суставах, затем быстро наклоняется вперед, перенося тяжесть тела на руки, и тем самым прогибает грудину примерно на 4-5 см. При этом необходимо следить за тем, чтобы надавливание производилось не на область сердца, а на грудину. Средняя сила нажима на грудину составляет около 50 кг, поэтому массаж следует проводить не только за счет силы рук, но и массы туловища. 4. После короткого надавливания на грудину нужно быстро отпустить ее так, чтобы искусственное сжатие сердца сменилось его расслаблением. Во время расслабления сердца не следует касаться руками грудной клетки пострадавшего. 5. Оптимальный темп непрямого массажа сердца для взрослого составляет 60-70 надавливаний в минуту. Детям до 10 лет проводят массаж одной рукой, а младенцам - двумя пальцами (указательным и средним) с частотой до 100-120 надавливаний в минуту. В табл. 1 приведены требования к проведению непрямого массажа сердца в зависимости от возраста пострадавшего. Возможное осложнение в виде перелома ребер при проведении непрямого массажа сердца, который определяют по характерному хрусту во время сдавливания грудины, не должно останавливать процесса массажа. Таблица 1 Непрямой массаж сердца
Искусственное дыхание способом “рот в рот” проводится в следующей последовательности: 1. Быстро очищают рот пострадавшего двумя пальцами или пальцем, обернутым тканью (носовым платком, марлей), и запрокидывают его голову в затылочном суставе. 2. Спасатель встает сбоку от пострадавшего, кладет одну руку на его лоб, а другую - под затылок и поворачивает голову пострадавшего (при этом рот, как правило, открывается). 3. Спасатель делает глубокий вдох, слегка задерживает выдох и, нагнувшись к пострадавшему, полностью герметизирует своими губами область его рта. При этом ноздри пострадавшего нужно зажать большим и указательным пальцами руки, лежащей на лбу, или прикрыть своей щекой (утечка воздуха через нос или углы рта пострадавшего сводит на нет все усилия спасателя). 4. После герметизации спасатель делает быстрый выдох, вдувая воздух в дыхательные пути и легкие пострадавшего. При этом вдох пострадавшего должен длиться около 1 секунды и по объему достигать 1-1,5 л, чтобы вызвать достаточную стимуляцию дыхательного центра. 5. После окончания выдоха спасатель разгибается и освобождает рот пострадавшего. Для этого голову пострадавшего, не разгибая, повернуть в сторону и противоположное плечо поднять так, чтобы рот оказался ниже груди. Выдох пострадавшего должен длиться около 2 секунд, во всяком случае быть вдвое продолжительнее вдоха. 6. В паузе перед следующим вдохом спасателю нужно сделать 1-2 небольших обычных вдоха-выдоха для себя. После этого цикл повторяется через 4-5 секунд сначала. Темп таких циклов - 12-15 в минуту. При попадании большого количества воздуха в желудок происходит его вздутие, что затрудняет оживление. Поэтому целесообразно периодически освобождать желудок от воздуха, надавливая на подложечную область пострадавшего. Искусственное дыхание “рот в нос” почти ничем не отличается от изложенного. Для герметизации пальцами рук нужно прижать нижнюю губу пострадавшего к верхней. При оживлении детей вдувание производят одновременно через нос и рот. Если оказывают помощь два человека, то один из них делает непрямой массаж сердца, а другой – искусственное дыхание. При этом их действия должны быть согласованными. Во время вдувания воздуха надавливать на грудную клетку нельзя. Эти мероприятия проводят попеременно: 4-5 надавливаний на грудную клетку (на выдохе), затем одно вдувание воздуха в легкие (вдох). В случае если помощь оказывает один человек, что чрезвычайно утомительно, то очередность манипуляций несколько изменяется – через каждые два быстрых нагнетания воздуха в легкие производят 15 надавливаний на грудную клетку. В любом случае необходимо, чтобы искусственное дыхание и непрямой массаж сердца осуществлялись непрерывно в течение нужного времени. 2. Определение и причины возникновения терминальных состояний. Виды терминальных состояний: 1. Шок III-й степени. Является терминальным состоянием при продолжительности его в течение 5-6 ч и более. Симптомы. Сознание может отсутствовать или затемнено, с резкой заторможенностью. Выраженная тахикардия; пульс аритмичный, 130 ударов в 1 мин и более, – или, наоборот, замедленный, угасающий, слабого наполнения, нитевидный. Дыхание учащенное, поверхностное. Рефлексы резко ослаблены, угасают. Тонус скелетных мышц резко понижен. Зрачки расширены, на свет не реагируют. Температура тела понижена. Диурез снижен плоть до анурии. Кожные покровы бледно-серые, с синюшным оттенком; возможен как бы “мраморный” рисунок. Ногтевое ложе синюшное. После нажатия на ноготь кровоток восстанавливается очень медленно. В подобных случаях необходимо своевременно осуществлять комплекс реанимационных мероприятий. 2. Шок IV-й степени. — Преагональное состояние, преагония. Симптомы. Общее двигательное возбуждение. Нарушения сознания — заторможенность, спутанность, отсутствие сознания. Кожа бледная (особенно носогубный треугольник). Ногтевое ложе синюшное; после нажатия на ноготь кровоток длительное время не восстанавливается. Пульс частый, с трудом сосчитывается на сонных (или бедренных) артериях; затем пульс становится замедленным. Дыхание вначале учащенное, в дальнейшем замедленное, редкое, судорожное, аритмичное. Температура тела резко понижена. При быстром умирании возможны кратковременные судороги. Потеря сознания, двигательное возбуждение. 3. Терминальная пауза. Длится от нескольких секунд до 3-4 мин. Симптомы. Дыхание отсутствует. Пульс резко замедлен; определяется только на сонных и бедренных артериях. Ширина зрачков возрастает; реакция их на свет быстро исчезает. 4. Агония. Характеризуется последней вспышкой жизнедеятельности (в стародавние времена считалось, что это – «последний подарок судьбы для прощальных распоряжений»). Симптомы. Возможны кратковременное восстановление сознания, некоторое учащение пульса (на сонных, бедренных артериях). Тоны сердца глухие. Дыхание может быть двух видов — судорожное, замедленное, большой амплитуды, частотой 2-6 в 1 мин, или слабое, редкое, поверхностное, малой амплитуды. Агония завершается последним вдохом и переходит в клиническую смерть. 5. Клиническая смерть. Граничное состояние непосредственного перехода от гаснущей жизни к биологической смерти. Возникает непосредственно после остановки кровообращения. Характеризуется прекращением внешних проявлений жизнедеятельности, однако даже в наиболее ранимых тканях (в коре головного мозга) при этом состоянии необратимые изменения еще не наступили. 3. Задачи реанимационных мероприятий. Чаще всего в критических ситуация, когда человек получил определенные повреждения необходимо действовать как можно быстрее, чтобы предотвратить негативные последствия повреждений и оказать первую медицинскую помощь. Исключение составляют переломы, особенно позвоночника. Но прежде необходимо понять какого рода повреждения и действовать соответственно. Как правило, большинство серьезных травм сопровождаются шоком. Среди простых обывателей это слово ассоциируется с чувством страха, в то время как в медицине хирургический шок означает состояние, когда недостаточно количества жидкости в кровеносных сосудах для их наполнения, или же когда сердце работает недостаточно сильно для поддерживания кровообращения. Шок может быть очень опасным в том случае, если не принять меры, и может привести смерти. Шок можно определить по таким симптомам, как бледная и холодная кожа, учащенный или слабый пульс, пострадавший чувствует головокружение и слабость, интенсивная одышка и сильная жажда. Главной задачей при оказании первой помощи является предотвращение усиления шока и восстановление ослабленного кровообращения. Пострадавшего нельзя двигать, нельзя давать ему есть, пить и курить. Нужно положить его на спину и держать голову на уровне тела, чтобы обеспечить приток крови к мозгу, а под ноги положить сложенные вещи. Если есть кровотечение, то его необходимо остановить. Нужно успокаивать пострадавшего и часто проверять пульс и дыхание. Клиническая смерть наступает с остановкой кровообращения. Это может случиться при поражении электрическим током, утоплении и в ряде других случаев при сдавливании или закупорке дыхательных путей. Ранними признаками остановки кровообращения, которые появляются в первые 10-15 секунд, являются: исчезновение пульса на сонной артерии, отсутствие сознания, судороги. Поздними признаками остановки кровообращения, которые появляются в первые 20-60 секунд, являются: расширение зрачков при отсутствии реакции их на свет, исчезновение дыхания или судорожное дыхание (2-6 вдоха и выдоха в минуту), появление землисто-серой окраски кожи (в первую очередь носогубного треугольника). Это состояние обратимо, при нем возможно полное восстановление всех функций организма, если в клетках головного мозга не наступили необратимые изменения. Организм больного остается жизнеспособным в течение 4-6 минут. Своевременно принятые реанимационные меры могут вывести больного из этого состояния или предотвратить его. 4. Методы временной остановки кровотечений. Раной называется повреждение, характеризующееся нарушением целостности кожных покровов, слизистых оболочек, а иногда и глубоких тканей и сопровождающееся болью, кровотечением и зиянием. Боль в момент ранения вызывается повреждением рецепторов и нервных стволов. Ее интенсивность зависит от: - количества нервных элементов в зоне поражения; - реактивности пострадавшего, его нервно-психического состояния; - характера ранящего оружия и быстроты нанесения травмы (чем острее оружие, тем меньшее количество клеток и нервных элементов подвергается разрушению, а, следовательно, и боль меньше; чем быстрее наносится травма, тем меньше болевых ощущений). Кровотечение зависит от характера и количества разрушенных при ранении сосудов. Наиболее интенсивное кровотечение бывает при разрушении крупных артериальных стволов. Зияние раны определяется ее величиной, глубиной и нарушением эластических волокон кожи. Степень зияния раны также связана с характером тканей. Раны, располагающиеся поперек направления эластических волокон кожи, обычно отличаются большим зиянием, чем раны, идущие параллельно им. В зависимости от характера повреждения тканей раны могут быть огнестрельными, резаными, колотыми, рубленными, ушибленными, размозженными, рваными, укушенными и др. Огнестрельные раны возникают в результате пулевого или осколочного ранения и могут быть сквозными, когда имеются входное и выходное раневые отверстия, слепыми, когда пуля или осколок застревают в тканях, и касательными, при которых пуля или осколок, пролетая по касательной, повреждает кожу и мягкие ткани, не застревая в них. В мирное время часто встречаются дробовые ранения являющиеся результатом случайного выстрела на охоте, неосторожного обращения с оружием, реже вследствие преступных действий. При дробовом ранении, нанесенном с близкого расстояния, образуется большая рваная рана, края которой имбибированы (пропитаны) порохом и дробью. Резаные раны – результат воздействия острого режущего орудия (нож, стекло, металлическая стружка). Они имеют ровные края и малую зону поражения, но сильно кровоточат. Колотые раны наносят колющим оружием (штык, шило, игла и др.). При небольшой зоне повреждения кожи или слизистой они могут быть значительной глубины и представляют большую опасность в связи с возможностью поражения внутренних органов и заноса в них инфекции. При проникающих ранениях груди возможно повреждение внутренних органов грудной клетки, что приводит к нарушению сердечной деятельности, кровохарканью и кровотечению через ротовую и носовую полости. Проникающие ранения живота могут быть с повреждением и без повреждения внутренних органов: печени, желудка, кишечника, почек и др., с их выпадением или без выпадения из брюшной полости. Особенно опасны для жизни пострадавших одновременные повреждения внутренних органов грудной клетки и брюшной полости. Рубленные раны наносят тяжелым острым предметом (шашка, топор и др.). Они имеют неодинаковую глубину и сопровождаются ушибом и размозжением мягких тканей. Ушибленные, размозженные и рваные раны являются следствием воздействия тупого предмета. Они характеризуются неровными краями и пропитаны кровью и омертвленными тканями на значительном протяжении. В них часто создаются благоприятные условия для развития инфекции. Укушенные раны наносят чаще всего собаки, редко дикие животные. Раны неправильной формы, загрязнены слюной животных. Течение этих ран осложняется развитием острой инфекции. Особенно опасны раны после укусов бешенных животных. Раны могут быть поверхностными или глубокими, которые, в свою очередь, могут быть непроникающими и проникающими в полость черепа, грудной клетки, брюшную полость. Проникающие ранения особенно опасны. При проникающих ранениях груди возможно повреждение внутренних органов грудной клетки, что является причиной кровоизлияний. При кровоизлиянии в ткани кровь пропитывает их, образуя припухлость, называемую кровоподтеком. Если кровь пропитывает ткани неравномерно, то вследствие раздвигания их образуется ограниченная полость, наполненная кровью, называемая гематомой. Проникающие ранения живота, как уже отмечалось, могут быть с повреждением и без повреждения внутренних органов, с их выпадением или без выпадения из брюшной полости. Признаками проникающих ранений живота, кроме раны, является наличие в нем разлитых болей, напряжение мышц брюшной стенки, вздутие живота, жажда, сухость во рту. Повреждение внутренних органов брюшной полости может быть и при отсутствии раны, в случае закрытых травм живота. Все раны считаются первично зараженными. Микробы могут попасть в рану вместе с ранящим предметом, землей, кусками одежды, воздухом, а также при прикосновении к ране руками. При этом попавшие в рану микробы могут вызвать ее нагноение. Мерой профилактики заражения ран является наиболее раннее наложение на нее асептической повязки, предупреждающей дальнейшее поступление в рану микробов. Другим опасным осложнением ран является их заражение возбудителем столбняка. Поэтому с целью его профилактики при всех ранениях, сопровождающихся загрязнением, раненому вводят очищенный противостолбнячный анатоксин или противостолбнячную сыворотку. Большинство ран сопровождается опасным для жизни пострадавшего осложнением в виде кровотечения. Под кровотечением понимается выхождение крови из поврежденных кровеносных сосудов. Кровотечение может быть первичным, если возникает сразу же после повреждения сосудов, и вторичным, если появляется спустя некоторое время. В зависимости от характера поврежденных сосудов различают артериальные, венозные, капиллярные и паренхиматозные кровотечения. Наиболее опасно артериальное кровотечение, при котором за короткий срок из организма может излиться значительное количество крови. Признаками артериального кровотечения является алая окраска крови, ее вытекание пульсирующей струей. Венозное кровотечение, в отличие от артериального, характеризуется непрерывным вытеканием крови без явной струи. При этом кровь имеет более темный цвет. Капиллярное кровотечение возникает при повреждении мелких сосудов кожи, подкожной клетчатки и мышц. При капиллярном кровотечении кровоточит вся поверхность раны. Всегда опасно для жизни паренхиматозное кровотечение, которое возникает при повреждении внутренних органов: печени, селезенки, почек, легких. Кровотечения могут быть наружные и внутренние. При наружном кровотечении кровь вытекает через рану кожных покровов и видимых слизистых оболочек или из полостей. При внутреннем кровотечении кровь изливается в ткани, орган или полости, что носит название кровоизлияний. Особенно опасны кровоизлияния в мозг. При кровоизлиянии в ткани кровь пропитывает их, образуя припухлость, называемую инфильтратом или кровоподтеком. Если кровь пропитывает ткани неравномерно и вследствие раздвигания их образуется ограниченная полость, наполненная кровью, ее называют гематомой. Острая потеря 1-2 л крови может привести к смерти. Одним из опасных осложнений ран является болевой шок, сопровождающийся нарушением функций жизненно важных органов. Для профилактики шока раненому вводят шприц-тюбиком противоболевое средство, а при его отсутствии, в случае если нет проникающего ранения живота, дают алкоголь, горячий чай, кофе. Прежде чем приступить к обработке раны, ее нужно обнажить. При этом верхнюю одежду в зависимости от характера раны, погодных и местных условий или снимают, или разрезают. Сначала снимают одежду со здоровой стороны, а затем - с пораженной. В холодное время года во избежание охлаждения, а также в экстренных случаях при оказании первой помощи пораженным, находящимся в тяжелом состоянии, одежду разрезают в области раны. Нельзя отрывать от раны прилипшую одежду; ее надо осторожно обстричь ножницами.  Рис. 3. Способы пальцевого прижатия артерий к костям: Слева направо сверху вниз 1-височной, 2-нижнечелюстной, 3-общей сонной, 4-плечевой, 5-локтевой и лучевой, 6-бедренной Для остановки кровотечения используют прижатие пальцем кровоточащего сосуда к кости выше места ранения (рис. 5.3), придание поврежденной части тела возвышенного положения, максимальное сгибание конечности в суставе, наложение жгута или закрутки и тампонаду. Способ пальцевого прижатия кровоточащего сосуда к кости применяется на короткое время, необходимое для приготовления жгута или давящей повязки. Кровотечение из сосудов нижней части лица останавливается прижатием челюстной артерии к краю нижней челюсти. Кровотечение из раны виска и лба останавливается прижатием артерии впереди уха. Кровотечение из крупных ран головы и шеи можно остановить прижатием сонной артерии к шейным позвонкам. Кровотечение из ран на предплечье останавливается прижатием плечевой артерии посредине плеча. Кровотечение из ран кисти и пальцев рук останавливается прижатием двух артерий в нижней трети предплечья у кисти. Кровотечение из ран нижних конечностей останавливается прижатием бедренной артерии к костям таза. Кровотечение из ран на стопе можно остановить прижатием артерии, проходящей по тыльной части стопы. 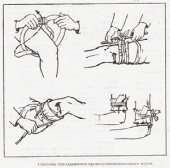 Рис. 4. Способы накладывания жгута. На мелкие кровоточащие артерии и вены накладывается давящая повязка: рана накрывается несколькими слоями стерильной марли, бинта или подушечки из индивидуального перевязочного пакета. Поверх стерильной марли кладется слой ваты и накладывается круговая повязка, причем перевязочный материал, плотно прижатый к ране, сдавливает кровеносные сосуды и способствует остановке кровотечения. Давящая повязка успешно останавливает венозное и капиллярное кровотечение. Однако при сильном кровотечении следует наложить выше раны жгут или закрутку из подручных материалов (ремень, носовой платок, косынка). Жгут накладывается следующим образом. Часть конечности, где будет лежать жгут, обертывают полотенцем или несколькими слоями бинта (подкладка). Затем поврежденную конечность приподнимают, жгут растягивают, делают 2 – 3 оборота вокруг конечности, чтобы несколько сдавить мягкие ткани, и закрепляют концы жгута с помощью цепочки и крючка или завязывают узлом (см. рис. 5.4). Правильность наложения жгута проверяется прекращением кровотечений из раны и исчезновением пульса на периферии конечности. Затягивайте жгут до остановки кровотечения. Через каждые 20-30 минут расслабляйте жгут на несколько секунд, чтобы стекла кровь и затягивайте снова. Всего можно держать затянутый жгут не более 1,5–2 часов. При этом раненую конечность следует держать приподнятой. Чтобы контролировать длительность наложения жгута, своевременно его снять или произвести ослабление, под жгут или к одежде пострадавшего прикрепляют записку с указанием даты и времени (час и минуты) наложения жгута. После остановки кровотечения кожа вокруг раны обрабатывается раствором йода, марганцовки, бриллиантовой зелени, спиртом, водкой или, в крайнем случае, одеколоном. Ватным или марлевым тампоном, смоченным одной из этих жидкостей, кожу смазывают от края раны снаружи. Не следует заливать их в рану, т.к. это, во-первых, усилит боль, а, во-вторых, повредит ткани внутри раны и замедлит процесс заживления. Рану нельзя промывать водой, засыпать порошками, накладывать на нее мазь, нельзя непосредственно на раневую поверхность прикладывать вату – все это способствует развитию инфекции в ране. Если в ране находится инородное тело, ни в коем случае не следует его извлекать. В случае выпадения внутренностей при травме живота, их нельзя вправлять в брюшную полость. В этом случае рану следует закрыть стерильной салфеткой или стерильным бинтом вокруг выпавших внутренностей, положить на салфетку или бинт мягкое ватно-марлевое кольцо и наложить не слишком тугую повязку. При проникающем ранении живота нельзя ни есть, ни пить. 5. Перевязки, наложение шин и повязок. После завершения всех манипуляций рана закрывается стерильной повязкой. При отсутствии стерильного материала чистый кусок ткани проведите над открытым пламенем несколько раз, потом нанесите йод на то место повязки, которое будет соприкасаться с раной. При травмах головы на рану могут накладываться повязки с использованием косынок, стерильных салфеток и липкого пластыря. Выбор типа повязки зависит от расположения и характера раны. Так на раны волосистой части головы накладывается повязка в виде «чепца» (рис. 5), которая укрепляется полоской бинта за нижнюю челюсть. От бинта отрывают кусок размером до 1 м и кладут его серединой поверх стерильной салфетки, закрывающей раны, на область темени, концы спускают вертикально вниз впереди ушей и удерживают в натянутом состоянии. Вокруг головы делают круговой закрепляющий ход, затем, дойдя до завязки, бинт оборачивается вокруг нее и ведут косо на затылок. Чередуя ходы бинта через затылок и лоб, каждый раз направляя его более вертикально, закрывают всю волосистую часть головы. После этого 2-3 круговыми ходами укрепляют повязку. Концы завязывают бантом под подбородком.  Рис. 5. Повязка в виде «чепца». При ранении шеи, гортани или затылка накладывается крестообразная повязка (рис. 6). Круговыми ходами бинт сначала укрепляют вокруг головы, а затем выше и позади левого уха его спускают в косом направлении вниз на шею (3). Далее бинт идет по правой боковой поверхности шеи, закрывает ее переднюю поверхность и возвращается на затылок (4), проходит выше правого и левого уха, повторяет сделанные ходы. Повязка закрепляется ходами бинта вокруг головы.  Рис. 6. Крестообразная повязка. При обширных ранах головы, их расположении в области лица лучше накладывать повязку в виде «уздечки» (рис. 7.).  Рис. 7. Повязка в виде «уздечки». После 2-3 закрепляющих круговых ходов через лоб (1) бинт ведут по затылку (2) на шею и подбородок, делают несколько вертикальных ходов (3-5) через подбородок и темя, затем из-под подбородка бинт идет по затылку (6). На нос, лоб и подбородок накладывают пращевидную повязку (рис. 8). Под повязку на раненую поверхность подкладывают стерильную салфетку или бинт.  Рис. 8. Пращевидные повязки. Повязку на глаз начинают с закрепляющего хода вокруг головы, затем бинт ведут с затылка под правое ухо на правый глаз или под левое ухо на левый глаз и после этого начинают чередовать ходы бинта: один – через глаз, второй – вокруг головы (рис. 9). 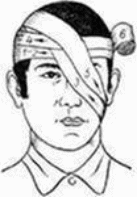 Рис. 9. Монокулярная повязка на левый глаз. На грудь накладывают спиральную или крестообразную повязку. Для спиральной повязки (рис. 10) отрывают конец бинта длиной около 1,5 м, кладут его на здоровое надплечье и оставляют висеть косо на груди (1).  Рис. 10. Спиральная повязка на грудь. Бинтом, начиная снизу со спины, спиральными ходами (2-9) бинтуют грудную клетку. Свободно висящие концы бинта связывают. Крестообразную повязку на грудь (рис. 11) накладывают снизу круговыми, фиксирующими 2-3 ходами бинта (1-2), далее со спины справа на левое надплечье (3), фиксирующим круговым ходом (4), снизу через правое надплечье (5), опять вокруг грудной клетки. Конец бинта последнего кругового хода закрепляют булавкой. При проникающих ранениях грудной клетки на рану надо наложить внутренней стерильной поверхностью прорезиненную оболочку, а на нее стерильные подушечки пакета индивидуального перевязочного и туго забинтовать. При отсутствии пакета герметичная повязка может быть наложена с использованием лейкопластыря. Полоски пластыря, начиная на 1-2 см выше раны, черепицеобразно приклеивают к коже, закрывая таким образом всю раневую поверхность. На лейкопластырь кладут стерильную салфетку или стерильный бинт в 3-4 слоя, далее слой ваты и туго забинтовывают. Особую опасность представляют ранения, сопровождающиеся пневмотораксом со значительным кровотечением. В этом случае наиболее целесообразно закрыть рану воздухонепроницаемым материалом (клеенкой, целлофаном) и наложить повязку с утолщенным слоем ваты или марли.  Рис. 11. Крестообразная повязка на грудь. На верхнюю часть живота накладывается стерильная повязка, при которой бинтование проводится последовательными круговыми ходами снизу вверх. На нижнюю часть живота накладывают колосовидную повязку на живот и паховую область (рис. 12).  Рис. 12. Колосовидная повязка на нижнюю часть живота и паховую область. Она начинается с круговых ходов вокруг живота (1-3), затем ход бинта с наружной поверхности бедра (4) переходит вокруг него (5) по наружной поверхности бедра (6), и далее опять делают круговые ходы вокруг живота (7). Небольшие непроникающие раны живота, фурункулы закрываются наклейкой с использованием лейкопластыря. На верхние конечности обычно накладывают спиральные, колосовидные и крестообразные повязки. Спиральную повязку на палец (рис. 13) начинают ходом вокруг запястья (1), далее бинт ведут по тылу кисти к ногтевой фаланге (2) и делают спиральные ходы бинта от конца до основания (3-6) и обратным ходом по тылу кисти (7) закрепляют бинт на запястье (8-9).  Рис. 13. Спиральная повязка на палец. Крестообразную повязку при повреждении ладонной или тыльной поверхности кисти накладывают, начиная с фиксирующего хода на запястье (1), а далее по тылу кисти на ладонь. На плечо и предплечье накладывают спиральные повязки, бинтуя снизу вверх, периодически перегибая бинт. Повязку на локтевой сустав (рис. 14) накладывают, начиная 2-3 ходами (1-3) бинта через локтевую ямку и далее спиральными ходами бинта, попеременно чередуя их на предплечье (4,5,8,9,12) и плече (6,7,10,11,13) с перекрещиванием в локтевой ямке.  Рис. 14. Повязка на локтевой сустав. На плечевой сустав (рис. 15) повязку накладывают, начиная от здоровой стороны из подмышечной впадины по груди (1) и наружной поверхности поврежденного плеча сзади через подмышечную впадину плечо (2), по спине через здоровую подмышечную впадину на грудь (3) и, повторяя ходы бинта, пока не закроют весь сустав, закрепляют конец на груди булавкой.  Рис. 15. Повязка на плечевой сустав Повязку на область пятки (рис. 5.16) накладывают первым ходом бинта через наиболее выступающую ее часть (1), далее поочередно выше (2) и ниже (3) первого хода бинта, а для фиксации делают косые (4) и восьмиобразные (5) ходы бинта. 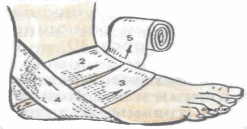 Рис. 16. Повязка на область пятки. На голеностопный сустав накладывают восьмиобразную повязку (рис. 17). Первый фиксирующий ход бинта делают выше лодыжки (1), далее вниз на подошву (2) и вокруг стопы (3), затем бинт ведут по тыльной поверхности стопы (4) выше лодыжки и возвращаются (5) на стопу, затем на лодыжку (6), закрепляют конец бинта круговыми ходами (7-8) выше лодыжки.  Рис. 17. Восьмиобразная повязка на голеностопный сустав. На голень и бедро накладывают спиральные повязки так же, как на предплечье и плечо. Повязку на коленный сустав накладывают, начиная с кругового хода через надколенную чашечку, а затем ходы бинта идут ниже и выше, перекрещиваясь в подколенной ямке. На раны в области промежности накладывается Т-образная бинтовая повязка или повязка с помощью косынки (рис. 18). 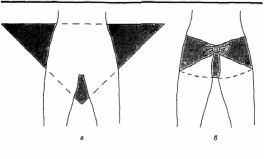 Рис. 18. Косыночная повязка на промежность. При оказании первой помощи при ранениях может также осуществляться по показаниям иммобилизация пораженной области и транспортировка в медицинское учреждение. 6. Помощь при ожогах и обморожениях. Ожо́г — это повреждение тканей организма, вызванное действием высокой температуры или действием некоторых химических веществ (щелочей, кислот, солей тяжёлых металлов и др.). Различают 4 степени ожога: I (легкая) – покраснение кожи, II (средней тяжести) - образование пузырей, III (тяжелая) - омертвение всей толщи кожи, IV (крайне тяжелая) - обугливание тканей. Тяжесть ожога определяется величиной площади и глубиной повреждения тканей. Чем больше площадь и глубже повреждение тканей, тем тяжелее течение ожоговой травмы. Первая помощь при ожогах заключается в прекращении воздействия внешних факторов и обработке раны. Особые формы — лучевые ожоги (солнечные, рентгеновские и др.) и поражение электричеством. При ожогах I степени (покраснение и небольшое припухание кожи) следует смочить обожженное место слабым раствором марганцовокислого калия, спиртом. При ожогах II степени (кожа покрывается пузырьками с прозрачной жидкостью) следует наложить на ожог стерильную повязку, смоченную раствором марганцовокислого калия, спирта. Нельзя прокалывать пузырьки и удалять прилипшие к месту ожога части одежды. При ожогах III и IV степеней (омертвение кожи и лежащих под ней тканей) следует наложить на ожог стерильную повязку и принять все меры по доставке пострадавшего в лечебное учреждение. Течение и тяжесть ожогов, а также время выздоровления зависят от происхождения ожога и его степени, площади обожженной поверхности, особенностей оказания первой помощи пострадавшему и многих других обстоятельств. Наиболее тяжело протекают ожоги, вызванные пламенем, так как температура пламени на несколько порядков выше температуры кипения жидкостей. При термическом ожоге, прежде всего, необходимо быстро удалить пострадавшего из зоны огня. При этом если на человеке загорелась одежда, нужно без промедления ее снять или набросить одеяло, пальто, мешок и т.п., прекратив тем самым доступ воздуха к огню. После того, как с пострадавшего сбито пламя, на ожоговые раны следует наложить стерильные марлевые или просто чистые повязки из подручного материала. Пострадавшего с сильными ожогами следует завернуть в чистую простыню или ткань, не раздевая его, укрыть потеплее, напоить теплым чаем и создать покой до прибытия врача. Обожженное лицо необходимо закрыть стерильной марлей. При ожогах глаз следует делать холодные примочки из 3%-го раствора борной кислоты (половина чайной ложки кислоты на стакан воды). Ожоговую поверхность не следует смазывать различными жирами. Этим можно нанести пострадавшему еще больший вред, так как повязки с какими-либо жирами, мазями, маслами только загрязняют ожоговую поверхность и способствуют нагноению раны. Химические ожоги возникают в результате воздействия на кожу и слизистые оболочки концентрированных неорганических и органических кислот, щелочей, фосфора, керосина, скипидара, этилового спирта, а также некоторых растений. При ожоге химическими веществами необходимо, прежде всего, быстро снять или разрезать одежду, пропитанную химическим соединением. Попавшие на кожу химические вещества следует смыть большим количеством воды до исчезновения специфического запаха вещества, тем самым предотвращая его воздействие на ткани и организм. Нельзя смывать химические соединения, которые воспламеняются или взрываются при соприкосновении с водой. Ни в коем случае нельзя обрабатывать пораженную кожу смоченными водой тампонами, салфетками, так как при этом химические соединения еще больше втираются в кожу. На поврежденные участки кожи накладывается повязка с нейтрализующим или обеззараживающим средством или чистая сухая повязка. Мазевые (вазелиновые, жировые, масляные) повязки только ускоряют проникновение в организм через кожу многих жирорастворимых химических веществ (например, фосфора). После наложения повязки нужно попытаться устранить или уменьшить боль, для чего дать пострадавшему внутрь обезболивающее средство. Ожоги кислотами, как правило, очень глубокие. На месте ожога образуется сухой струп. При попадании кислоты на кожу следует обильно промыть пораженные участки под струей воды, затем нейтрализовать кислоту и наложить сухую повязку. При поражении кожи фосфором и его соединениями кожа обрабатывается 5%-ным раствором сульфата меди и далее 5-10%-ным раствором питьевой соды. Оказание первой помощи при ожогах щелочами такое же, как и при ожогах кислотами, с той лишь разницей, что щелочи нейтрализуют 2%-ным раствором борной кислоты, растворами лимонной кислоты, столового уксуса. В случае попадания кислоты или ее паров в глаза или в полость рта необходимо промыть глаза или прополоскать рот 5%-ным раствором питьевой соды, а при попадании едких щелочей - 2%-ным раствором борной кислоты. Электрические ожоги возникают от действия электрического тока, контакт которого с тканями, прежде всего с кожей, приводит к переходу электрической энергии в тепловую, в результате чего наступает коагуляция (свертывание) и разрушение тканей. Местное поражение тканей при электрическом ожоге проявляется в виде так называемых знаков тока (меток). Они наблюдаются более чем у 60% пострадавших. Чем выше напряжение, тем сильнее ожоги. Ток свыше 1000 В может вызвать электрический ожог на протяжении всей конечности, на сгибательных поверхностях. Это объясняется возникновением дугового разряда между двумя соприкасающимися поверхностями тела при судорожном сокращении мышц. Глубокие электрические ожоги возникают при поражении током 380 В и выше. При электротравме встречаются и термические ожоги от воздействия пламени вольтовой дуги или загоревшейся одежды, иногда они сочетаются с истинными ожогами. По глубине поражения электрические ожоги, как и термические, подразделяются на четыре степени. Внешний вид электрического ожога определяется его локализацией и глубиной. Вследствие судорожного сокращения мышц наблюдается грубая неподвижность суставов (контрактура), рубцы образуются более грубые, чем при термическом ожоге. После заживления электрических ожогов кроме контрактур и грубых рубцов развиваются невриномы (узелковые образования на пораженных нервах) и длительно незаживающие язвы. Если электрический ожог был в области головы, то развивается облысение. Первая помощь заключается в освобождении пострадавшего от действия электрического тока, при необходимости – проведение реанимационных мероприятий. На участки ожогов накладываются асептические повязки. После оказания первой помощи все пострадавшие от электрического тока должны быть направлены в лечебное учреждение для наблюдения и лечения. Лучевые ожоги – поражения, возникающие в результате местного воздействия на кожу ионизирующего излучения. Характер лучевых поражений зависит от дозы ионизирующего излучения, особенностей пространственного и временного распределения, а также от общего состояния организма в период воздействия. Высокоэнергетическое рентгеновское и гамма-излучение, нейтроны, обладающие большой проникающей способностью, оказывают воздействие не только на кожу, но и на глубжележащие ткани. Низкоэнергетические бета-частицы проникают на незначительную глубину, вызывают поражения в пределах толщи кожи. В результате облучения кожи происходит поражение ее клеток с образованием токсических продуктов распада тканей. Лучевые ожоги могут явиться следствием местного переоблучения тканей при лучевой терапии, авариях атомных реакторов, попадания на кожу радиоактивных изотопов. В условиях применения ядерного оружия, при выпадении радиоактивных осадков возможно возникновение лучевых болезней на незащищенной коже. При одновременном общем гамма-нейтронном облучении возможно возникновение сочетанных поражений. В таких случаях ожоги будут развиваться на фоне лучевой болезни. Выделяют четыре периода лучевого ожога. Первый – ранняя лучевая реакция – выявляется через несколько часов или суток от воздействия и характеризуется появлением эритемы (покраснения). Эритема постепенно стихает, и проявляется второй период – скрытый, во время которого никаких проявлений лучевого ожога не наблюдается. Продолжительность этого периода от нескольких часов до нескольких недель. Чем он короче, тем тяжелее поражение. В третьем периоде – острого воспаления, возможно появление пузырей, лучевых язв. Этот период продолжительный – несколько недель или даже месяцев. Четвертый период – восстановления. Различают три степени лучевых ожогов. Лучевые ожоги первой степени (легкие) возникают при дозе облучения 800-1200 рад. Ранняя реакция обычно отсутствует, скрытый период более 2-х недель. В третьем периоде возникает небольшой отек, эритема, жжение и зуд на пораженном участке. Спустя 2 недели указанные явления стихают. На месте поражения отмечается выпадение волос, шелушение и пигментация бурого цвета. Лучевые ожоги второй степени (средней тяжести) возникают при дозе облучения 1200-2000 рад. Ранняя реакция проявляется в виде легкой скоропроходящей эритемы. Иногда развивается слабость, головная боль, тошнота. Скрытый период длится около 2-х недель. В период острого воспаления появляется выраженная эритема и отек, захватывающий не только кожу, но и глубжележащие ткани. На месте бывшей эритемы появляются мелкие, наполненные прозрачной жидкостью пузыри, которые постепенно сливаются в крупные. При вскрытии пузырей обнажается ярко-красная эрозивная поверхность. В этот период может повышаться температура, усиливаются боли в области поражения. Период восстановления длится 4-6 недель и более. Эрозии и изъязвления эпитализируются, кожа этих участков истончается и пигментируется, утолщается, проявляется расширенная сосудистая сеть. Лучевые ожоги третьей степени (тяжелые) возникают при облучении в дозе более 2000 рад. Быстро развивается ранняя реакция в виде отека и болезненной эритемы, которая держится до 2-х суток. Скрытый период до 3-6 дней. В третьем периоде развивается отек, понижается чувствительность. Появляются точечные кровоизлияния и очаги омертвления кожи багрово-коричневого или черного цвета. При больших дозах облучения погибает не только кожа, но и подкожная клетчатка, мышцы и даже кости, имеет место тромбоз вен. Отторжение омертвевших тканей идет очень медленно. Образовавшие язвы часто рецидивируют. У больных наблюдается лихорадка, высокий лейкоцитоз. Протекает с сильным болевым синдромом. Период восстановления длительный – многие месяцы. На местах заживших рубцов формируются нестойкие грубые рубцы, на них часто образуются язвы, склонные к перерождению в раковые. При поверхностных лучевых ожогах, не сопровождающихся общей реакцией организма, показано только местное лечение. Большие пузыри вскрывают. На пораженную поверхность накладывают повязки с антисептиками, антибиотиками и влажно-высыхающие повязки. Под повязками мелкие пузыри подсыхают, на их месте образуется струп. При более тяжелых лучевых ожогах проводится комплексное, в том числе хирургическое, лечение в стационарных условиях, включающее общеукрепляющую терапию, переливание крови и кровезаменителей. Тепловой удар – это опасное для жизни состояние, которое возникает при воздействии на тело человека повышенной температуры, в условиях повышенной влажности, обезвоживания и нарушения процесса терморегуляции организма. Чаще всеготепловой ударразвивается при тяжелой физической работе в условиях повышенной температуры и влажности окружающей среды. Реже тепловой удар возникает из-за длительного нахождения в жаркую погоду под прямыми солнечными лучами. Вне зависимости от причины, вызвавшей тепловой удар, следует немедленно обратиться за квалифицированной медицинской помощью, чтобы предотвратить его осложнения (шок, повреждение мозга и внутренних органов, смерть). Основной причиной теплового удара является воздействие на организм высокой температуры в условиях высокой влажности окружающей среды. Также тепловой удар может возникнуть в результате ношения теплой и синтетической одежды, которая мешает телу выделять тепло. Чрезмерное употребление алкоголя может стать причиной развития теплового удара, т.к. алкоголь нарушает терморегуляцию. Если вы не привыкли к действию на организм высоких температур, ограничьте вашу физическую активность, по крайней мере, на пару дней в случае, когда произошла резкая смена температурного режима. Тяжелая физическая нагрузка под открытым солнцем является серьезным фактором риска развития теплового удара. Некоторые лекарственные средства также повышают риск получения теплового удара. К средствам, повышающим риск теплового удара, относятся: вазоконстрикторы, диуретики, антидепрессанты и антипсихотические средства. Тепловой удар может получить любой человек, однако некоторые люди, ввиду их физиологических особенностей, подвержены большему риску получения теплового удара, чем остальные. Наибольшему риску теплового удара подвержены: дети и лица пожилого возраста. У новорожденных терморегуляционные процессы развиты не в полной мере, поэтому у них возрастает риск получения теплового удара. У пожилых людей, терморегуляция с возрастом ослабевает, что тоже приводит к повышению риска получения теплового удара. Также к группе риска получения теплового удара относятся беременные женщины. Некоторые исследователи считают, что существуют люди с генетическими особенностями организма, которые повышают риск возникновения теплового удара (врожденное отсутствие потовых желез, муковисцидоз). Основные симптомы и признаки теплового удара это: высокая температура тела (40°С и выше), появление жажды, отсутствие потоотделения, покраснение кожи, учащенное дыхание, повышение частоты сердечных сокращений, пульсирующая головная боль, судороги, галлюцинации, потеря сознания. При тепловом ударе, вызванном жаркой погодой, кожа становится горячей и сухой на ощупь. А при тепловом ударе, вызванном напряженной физической работой, кожа обычно влажная, липкая. При воздействии на организм человека высокой температуры могут развиться тепловые судороги. Они являются предвестниками теплового удара. Первыми признаками тепловых судорог являются: обильное потоотделение, усталость, жажда, мышечные судороги в области живота, в ногах и руках. Для предотвращения первых признаков теплового удара, таких как мышечные судороги, рекомендуется пить больше жидкости, сочетать физическую нагрузку с отдыхом, работать в хорошо проветриваемом или кондиционированном помещении. В результате теплового удара может развиться такое осложнение, как шок. Первыми признаками шока при тепловом ударе являются: слабый пульс (снижение артериального давления), посинение губ и ногтей, кожа становится холодной и влажной, потеря сознания. Все эти изменения в организме ведут к развитию отека внутренних органов и мозга. Отек в свою очередь ведет к необратимым повреждениям внутренних органов и мозга и смерти. |
