1. компоненты вакциныосновное вещество адъювант и баластные вещества что такое адъювант Адъюванты
 Скачать 0.91 Mb. Скачать 0.91 Mb.
|
|
1. КОМПОНЕНТЫ ВАКЦИНЫ-основное вещество адъювант и баластные вещества 2. ЧТО ТАКОЕ АДЪЮВАНТ? Адъюванты вещества или комплекс веществ, которые при одновременном введении с микробными антигенами в составе вакцин неспецифически усиливают иммунный ответ к нему. В настоящее время единой классификации адъювантов не существует. Они могут быть разделены в зависимости от механизма действия на: 1) вещества, выступающие в роли активных иммуностимуляторов, которые повышают иммунный ответ организма на введенный антиген; 2) иммуногенные белки, которые служат носителями и при этом вызывают Т-клеточный ответ 3) адъюванты транспортного средства (масла, липосомы), которые являются матрицей для антигенов, они также стимулируют иммунный ответ. Адъюванты могут быть классифицированы по происхождению и составу: 1) натуральные (минерально-солевые, масляные, минерально- масляные полные, углеводородные); 2) микробного происхождения (компоненты клеточной стенки, поверхностные белки); 3) эндогенные (некоторые цитокины ИЛ-12, GM-CSF и пептиды тимусного, костномозгового происхождения); 4) синтетические (полиоксидоний); 5) искусственные адьювантные системы (липосомы, микрочастицы). Механизмы действия адъювантов: 1) создание «депо» - удержание антигена на месте введения, благодаря чему последующее освобождение антигена ведет к вторичному иммунному ответу после первичного стимулирования, обусловленного ранее освобожденной частью антигена 2) распределение антигена в организме (направленная доставка антигена к клеткам иммунной системы); 3) защита антигена от деградации и элиминации; 4) изменение свойств антигена (агрегатной структуры, молекулярной массы, полимерности, растворимости - превращение растворимых антигенов в корпускулярные, которые лучше захватывается и активнее представляется иммунокомпетентным клеткам); 5) оптимизация контакта между иммуногеном и клетками клетки иммунной системы, обусловленная природой адъюванта и способом введения препарата и не связанная со специфичностью иммуногена: - усиление поглощения антигенов макрофагами: - стимуляция пролиферации иммунокомпетентных клеток и секреции активизирующих факторов; - стимуляция дифференцировки Т-лимфоцитов в направлении образования Th1/2/17 и определение баланса клеточного и гуморального ответа (введение белковых антигенов с неполным адъювантом вызывает образование антител, а введение с полным адъювантом - клеточно-опосредованный иммунитет). 3. ПРОТИВОПОКАЗАНИЯ К ВАКЦИНАЦИИ  4. ВАКЦИНА ПРОТИВ ГРИППА 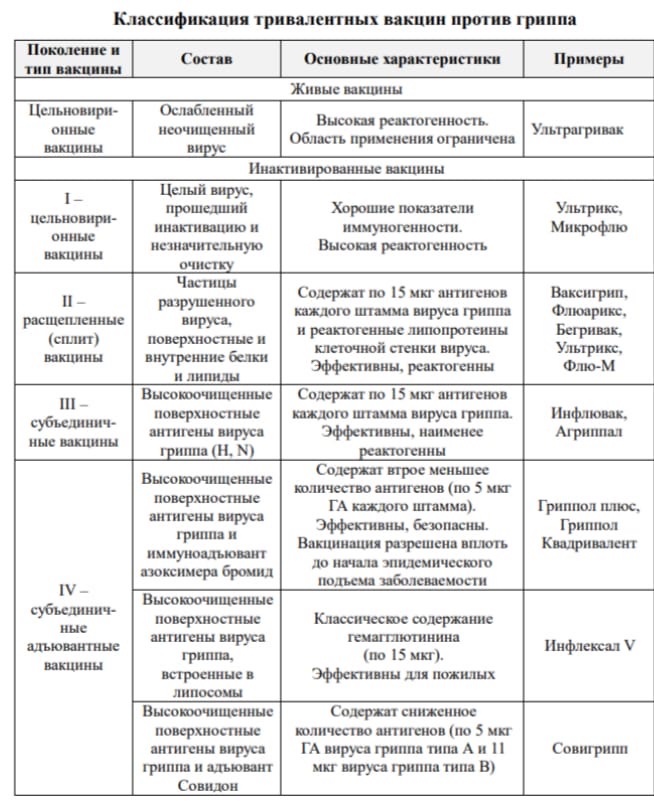 5. ВАКЦИНА ПРОТИВ ПОЛИОМИЕЛИТА В 1953 Г. американский ученый Джонас Солк создал инактивированную вакцину от полиомиелита. В широкомасштабных испытаниях в США, при которой добровольцам вводились три дозы вакцины, содержавшей инактивированные вирусы полиомиелита трех типов, она показала эффективность от 40 до 90% (в зависимости от формы заболевания). Однако позднее было зарегистрировано большое количество случаев поствакцинального полиомиелита в паралитической форме. Это, как выяснилось, было связано с несовершенной технологией изготовления и хранения препарата: в 33% приготовленных партиях вакцины был обнаружен жизнеспособный вирус. Дополнительная обработка сделала вакцину более безопасной, но менее эффективной. В этот период появилась живая оральная полиовакцина доктора Сэбина (ОПВ), показавшая высокую эффективность, но при этом была крайне нестабильна: штаммы полиовируса, входившие в ее состав, обладали способностью реверсировать обратно в «дикий» генотип, поражающий нервную систему, а также мутировать в новые штаммы полиовируса. Позже выяснилось, что культуры клеток, полученные из почек макак-резусов и использованные для производстве обеих полиомиелитных вакцин, содержали обезьяний вирус 40 ,возможно, онкогенный. Кроме того, организм некоторых людей, привитых живыми вирусами Сэбина, не прекращал их выделение в окружающую среду через 2 месяца, как предполагалось, а выделял его годами. Отечественную полиомиелитную вакцину создли П.Чумаков и А.Смородинцев на основе живого штамма А. Сэбина, переданного им во время поездки в США, опробировали ее на себе и своих семьях. Массовая вакцинация позволила практически ликвидировать полиомиелит в СССР. В Японии, где эпидемия была сильной, матери устраивали демонстрации, чтобы правительство закупило вакцину в СССР В 1960г вСША, после такого успеха в Советском Союзе, тоже разрешили использовать живую вакцину. Многие страны стали закупать её в СССР. Через несколько лет эпидемия полиомиелита в мире сошла на нет.  6. ЧТО ТАКОЕ АКДС ВАКЦИНА? АКДС – наиболее реактогенная среди всех вакцин по риску развития серьезных ПППИ за счет цельноклеточного коклюшного компонента. В ответ а ее введение могут формироваться местные ПППИ (гиперемия и отек на месте введения диаметром 5 см и более, инфильтрат) и общие (гипертермия 40 °C и выше, неврологические (пронзительный крик, судороги, энцефалит, смерть) и аллергические (крапивница, отек Квинке, анафилактический шок) реакции). К проведению вакцинации АКДС-вакциной имеются абсолютные противопоказания: • - прогрессирующие заболевания нервной системы; афебрильныесудороги в анамнезе (вакцинацию в таких случаях следует проводитьвакцинами с бесклеточным коклюшным компонентом); • - развитие сильных ПППИ на предшествующее введение АКДСвакцины). К временным противопоказаниям относят острые (инфекционные и неинфекционные) заболевания, обострение хронических заболеваний. Курс вакцинации включает 3 дозы АКДС, АаКДС или других комбинированных вакцин (в 3 мес., 4,5 и 6 мес.) и ревакцинацию в 18 месяцев. Поствакцинальный иммунитет после трехкратной вакцинации и одной ревакцинации обеспечивает иммунитет у 90% вакцинированных детей. Он имеет продолжительность в среднем 3–5 лет, уровень антител начинает снижаться уже к школьному возрасту. В связи с этим в национальные календари многих стран включена дополнительная вторая ревакцинация в возрасте 4–6 лет ацеллюлярной (бесклеточной) коклюшной вакциной (АаКДС). Примеры: АКДС (адсорбированная коклюшно-дифтерийностолбнячная вакцина); «Бубо-Кок» (АКДС + ВГВ); «Инфанрикс» (АаКДС); «Тетраксим» (АаКДС + ИПВ); «Пентаксим» (АаКДС + ИПВ + Hib), а также «Адасель» (АаКДС с уменьшенным содержанием АД; для ревакцинации против столбняка, дифтерии и коклюша у лиц в возрасте 4–64 лет). 7. ПЕРВАЯ ГРУППА ВАКЦИН ИЗ НАЦ.КАЛЕНДАРЯ ПРИВИВОК Первая часть предусматривает обязательную вакцинацию против повсеместно распространенных инфекций, а также инфекций с тяжелым течением и высоким уровнем летальности (туберкулез, гепатит В, коклюш, дифтерия, столбняк, полиомиелит, корь, эпидемический паротит, краснуха, грипп, гемофильная и пневмококковые инфекции) в рамках универсальной вакцинации за счет средств федерального бюджета. Прививки, осуществляемые в плановом порядке, позволяют значительно снизить риск заболевания у детей, а в случае заболевания способствуют протеканию болезни в более легкой, неосложненной форме. 8. ТРЕБОВАНИЯ К ВАКЦИНАМ Требования, предъявляемые к вакцинам: - безопасность (не должны быть причиной заболевания или смерти); - протективность (должны защищать против заболевания, вызываемого «диким» штаммом патогена); - создание устойчивого поствакцинального иммунитета (защитный эффект должен сохраняться в течение нескольких лет); - достаточная стабильность (невозможность ухудшения свойств вакцины при транспортировке и хранении в условиях прививочного пункта); - легкость применения (возможность введения в организм способом, исключающим парентеральные манипуляции, например, нанесением на слизистые оболочки); - относительно низкая цена вакцины. Основные этапы производства вирусных вакцин: 1. Выращивание вирусных штаммов: субстратами для выращивания вирусных штаммов при производстве вакцин могут быть куриные эмбрионы, перепелиные эмбриональные фибробласты, первичные клеточные культуры (куриные эмбриональные фибробласты, клетки почек сирийских хомячков), перевиваемые клеточные культуры (MDCK, Vero, MRC-5, BHK, 293). 2. Первичная очистка для удаления клеточного дебриса проводится методами ультрацентрифугирования и диафильтрации. 3. Инактивация: используются ультрафиолет, формалин, бетапропиолактон. 4. В случае приготовления расщепленных или субъединичных вакцин полупродукт подвергают действию детергента с целью разрушить вирусные частицы, а затем выделяют специфические антигены тонкой хроматографией. 5. Введение человеческого сывороточного альбумина для стабилизации полученного вещества. 6. Введение криопротекторов (в лиофилизатах): сахароза, поливинилпирролидон, желатин. 7. Оценка безопасности. Основные этапы производства бактериальных вакцин: 1. Культивирование на питательных средах и очистка штаммов бактерий. 2. Инактивация биомассы. 3. Для субъединичных вакцин клетки микробов дезинтегрируют и осаждают антигены с последующим их хроматографическим выделением; для конъюгированных вакцин полученные при предыдущей обработке антигены (как правило, полисахаридные) сближают с белком-носителем (конъюгация). 4. Оценка безопасности. 9. РЕАКЦИИ СО СТОРОНЫ ОРГАНИЗМА НА ВВЕДЕНИЕ ВАКЦИН-АЛЛЕРГИЧЕСКАЯ, ТОКСИЧЕСКОЕ ДЕЙСТВИЕ, ИММУНОДЕФИЦИТНЫЕ СОСТОЯНИЯ Основные проявления ПППИ В зависимости от клинического исхода неблагоприятные события после иммунизации подразделяют на 2 категории: серьезные и несерьезные (обычные). Серьезные ПППИ: • событие, приведшее к смерти; • событие, представляющее угрозу для жизни; • событие, требующее стационарной госпитализации или продления срока госпитализации; • событие, приведшее к стойкой или выраженной нетрудоспособности/инвалидности; • событие, приведшее к развитию врожденных аномалий или пороков развития. К несерьезным ПППИ относят клинические и лабораторные признаки нестойких патологических изменений в организме, проходящие самостоятельно. Они могут быть местными и общими (системными). Местные реакции включают: 1. болезненность, гиперемия, отек, инфильтрат в месте введения, не превышающее 8 см в диаметре. 2. катаральные явления верхних дыхательных путей, конъюнктивит при аэрозольной и интраназальной иммунизации; 3. клинические признаки поражения желудочно-кишечного тракта при энтеральной вакцинации. К общим несерьезным ПППИ относят: • кратковременное повышение температуры, дискомфорт; • мышечную, головную боль; • потерю аппетита; • симптомы со стороны тропных органов. Основными видами серьезных ПППИ являются: • иммунофармакологическое (токсическое) – неблагоприятное воздействие на различные системы и органы, обусловленное присутствием остатков экзо—и эндотоксинов бактерий, стимуляцией синтеза провоспалительных цитокинов и др. (например, энцефалопатии, судорожный синдром); • поствакцинальный инфекционный процесс (при введении живых вакцин); • аллергические реакции на антигены вакцин, примеси и вспомогательные компоненты (анафилактический шок, отек Квинке и др.); • местные — абсцессы, флегмоны в месте введения вакцины. Токсическое действие вакцин наиболее выражены после первого введения 3 вакцин, в то время как аллергенные свойства проявляются при повторной вакцинации. Аллергические реакции появляются преимущественно при введении химических (растворимых) вакцин. Они характеризуются появлением в участках введения вакцин гиперемии и отека, общие реакции сопровождаются лихорадкой, снижением артериального давления, возникновением сыпи, артралгии и др. Онкогенное действие, способность вакцин вызывать аутоиммунные заболевания и иммунодефициты не доказаны и носят предположительный характер. 10. КТО ДОЛЖЕН ВАКЦИНИРОВАТЬСЯ ОТ ЧУМЫ. Для этого используется- живая чумная вакцина, изготавливаемая из живых бактерий Yersinia pestis Вакцинации против чумы подлежат лица, работающие с живыми культурами возбудителя чумы и лица, временно или постоянно находящиеся на территории природного очага чумы, при осложнении эпизоотической и эпидемиологической обстановки. В случае появления каких-либо признаков заболеваний после возвращения из поездки необходимо обращаться в медицинскую организацию с обязательным указанием страны пребывания. Поствакцинальный иммунитет формируется с первых дней после вакцинации, достигает максимума к концу 1-го месяца и сохраняется на этом уровне 3–6 мес. Абсолютными противопоказаниями к вакцинации чумной вакциной являются иммунодефициты (первичные подтвержденные), ВИЧ-инфекция с обнаружением нуклеиновых кислот, злокачественные заболевания крови и новообразования. К временным противопоказаниям относят острые (инфекционные и неинфекционные) заболевания, обострение хронических заболеваний; терапию препаратами, подавляющими иммунитет 11. ПРОТИВОПОКАЗАНИЯ ДЛЯ ВАКЦИНАЦИИ БЕРЕМЕННЫХ. Вакцинация не проводится в I триместре беременности, но в случае, если эпидемическая обстановка все таки требует введения вакцины, вакцинация допустима, но введены могут быть все вакцины, кроме «живых» (противогриппозная, противостолбнячная, пневмококковая). Живые вакцины, применение которых противопоказано беременным, вводятся не ранее чем через 2 недели после родов (против клещевого энцефалита, кори, краснухи, паротита, полиомиелита, ветряной оспы и др.) Можно вводить. Вакцинацию беременных против гриппа можно проводить субъединичными вакцинами «Инфлювак», «Гриппол плюс» в II и III триместрах беременности. В случае если произошел контакт с больным полиомиелитом, требуется срочная вакцинация ИПВ. Вакцинацию против коклюша на третьем триместре беременности, между 27-й и 36-й неделями, проводят препаратом «Адасель». Возможна вакцинация против бешенства. Если существует высокий риск заражения, возможно применение вакцины против пневмококковой полисахаридной, менингококковой конъюгированной и менингококковой полисахаридной вакцин. 12.ОТ ЧЕГО ДОЛЖНЫ ВАКЦИНИРОВАТЬСЯ ПРИЕЗЖАЮЩИЕ(БЕЖЕНЦЫ)? При проведении вакцинации беженцев целесообразно начать с вакцин, защищающих от наиболее часто встречающихся инфекций. Возможно одномоментное введение нескольких вакцин в следующих комбинациях: 1-й визит: АКДС-1 + ВГВ( вирусный гепатит В) -1 (внутримышечно, в разные участки) + ОПВ-1 (прививка от полиомиелита) , БЦЖ внутрикожно (следует проводить отдельно).- вакцина против туберкулёза 2-й визит (через месяц): АКДС-2 + ОПВ-2(прививка от полиомиелита) , + ВГВ-2( вирусный гепатит В) (2 внутримышечные инъекции). 3-й визит (еще через месяц): тривакцина + АКДС-3 + ОПВ-3 (2 внутримышечные инъекции У лиц с теми или иными отклонениями от состояния здоровья может быть определение специфических антител к дифтерии и столбняку до проведения вакцинации, что определит дальнейшую тактику 13. СЫВОРОТКИ. ЧТО ЭТО? КАКИЕ БЫВАЮТ?=ГЕТЕРОЛОГИЧНЫЕ, ГОМОЛОГИЧНЫЕ. Сыворотка — медицинский препарат плазмы крови без фибриногена, содержащий готовые антитела к определённому патогену (заражающему микроорганизму). Сыворотку получают из крови заражённого данным заболеванием животного (коровы, лошади). Иммунопрофилактика путем пассивной иммунизации проводится преимущественно с помощью введения профилактических иммунных сывороток. Они бывают: Гетерологичные иммунные сыворотки- получают из крови животных, подвергнутых гипериммунизации различными микробными антигенами, очищенными от балластных веществ. Гетерологичные иммунные сыворотки используют с диагностической целью (их получают в этом случае из крови кроликов, мышей, козлов и др.) и лечебной (из крови лошадей, так как лошадиный белок наиболее близок человеческому). Преимуществом применения гетерологичных иммунных сывороток, используемых для лечения, является возможность их получения в большом количестве. Недостатком этих препаратов является возможность развития у людей анафилактических и пирогенных реакций на чужеродный белок, что требует обязательного предварительного контроля чувствительности к ним путем постановки внутрикожных проб. Гетерологичные антитоксические сыворотки используются при экстренной профилактике и лечении дифтерии, столбняка, ботулизма, бешенства Гомологичные сыворотки- получают из крови людей-доноров (используют периферическую, плацентарную и абортную кровь). Они лишены многих побочных эффектов, характерных для гетерологичных сывороток. Эти препараты применяют для профилактики и лечения вирусных гепатитов, кори, столбняка, ботулизма и др. Антибактериальные, антивирусные 14. ВАКЦИНЫ ПРОТИВ ТУБЕРКУЛЕЗА. 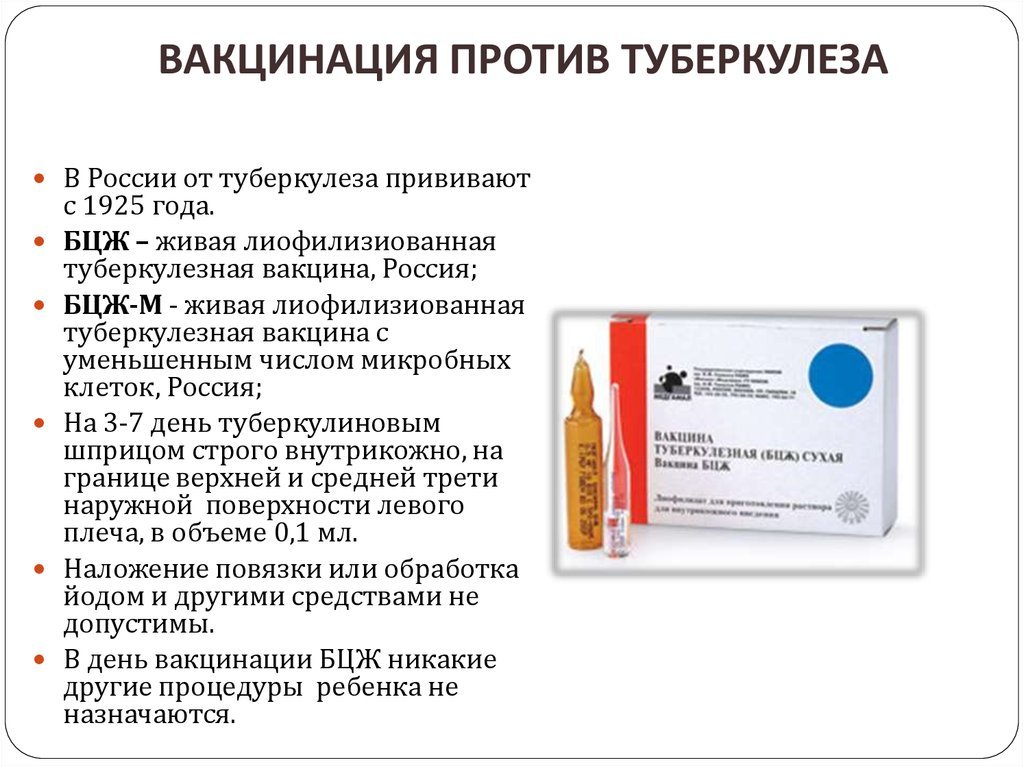 15.КТО ПОДЛЕЖИТ ВАКЦИНАЦИИ ПРОТИВ ГРИППА. Ежегодной вакцинации подлежат: -дети с 6 месяцев, учащиеся 1–11-х классов; - обучающиеся в профессиональных образовательных организациях и образовательных организациях высшего образования; - взрослые, работающие по отдельным профессиям и должностям (работники медицинских организаций и организаций, осуществляющих образовательную деятельность, организаций торговли, транспорта, коммунальной и социальной сферы); - лица, работающие вахтовым методом, сотрудники правоохранительных органов и государственных контрольных органов в пунктах пропуска через государственную границу Российской Федерации; - работники организаций социального обслуживания и многофункциональных центров; - государственные гражданские и муниципальные служащие; - беременные женщины; – взрослые старше 60 лет; - лица, подлежащие призыву на военную службу; - лица с хроническими заболеваниями, в том числе с заболеваниями легких, сердечнососудистыми заболеваниями, метаболическими нарушениями и ожирением. 16.ЭПИД,ПОКАЗАНИЯ. |
