|
Ответы на экз вопросы. 1 Рассечение ткани кожи, пжк, поверхностной фасции, собственной фасции, апоневроза, мышцы
№ 1 Рассечение ткани: кожи, ПЖК, поверхностной фасции, собственной фасции, апоневроза, мышцы.
Кожи, ПЖК, поверхностной фасции.
Инструмент – скальпель брюшистый или остроконечный.
Описание - Разрез обычно проводится слева направо «на себя», поэтому хирург и ассистент должны занять удобную позицию по отношению к операционному полю. Разрез надо начинать от наиболее удаленной точки, в противном случае кисть не будет иметь опоры и движения будут неуверенными. Скальпель укрепляют в правой руке в позиции столового ножа. Необходимо определить толщину подкожной клетчатки, взяв кожу в складку - от ее толщины будет зависеть угол наклона скальпеля.
Для того чтобы кожа не смещалась, надо зафиксировать её большим и указательным пальцами левой руки в начале разреза, и если нужно, перемещать пальцы по ходу его проведения. Для достижения равномерной глубины рассечения толстого слоя подкожной жировой клетчатки в начале разреза устанавливают скальпель под углом 90 градусов к поверхности кожи и прокалывают кожу, подкожную жировую клетчатку и поверхностную фасцию. Не извлекая скальпеля, переводят его в позицию 45 градусов и продолжают разрез на той же глубине. В конце разреза вновь устанавливают скальпель под углом 90 градусов и извлекают его из операционной раны. В случае слабо развитой клетчатки скальпель безопаснее с самого начала держать под углом 45 градусов, а затем дополнительно рассечь клетчатку в начале и конце разреза.
Собственной фасции, апоневроза.
Инструменты – скальпель, ножницы Купера, анатомические пинцеты, желобоватый зонд.
Описание – Можно рассекать фасцию по ходу волокон и поперёк волокон.
Участок фасции или апоневроза по линии будущего разреза в любом удобном месте прокалывают скальпелем, либо надсекают фасцию в нужно месте ножницами.
По ходу волокон. Рассечение фасции может быть произведено с помощью ножниц Купера. В образованное отверстие вводят сомкнутые лезвия ножниц и ими тупо отделяют глубжележащие образования. Затем под фасцию вводят одно лезвие ножниц, приподнимают им фасцию и производят рассечение.
Поперёк волокон. Рассечение фасции производят с помощью скальпеля.
При рассечении фасций и апоневрозов всегда существует опасность повреждения образований, к которым они могут тесно прилегать, например, мышц, сосудисто-нервных образований и пр. Во избежание этого фасции и апоневрозы следует рассекать на подведенном под них желобоватом зонде или замещающем его инструменте (например, на анатомическом пинцете).
В отверстие вводят желобоватый зонд по направлению будущего разреза и приподнимают на нём фасцию. По желобоватому зонду рассекают фасцию при помощи скальпеля, установив его лезвие режущей кромкой вверх и в направлении от себя.
Мышцы.
Инструменты - скальпель, анатомические пинцеты, ножницы Купера, крючки Фарабефа.
Описание – Можно рассекать мышцу по ходу волокон и поперёк волокон.
По ходу волокон. Если направление мышечных пучков совпадает с направлением разреза кожи, то надо стараться не рассекать мышцы (повреждение сосудов и нервов, образование рубцов), а тупо разъединить мышечные пучки. Для этого при помощи скальпеля в позиции писчего пера или смычка осторожно надсекают мышечную фасцию (перимизий) и двумя анатомическими пинцетами или сомкнутыми ножницами Купера растягивают мышечные пучки, а затем фиксируют их при помощи пластинчатых крючков. Если мышцы расположены в несколько слоёв, то разъединять их следует последовательно, т.к. направление мышечных пучков может не совпадать.
Поперёк волокон. При невозможности тупого разъединения мышечных пучков мышцы рассекают при помощи скальпеля.
|
№ 2 Остановка кровотечения: из ПЖК, мышцы
ПЖК. Временная остановка.
Инструменты - зубчатые острые крючки Фолькманна, хирургический пинцет, марлевые салфетки и тампоны, кровоостанавливающие зажимы Бильрота, Кохера.
Описание - Расширение краев раны производят при помощи зубчатых крючков, заводя их поочередно в рану и располагая друг против друга. Скопившуюся в ране кровь осушают марлевыми салфетками или тампонами, зажатыми в зажим Кохера (промокать, но не протирать!).
По мере осушения раны и выявления в подкожной клетчатке просветов кровоточащих сосудов (в виде увеличивающейся капли крови на срезе подкожной клетчатки) следует зажать их кровоостанавливающими зажимами, т.е. осуществить временную остановку кровотечения.
Зажимы следует устанавливать перпендикулярно к стенке операционной раны, захватывая кровоточащий сосуд и, как можно меньше, околососудистую клетчатку. Размозжение большого объема тканей может привести к их некрозу.
Как правило, хирург и ассистент накладывают зажимы на кровоточащие сосуды противоположного края операционной раны, при необходимости выворачивая его пинцетом.
ПЖК. Окончательная остановка.
Инструменты - шовный материал (кетгут или синтетические рассасывающиеся нити), ножницы Купера.
Описание - Для перевязки сосуда, фиксированного зажимом, ассистент подтягивает и поворачивает ручки зажима так, чтобы стал виден конец его губок («носик»). Хирург обводит лигатуру вокруг сосуда так, чтобы завязать узел под «носиком».
При затягивании первого (основного) узла двумя указательными или большими пальцами скользят по концам лигатуры до узла, подводя его под «носик».
Во время затягивания этого узла под «носиком» ассистент плавно раскрывает замок зажима и разводит его бранши: окончательное затягивание узла должно совпасть с удалением зажима с сосуда. Затем, не ослабляя натяжения, завязывают второй, закрепляющий узел.
При использовании синтетических нитей или кетгута следует завязать и третий узел. Концы лигатур сразу же срезают ножницами очень коротко.
Мышцы. Временная и окончательная остановка.
Инструменты - кровоостанавливающие зажимы Бильрота, иглодержатель Гегара, колющие изогнутые иглы, рассасывающийся шовный материал, ножницы Купера.
Описание - Применяется специальный прием фиксации лигатуры - прошивание.
На кровоточащий участок мышечной ткани накладывается зажим Бильрота. Придерживая зажим, хирург проводит иглу через толщу мышечной ткани как можно ближе к зажиму. Придерживая длинный конец лигатуры, освобождает ее от иглы. Ассистент захватывает кольца зажима и разворачивает его, чтобы хирургу хорошо был виден его «носик». Хирург подводит один конец лигатуры под «носик» и завязывает один узел. Затем один конец лигатуры проводится вокруг зажима со стороны колец и завязывается узел. В момент его затягивания, ассистент плавно снимает зажим, освобождая захваченную мышечную ткань.
Не ослабевая натяжения нитей, хирург завязывает фиксирующий узел и при необходимости еще один.
|
№ 3 Наложение швов: на кожу, ПЖК, поверхностную фасцию, собственную фасцию, мышцу, кишку.
Техника наложения шва на кожу, ПЖК, поверхностную фасцию, собственную фасцию, мышцу по ходу волокон – Используют двумоментное прошивание отдельными узловыми швами. Первым приёмом один край раны фиксируют пинцетом, приподнимая навстречу игле. Острие иглы ставят перпендикулярно прокалываемой поверхности на расстоянии 0,5-1,5 см от края раны и продвигают её в косом направлении вращательным движением кисти, переводя кисть из положения пронации в положение супинации. При этом нить не выводят из иглы.
Вторым приёмом на этой же глубине проводят иглу строго симметрично противоположной стенки раны, фиксируя пинцетом попеременно поверхность и иглу. Иглодержатель перемещают к острию иглы с другого края раны, захватывают иглу в месте ее выхода и выводят из тканей. Придерживая длинный конец нити, тянут иглодержатель с иглой на себя и освобождают нить из иглы. Нити обычно обрезают после наложения всех швов. Длина оставшихся концов нитей после их отсечения – 0,8-1,0 см.
На кожу, ПЖК, поверхностную фасцию.
Инструменты – иглодержатель Гегара, нитка – шов, игла режущая изогнутая, пинцет хирургический.
Описание - Соединение краев кожи и подкожной жировой клетчатки производится при помощи отдельных узловых швов с использованием нерассасывающегося шовного материала и слабо изогнутой режущей иглы. Шов должен обеспечить соединение краёв раны без образования «мертвого» пространства (остаточная полость в тканях), где может скапливаться тканевая жидкость. Это достигается точным сопоставлением слоёв раны (подкожной жировой клетчатки и кожи) и прошиванием на всю её глубину.
Расстояние между узлами - 0,5 - 1,0 см, в зависимости от толщины кожи и подкожной клетчатки (чем они толще, тем больше расстояние).
Узлы располагаются сбоку от раны (не над ней!), чтобы не нарушать адаптацию ее краев и избежать давления узла на рубцовую ткань (возможны затруднения в образовании рубца).
При завязывании узла ассистент сопоставляет края раны при помощи двух хирургических пинцетов так, чтобы края были слегка вывернуты над поверхностью кожи.
На собственную фасцию.
Инструменты – иглодержатель Гегара, пинцет анатомический, нитка – шов, игла режущая изогнутая (если толстая фасция – белая линия живота) или нитка – кетгут, игла колющая (если тонкая фасция – фасция шеи).
Описание - Соединение краев фасции производится при помощи отдельных узловых швов с использованием нерассасывающегося шовного материала и колющей либо слабо изогнутой режущей иглы (в зависимости от толщины фасции). Расстояние между узлами - 0,5 - 1,5 см.
На мышцу.
Инструменты – иглодержатель Гегара, пинцет анатомический, нитка – кетгут, игла круглая.
Описание - Если мышца разволокнена по ходу волокон – то используют отдельные узловые швы. Если поперёк волокон, то П-образные швы: мышцу прошивают на всю толщину рассеченных пучков, оба конца лигатуры выводят на один край рассеченной мышцы, перекладина «П» при этом остается на другом краю. Узел должен располагаться на расстоянии 1-2 см от края раны на поверхности мышцы.
На кишку.
При небольшом дефекте кишечной стенки (длиной до 1 см) вокруг раны накладывают однорядный кисетный шов. При этом используют нерассасывающийся шовный материал и проводят лигатуру только через серозный и мышечный слои кишечной стенки.
Придерживая стенку кишки анатомическим пинцетом, накладывают стежки длиной 0,2 см с промежутками по 0,4 см по окружности на расстоянии 0,5 см от края раны. Игла должна войти в серозную оболочку, пройти через мышечную и выйти обратно со стороны серозной. После наложения стежков по всей окружности концы нити связывают одним полуузлом, но не затягивают его.
Ассистент анатомическим пинцетом захватывает край раны и погружает его по мере затягивания узла. Затем одновременно плавно удаляют пинцет и окончательно затягивают первый узел. Его закрепляют вторым (фиксирующим) узлом.
При неудачном удалении пинцета между складками серозной оболочки могут выступать участки слизистой оболочки. В этом случае показано наложение дополнительного серозно-мышечного Z-образного шва.
При ушивании раны кишки длиной более 1 см используют обычно двухрядные швы. Если рана расположена в продольном направлении, ее нужно перевести в поперечное с помощью нитей-держалок во избежание суживания просвета. С их помощью ассистент осторожно растягивает края раны и в этом положении фиксирует до конца ушивания раны.
Первый ряд двухрядного шва — узловой или непрерывный краевой сквозной шов. Он обеспечивает герметичность, прочность, гемостаз, но будет инфицированным, так как проходит через просвет кишки. Чаще всего накладывают вворачивающий непрерывный шов по Шмидену кетгутовой нитью. Зафиксировав узлом длинную нить у угла кишечной раны, накладываютстежки через всю толщу кишечной стенки на 0,3—0,4 см от края раны попеременно со стороны слизистой оболочки каждого края раны, расстояние между стежками 0,5 см.
После ушивания раны остается один конец нити, при помощи которого надо сформировать узел и закрепить шов. Для этого при прошивании последнего стежка нить не протягивают до конца, надо оставить незатянутой последнюю петлю, по длине равную оставшемуся свободному концу нити. Сблизив обе половины петли (т. е. соединив их), их связывают простым узлом со свободным концом.
Стерильность шва обеспечивается наложением второго ряда узловых асептических перитонизирующих серозно-мышечных швов (Ламбера).
|
№ 4 Вязание швов: простого, хирургического.
Простой (3 раза захлёст). Концы нити захватывают руками, как захватывают вожжи.
При формировании первого (основного) узла сначала меняют положение концов нитей в руках - левый конец лигатуры берут в правую руку, а правый - в левую, при этом образуется перекрест нитей (нить в левой руке располагается поверх нити, фиксированной правой рукой).
Этот перекрест фиксируют между вторым и первым пальцами левой руки (второй палец сверху, перекрест прижат к основанию его ногтевой фаланги на ладонной поверхности).
Натягивают правой рукой фиксированный ею конец нити и подводят его под выступающий конец ногтевой фаланги второго пальца левой руки. Щель между нитями можно расширить средним пальцем правой руки. Далее поворотом левой руки, кивательным движением второго пальца конец нити проводят в щель. Узел затягивают.
Дня формирования простого узла второй (фиксирующий) узел завязывается аналогично первому, однако второй этап - перекладывание концов лигатур – не производится.
Хирургический (1 раз двойной захлёст, 2 раза простой). Хирургический узел отличается от простого тем, что при завязывании первого (основного) узла правый конец лигатуры дважды обвивается вокруг левого конца. При затягивании такого первого узла он более прочно фиксирован и не расслабляется перед завязыванием второго. Это самый надежный узел, но более громоздкий по сравнению с простым.
|
№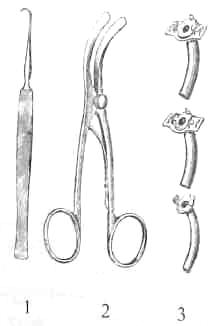 5 Собрать набор инструментов для трахеостомии, декомпрессионной трепанации черепа, костно-пластинчатой трепанации черепа, поднадкостничной резекции ребра, ампутации. 5 Собрать набор инструментов для трахеостомии, декомпрессионной трепанации черепа, костно-пластинчатой трепанации черепа, поднадкостничной резекции ребра, ампутации.
Для трахеостомии.
1. Крючок однозубый острый.
2. Расширитель трахеи
3. Трахеотомическая канюля в собранном и разобранном
виде
Для трепанации черепа.
1. Распаторы Фарабефа прямой и изогнутый
2. Коловорот с фрезами (копьевидной, конусовидной и шаровидной).
3. Проводник Поленова
4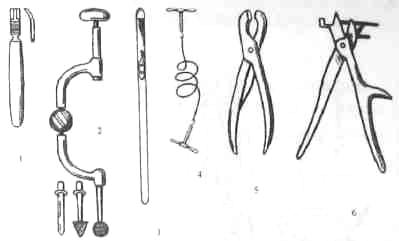 . Проволочная игла Джильи . Проволочная игла Джильи
с ручками.
5. Кусачки Люэра
6. Кусачки Дльгрена
Для поднадкостничной резекции ребра.
1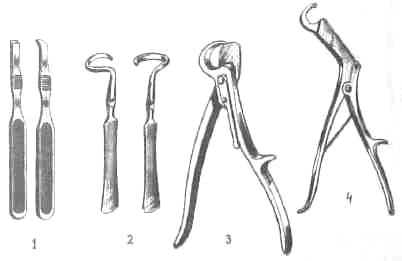 . Распаторы Фарабефа прямой . Распаторы Фарабефа прямой
и изогнутый
2. Распатор Дуайена
3. Кусачки рёберные с разъёмным
замком
4. Кусачки рёберные гильотиновые
Д ля ампутации конечности. ля ампутации конечности.
1. Ампутационные ножи
2. Распаторы Фарабефа
3. Проволочная игла Джильи с ручками.
4. Резиновый жгут
5. Пила листовая
6. Пила дуговая
7. Костодержатель Оллье
8. Кусачки Люэра
9. Кусачки Листона
10. Долото
11. Молоток
12. Linteum fissum
13. Linteum bifissum
14. Оттягивание мягких тканей
с помощью linteum bifissum
15. Ретрактор
|
№ 6 Ход операций трахеостомии, трепанации черепа, поднадкостничной резекции ребра, ампутации конечности.
Трахеостомия.
На передней стенке трахеи выкраивают круглое или овальное отверстие, в границах которого удаляют хрящи. Предварительно с поверхностей хрящей отделяют слизистую оболочку и надхрящницу. Края слизистой оболочки подшивают к краям кожной раны, благодаря чему края раневого дефекта в передней стенке трахеи прикрываются сшитыми между собой слизистой оболочкой трахеи и кожей. Трахеотомическую канюлю вставляют только на первое время. Затем она не нужна, так как через окончательно сформировавшуюся с неспадающимися краями стому больной свободно дышит.
Костно-пластическая трепанация черепа.
Подковообразный разрез мягких тканей производят с таким расчетом, чтобы основание лоскута было внизу. Тогда не пересекаются идущие радиально снизу вверх сосуды и кровоснабжение лоскута мягких тканей не нарушается. Длина основания лоскута не менее 6-7 см. После остановки кровотечения кожно-мышечно-апоневротический лоскут отворачивают книзу на марлевые салфетки и сверху прикрывают марлей, смоченной изотоническим раствором хлорида натрия или 3 % раствором перекиси водорода.
Выкраивание костно-надкостничного лоскута начинают с дугообразного рассечения надкостницы скальпелем, отступив на 1 см кнутри от краев кожного разреза. Надкостницу отслаивают от разреза в обе стороны на ширину, равную диаметру фрезы, которой затем наносят в зависимости от величины создаваемого трепанационного дефекта 5-7 отверстий с помощью ручного или электрического трепана. Сначала используется копьевидная фреза, а при появлении костных опилок, окрашенных кровью, что свидетельствует о попадании фрезы в диплоический слой кости, копьевидную фрезу заменяют конусовидной или шаровидной фрезой, чтобы не «провалиться» в полость черепа. Участки между этими отверстиями пропиливают проволочной пилой Джильи. Из одного отверстия в другое пилу проводят с помощью тонкой стальной пластинки — проводника Поленова. Распил ведут под углом 45° к плоскости операционного поля. Благодаря этому наружная поверхность лоскута кости оказывается больше внутренней: при возвращении лоскута на место он не проваливается в дефект, созданный при трепанации. Так распиливают все перемычки между отверстиями, кроме одной, лежащей сбоку или снизу по отношению к основанию лоскута мягких тканей. Эту перемычку надламывают, в результате чего весь костный лоскут остаётся связанным с неповреждёнными участками костей только надкостницей. Костный лоскут на надкостничной ножке, через которую обеспечивается его кровоснабжение, отворачивают. Далее выполняется запланированный оперативный приём. Завершая операцию, сначала зашивают твёрдую мозговую оболочку. Костный лоскут укладывают на место и фиксируют кетгутовыми швами, проведенными через надкостницу, мышцу и сухожильный шлем. Рану мягких тканей послойно зашивают.
Декопрессионная трепанация черепа.
Больной лежит на левом боку, нога на этой стороне слегка согнута в коленном и тазобедренном суставах. Подковообразный разрез кожи, подкожной клетчатки в правой височной области производят соответственно линии прикрепления височной мышцы. Лоскут отсепаровывают и отворачивают к основанию на уровне скуловой дуги (иногда делают вертикальный разрез).
В вертикальном направлении рассекают височный апоневроз, межапоневротическую жировую клетчатку и височную мышцу до надкостницы. Последнюю рассекают и отделяют распатором на площадке в 6 см. Разведя рану крючками, в центре освобожденного от надкостницы участка накладывают фрезовое отверстие крупной фрезой и затем его расширяют щипцами-кусачками. Часть трепанационного отверстия должна быть прикрыта скуловой дугой, тогда височная мышца будет препятствовать пролабированию мозгового вещества в послеоперационном периоде. Расширение этого отверстия в передненижнем направлении опасно вследствие возможности повреждения ствола a. meningea media. В случае повреждения этой артерии ее периферический конец перевязывают обшивной лигатурой, а центральный конец, если он расположен в костном канале, закрывают втиранием в канал восковой пасты.
Перед вскрытием сильно напряженной твердой мозговой оболочки производят люмбальную пункцию. Спинномозговую жидкость извлекают небольшими порциями (10—30 мл), чтобы не произошло вклинивания стволовой части мозга в большое затылочное отверстие. Твердую мозговую оболочку вскрывают крестообразным разрезом и дополнительными радиальными разрезами.
Размеры трепанационного отверстия зависят от степени повышения внутричерепного давления: чем оно выше, тем должно быть больше трепанационное отверстие, создаваемое методом краниотомии.
Операционный разрез послойно ушивают, за исключением твердой мозговой оболочки; она остается неушитой.
Резекция ребра.
Кожу, подкожную клетчатку и слои поверхностно расположенных мышц рассекают над ребром, подлежащим удалению. Для выполнения поднадкостничной резекции ребра продольно рассекают скальпелем или электроножом передний листок надкостницы. У начала и конца разреза делают две поперечные насечки.
Распатором отделяют надкостницу от передней поверхности верхнего и нижнего краев ребра. Направление движения распатора по краю ребра должно соответствовать ходу волокон прикрепляющихся к ребру межреберных мышц. Задний листок надкостницы отделяют от ребра распатором Дуайена. Освобожденное от надкостницы ребро иссекают реберными ножницами.
|
№ 7 Общий Хирургический инструментарий.
1. Для разъединения мягких тканей.
1. Скальпели или хирургические ножи
Назначение - для рассечения любых мягких тканей (кожа, подкожная клетчатка, фасции, апоневрозы, стенка кишки и пр.).
Устройство: рукоятка, шейка, лезвие (режущая кромка и обушок). Возможно съемное лезвие для одноразового использования.
По форме лезвия - остроконечные и брюшистые (с сильно выпуклым лезвием) скальпели. Брюшистый скальпель применяют для производства длинных линейных разрезов на поверхности тела, остроконечный – для глубоких разрезов и проколов.
Положение в руке:
- в позиции столового ножа, когда указательный палец упирается в обушок, для рассечения кожи, других плотных тканей, для нанесения глубоких разрезов, строго дозированных по силе нажима.
- в позиции писчего пера при проколе тканей, отделении (препарировании) тканей, при производстве коротких точных разрезов в глубине раны;
- в позиции смычка для проведения длинных поверхностных, неглубоких разрезов.
2. Ножницы хирургические
Назначение: рассечение небольших по толщине образований (апоневрозы, фасции, серозные листки, стенка сосуда и пр.) и шовного материала.
Устройство: два лезвия, переходящие в бранши с кольцами на концах, и соединяющий их винт. Концы лезвий острые или тупые, лезвия могут быть изогнуты по плоскости и под углом к оси. Чаще используют тупоконечные изогнутые по плоскости ножницы — ножницы Купера. Они не ранят ткани.
Положение в руке: ногтевая фаланга IV пальца рабочей руки находится в нижнем кольце, III палец лежит на кольце в месте его соединения с браншей, II палец упирается в винт. В кольце верхней бранши располагается ногтевая фаланга I пальца
2. Кровоостанавливающие зажимы.
Назначение: временная остановка кровотечения.
Устройство: зажим любого вида состоит из двух бранш, соединенных винтом, который делит бранши на рабочую часть (губки) и прикольцевую часть. Ступенчатый замок-кремальера около колец фиксирует зажим в определенной рабочей позиции, обеспечивает сдавление сосуда без постоянного участия рук хирурга и позволяет регулировать силу этого сдавления.
1. Зажимы Бильрота — прямые и изогнутые, с насечками на губках, но без зубчиков.
2. Зажимы Кохера — прямые и изогнутые, с насечками и зубчиками на концах губок. Используется для остановки кровотечения из плотных тканей (мышцы).
3. Зажимы типа «Москит» — прямые и изогнутые, с очень узкими и короткими губками.
3. Вспомогательные инструменты.
1. Пинцеты
Назначение: фиксация органа или тканей при работе с ними; фиксация иглы в определенный момент наложения швов.
Устройство: две пружинящие стальные пластинки, расходящиеся под углом: анатомические — с поперечными насечками на концах, хирургические — с острыми зубчиками.
При операциях на мягких тканях, сосудах, кишечнике употребляют анатомические пинцеты, для захватывания более плотных тканей (апоневроз, сухожилие, края кожи) — хирургические.
Положение в руке: пинцет захватывают, как правило, левой рукой в средней части пластинок, где имеются площадки с рифлением, чтобы регулировать силу сдавления пружины и прочно фиксировать ткани. Правильное положение пинцета в руке — положение писчего пера.
2. Крючки пластинчатые (Фарабефа)
Назначение: разведение краев глубокой раны вблизи крупных сосудов или отведение объемных образований (например, мышечных пучков).
Устройство: пластина, имеющая сглаженные тупые края и изогнутая в виде двух русских букв «Г», соединенных длинными частями.
Положение в руке: обычно ассистент захватывает крючки за длинную перекладину буквы «Г» в кулаки, короткие перекладины вводит в рану, располагая их друг против друга симметрично под прямым углом к краю раны. Тяга при разведении краев раны должна быть равномерной, чтобы не сместить ее направление.
3. Крючки зубчатые (тупые и острые) Фолькманна
Назначение: острые крючки используют только для оттягивания и фиксации кожи и подкожной клетчатки; тупые — для отведения отдельных анатомических образований в глубине раны (сосуды, сухожилия и пр.).
Устройство: хирургический инструмент в виде вилки, зубцы которой (острые или тупые) плавно изогнуты под углом более 90°, а ручка снабжена кольцом для пальца.
Положение в руке: ручку крючка захватывают в кулак, II палец вводят в кольцо для более прочной фиксации инструмента в руке.
4. Зонд желобоватый
Назначение: используется для предохранения от повреждений скальпелем глубжерасположенных тканей при рассечении пластинчатых анатомических образований (фасция, апоневроз и др.), а также для ревизии ран.
Устройство: металлическая полоска с желобом и отупленными краями, переходящая в расширенную пластинку.
Положение в руке: зонд фиксируют за пластинку между I и II пальцами вспомогательной руки хирурга.
5. Лигатурная игла Дешана
Назначение: проведение лигатур под кровеносный сосуд и другие анатомические образования.
Устройство: изогнутая тупая игла, имеющая отверстие на конце и длинную ручку.
Положение в руке: ручку инструмента берут в кулак. Лигатуру вводят в отверстие, как нитку в швейную иглу. Недостатками иглы являются отсутствие механического ушка и трудность вдевания нити, поэтому при работе с иглой Дешана лигатура должна быть вставлена в ушко заранее.
6. Корнцанг (прямой и изогнутый)
Назначение: инструмент используется для подачи стерильных предметов в операционной и перевязочной нестерильными руками (корнцанг помещают в дезинфицирующий раствор со стороны губок; бранши и кольца остаются нестерильными). Корнцанг можно использовать в ходе хирургической операции, если необходимо пройти через ткани тупо (например, при вскрытии флегмон и абсцессов). Также используют при дренировании клетчаточных пространств.
Устройство: длинные бранши с кольцами, широкие массивные губки в виде олив и замок-кремальера. Корнцанг может быть прямым и изогнутым.
Положение в руке: положение аналогично положению ножниц, только изогнутые концы инструмента направляются вниз (при подаче материалов).
7. Зажим Микулича – используют для фиксации салфеток при полостных операциях.
4. Для соединения тканей
1. Иглодержатели Гегара
Назначение: фиксация иглы для удобства наложения швов и исключения прикосновения пальцев к тканям.
Устройство: близки по конструкции к кровоостанавливающим зажимам, но имеют более массивные и короткие губки, на поверхности которых нанесены мелкие перекрещивающиеся нарезки для увеличения трения между иглой и губками и прочной фиксации иглы.
Положение в руке: Иглодержатель захватывают в кулак вместе с длинным концом лигатуры (если хирург работает с ассистентом, длинный конец лигатуры захватывает ассистент), II палец располагают вдоль бранш инструмента и фиксируют на винте или бранше. I палец при этом находится вверху. В другой руке хирург держит пинцет (хирургический — для кожи, анатомический — для других тканей), фиксируя прошиваемые ткани или придерживая иглу.
2. Хирургические иглы
Устройство: По форме сечения различаются иглы круглые — колющие, и трехгранные — режущие. Иглы различают также по длине и степени изгиба.
Режущие трехгранные хирургические иглы с кривизной различного радиуса кривизны применяются для прошивания относительно плотных тканей (кожа, фасция, мышца, апоневроз); колющие иглы, с круглым сечением, — для соединения стенок полых органов и паренхиматозных органов.
3. Шовный материал.
Все шовные материалы делятся на рассасывающиеся (кетгут) и нерассасывающиеся, по происхождению — на натуральные и искусственные, по структуре нити — на мононити (однородная структура) и полинити (в сечении состоящие из множества нитей — крученые, плетеные, с покрытием полимерным материалом или без него).
|
|
| |
|
|
 Скачать 148 Kb.
Скачать 148 Kb.