Задача коронавирус грипп. Задача коронавирус+грипп. 1. Ваш предполагаемый диагноз
 Скачать 39.3 Kb. Скачать 39.3 Kb.
|
|
23 января на прием обратился мужчина 69 лет с жалобами на повышение температуры тела до 39 градусов, сухой кашель, слабость, боли в мышцах. Обратился в больницу сразу же, как появились симптомы. Со слов пациента хронических заболеваний не имеет. Находился в рабочей командировке в городе Ухань с 18 декабря 2019 года по 22 января 2020 года, и сразу по приезде домой у него развились симптомы. 1. Ваш предполагаемый диагноз? 2. Какие анализы необходимо взять? 3. Характерная КТ-картина коронавирусной инфекции 1. Предполагаемый диагноз на основании клинической картины и эпид анамнеза: коронавирусная инфекция. 2. Необходимо взять ОАК, ПЦР, КТ. 3. Первичным КТ-паттерном COVID-19 является картина инфильтрации отдельных вторичных легочных долек по типу «матового стекла» (симптом «сухого листа») с последующим уменьшением объема поражения при благоприятном развитии событий либо их нарастании, присоединении КТ-картины «булыжной мостовой» и появлении в зоне «матового стекла» альвеолярной инфильтрации при неблагоприятном варианте течения заболевания. Характерно расположение изменений в задних субплевральных и перибронхиальных отделах. Полости, узловые образования, плевральные и перикардиальные выпоты и лимфаденопатия при COVID-19 отсутствует. Продолжение: ОАК: лейкоциты 5,70 × 109 клеток / л (референсный диапазон 3,5–9,5 × 109 клеток / л), лимфоциты - 2,18 × 109 клеток / л (референсный диапазон 1,1–3,2 × 109 клеток / л). КТ грудной клетки выявила образование матового стекла в правой нижней доле легких. 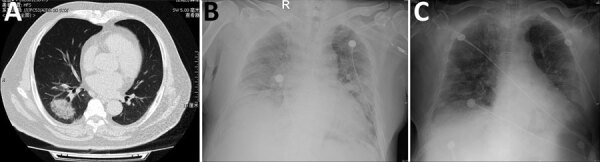 В связи с особенностями эпидемиологического анамнеза пациента он был изолирован с подозрением на коронавирусную инфекцию (COVID-19). Полученный образец мазка из носоглотки показал отрицательный результат через 8 часов. Мазок был взят повторно, для проведения дифференциальной диагностики были так же взяты мазки на респираторно-синтициальную инфекцию, гриппы А и В. Образец был отрицательным на SARS-CoV-2, но положительным на грипп A. 1. Каков Ваш диагноз? 2. Какое лечение необходимо назначить пациенту? 3. Дифференциальная диагностика гриппа и коронавирусной инфекции. 4. Динамика показателей лейкоцитов в общем анализе крови при длительном течении вирусной инфекции. 1. Диагноз: Грипп А. 2. Лечение: Осельтамивир 75 мг 2 раза в день в течение 5 дней. 3. Инкубационный период гриппа от нескольких часов до 1,5 дней, тогда как длительность инкубационного периода COVID-19 может колебаться от 1 до 14 дней, однако в среднем составляет 5 дней. При гриппе заболевание начинается остро, при COVID-19, как правило, выраженность симптоматики нарастает постепенно. Как при COVID-19, так и при гриппе может отмечаться высокая лихорадка, кашель, слабость. При этом при гриппе одышка и затрудненное дыхание отмечаются значительно реже, чем при COVID-19. При гриппе ведущий синдром: катаральный, при COVID-19: дыхательной недостаточности. Кашель при гриппе: сухой, мучительный, надсадный, с болями за грудиной. При коронавирусной инфекции: сухой, умеренно выраженный. 4  . Лимфоцитоз сменяется лимфопенией. . Лимфоцитоз сменяется лимфопенией.Продолжение: 30 января пациент вернулся в больницу с жалобами на стойкую лихорадку и усиление одышки. Стандартные анализы крови показали количество лейкоцитов 8,23 × 109 клеток / л и количество лимфоцитов 0,77 × 109 клеток / л. Физикально: ЧДД 30 вдохов / мин, сатурация - 83%, индекс оксигенации (РаО2 / FiО2) < 200 Рентгенограмма грудной клетки показала диффузные экссудативные тени в двусторонних легких, что указывает на острый респираторный дистресс-синдром. 1. Какова Ваша тактика? 2. Показания к интубации пациента. 1. Интубация пациента. 2. Показания для перевода пациента на инвазивную вентиляцию легких: 1. SpO2 ˂90%,сопровождающейсягиперкапнией рСО2 > 50 mmHg и/или клиническими признаками дыхательной недостаточности при НИВЛ 2. Выраженные признаки дыхательной недостаточности: увеличение работы дыхания на фоне SpO2 ˂90%, сопровождающейся: - пациент дышит ртом, расширение носовых ноздрей, диафорез - тахипноэ >30 в минуту - участие в акте дыхании вспомогательной мускулатуры, втягивание межреберных промежутков, уступчивых мест грудной клетки вне зависимости от частоты дыхания 3. Нарушение сознания: ажитация, сонливость, заторможенность (как проявления гипоксической энцефалопатии) 4. Исходно низкое значение индекса оксигенации. Индекс оксигенации ≤ 200 мм рт. ст. (с PEEP ≥5 см. вод. ст., либо без НИВЛ) 5. Наличие исходного или развитие в период НИВЛ декомпенсированного метаболического ацидоза или респираторного алкалоза на фоне клинических проявлений дыхательной недостаточности. Продолжение: Пациенту провели интубацию в связи с тяжелой гипоксемией из-за тяжелой формы пневмонии, вызванной гриппом А. Перед этим у пациента был взят еще один мазок на SARS-CoV-2, который оказался отрицательным. Учитывая его клинические особенности и особенности эпидемиологического анамнеза, был взят четвертый мазок образца мокроты на SARS-CoV-2, который также оказался отрицательным. Четыре для спустя показатели оксигенации и рентгенограммы грудной клетки улучшились.  1. Какие предположения о дальнейшей тактике? 1. Бронхоскопия с БАЛ. Была выполнена бронхоскопия и получена жидкость бронхоальвеолярного лаважа для выявления потенциальных патогенов. 5 февраля ПЦР показал положительный результат на КВИ в образце лаважа. Однако мазок из носоглотки оставался отрицательным. На следующий день пациент был переведен в специализированную больницу для дальнейшей интенсивной терапии. Окончательный диагноз: U07.1Коронавирусная инфекция COVID-19 тяжелой степени тяжести. Подтвержденный случай (ПЦР РНК SARSCoV-2 БАЛ от 03.02.2020), острое течение. COVID-19 ассоциированная пневмония. КТ-2 (45%). Сопутствующее заболевание: грипп А. |
