9.6. Диспансеризация детей с врожденными пороками развития лица.. 9 Диспансеризация детей с врожденными пороками развития лица
 Скачать 108.5 Kb. Скачать 108.5 Kb.
|
|
9.6. Диспансеризация детей с врожденными пороками развития лица Врожденные пороки развития ЧЛО — это остановка развития (недоразвитие) или отклонение от нормального формирования тех или иных анатомических образований, органов или систем. В зависимости от этого патология бывает разной степени выраженности — от трудно выявляемых аномалий, подчас трактуемых как вариации кари-отипа, до тяжелейших пороков развития, не совместимых с жизнью. Формирование лицевого отдела эмбриона заканчивается в основном к 10—12-й неделе внутриутробного развития, следовательно, и формирование патологических изменений возможно только в этом периоде. К образованию пороков развития приводят многочисленные факторы генетического и тератогенного генеза. Многообразие этой группы заболеваний, общим для которых является генез, обусловливает значительные трудности в организации и проведении диспансерных мероприятий. Многие больные с системной патологией наблюдаются у различных специалистов, и очередность оказания им помощи зависит от степени тех или иных функциональных нарушений. Роль детского стоматолога при этом часто заключается в выявлении заболевания, наиболее яркие симптомы которого определяются в ЧЛО. Необходимо знание номенклатуры заболеваний, подлежащих учету стоматологом, сроков оперативных вмешательств, структуры специализированной службы, где больному может быть оказана специализированная помощь. В настоящее время наиболее квалифицированно и полно разработаны вопросы диспансерной помощи больным с врожденной расщелиной губы и неба, частота которой колеблется от 1:500 до 1:1000 новорожденных. Питание ребенка с расщелиной губы и/или неба нарушено. Возможность сосать грудь матери сохраняется лишь при неполной расщелине верхней губы или неполной расщелине твердого или мягкого неба. Задача детского стоматолога — показать персоналу родильного дома и матери приемы кормления ребенка. По возможности следует использовать с первого дня его жизни методику раннего ортодонтического лечения путем разобщения полостей рта и носа стандартным ортодонтическим аппаратом. В некоторых родильных домах ребенка, родившегося с расщелиной, начинают кормить через зонд. Это неправильно. Кормить ребенка надо через мягкую соску с достаточно большим отверстием или с ложечки. Мягкая соска, заполняя расщелину, помогает создать достаточную герметичность в полости рта. Важным условием правильного кормления и профилактики аспирации жидкой пищи в дыхательные пути является положение ребенка при кормлении. Оно должно быть полувертикальным. Следует рекомендовать матери максимально долгий срок сохранять молоко для сцеживания и кормления ребенка даже при смешанном вскармливании. Для ослабленных, поставленных в необычные условия детей, родившихся с пороком, это особенно важно. Кроме того, с возрастом у ребенка вырабатываются механизмы адаптации и возможность аспирации и асфиксии уменьшается. Деформации всех отделов носа, носовой перегородки, сужение челюсти и высокое стояние небных пластин служат причинами значительного сужения носовой полости. Этому же способствует выраженная гипертрофия носовых раковин, которая формируется вследствие раздражения слизистой оболочки пищей, холодным воздухом, языком. Нарушениями нормальной функции носа объясняются частые риниты, евстахеиты, средние отиты и заболевания пазух. Нередко выявляется снижение слуха как следствие перенесенных хронических отитов. Хронические фарингиты и тонзиллиты у детей с расщелиной губы и неба диагностируются чаще, чем у здоровых детей. У многих детей выражены аденоидные вегетации. Все это требует обязательного диспансерного наблюдения со стороны педиатра, оториноларинголога, методиста по лечебной физкультуре с первых дней жизни ребенка и должно продолжаться после хирургического лечения. Деформации зубочелюстной системы всегда сопутствуют расщелине губы и неба и могут иметь различную степень выраженности. Чаще всего наблюдаются сужение верхней челюсти, мезиальная окклюзия, другие аномалии прикуса и положения отдельных зубов или их групп, поэтому в комплекс лечебных мероприятий необходимо включать ортодонтическое лечение. Задача ортодонтического лечения — нормализация взаимоположения отдельных зубов и зубных дуг верхней и нижней челюстей. Одно из самых тяжелых функциональных проявлений врожденной расщелины губы и/или неба — нарушение речи. Сложный комплекс анатомических нарушений — сама расщелина, укорочение неба, расширенное глоточное кольцо, изменения в носоглотке, отсутствие небно-глоточного смыкания, деформация прикуса — ведет к нарушениям звукообразования. У детей с врожденной расщелиной неба речь невнятна, с гнусавым оттенком, нарушены звукопроизношение, речевое дыхание, работа мимической мускулатуры, фонематический слух. В этих случаях лечение у логопеда —, необходимый этап комплексной терапии. Занятия с логопедом подразделяются на два периода: дооперационный (с начала развития речи до устранения анатомических нарушений оперативным методом) и послеоперационный. Направленность занятий в эти периоды различна. В первом периоде задача логопеда состоит в постановке диафрагмального дыхания, тренировке ротового выдоха, гимнастике речевых органов. Дооперационные занятия в период физиологического развития речи наиболее ценны еще и потому, что дают возможность улучшить двигательную функцию языка, губ, фрагментов мягкого неба, задней стенки глотки. Послеоперационный курс обучения начинают с 8—10-го дня после операции. В него входят массаж и миогимнастика неба, закрепление навыков правильной речи, постановка отдельных звуков, снятие гнусавости, восстановление фонематического слуха. После операции постановка речи занимает 2— 4 мес в зависимости от вида расщелины, эффективности дооперационной логотерапии, результатов операции, ортодонтического лечения и способностей ребенка, а также старания и дисциплины родителей по выполнению указаний логопеда. Около 1/3больных с расщелинами лица имеют те или иные нервно-психические расстройства. У этих детей отмечается задержка психического, психоречевого развития, в связи с этим в центре диспансеризации они должны находиться под наблюдением невропатолога, психоневролога, медицинского психолога. Постоянное наблюдение за психическим развитием ребенка, своевременные рекомендации матери могут предотвратить дальнейшие нарушения. С такими детьми должны также работать педиатр, медицинский генетик, психолог, педагог, физиотерапевт, врач функциональной диагностики и др. В последние годы лечение больных с пороками развития лица проводят по принципу комплексной помощи в консультативно-методических центрах диспансеризации. Территориальный центр диспансеризации — важнейшее звено, деятельность которого направлена на своевременное выявление и лечение детей с врожденными пороками развития ЧЛО. Такие центры осуществляют наблюдение за детьми до 18 лет включительно. Деятельность центра диспансеризации определяется законодательством РФ и территориальными органами здравоохранения (схема 9.8). Основные задачи территориального центра диспансеризации: • выявление и ведение учета детей с наследственной и врожденной патологией ЧЛО на основании эпидемиологического обследования территории; • постановка первичного диагноза; • организация комплексного лечения больных; • мониторинг детей с данным пороком (первичный и на этапах реабилитации); • МКГ; • внедрение новых методов диагностики и лечения; • повышение квалификации врачей и среднего медицинского персонала; • медицинская, психолого-педагогическая, юридическая и социальная реабилитация детей. Территориальный центр диспансеризации тесно взаимодействует с Федеральным центром по лечению детей с наследственной и врожденной патологией ЧЛО: • направляет в него детей со сложной патологией; • контролирует исполнение рекомендаций, данных больному; • своевременно представляет статистические сведения. Схема 9.8. Модель взаимодействия территориального Центра диспансеризации детей с врожденными пороками развития ЧЛО и различных структур 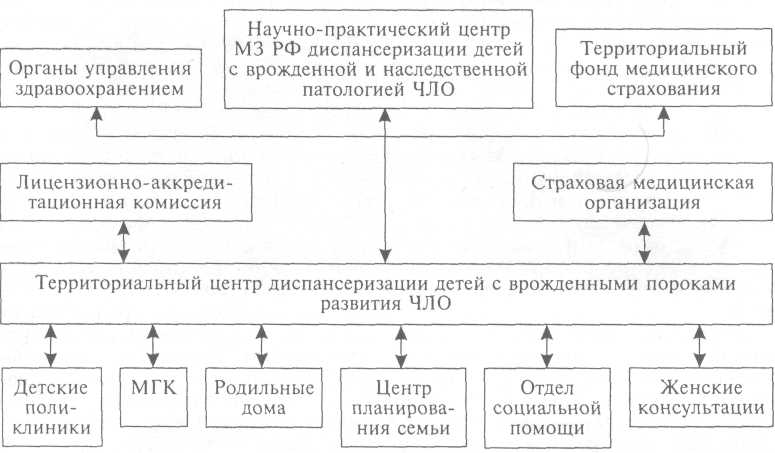 На диспансерный учет с организацией всех видов комплексного лечения должны быть поставлены дети с рождения до полной реабилитации, которая может завершиться в разные возрастные периоды до 18 лет. В диспансерную группу должны быть включены дети с: 1) врожденной расщелиной губы и/или неба; 2) синдромами ЧЛО; 3) тканевыми пороками развития (сосудистые новообразования, лимфангиомы, нейрофиброматоз и др.); 4) врожденными кистами и свищами, дермоидными кистами; 5) другими (неклассифицированными) врожденными пороками развития ЧЛО. Диспансеризация детей с врожденными пороками лица и челюстей строится на эффективном сочетании профилактических и лечебных мероприятий, проводимых в период роста ребенка. Работа всех специалистов должна быть организована в одном специализированном лечебном учреждении и проводиться как единое целое. Задачи комплексного лечения детей с расщелиной верхней губы и неба: своевременное устранение хирургическим путем основных анатомических нарушений, связанных с наличием расщелины; ортодонтическое исправление имеющихся деформаций и предотвращение развития вторичных деформаций челюстей; постановка у ребенка правильной речи путем тренировки внешнего дыхания и развития правильной речевой артикуляции; обеспечение нормального общего физического развития ребенка в целом (своевременная стоматологическая и оториноларингологическая санация, общеукрепляющее лечение и др.). Ортодонтическое лечение показано с рождения как предоперационное мероприятие. Предоперационное ортодонтическое лечение создает благоприятные условия для пластики верхней губы и неба. При тяжелых формах расщелины неба раннее вмешательство ортодонта позволяет контролировать и стимулировать развитие верхней челюсти, обеспечивая гармонию размера и взаимоотношения зубных дуг в ранних стадиях роста челюстей. Ортодонтическое лечение, проводимое до пластики неба, возобновляется после операции и заканчивается длительным периодом ретенции. Детям со значительными деформациями челюстей рекомендуется ношение ретенционных аппаратов во время и после пластики неба. Постановка речи логопедом. Тренировку речи начинают в раннем возрасте (1—2 года) до появления осознанной речи, пока еще не установились патологические навыки, обусловленные наличием расщелины неба. Занятия заключаются в подборе игр и упражнений, укрепляющих дыхательную систему и приучающих детей глубоко дышать. В период формирования речи, начиная с 4—5 лет, логопед занимается с ребенком непосредственно, приучая его к сознательным речевым движениям. Лечение заключается в тренировке речевого выдоха, физическом развитии органов речи и выработке правильной речевой артикуляции. Систематически проводимая дооперационная речевая терапия позволяет добиться больших успехов у больных с любой формой расщелины. Таким детям после операции необходимо закрепление приобретенных речевых навыков, что сокращает длительность обучения. Психоневролог исключает врожденное поражение ЦНС и следит за степенью умственного развития ребенка. Дети с врожденной расщелиной неба должны регулярно проходить стоматологическую и оториноларингологическую санацию. За общим физическим развитием детей систематически наблюдает педиатр. МГК семьи — единственный метод профилактики врожденной патологии. Цель такого консультирования — предупреждение рождения больного ребенка, а при наличии одного ребенка с врожденным пороком развития — повторного рождения такого же ребенка. Задача медицинского генетика — определить тип врожденной патологии (наследственное или ненаследственное заболевание, наследственное предрасположение). Эта задача решается с помощью различных методов клинической генетики — собирания генетического анамнеза, составления родословных схем с последующим клинико-генеалогическим анализом родословных, клинико-статистического анализа генетических данных, близнецового метода, биохимических исследований; УЗИ плода и др. Степень риска зависит от получаемых данных или их сочетаний. Так, при наследственных предрасположениях к расщелине неба степень риска составляет 50 %. При полигенных мультифакториальных пороках развития очень сложно определить тип наследования патологии, необходима высокая квалификация стоматолога-генетика. Для каждой группы врожденных пороков развития имеется программа реабилитации, рассчитанная на весь период детского возраста. Обеспечение больного всем комплексом реабилитационных мероприятий в первые 5—6 лет жизни позволяет получить положительный результат лечения у всех детей с расщелиной губы и/или неба, создать равные возможности в развитии ребенка (рис. 9.9; 9.10). Принцип построения действий в условиях специализированной помощи детям с врожденными пороками должен быть неотложным, последовательным, периодическим, этапным и обязательно комплексным (табл. 9.1; 9.2). Целесообразно, чтобы штат специализированного центра был по возможности полным и постоянным, так как только специалисты, занимающиеся проблемами развития, лечения, медицинской и социальной реабилитации таких детей, могут оказать высококвалифицированную помощь пациентам и их семьям. Таблица 9.1. Схема оказания лечебно-профилактической помощи детям с расщелинами верхней губы и/или неба
Таблица 9.2. Диспансерное наблюдение и комплексное лечение детей с врожденными расщелинами губы и неба
| ||||||||||||||||||||||||||||||||||||||||||||||||||||
