ППЛ3. пропедевтическая педиатрия Л3. Анатомофизиологические особенности и семиотика поражений системы крови у детей
 Скачать 0.79 Mb. Скачать 0.79 Mb.
|
|
Тема лекции  Анатомо-физиологические особенности и семиотика поражений системы крови у детей План лекции План лекции: 1. Анатомо-физиологические особенности системы крови у детей. 2. Особенности эритроцитарной системы. 3. Особенности системы лейкоцитов. 4. Особенности тромбоцитарной системы. 5. Типы кровоточивости. 6. Клинико-гематологическая характеристика анемий. 7. Лейкозы у детей. Система крови Приблизительно к концу 3-й неделе гестации в кровяных островках желточного мешка и хорионе образуются первые клетки крови – мегалобласты. С 6-й недели гестации основным органом кроветворения становится печень, причем максимума кроветворения функция печени достигает на 5 месяце внутриутробного развития, а затем постепенно угасает к рождению. С 3 месяца внутриутробного развития кроветворение начинает также происходить в селезенке и прекращается к 5 месяцу внутриутробного развития. Костный мозг закладывается в конце 3 месяца эмбрионального развития. И с 4 месяца начинается костномозговое кроветворение. В течении внутриутробного развития у плода имеется несколько видов гемоглобина. Вначале (на 9-12 неделе) в мегалобластах находится примитивный гемоглобин (Hb P), который заменяется фетальным гемоглобином (Hb F). Примитивный и фетальный гемоглобин имеет большее сродство к кислороду. С 3 недели гестации начинается синтез гемоглобина взрослого (Hb A). К рождению фетальный гемоглобин составляет приблизительно 60 %, а взрослый – 40 % всего гемоглобина эритроцитов периферической крови. Сразу после рождения содержание гемоглобина в периферической крови высокое и составляет около 210 г/л (колебания 150-240 г/л). Затем содержание гемоглобина снижается и у части здоровых детей возникает так называемая физиологическая анемия. В этот период (2-4 месяца) содержание гемоглобина в крови может снижаться до 95 г/л. Затем содержание гемоглобина повышается и после года 1 года составляет более 110-115 г/л. Цветовой показатель характеризует содержание гемоглобина в эритроцитах. Если ЦП составляет 0,85 – 1,1, такое состояние называется нормохромия, более чем 1,1 – гиперхромия, менее 0,8 – гипохромия. У новорожденных детей отмечается гиперхромия (1,1- 1,2). Эритроцитарная система Так как во внутриутробном периоде ребенок развивается в условиях относительной гипоксии, уровень эритроцитов в это время высокий и сразу после рождения составляет 4,0 – 7,2 Т/л. После рождения уровень эритроцитов снижается, достигая 3,1 Т/л в период физиологической анемии. Затем уровень эритроцитов повышается и после 1 года составляет более 4,0 Т/л. Кровь новорожденных содержит много молодых, незрелых форм эритроцитов. Так, количество ретикулоцитов – предшественников эритроцитов – может составлять до 4 % (или до 40 ‰) от общего количества эритроцитов у новорожденных сразу после рождения. Затем количество ретикулоцитов снижается и составляет 0,5 – 1 % или 5 – 10 ‰. Скорость оседания эритроцитов (СОЭ) у новорожденных детей снижена и составляет около 2-3 мм/час. На первом году жизни СОЭ составляет около 6-7 мм/час, после 1 года – 5-10 мм/час. 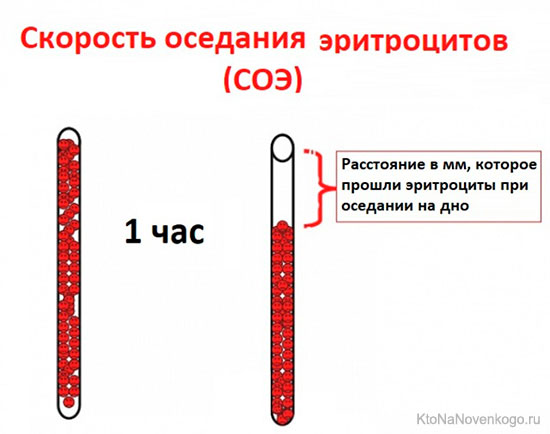 Размеры эритроцитов Количественное соотношение эритроцитов различных диаметров выражается графически в виде эритроцитометрической кривой (Ляпунова-Прайса-Джонса). 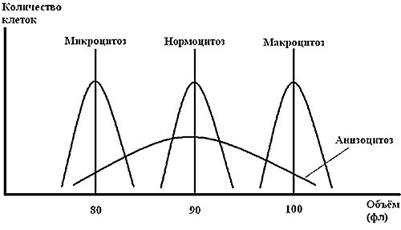 В норме эта кривая выглядит как парабола. Сразу после рождения эритроциты имеют большие размеры (макроцитоз) – диаметр достигает 8,8 – 9 мкм. У детей старшего возраста диаметр эритроцитов составляет 7,2 мкм. У новорожденных детей отмечается сдвиг эритроцитометрической кривой вправо (в сторону макроцитоза). Лейкоцитарная системаКоличество лейкоцитов сразу после рождения относительно велико и составляет 11-18 Г/л. Затем количество лейкоцитов снижается и после 1 года составляет 5–10 Г/л. Лейкоцитарная формула – это соотношение различных форм лейкоцитов. Наиболее часто рассматривается соотношение нейтрофилов и лейкоцитов. Сразу после рождения преобладают нейтрофилы (55-65 %) по сравнению с лимфоцитами (30-35 %). Затем количество нейтрофилов снижается, а количество лимфоцитов увеличивается и количество этих клеток становится приблизительно одинаковое (40-45 %) на пятый день жизни. Это называется первый физиологический перекрест.  В возрасте 1-2 месяца количество этих клеток стабилизируется, а после 1 года отмечается постепенное снижение количества нейтрофилов и увеличение количества лимфоцитов. К возрасту 4-5 лет количество этих клеток опять выравнивается – второй физиологический перекрест. Затем количество нейтрофилов увеличивается, а количество лимфоцитов снижается и стабилизируется. Оценивается также соотношение различных форм нейтрофилов, циркулирующих в периферической крови. У новорожденных детей наблюдается большое количество молодых клеток – палочкоядерных и метамиелоцитов, что называется сдвигом лейкоцитарной формулы влево. 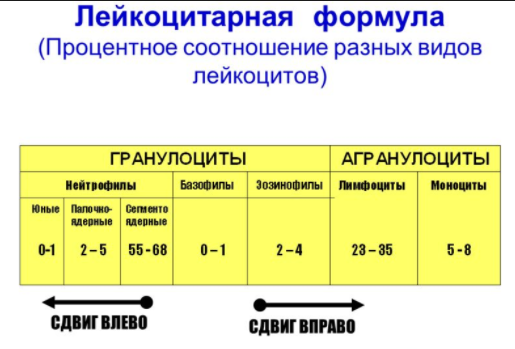 Система гемостаза Тромбоцитарное звено Тромбоциты или кровяные пластинки образуются из мегакариоцитов путем отшнуровывания частиц протоплазмы. Из одного мегакариоцита образуется 3000 – 4000 тромбоцитов. Тромбоциты не содержат ядра, однако обладают подвижностью, антигенной и ферментативной активностью. 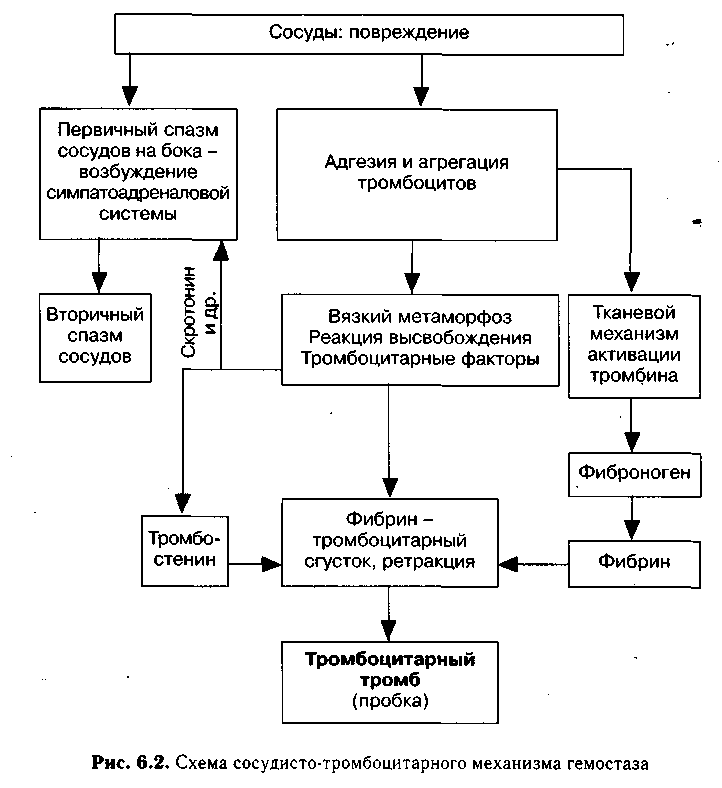 Число тромбоцитов во все периоды детства постоянное - 150-300 х109/л. В периоде новорожденности снижена их функциональная активность. Сосудистое звено гемостаза: У новорождённых в сосудах слабо выражены аргирофильные волокна Сосуды более ломкие, повышена их проницаемость, снижена сократительная способность прекапилляров Обеспечение высокого уровня обмена веществ в первые дни жизни К концу периода новорождённости механическая резистентность сосудов достигает показателей, характерных для взрослых. Плазменное звено гемостаза: К моменту рождения снижена активность витамин К-зависимых факторов свертывания: II – протромбин VII – проконвертин IX – антигемофильный глобулин В X – фактор Стюарта XI и XII - факторы контакта Максимальное снижение отмечается к 3 дню, может развиться геморрагическая болезнь новорожденных. Их восстановление происходит за счет повышения белковосинтетической функции печени и поступления витамина К с молоком матери. Особенности противосвертывающей системы: В первые 10 дней сохраняется высокий уровень гепарина, повышена фибринолитическая активность крови. Уровень плазминогена значительно снижен, стабилизируется лишь к 3 – 6 месяцам. Предупреждение тромбозов при повреждении тканей во время родов. К году все показатели свертывающей и противосвертывающей систем приближаются к значениям, характерным для взрослых. Тесты первичного гемостаза Проба на резистентность капиллярной стенки (жгута или манжеточная или Кончаловского–Румпель–Лееде, щипка, баночная, уколочная, молоточковая). 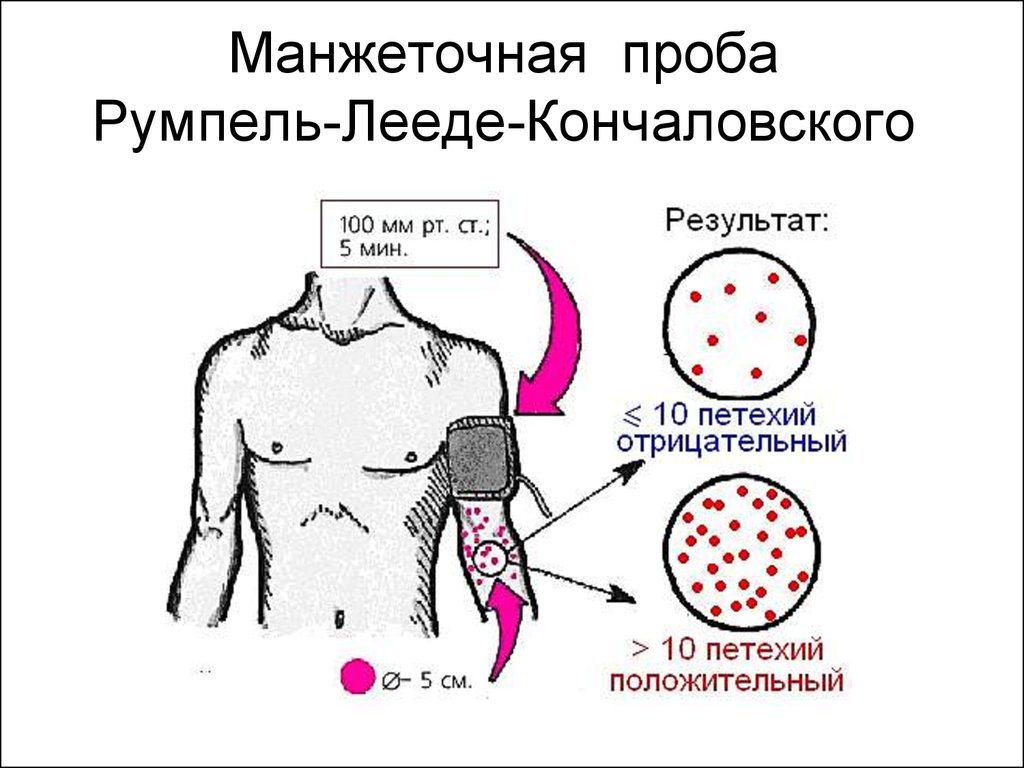 Количество тромбоцитов Длительность кровотечения по Дьюку (Дуке) – в норме – 2-4 мин Ретракция кровяного сгустка – в норме 20-24 часа. Ретракция – это активное сокращение сгустка крови или плазмы, которое сопровождается выделением сыворотки.  Типы кровоточивости Гематомный тип. В этих случаях кровоточивости преобладают обширные, массивные, глубокие, очень болезненные межмышечные гематомы и гемартрозы. Характерен для наследственной коагулопатии и прежде всего для гемофилии А и В. 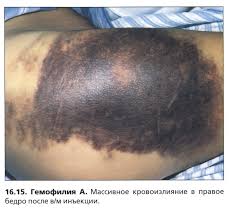 Петехиально-пятнистый тип кровоточивости. На кожу спонтанно или после небольших травм появляются мелкоточечные кровоизлияния (петехии) и более крупные экхимозы («синяки»). Такой тип кровоточивости свидетельствует прежде всего о патологии тромбоцитарного звена гемостаза и свойствен тромбоцитопенической пурпуре, тромбостении Гланцманна (Гланцманна-Негеля болезнь) и другим тромбоцитопатиям, в том числе симптоматическим (гиперспленизм, лейкоз, СКВ и др). 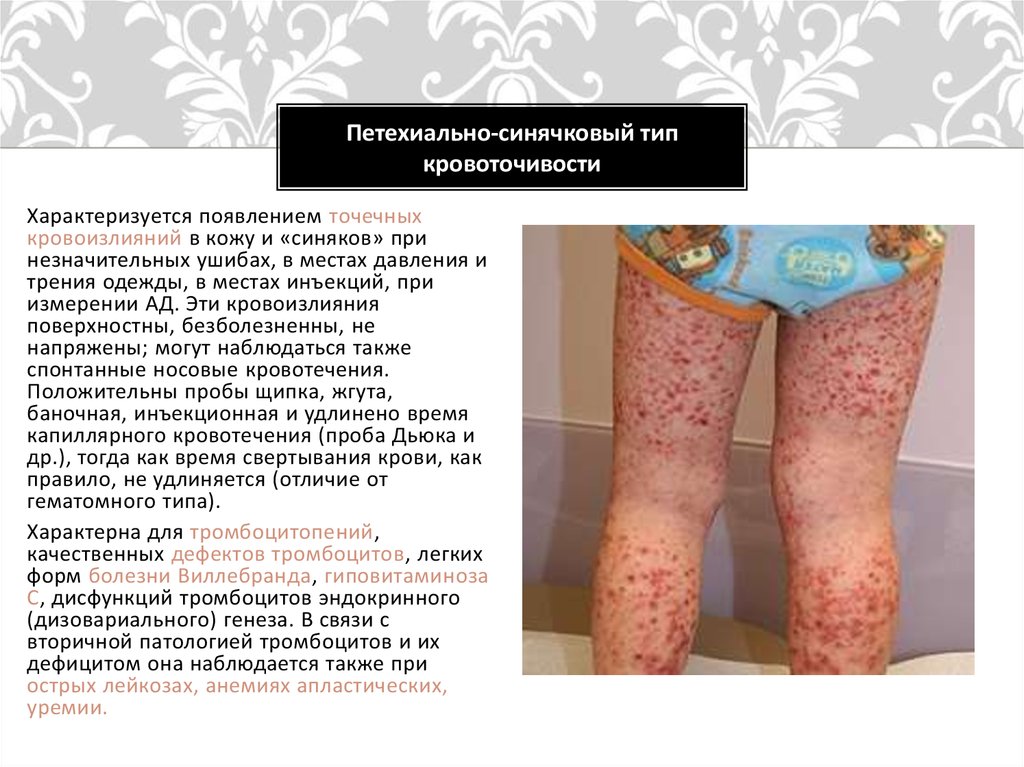 Смешанный тип кровоточивости. В этих случаях наряду с петехиально-синячковой сыпью могут появляться болезненные гематомы, гемартрозы; часто бывают носовые, десневые, желудочно-кишечные кровотечения, меноррагии. Отмечается при болезни Виллебранда, ДВС-синдроме, передозировке антикоагулянтов непрямого действия и фибринолитических препаратов.  Васкулитно-пурпурный тип кровоточивости проявляется в виде мелкопятнистых геморрагических высыпаний, иногда сливных, с очагами некроза на коже и слизистых оболочках ротовой полости, желудочно-кишечного тракта. У детей такой тип кровоточивости встречается при геморрагическом васкулите, узелковом периартериите, дефиците витамина С (цинга). 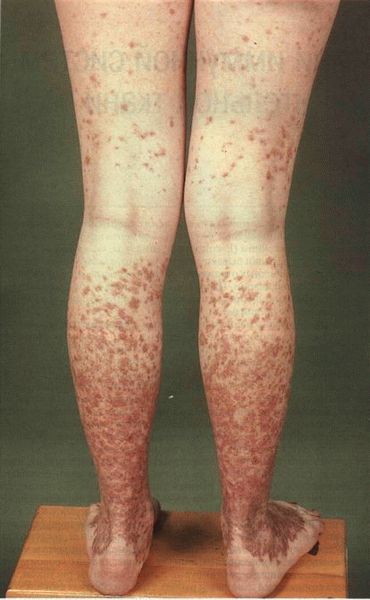 Микроангиоматозный тип кровоточивости наблюдается редко, при различных вариантах наследственной телеангиэктазии (болезнь Рандю-Ослера). Геморрагический синдром характеризуется упорными, рецидивирующими носовыми, желудочно-кишечными и почечными кровотечениями, которые возникают из телеангиэктазий. Развивается без нарушений системы гемостаза. 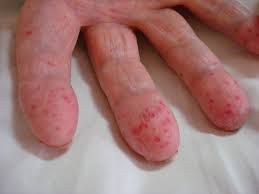 Анемии Анемия (anaemia, греч. an- и haima – бескровие, синоним малокровие) – состояние, для которого характерно снижение уровня эритроцитов и гемоглобина в единице объема крови. Различают следующие виды анемий: постгеморрагические (острые и хронические); анемии дефицитные (железо-, витамино-, белководефицитные); гемолитические анемии; вследствие нарушения кроветворения: апластические и гипопластические анемии. Степень анемии зависит от количества эритроцитов и гемоглобина І степень – легкая: Hb – 90-110 г/л, эритроциты – 4,0-3,0 Т/л; ІІ степень - средней тяжести: Hb – 70-90 г/л, эритроциты – 2,5-3,0 Т/л; ІІІ степень – тяжелая: Hb < 70 г/л, эритроциты - < 2,5 Т/л По цветовому показателю различают анемии: гипохромные (ЦП<0,8), нормохромные (ЦП=0,8 – 1,1) гиперхромные (ЦП>1,1). По количеству ретикулоцитов (что отражает регенераторную способность костного мозга) различают анемии гипорегенераторного характера (<5‰) регенераторного характера (5-10‰) гиперрегенераторного характера (>10‰). Семиотика изменений лейкоцитов Семиотика изменений лейкоцитов лейкоцитоз - число лейкоцитов выше 10 Г/л, лейкопения - число лейкоцитов ниже 5 Г/л. Сдвиг лейкоцитарной формулы Для того, чтобы определить наличие сдвига лейкоцитарной формулы влево или вправо, следует оценить процентное содержание и соотношение нейтрофилов. Если отмечается процентное увеличение количества молодых форм нейтрофилов – палочкоядерных и юных, говорят о сдвиге лейкоцитарной формулы влево. Если отмечается процентное увеличение количества зрелых форм нейтрофилов – сегментоядерных, говорят о сдвиге лейкоцитарной формулы вправо. Сдвиг лейкоцитарной формулы влево свидетельствует об острой фазе бактериального воспаления. Сдвиг лейкоцитарной формулы вправо наблюдается при хронических бактериальных инфекциях или в стадии выздоровления острых инфекций.  Абсолютный цитоз – увеличение количества клеток в единице объема. Относительный цитоз – увеличение процентного содержания клеток. Остановимся на этих понятиях подробнее на примере лимфоцитоза, который может быть как абсолютным, так и относительным.  Лейкоз Это системное злокачественное заболевание органов кроветворения и крови. Лейкозы являются первичным опухолевым заболеванием костного мозга, при котором опухолевые клетки, поражая костный мозг, распространяются не только по органам кроветворения, но и в головной мозг и другие органы. Большинство клеток лейкозной опухоли являются потомками одной генетически измененной клетки-предшественника, являющейся родоначальницей данного клона. При объективном обследованииопределяются: синдром общей интоксикации: общая слабость, утомляемость, снижение или отсутствие аппетита, снижение массы тела, периодические подъемы температуры тела до высоких цифр; анемический синдром (бледность кожи и видимых слизистых оболочек); геморрагический синдром на фоне тромбоцитопении (кровоизлияния различных размеров в кожу и подкожную клетчатку, слизистую оболочку полости рта, субконъюнктивальные кровоизлияния, кровоподтеки над костными выступами и в области инъекций, кровоизлияния в сетчатку глаза, носовые, десневые, почечные, маточные, желудочно-кишечные кровотечения). лимфопролиферативный синдром (гиперплазия органов кроветворения – печени, селезенки, лимфатических узлов); поражение нервной системы – нейролейкемия с очаговой симптоматикой. Это состояние представляет собой специфическое, вызванное именно лейкозной инфильтрацией поражение анатомических образований ЦНС – клетчатки эпидурального пространства, оболочек, тканей головного и спинного мозга и периферических нервов; костно-суставной синдром обусловлен специфическим поражением костей и суставов (от явления остеопороза до тяжелых деструктивных изменений костной ткани, отслойки надкостницы); болевой синдром: боли в костях на фоне деструктивных изменений; боли в животе связаны с прогрессирующим увеличением лимфатических узлов брюшной полости и забрюшинного пространства, растяжением капсулы печени и селезенки при увеличении их размеров; вторичное иммунодефицитное состояние (частые инфекции, грибковые и пневмоцистные пневмонии). При лабораторном обследовании определяются: анемия, тромбоцитопения, увеличение СОЭ, наличие бластных клеток; наличие или отсутствие лейкемического провала (hiatus leicemicus): при остром лейкозе лейкоцитоз, как правило, невысокий, имеет место лейкемический провал – отсутствуют переходные формы нейтрофилов (палочкоядерные и юные), а есть бластные клетки и небольшая часть зрелых (сегментоядерных нейтрофилов); при хроническом лейкозе лейкоцитоз высокий, присутствуют все переходные формы (лейкемического провала нет); в миелограмме – более 10% бластных клеток. |
