Бешенство - реферат. Бешенство
 Скачать 208 Kb. Скачать 208 Kb.
|
|
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ МОСКОВСКАЯ ГОСУДАРСТВЕННАЯ АКАДЕМИЯ ВЕТЕРИНАРНОЙ МЕДИЦИНЫ И БИОТЕХНОЛОГИИ имени К.И. Скрябина Кафедра эпизоотологии Реферат на тему: «БЕШЕНСТВО» Москва 2008 г. Содержание реферата
Бешенство (лат. - Lyssa; англ. - Rabies; водобоязнь, гидрофобия) — особо опасная острая зооантропонозная болезнь теплокровных животных всех видов и человека, характеризующаяся тяжелым поражением центральной нервной системы, необычным поведением, агрессивностью, параличами и летальным исходом. Историческая справка, распространение, степень опасности и ущерб. Болезнь известна около 5000 тыс. лет. Сообщения о ней имеются в кодексе законов Вавилона, произведениях древних греков, в частности Аристотеля. Даже названия «Rabies», «Lyssa» отражают главный клинический признак болезни и переводятся как неистовство, безумная ярость. Врачи древности сумели определить передачу болезни через слюну «взбесившихся» собак. Еще во II в. н. э. врачи применяли как профилактическую меру против бешенства хирургическое удаление тканей в месте укуса и прижигание ран раскаленным железом. Период открытий Л. Пастера — это следующий этап в истории изучения бешенства (1881—1903 гг.). Л. Пастер выяснил вирусную этиологию бешенства. В 1890г. ученики Л. Пастера Э. Ру и Э. Нокар установили, что слюна больных животных становится заразительной за 3...8 дней до клинического проявления болезни. Л. Пастер доказал возможность воспроизведения заболевания путем интрацеребрального введения материала, причем в ходе таких пассажей через мозг кроликов можно изменить биологические свойства вируса. В 1885г. были сделаны первые прививки людям, что стало венцом всей деятельности Л. Пастера по спасению человечества от бешенства. Введение в практику пастеровских прививок привело к снижению смертности от бешенства в 10 раз и более. В настоящее время бешенство регистрируется в большинстве стран мира. По данным ВОЗ, несмотря на то что в мире каждый год более 5 млн человек и десятки миллионов животных вакцинируют против бешенства, ежегодно регистрируется около 50 тыс. случаев гибели людей от этой болезни, а общее число заболевших продуктивных животных составляет сотни тысяч. Несмотря на достигнутые успехи, проблема бешенства далеко не решена, она стала очень актуальной в связи с прогрессирующим распространением болезни среди диких животных — так называемое природное бешенство. Эпизоотия среди диких животных привела к росту заболеваемости сельскохозяйственных животных, прежде всего крупного рогатого скота. Возбудитель болезни. Бешенство вызывает пулевидный РНК-вирус семейства Rhabdoviridae, рода Lyssavirus . Ранее все штаммы вируса бешенства рассматривались как единые в антигенном отношении. В настоящее время установлено, что вирус бешенства имеет четыре серотипа: вирус 1-го серотипа выделен в разных частях света; вирус 2-го серотипа выделен из костного мозга летучей мыши в Нигерии; вирус 3-го серотипа выделен от землеройки и человека; вирус 4-го серотипа выделен от лошадей, комаров и москитов в Нигерии и еще не классифицирован. Все варианты вируса в иммунологическом отношении родственны. Эпизоотические штаммы вируса бешенства по вирулентности и другим свойствам разделяют на пять групп. 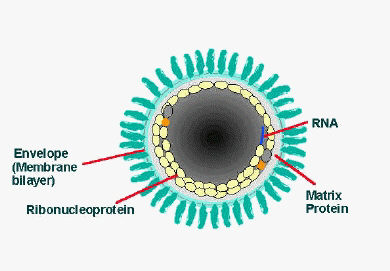 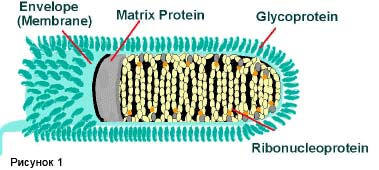 Рис. 1 Вирус бешенства К 1-й группе относятся усиленные штаммы с высокой вирулентностью, коротким инкубационным периодом болезни (1-2 дня) и постоянным образованием телец Бабеша—Негри. Во 2-ю группу входят три варианта вирусов: а) так называемый Уло-Фато, выделенный от собак, встречается в Африке и характеризуется внезапным изменением поведения и развитием параличей; б) выделенный от крупного рогатого скота в Кадейросе, передаваемый летучими мышами; в) выделенный от погибших людей во время эпидемии бешенства на острове Троице в 1929 г. К 3-й группы отнесены штаммы, выделенные от песцов и собак при так называемом ликований в северных районах России и Канады. В 4-ю и 5-ю группы включены вирусы, выделенные от человека. Центральная нервная система является избирательным местом нахождения возбудителя бешенства. В наибольшем титре вирус обнаруживали в головном мозге (аммоновых рогах, мозжечке и продолговатом мозге). После поражения центральной нервной системы возбудитель проникает во все внутренние органы и кровь, кроме сальника, селезенки и желчного пузыря. Вирус постоянно обнаруживают в слюнных железах и тканях глаз. Культивируют путем интрацеребральных пассажей на кроликах и белых мышах и в ряде культур клеток. По устойчивости к химическим дезинфицирующим средствам возбудитель бешенства относится к устойчивым (вторая группа). Низкие температуры консервируют вирус, и в течение всей зимы он сохраняется в мозге зарытых в землю трупов животных. Вирус термолабилен: при 60 °С инактивируется через 10 мин, а при 100 °С -моментально. Ультрафиолетовые лучи убивают его за 5-10 мин. В гниющем материале сохраняется в течение 2-3 нед. Аутолитические процессы и гниение вызывают гибель возбудителя в головном мозге трупов в зависимости от температуры через 5-90 дней. Наиболее эффективны следующие дезинфицирующие средства: 2%-ные растворы хлорамина, щелочей или формалина, 1%-ный йодез, 4%-ный раствор пероксида водорода, виркон С 1: 200 и др. Они быстро инактивиру-ют вирус. Эпизоотология. По эпизоотологической классификации возбудитель бешенства входит в группу природно-очаговых инфекций. На территории России в настоящее время существует три типа рабической инфекции: 1) арктический (резервуар — песцы); 2) природно-очаговый лесостепной (резервуар — лисы); 3) антропоургический (резервуар — кошки, собаки). С учетом характера резервуара возбудителя различают эпизоотии бешенства городского и природного типов. При эпизоотиях городского типа основными источниками возбудителя и распространителями болезни являются бродячие и безнадзорные собаки. От их численности зависят масштабы эпизоотии. При эпизоотиях природного типа болезнь распространяют в основном дикие хищники. Локализация природных очагов болезни соответствует особенностям расселения лисиц, корсаков, енотовидных собак, волков, шакалов, песцов. Они очень чувствительны к вирусу, агрессивны, зачастую склонны к дальним миграциям, а при заболевании интенсивно выделяют вирус со слюной. Эти обстоятельства наряду со значительной плотностью популяций некоторых хищников (лисица, енотовидная собака), быстрой сменой их поколений и длительностью инкубационного периода при бешенстве обеспечивают непрерывность эпизоотического процесса, несмотря на сравнительно скорую гибель каждого отдельного заболевшего животного. Восприимчивые виды животных. Теплокровные животные всех видов. Наиболее чувствительны лисица, койот, шакал, волк, сумчатая хлопковая крыса, полевка. К высокочувствительным отнесены хомяк, суслик, скунс, енот-полоскун, домашняя кошка, летучая мышь, рысь, мангуст, морская свинка и другие грызуны, а также кролик. Чувствительность человека, собаки, овцы, лошади, крупного рогатого скота признана умеренной, а птиц — слабой. Молодые животные более чувствительны к вирусу, чем старые. Источники и резервуары возбудителя. Резервуаром и главными источниками возбудителя бешенства служат дикие хищники, собаки и кошки, а в некоторых странах мира — летучие мыши. При эпизоотиях городского типа основные распространители болезни — бродячие и безнадзорные собаки, а при эпизоотиях природного типа —дикие хищники (лисица, енотовидная собака, песец, волк, корсак, шакал) Способ заражения и механизм передачи возбудителя. Заражение человека и животных происходит при непосредственном контакте с источниками возбудителя бешенства в результате укуса или ослюнения поврежденных кожных покровов или слизистых оболочек. Возможно заражение через слизистые оболочки глаз и носа, алиментарно и аэрогенно, а также трансмиссивно. Интенсивность проявления эпизоотического процесса. При высокой плотности расселения лисиц, корсаков, енотовидных собак, волков, шакалов, песцов болезнь быстро распространяется, при средней плотности их расселения бешенство проявляется единичными случаями. При низкой плотности популяций диких плотоядных эпизоотия затухает Сезонность. Максимальный подъем заболеваемости осенью и в зимне-весенний период. Установлена трех-четырехлетняя цикличность бешенства, что связано с динамикой численности основных резервуаров Факторы, способствующие возникновению и распространению. Наличие безнадзорно содержащихся собак и кошек, а также больных диких животных Заболеваемость из числа непривитых животных, покусанных бешенными собаками, составляет 30-35 %. Летальность -100%. Патогенез. Возможность развития рабической инфекции, возбудитель которой обычно передается при укусе, зависит от количества проникшего в организм вируса, его вирулентности и других биологических свойств, а также локализации и характера нанесенных бешеным животным повреждений. Чем богаче нервными окончаниями ткань в области ворот инфекции, тем больше возможность развития болезни. Имеет значение и степень естественной резистентности организма, зависящая от вида и возраста животного. В основном вирус проникает в организм животного через поврежденную кожу или слизистую оболочку. Появление вируса в крови чаще отмечается до проявления клинических признаков заболевания и совпадает с повышением температуры тела. В патогенезе болезни можно условно выделить три основные фазы: I - экстраневральную, без видимого размножения вируса в месте инокуляции (до 2 нед), II - интраневральную, центростремительное распространение инфекции, III - диссеминацию вируса по всему организму, сопровождающуюся появлением симптомов болезни и, как правило, гибелью животного. Размножение вируса в сером веществе мозга обусловливает развитие диффузного негнойного энцефалита. Из мозга по центробежным нервным путям вирус попадает в слюнные железы, где размножается в клетках нервных узлов и после их дегенерации выходит в протоки желез, инфицируя слюну. Выделение вируса со слюной начинается за 10 дней до появления клинических признаков. При инкубационном периоде вирус из мозга нейрогенным путем транспортируется также в слезные железы, сетчатку и роговую оболочку глаза, в надпочечники, где, видимо, тоже репродуцируется. Воздействие возбудителя вначале обусловливает раздражение клеток важнейших отделов центральной нервной системы, что ведет к повышению рефлекторной возбудимости и агрессивности заболевшего животного, вызывает судороги мышц. Затем происходит дегенерация нервных клеток. Смерть наступает вследствие паралича дыхательных мышц. Течение и клиническое проявление. Инкубационный период варьируется от нескольких дней до 1 года и составляет в среднем 3-6 нед. Его продолжительность зависит от вида, возраста, резистентности животного, количества проникшего вируса и его вирулентности, места локализации и характера раны. Болезнь чаще протекает остро. Клиническая картина сходна у животных всех видов, но лучше изучена у собак. Бешенство у них обычно проявляется в двух формах: буйной и тихой. При буйном бешенстверазличают три периода: продромальный, возбуждения и параличей. Продромальный период (стадия предвестников) продолжается от 12ч до 3 сут. Этот период начинается с незначительного изменения поведения. Заболевшие животные становятся апатичными, скучными, избегают людей, стараются спрятаться в темное место, неохотно идут на зов хозяина. В других случаях собака становится ласковой к хозяину и знакомым, пытается облизывать руки и лицо. Затем беспокойство и возбудимость постепенно нарастают. Животное часто ложится и вскакивает, лает без причины, отмечается повышенная рефлекторная возбудимость (на свет, шум, шорох, прикосновение и др.), появляется одышка, зрачки расширены. Иногда на месте укуса возникает сильный зуд, животное вылизывает, расчесывает, грызет это место. С развитием болезни часто появляется извращенный аппетит. Собака поедает несъедобные предметы (камни, стекло, дерево, землю, собственный кал и др.). В этот период развивается парез мускулатуры глотки. Отмечают затрудненное глотание (создается впечатление, что собака чем-то подавилась), слюнотечение, хриплый и отрывистый лай, неуверенную походку, иногда косоглазие. Второй период — возбуждения — продолжается 3-4 дня и характеризуется усилением описанных выше симптомов. Нарастает агрессивность, собака без повода может укусить другое животное или человека, даже своего хозяина, грызет железо, палки, землю, часто при этом ломает зубы, а иногда нижнюю челюсть. У больных собак усиливается стремление сорваться с цепи и убежать, за сутки бешеная собака пробегает десятки километров, по пути кусает и заражает других собак и людей. Характерно, что собака молча подбегает к животным и людям и кусает их. Приступы буйства, длящиеся несколько часов, сменяются периодами угнетения. Постепенно развиваются параличи отдельных групп мышц. Особенно заметно изменение голоса собаки вследствие паралича мускулатуры гортани. Лай звучит хрипло, напоминая вой. Этот признак имеет диагностическое значение. Полностью парализуется нижняя челюсть, она отвисает. Ротовая полость все время открыта, язык наполовину выпадает, наблюдается обильное слюноотделение. Одновременно наступает паралич глотательных мышц и мышц языка, вследствие чего животные не могут поедать корм. Появляется косоглазие. Третий период — паралитический — длится 1-4 дня. Помимо паралича нижней челюсти парализуются задние конечности, мускулатура хвоста, мочевого пузыря и прямой кишки, затем мышцы туловища и передних конечностей. Температура тела в стадии возбуждения повышается до 40...41 С, а в паралитической — снижается ниже нормы. В крови отмечают полиморфно-ядерный лейкоцитоз, уменьшено число лейкоцитов, в моче увеличено содержание сахара до 3 %. Общая продолжительность болезни 8-10 дней, но часто смерть может наступить через 3-4 дня.  Рис. 2 Агрессивность собаки при буйной форме бешенства. При тихой (паралитической) формебешенства (чаще отмечается при заражении собак от лисиц) возбуждение выражено слабо или вообще не выражено. У животного при полном отсутствии агрессивности отмечаются сильное слюнотечение и затрудненное глотание. У несведущих людей эти явления нередко вызывают попытку удалить несуществующую кость, и при этом они могут заразиться бешенством. Затем у собак наступает паралич нижней челюсти, мышц конечностей и туловища. Болезнь длится 2...4 дня. Атипичная формаболезни не имеет стадии возбуждения. Отмечаются истощение и атрофия мускулатуры. Зарегистрированы случаи бешенства, которые протекали только при явлениях геморрагического гастроэнтерита: рвота, полужидкий кал, содержащий кроваво-слизистые массы. Еще реже регистрируют абортивное течение болезни, завершающееся выздоровлением, и возвратное бешенство (после кажущегося выздоровления вновь развиваются клинические признаки болезни). При бешенстве у кошек клинические признаки в основном такие же, как у собак, болезнь протекает преимущественно в буйной форме. Часто зараженное животное старается спрятаться в тихом темном месте. Больные кошки отличаются большой агрессивностью в отношении людей и собак. Они наносят глубокие повреждения, вонзая свои когти, стараясь укусить в лицо. У них изменяется голос. В стадии возбуждения кошки стремятся, так же как и собаки, убежать из дома. В дальнейшем развивается паралич глотки и конечностей. Смерть наступает через 2-5 дней после проявления клинических признаков. При паралитическом бешенстве агрессивность выражена слабо. Лисицы при заболевании настораживают необычным поведением: они теряют чувство страха, нападают на собак, сельскохозяйственных жи- вотных, людей. Больные животные быстро худеют, часто возникает зуд в области инфицирования.  Рис. 3 Лисица, погибшая от вируса бешенства. При бешенстве крупного рогатого скота инкубационный период более 2мес, чаще от 15 до 24 дней. В некоторых случаях с момента укуса и до появления первых признаков заболевания может пройти 1-3 года. Бешенство протекает в основном в двух формах: буйной и тихой. При буйной формезаболевание начинается с возбуждения. Животное часто ложится, вскакивает, бьет хвостом, топает, бросается на стену, наносит удары рогами. Агрессивность особенно выражена по отношению к собакам и кошкам. Отмечают слюнотечение, потливость, частые позывы к мочеиспусканию и дефекации, половое возбуждение. Через 2-3дня развиваются параличи мышц глотки (невозможность глотания), нижней челюсти (слюнотечение), задних и передних конечностей. На 3-6-й день болезни наступает смерть. При тихой формепризнаки возбуждения выражены слабо или отсутствуют. Наблюдаются угнетение, отказ от корма. У коров прекращаются секреция молока и жвачка. Затем появляются параличи гортани, глотки, нижней челюсти (хриплое мычание, слюнотечение, невозможность глотания), а затем задних и передних конечностей. Смерть наступает на 2-4-й день. У овец и коз симптомы такие же, как и у крупного рогатого скота: агрессивность, особенно к собакам, повышенная половая возбудимость. Быстро развиваются параличи, и на 3-5-й день животные погибают. При паралитической форме бешенства возбуждение и агрессивность не отмечают. Бешенство у лошадей вначале проявляется беспокойством, пугливостью, возбудимостью. Часто возможен зуд на месте укуса. Проявляется агрессивность к животным, а иногда к людям. В период возбуждения лошади бросаются на стену, разбивают голову, грызут кормушки, двери, иногда, наоборот, впадают в состояние депрессии, упираясь головой в стену. Отмечаются судороги мускулатуры губ, щек, шеи, грудной клетки. При дальнейшем развитии болезни развиваются параличи глотательных мышц, а затем конечностей. Животное погибает на 3-4-й день болезни. Но иногда летальный исход наступает уже через 1 сут. При паралитической форме бешенства стадия возбуждения выпадает. Бешенство у свиней часто протекает остро и в буйной форме. Свиньи мечутся в станке, отказываются от корма, грызут кормушки, перегородки, место укуса. Наблюдается сильное слюнотечение. Проявляется агрессивность к другим животным и людям. Свиноматки набрасываются на собственных поросят. Вскоре развиваются параличи, и через 1-2сут после их появления животные погибают. Продолжительность болезни не более 6 дней. При паралитической формебешенства (регистрируют редко) отмечают угнетение, отказ от корма и воды, незначительное слюнотечение, запор, быстро прогрессирующие параличи. Животные погибают через 5... 6 дней после появления признаков заболевания. Патологоанатомические признаки. Патологоанатомические изменения в целом неспецифичны. При осмотре трупов отмечают истощение, следы укусов и расчесы, повреждение губ, языка, зубов. Видимые слизистые оболочки цианотичные. При вскрытии устанавливают синюшность и сухость серозных покровов и слизистых оболочек, застойное полнокровие внутренних органов; кровь темная, густая, дегтеобразная, плохо свернута; мышцы темно-красного цвета. Желудок часто бывает пустым или содер- жит различные несъедобные предметы: куски дерева, камни, тряпки, подстилку и т. п. Слизистая оболочка желудка обычно гиперемирована, отечная, с мелкими кровоизлияниями. Твердая мозговая оболочка напряжена. Кровеносные сосуды инъецированы. Головной мозг и его мягкая оболочка отечные, нередко с точечными кровоизлияниями, локализующимися в основном в мозжечке и продолговатом мозге. Мозговые извилины сглажены, ткань мозга дряблая. Гистологические изменения характеризуются развитием диссеминиро-ванного негнойного полиэнцефаломиелита лимфоцитарного типа. Пато-гномоничное значение при бешенстве имеет образование в цитоплазме ганглиозных клеток специфических телец-включений Бабеша-Негри округлой или овальной формы, содержащих базофильные зернистые образования вирусных нуклеокапсидов различной структуры. Диагностика и дифференциальная диагностика. Диагноз на бешенство ставят на основании комплекса эпизоотических, клинических, патолого-анатомических данных и результатов лабораторных исследований (окончательный диагноз). Лабораторная диагностика. Диагностика заключается в исследовании головного мозга животных с целью выявления вирусного антигена в РИФ, РДП, обнаружении телец Бабеша-Негри и биопробе на белых мышах. А Взятие и подготовка материала. В лабораторию для исследования направляют свежие трупы мелких животных, от крупных животных – голову с двумя первыми шейными позвонками или головной мозг. В некоторых случаях допускается консервирование головного мозга 50 %-ном глицерине. Для серологических исследований пригоден только не консервированный мозг. Необходимо помнить, что вскрытие трупа, извлечение мозга и другие работы с патологическим материалом приводят в условиях стерильности проводят в условиях стерильности и строгого соблюдения мер личной профилактики Б) Индикация вируса в исследуемом материале. Из каждого отдела головного мозга левой и правой сторон (аммонова рога, мозжечка, коры полушарий и продолговатого мозга) готовят по 4 препарата – мазки-отпечатки для РИФ и обнаружения телец Бабеша-Негри; с мозговой тканью ставят РДП. При отрицательных результатах вышеуказанных методов ставят биопробу на мышах. В) Обнаружение специфических телец-включений. Приготовленные мазки-отпечатки-отпечатки окрашивают по Серерсу, Муромцеву или другими методами. Препараты после окрашивания просматривают в световом микроскопе с иммерсионной системой. Положительным результатом считают наличие специфических телец Бабеша-Негри. Это четко очерченные овальные или продолговатые гранулярные образования розово-красного цвета в протоплазме (при окраске по Селерсу); при окраске по Муромцеву – тельца Бабеша-Негри светло-фиолетовые с темно-синими включениями, чаще они располагаются вне нервных клеток. Тельца Бабеша-Негри выявляют лишь в 65 – 85 % случаев бешенства. Поэтому отсутствие их не является отрицательным ответом и материал исследуют в других тестах (РИФ, РДП, биопроба) . 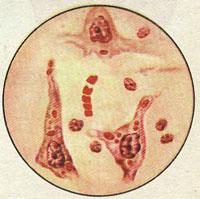 Рис. 4 Тельца Бабеша-Негри Посмертно исследуют срезы аммоновых рогов головного мозга и обнаруживают в них специфические включения - тельца Бабеша-Негри. Тельца Бабеша-Негри также присутствуют в цитоплазме нейронов, гиппокампе, клетках Пуркинье коры мозжечка, стволе мозга, гипоталамусе и спинномозговых ганглиях. Данные тельца присутствуют в головном мозге только при бешенстве, наличие их при других заболеваниях, в том числе и при заболеваниях центральной нервной системы, не зафиксировано. Состоят тельца Бабеша-Негри из тонковолокнистого матрикса и вирусного рибонуклеопротеида, размер телец - около 10 нанометров. Негри находил эти тельца только в нервной системе у больных животных и всегда у человека. Тельца не обнаружены в слюне и испражнениях. Природа телец до сих пор вызывает споры. Г) Обнаружение вирусного антигена с помощью серологических реакций. Реакция иммунофлуоресценции является одним из основных тестов при диагностике бешенства. При высококвалифицированном выполнении получают 99 – 100%-ные совпадения с методом биопробы. Обычно в диагностической практике используют прямой метод РИФ, который проводят по общепринятой методике с применением антирабического флуоресцирующего иммуноглобулина. Антиген вируса бешенства выявляется в виде ярких желто-зеленых или зеленых гранул различных форм и величины в клетках (чаще вне клеток). Диагноз считают установленным, если в нескольких полях зрения обнаруживают достаточное количество (не менее 10) типичных гранул с ярким зеленым свечением или множество мельчайших точек – «песка». В контроле подобного свечения не должно быть. Метод ИФ дает возможность обнаруживать вирус бешенства в клетках роговицы глаза и прижизненно поставить диагноз. Метод может быть использован для исследования животных, подозреваемых в заболевании бешенством, а также клинически здоровых собак и кошек, покусавших людей и животных. Для этого готовят отпечатки с роговицы (соблюдая все правила личной профилактики). Раскрывая глазную щель животного большим и указательным пальцами, на слегка выпяченное глазное яблоко надавливают поверхностью предметного стекла, отступив на 0,5 см от конца. Следует следить, чтобы животное не моргало третьим веком, так как при этом со стекла удаляются эпителиальные клетки и получается некачественный мазок. Результаты микроскопии считают положительными если в отпечатках роговицы животного обнаруживают 11% и более клеток с характерными очажками свечения. Необходимо иметь в виду, что в препаратах от здоровых животных (контроль) вследствие аутофлуоресценции могут встречаться единичные клетки с подобными по форме и свечению очажками. Метод ИФ дает возможность ускорить ответ при окончательной постановке диагноза методом биопробы. Диагноз может быть установлен уже на 4 -8-й день после заражения мышей исследуемым материалом, а инкубаторный период заболевания мышей достигает 20 дней. РИФ может выявить вирус бешенства в тканях подчелюстной слюнной железы. Реакцию диффузионной преципитации применяют для обнаружения антигена вируса бешенства в неконсервированном головном мозге животных, павших от уличного бешенства, или мышат, используемых в биопробе. РДП ставят микрометодом на предметных стеклах. Реакцию учитывают через 6, 24, 48 ч. При наличии одной или двух-трех линий преципитации между лунками, содержащими антиген и иммуноглобулин, реакцию считают положительной. РДП проста по выполнению и специфична, но процент выявления вирусного антигена в исследуемом материале от 45 до 70. при исследовании головного мозга мышей, полученного при положительной биологической пробе, РДП выявляет антиген в 100% случаев. Отсутствие в исследуемом материале телец Бабеша-Негри, специфической флуоресценции и отрицательная РДП не дают основания исключить наличие вируса. В этом случае окончательный диагноз ставят по результатам биопробы на белых мышатах и последующей идентификации вируса. Д)Обнаружение вируса методом биопробы. Принято считать, что биопроба является более эффективным методом, чем обнаружение телец Бабеша-Негри, РИФ и др. Однако в единичных случаях оказалось отрицательной, несмотря на подтверждение диагноза бешенства путем обнаружения телец Бабеша-Негри и РИФ. Процент отрицательных результатов по биопробе колебался в пределах 1,3 – 12. Из всех видов использованных для биопробы животных (кролики, морские свинки, взрослые белые мыши и хомяки) многие отдают предпочтение мышам-сосунам, поскольку они более чувствительны к разным штаммам вируса бешенства и менее опасны в работе. Сирийские хомяки по чувствительности не уступают мышами, но они менее доступны. В диагностической практике рекомендуется следующая методика постановки биопробы. Для каждой исследуемой пробы полевого материала используют 6 – 10 молодых мышат массой 16 -20 г или сосунков в возрасте 20 -25 суток массой 6 – 8 г., которых заражают 10%-ной суспензией, приготовленной из всех отделов головного мозга по общепринятой методике: 50 % мышат заражают интрацерибрально дозой 0,015 – 0,03мл (в зависимости от массы мышей ) и 50 % - подкожно в верхнюю губу дозой 0,1 – 0,2 мл. за зараженными мышами наблюдают ежедневно в течение 30 дней. Гибель их до 48 часов не учитывают. При наличии вируса в исследуемом материала у мышей на 6 -10 -15 -20-й дни развивается клиника: взъерошенность шерсти, своеобразная горбатость спины, нарушение координации движения, паралич задних, затем передних кончностей и гибель. у павших мышей исследуют головной мозг на наличие телец Бабеша-Негри в Риф и РДП. Биопробу считают положительной, если в препаратах из мозга зараженных мышей обнаруживают тельца Бабеша-Негри или выявляют антиген в РИФ или в РДП. Е) выделение вируса из исследуемого материала. Естественно-восприимчивых животных (собаки, кошки, крупный и мелкий рогатый скот), а также куриные эмбрионы и культуру клеток для выделения вируса не применяют. Используют лабораторных животных. Ж) Идентификация выделенного вируса с помощью серологических реакций. Иммуноферментная идентификация вируса. Разработан и успешно применяется в ряде стран иммуноэнзиматический метод обнаружения вируса бешенства (реакция ELISA). Метод точный, быстрый, дающий высоковоспроизводимые результаты и доступен для выполнения. Реакцию нейтрализации на мышатах используют редко. Реакция торможения гемагглютинации по еще не нашла широкого применения в диагностической практике из-за присутствия в сыворотке крови неспецифических ингибиторов, к которым вирус бешенства высокочувствителен, а главное, не очищенные гемагглютинирующие агенты обладают низкой чувствительностью. Используют гусиные эритроциты. В последние годы разработаны новые методы диагностики бешенства: радиоиммунный метод, иммуноферментный анализ (ИФА), твердофазный иммуноферментный анализ (ТФ-ИФА), идентификация вируса при помощи моноклональных антител, ПЦР. При дифференциальной диагностике необходимо исключить болезнь Ауески, листериоз, ботулизм. У собак — нервную форму чумы, у лошадей — инфекционный энцефаломиелит, у крупного рогатого скота — злокачественную катаральную горячку. Подозрение на бешенство также может возникнуть при отравлениях, коликах, тяжелых формах кетоза и других незаразных болезнях, а также при наличии инородных тел в ротовой полости или глотке, закупорке пищевода. Иммунитет, специфическая профилактика. Животные, вакцинированные против бешенства, продуцируют вируснейтрализующие, комплемент-связывающие, преципитирующие, антигемагглютинирующие и литические (разрушающие клетки, зараженные вирусом в присутствии комплемента) антитела. Механизм поствакцинального иммунитета окончательно не расшифрован. Полагают, что вакцинация вызывает биохимические изменения, снижающие чувствительность нервных клеток к вирусу. Сущность искусственной иммунизации при бешенстве сводится к активной выработке антител, которые нейтрализуют вирус в месте проникновения его в организм до внедрения в нервные элементы или при вынужденной иммунизации нейтрализуют вирус на пути к центральной нервной системе. Активизируются также Т-лимфоциты, ответственные за продукцию интерферона. Поэтому при данной болезни возможна постинфекционная вакцинация: вакцинный штамм, проникая в нервные клетки раньше, чем полевой, заставляет их вырабатывать интерферон, который инактивирует вирус дикого бешенства, и антитела, блокирующие специфические клеточные рецепторы. В ветеринарной практике в настоящее время применяют как живые тканевые и культуральные, так и инактивированные антирабические вакцины (до 84 разновидностей антирабических вакцин в 41 стране мира). Антирабические вакцины классифицируют на три группы: мозговые, которые изготавливают из мозговой ткани животных, инфицированных фиксированным вирусом бешенства; эмбриональные, в которых вируссо-держащим компонентом является ткань куриных и утиных эмбрионов; культуральные антирабические вакцины, изготавливаемые из вируса бешенства, репродуцированного в первичнотрипсинизированных или перевиваемых клетках ВНК-21/13. В России на сегодняшний день рынок антирабических вакцин велик, как отечественные, так и импортные вакцины прошли обязательную сертификацию и признаны эффективными и годными для применения в Российской Федерации. Отечественные вакцины против бешенства для животных представлены фирмами:
Вакцины зарубежных производителей:
Все эти вакцины создают напряженный иммунитет в течение не менее одного года, прекрасно зарекомендовали себя за время их применения. Профилактика. С целью профилактики бешенства осуществляют регистрацию имеющихся у населения собак, контроль за соблюдением правил содержания домашних животных, отлов бродячих собак и кошек, ежегодную профилактическую вакцинацию собак, а в необходимых случаях и кошек. Невакцинированных собак запрещается использовать на охоте и для охраны ферм и стад. Работники органов лесного и охотничьего хозяйства обязаны сообщать о подозрении на бешенство у диких животных, доставлять их трупы для исследования, проводить мероприятия по снижению численности диких хищников в неблагополучных и угрожаемых по бешенству зонах. Профилактика бешенства сельскохозяйственных животных осуществляется путем их охраны от нападения хищников, а также профилактической вакцинации в зонах заражения. Продажа, покупка, а также перевозка собак в другие города или регионы разрешается только при наличии ветеринарного свидетельства с отметкой о том, что собака вакцинирована против бешенства не более чем за 12 мес и не менее чем за 30 дней до вывоза. Лечение. Эффективных средств терапии нет. Заболевших животных немедленно изолируют и убивают, так как их передержка связана с риском заражения людей. Меры борьбы. При организации мероприятий по борьбе с бешенством следует различать эпизоотический очаг, неблагополучный пункт и угрожаемую зону. Эпизоотические очаги бешенства — это квартиры, жилые дома, личные подворья граждан, животноводческие помещения, скотобазы, летние лагеря, участки пастбищ, лесных массивов и другие объекты, где обнаружены больные бешенством животные. Неблагополучный пункт — это населенный пункт или часть крупного населенного пункта, отдельная животноводческая ферма, фермерское хозяйство, пастбище, лесной массив, на территории которых выявлен эпизоотический очаг бешенства. В угрожаемую зону входят населенные пункты, животноводческие хозяйства, пастбища и другие территории, где существует угроза заноса бешенства или активизации природных очагов болезни. Мероприятия по ликвидации бешенства. При выявлении больного животного, его убивают, а материал направляют на исследование. Важно своевременное выявление больных животных, изоляция подозреваемых в заболевании и заражении. Охрана сельскохозяйственных животных от нападения больных, утилизация трупов. С целью профилактики "дикого бешенства" - отлов, отстрел, дегазация нор, пероральная иммунизация, аэрозольная иммунизация летучих мышей в пещерах, иммунизация крупного рогатого скота. Убой бродячих собак, кошек, вакцинация. Трупы сжигают, дезинфекция места, одежды, навоза, корма. Контроль за покусавшими - 10 дней. Меры по охране людей от заражения бешенством. Лица, которые постоянно подвергаются опасности заражения (лабораторный персонал, работающий с вирусом бешенства, собаководы и т. д.), должны быть профилактически иммунизированы. Все люди, покусанные, оцарапанные, ослюненные любым животным, даже внешне здоровым, считаются подозрительными на заражение бешенством. После контакта развитие инфекции можно предупредить путем незамедлительной обработки раны и соответствующего профилактического лечения пострадавшего. Пострадавшему лицу следует некоторое время подождать, чтобы из раны вытекла небольшая порция крови. Затем рану рекомендуется обильно промыть водой с мылом, обработать спиртом, настойкой или водным раствором йода и наложить повязку. Промывать рану следует осторожно, чтобы избежать дальнейшего повреждения тканей. Местная обработка ран приносит наибольшую пользу, если она проводится сразу же после нападения животного (по возможности в пределах 1 ч). Пострадавшего направляют в медпункт и проводят курс лечебно-профилактической иммунизации антирабическим гамма-глобулином и антирабической вакциной. Лиц, больных бешенством, госпитализируют. Список используемой литературы.
  |
