диспансерное наблюдение за детьми1го года жизни. диспансеризация детей 1 года. Диспансерное наблюдение за детьми 1го года жизни
 Скачать 3.66 Mb. Скачать 3.66 Mb.
|
|
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ СРЕДНЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ ПЕНЗЕНСКИЙ ОБЛАСТНОЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ КУРСОВАЯ РАБОТА ТЕМА: «Диспансерное наблюдение за детьми 1-го года жизни» ПМ 02 «Участие в лечебно-диагностических и реабилитационных процессах» МДК 02.01 «Сестринская помощь детям». Выполнила: Студентка 034 группы Солдатова Е.В Проверил преподаватель: Ермишина Н.В СОДЕРЖАНИЕ Введение3 Глава 1. Теоретические аспекты изучения диспансерного наблюдения за детьми 1-го года жизни. 1.1 Схема диспансеризации детей5 1.2 Плановая диспансеризация на первом году жизни 9 1.3 Значение диспансеризации для здоровья ребенка18 Глава 2. Сестринский процесс при диспансерном наблюдении за детьми 1го года жизни 2.1 Алгоритм проведения сестринского патронажа к новорожденному23 2.2 Роль медсестры в диспансерном наблюдении…………………………….26 Заключение……………………………………………………………………….31 Список литературы………………………………………………………………33 Введение Актуальность работы заключается в том, что первый год жизни ребёнка очень важен для его развития и дальнейшего становления здоровья. В связи с этим предусмотрена специальная программа, которая включает в себя обязательный осмотр врачами детей до 1 года. Её основная задача – предупредить заболевание или же своевременно начать лечить уже возникшую проблему со здоровьем или развитием детей. За последнее десятилетие в состоянии здоровья детей сформировались устойчивые негативные тенденции – распространенность факторов риска формирования здоровья и развития, увеличение заболеваемости и инвалидности. Решение проблемы сохранения и укрепления здоровья детей от 0 до 18 лет возможно только при организации постоянного контроля за состоянием их здоровья и развития, регулярном проведении комплексных лечебно- оздоровительных и реабилитационных мероприятий. Для того, чтобы оценивать рост, развитие и состояние здоровья ребенка первого года жизни в России существует диспансеризация – четкий график осмотра детей специалистами и проведения определенных анализов и исследований. Цель диспансеризации детей до года проста и понятна – не допустить развития различных заболеваний, ведь, если «поймать» их в самом начале, можно значительно снизить, а то и вовсе устранить возможные негативные последствия. Цель курсовой работы – рассмотреть роль медсестры в диспансерном учете детей до года. Задачи исследования: - определить схему диспансеризации детей; - рассмотреть плановую диспансеризацию на первом году жизни; - исследовать значение диспансеризации для здоровья ребенка; - проанализировать роль медицинской сестры в проведении диспансеризации. Методы исследования. - изучение специальной и научной литературы, -анализ и синтез полученных данных, -проведение исследования. Глава 1. Теоретические аспекты изучения диспансерного наблюдение детей 1-го года жизни 1.1 Схема диспансеризации детей Диспансеризация – это система работы учреждений здравоохранения, основу которой составляет профилактика, ранее активное выявление заболеваний и комплексное лечение ребенка в амбулаторно-поликлинических условиях, стационаре, санатории. Основная задача диспансеризации больных и здоровых детей – это первичная профилактика, включающая не только медицинские мероприятия, но и проведение широких санитарно-гигиенических мер с целью охраны окружающей среды, а также формирования здорового образа жизни, широкое внедрение физической культуры и спорта, гигиеническое обучение и воспитание детей. Диспансеризация или система регулярных наблюдений за детьми является основой здравоохранения. Под диспансеризацией в педиатрии понимается стройная система организационных и лечебных мероприятий, осуществляемых медицинскими работниками, заключающаяся в систематическом наблюдении за здоровыми детьми с проведением соответствующих профилактических мероприятий, обеспечивающих оптимальное развитие ребенка и предупреждение заболеваний. В случае возникновения острого заболевания диспансерный период наблюдения предусматривает лечение больного малыша до полного выздоровления. При хронических формах патологии осуществляется активное динамическое наблюдение с целью профилактики обострений и оздоровления маленького пациента. Сохранить здоровье легче, чем вернуть его. Об этом забывают некоторые родители, удивленные тем, что кроху, только-только выписанную из роддома, ждет множество медицинских обследований. Другим же, более бдительным и беспокойным родителям, наоборот, кажется, что малыш не в полной мере охвачен медицинским обслуживанием. Чтобы родители знали меру в заботах о здоровье своих чад, еще 45 лет назад в нашей стране был введен метод обязательной диспансеризации и определен перечень обследований, который необходимо проводить детям на каждом году их жизни. Весь комплекс профилактических мероприятий на участке совместно с педиатром осуществляют участковая медицинская сестра, медсестра кабинета здорового ребенка и медсестра прививочного кабинета. В диспансеризации здоровых детей принимают участие врачи-специалисты и лаборанты. Диспансерное наблюдение за неорганизованными детьми после окончания периода новорожденности участковый педиатр осуществляет на профилактических приемах. Дети посещают детскую поликлинику в строго регламентированные сроки: — на первом году жизни — ежемесячно, а дети из групп риска должны осматриваться чаще; — на втором году жизни — один раз в квартал; — на третьем году — один раз в 6 месяцев; — на четвертом, пятом, шестом годах жизни — один раз в год в месяц своего рождения. Основная задача педиатра при профилактическом осмотре — определить уровень здоровья и развития, выявить наличие отклонений в состоянии здоровья у ребенка, назначить корректирующие мероприятия. Для качественного проведения профилактического осмотра рекомендуется использовать следующую последовательность действий: — исследовать состояние здоровья по принятым критериям; — провести комплексную оценку состояния здоровья с определением группы здоровья, группы риска; — дать рекомендации в зависимости от состояния здоровья; — оформить эпикриз в истории развития (карточке) ребенка. 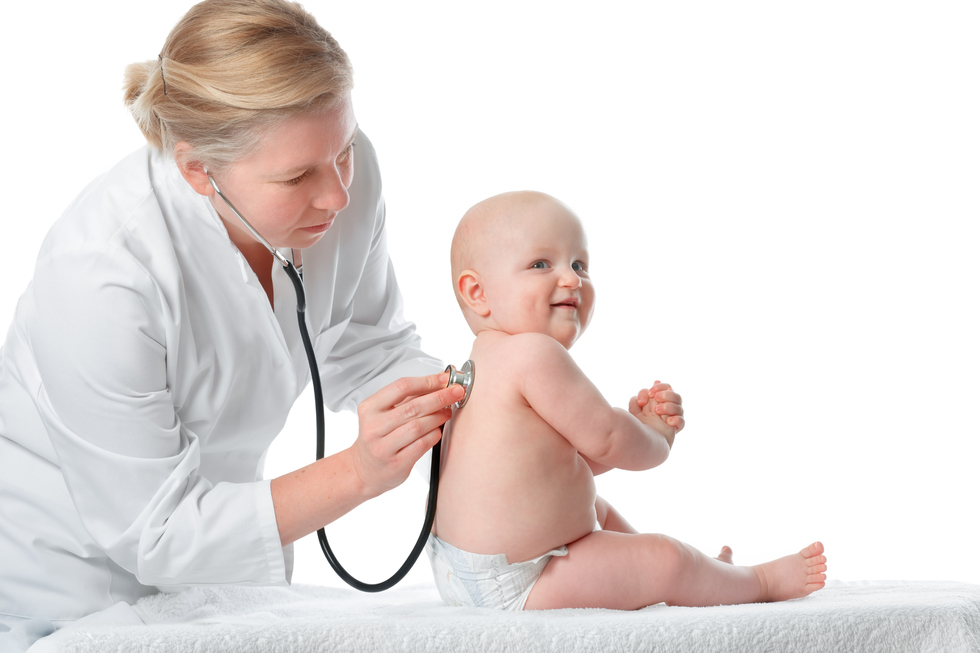 Перед профилактическим осмотром в поликлинике ребенка на дому посещает медсестра и выясняет, как выполнялись рекомендации педиатра, наличие жалоб у матери, характер и особенности вскармливания ребенка. При осмотре обращается внимание на цвет кожи и слизистых, физиологические отправления, оценивается нервно-психическое развитие ребенка, особенности его поведения. На первом году жизни здоровый ребенок должен быть осмотрен: - в 1 месяц — ортопедом, невропатологом; -к 3 месяцу — офтальмологом, хирургом, отоларингологом, -в 9 месяцев стоматологом; -дети из групп риска осматриваются специалистами в более ранние сроки. Эти же специалисты осматривают ребенка и в годовалом возрасте. В возрасте 3-х месяцев (по показаниям раньше) проводят общий анализ крови и мочи. В возрасте 1 года эти исследования проводят повторно, дополняя их исследованием кала на яйца глистов. Итак, учет ежегодной диспансеризации – это систематическая (2 раза в год) перепись детей, проживающих на территории, обслуживаемой лечебно-профилактическим учреждением. Для учета всеобщей диспансеризации заполняется учетная форма, утвержденная МЗ РФ, в которую вносят даты врачебных осмотров, лабораторных и рентгенологических исследований, диагноз. Дети первых трех лет жизни осматриваются педиатром дифференцированно, частота осмотров зависит от возраста и состояния здоровья ребенка при рождении. В ЦРБ районных больницах при отсутствии врачей специалистов по патологии детского возраста, осматривают детей в декретные сроки врачи-специалисты, обслуживающие взрослое население. 1.2 Плановая диспансеризация на первом году жизни В соответствии с Приказом Министерства здравоохранения и социального развития РФ от 28 апреля 2007 г. N 307 «О стандарте диспансерного(профилактического) наблюдения ребенка в течение первого года жизни» определены стандарты плановых осмотров детей до года. Сразу после рождения малыша осматривает врач-неонатолог. Он проверяет рефлексы, оценивает состояние слизистой, прослушивает дыхание и сердцебиение. Все эти мероприятия направлены на раннее выявление любых патологий. Далее, если всё в порядке, малыша обмывают, обрабатывают и одевают (пеленают). На 4 сутки у здоровых детей и на 7 сутки у недоношенных из пяточки берётся кровь на скрининг-тест. Он позволяет своевременно выявить ряд тяжёлых генетических заболеваний: муковисцедоз; фенилкетонурия; врождённый гипотереоз; галактоземия; адреногенитальный синдром. Если ребёнок здоров, то маме не приходит извещения. Но если по какому- либо из перечисленных заболеваний малыш попадает в группу риска, родители (иногда и детская поликлиника) получают извещение о необходимости повторного обследования. Наблюдение по родовой сертификации делится на 2 этапа. I период: от 1 мес. до 6 мес. II период: с 6 мес. до 12 мес. Обследования проводятся каждые 3 месяца. В российской системе здравоохранения есть четкие правила: как только ребенок родился, сведения об этом событии передаются в детскую поликлинику по месту жительства. Следовательно, сразу же после выписки из роддома к малышу должны прийти участковый педиатр и медицинская сестра. Они приходят на дом ежедневно до 10-го дня, затем, как правило, раз в неделю – осматривают пупочную ранку малыша, уточняют, как спадает желтушка. Безусловно, еще одна важная цель таких визитов – научить маму ухаживать за малышом, дать рекомендации по закаливанию, грудному вскармливанию и гигиене. На протяжении всего первого года жизни малыша посещения поликлиники являются ежемесячными. Для удобства родителей в «грудничковый день» (проводится еженедельно) в часы приема педиатра параллельно с ним работают невропатолог, окулист, хирург-ортопед. Это основные специалисты, которым следует показывать малыша в установленные сроки. В месяц ребенок впервые посещает поликлинику, где его должны осмотреть педиатр, невролог, окулист и хирург-ортопед. Педиатр оценивает прибавку в весе, росте, измеряет окружность головы и грудной клетки, оценивает состояние и размеры родничков. Доктор проверяет слух, оценивает кожу, отвечает на вопросы мамы об уходе и кормлении. Также педиатр выписывает направления на исследования – общий анализ крови, мочи, УЗИ внутренних органов. Невролог проверяет психомоторное развитие, рефлексы и оценивает мышечный тонус ребенка. Доктор также оценивает состояние родничков и черепных швов, дает направление на нейросонографию, то есть, УЗИ головного мозга. Хирург и ортопед осматривают младенца на наличие паховой или пупочной грыжи, врожденную косолапость и кривошею, а также дисплазию тазобедренных суставов и нарушения развития скелета. В завершении осмотра доктор выписывает направление на УЗИ тазобедренных суставов. У мальчиков обязательно нужно проверить яички (опущение, водянка) и аномалии мочеиспускательного канала. Окулист проверяет проходимость слезных каналов, остроту зрения и глазное дно у малыша. 2 месяца. Педиатр во время ежемесячного осмотра не только выполняет стандартный набор процедур – измеряет младенца, взвешивает его, осматривает, слушает сердечко, отвечает на вопросы родителей и дает им рекомендации, но и оценивает результаты анализов и УЗИ, которые вы сделали в течение этого месяца. На основании них он может дать вам дополнительные рекомендации. . Согласно Национальному календарю, в возрасте двух месяцев ребенок должен получить первую дозу вакцины против пневмококковой инфекции. . 3 месяца. В три месяца снова необходимо показаться хирургу-ортопеду и неврологу. В это время начинает угасать врожденный рефлекс опоры на ножки – он постепенно заменяется вновь приобретенным, необходимым для того, чтобы в будущем стоять и ходить. Врач проверяет, как малыш держит головку, в каком состоянии его мышцы, есть ли пупочная или паховая грыжа, дает рекомендации по развивающей гимнастике, возможно, порекомендует курс массажа. Последним в списке врачей, которых необходимо посетить, идет, конечно, педиатр. Обычно визит к нему планируется, когда все врачи-специалисты уже пройдены, так как он обобщает все заключения, данные профильными врачами, вырабатывая итоговые рекомендации. Согласно Национальному календарю, в три месяца делаются прививка коклюш-дифтерия-столбняк (АКДС), а также прививки от полиомиелита и от гемофильной инфекции. Последняя внесена в Национальный календарь с пометкой «для групп риска», однако педиатры рекомендуют по возможности делать и ее. В отечественной фармакологии речь, соответственно, идет о трех уколах. 4 месяца. Все тот же плановый осмотр у педиатра с контролем веса, роста, окружностей головы и грудной клетки, состояния родничков и рефлексов. 5 месяцев. Обязательный ежемесячный визит к педиатру. Помимо привычных уже процедур, педиатр оценит новые умения малыша – опирается ли он на руки, переворачивается ли. Если вы уже начали вводить прикорм, педиатр задаст вопросы о реакции ребенка на новую пищу. 6 месяц. Плановая ежемесячная консультация педиатра. В полгода ребенок уже многое умеет, он вырос, начинает активные движения и переходит на новое питание – вводится приокорм. Именно в этом возрасте необходимо прохождение небольшой медицинской комиссии, которая состоит из невролога, кардиолога, ЛОР-врача и окулиста. Невролог определяет психомоторное развития ребенка, контролирует рефлексы. Окулист определяет предрасположенность к развитию близорукости и выявляет наличие косоглазия. ЛОР-врач оценивает слух, осматривает носик и ушки малыша (нет ли воспалений или аномалий развития). Обязательно рассказывает маме об их правильной гигиене, о профилактике простудных и воспалительных заболеваний. При подозрении на нарушение слуха доктор дает направление к сурдологу. Кардиолог осматривает малыша для выявления пороков и другой патологии сердечно-сосудистой системы. При необходимости доктор может дать направление на ЭКГ и эхокардиограмму. 7 и 8 месяцев. В этом возрасте ребенку предстоит очередная консультация педиатра. Помимо оценки роста и развития, доктор может ответить маме на все вопросы относительно питания и введения новых прикормов. 9 месяцев. Помимо очередного планового осмотра педиатра ребенку необходимы консультации невролога (оценка психомоторного развития ребенка), ортопеда (развитие тазобедренных суставов, позвоночника) и детского стоматолога (контроль прорезывания зубов, их роста, а так же рекомендации по гигиене и уходу за полостью рта). 10 и 11 месяцев. В этом возрасте мама приводит малыша в поликлинику на плановый осмотр педиатра. 12 месяцев. В год ребенку необходим осмотр не только педиатра, но и ряда специалистов. 12 месяцев – серьезный рубеж, перед нами уже взрослый человек, который может произносить несколько слов, имеет зубки, множество продуктов в рационе, умеет ходить и владеет немалым количеством самых разнообразных навыков. Невролог оценивает полученные за год навыки, речевое и психомоторное развитие, тонус мышц. Важный момент – осмотр родничков, их состояние информативно для общей неврологической картины. Ортопед контролирует физическое развитие ребенка, правильность развития позвоночника и формирования стопы. А детский стоматолог осматривает зубки на наличие кариеса (к сожалению, он встречается даже у таких малышей) и оценивает формирование прикуса. ЛОР-врач проверяет ухо, горло и нос, а окулист определяет наличие/отсутствие отклонений в остроте зрения от возрастной нормы. Безусловно, нужно сделать общий анализ мочи и крови. При необходимости, специалисты могут назначить дополнительные исследования. Таким образом, соблюдая график диспансеризации детей первого года жизни, можно «держать руку на пульсе» и при появлении какого-либо заболевания немедленно приступить к лечению. Специальная таблица времени для очередного похода с младенцем к врачу
1.3 Значение диспансеризации для здоровья ребенка Значение диспансеризации для здоровья ребенка переоценить сложно. Регулярное наблюдение у основных специалистов позволит контролировать состояние детского организма, выявлять заболевания на самой начальной стадии и успешно лечить их, не допуская обострений. Диспансерный метод обслуживания детей, разработанный российскими педиатрами, - важнейший раздел работы детских поликлиник и фельдшерско-акушерских пунктов. Первый год жизни ребенка - особенно ответственный период. От того, как растет и развивается ребенок в это время, во многом зависит его здоровье в будущем и развитие. Задачами диспансеризации детей в течение первого года являются динамическое наблюдение за их развитием и своевременное проведение оздоровительных мероприятий, профилактические осмотры всех детей (1 раз в месяц в течение года) с целью выявления ранних форм заболевания, активное динамическое наблюдение за детьми с отклонениями от нормы в состоянии здоровья. Массовые профилактические осмотры здоровых детей первого года жизни имеют целью не только обнаружение и лечение заболевания, но и выявление предрасположенности к нему, и предупреждение возможности развития заболевания в будущем. К факторам, предрасполагающим ко многим заболеваниям у детей на первом году жизни, относятся отягощенная беременность (ранний и поздний токсикоз, нарушение маточно-плацентарного кровообращения, инфекции, химический и физический факторы) и отягощенные роды (недоношенность, переношенность, быстрые и затяжные роды, применение акушерских пособий, длительный безводный период, кесарево сечение и т. д.). Предрасполагающими факторами являются также нарушение принципов вскармливания (раннее неправильное смешанное и искусственное вскармливание, отсутствие режима питания, позднее и неправильное введение дополнительных факторов питания, витаминов, прикорма), дефекты ухода (нарушение режима сна и бодрствования, недостаточное пребывание на свежем воздухе) и воспитания, недостаточное внимание к закаливающим мероприятиям или их отсутствие. Медицинские сестры или фельдшеры должны проводить большую санитарно-просветительную работу, разъясняя матерям значение для ребенка правильных режима, вскармливания и закаливания. Диспансеризация здоровых детей на первом году жизни, кроме ежемесячного профилактического осмотра, заключается в консультациях, ортопедов в 1, 6 и 9 мес., в консультации окулиста в 1 мес. В 3 или 6 мес. следует сделать анализ крови для выявления анемии. В 1 год ребенок осматривается окулистом, ортопедом, психоневрологом, следует сделать анализ крови, мочи. Ежемесячно нужно проводить антропометрию (измерение массы тела, роста, окружности груди и головы), отмечать психофизическое развитие. Под особое диспансерное наблюдение должны быть взяты дети с анемией, рахитом, хроническими расстройствами питания, экссудативным и лимфатическим диатезами, перенесшие острые респираторные и кишечные заболевания и пневмонию, а также дети с родовой травмой и недоношенные. Работникам среднего медицинского звена необходимо проводить большую организационную и санитарно-просветительную работу по устранению причин, вызывающих анемию (среди них — дефекты вскармливания, ухода, частые острые инфекционные заболевания), по улучшению и нормализации ухода и режима, коррекции питания (белок животного происхождения, витамины, микроэлементы). Дети с хроническими расстройствами питания (гипотрофия и избыточная масса тела) осматриваются 1 раз в 2—3 недели. Работники среднего медицинского звена должны проводить с их родителями большую санитарно-просветительную работу по выявлению и устранению причин, приводящих к дистрофиям (дефекты ухода и вскармливания, частые заболевания, врожденные дефекты и т. д.). Дети с аномалиями конституции (экссудативный и лимфатический диатезы) наблюдаются 1 раз в месяц, их следует консультировать со специалистами — дерматологом и аллергологом. Этим детям 2 раза в год производят анализы крови, мочи, копрологические исследования, следят за динамикой массы тела. Дети, перенесшие острое респираторное заболевание до 3 месяцев, повторно болеющие ими и перенесшие пневмонию до 1 года, находятся на диспансерном наблюдении до 1 года. Осматриваются они в первом полугодии 2 раза в месяц, во втором — 1 раз в 2 мес. За период наблюдения проводятся оздоровительные мероприятия с учетом фоновых заболеваний с включением физиотерапии, лечебной физкультуры и общеукрепляющей терапии. Проводятся консультации оториноларингологом, санация носоглотки. Большое значение имеют закаливающие процедуры. Критерием эффективности наблюдения является снижение частоты рецидивов и повторных заболеваний пневмонией и острыми респираторными инфекциями. Снятие с учета детей, перенесших пневмонию и повторно болеющих, проводится спустя 10—12 месяцев после клинического и рентгенологического выздоровления. Дети, перенесшие острое кишечное заболевание, наблюдаются 1 раз в 2 — 3 недели с учетом стула, динамики нарастания массы тела. Проводятся исследования кала на кишечную флору, копрологическое исследование, анализ крови. С учета они снимаются при перенесенной дизентерии через 1 месяц, при перенесении сальмонеллеза — через 3 месяцев при условии отрицательных бактериологических анализов. Дети с внутричерепной родовой травмой в периоде новорожденности должны быть осмотрены невропатологом, по его назначению проводится лечение, при необходимости организуются консультаций окулиста, хирурга, оториноларинголога. В первом полугодии их осматривают 1 раз в 2 недели, во втором — 1 раз в 3 мес. Психоневролог осматривает детей 1 раз в 2 — 3 месяца, окулист — 1 раз в 6 мес. Критерием эффективности совместного с невропатологом наблюдения и лечения является отсутствие прогрессирования и восстановление нарушенных функций. Профилактические прививки и снятие с учета производятся только по заключению психоневролога. Дети недоношенные и близнецы с весом 2—2,5 кг наблюдаются на 1-м месяце еженедельно, в возрасте 1—6 месяцев — 1 раз в 2 недели, во втором полугодии — 1 раз в месяц. На 1-м месяце жизни рекомендуются консультации хирурга, ортопеда, невропатолога, окулиста. В заключении первой главы курсовой работы следует сказать, что правильно организованное диспансерное наблюдение за детьми первого года жизни, раннее выявление, своевременное и правильное лечение у них различной патологии - мощный фактор оздоровления детского населения; диспансерное наблюдение заметно улучшает показатели здоровья детей не только на первом году жизни, но и в более старшем возрасте. Глава 2. Сестринский процесс при диспансерном наблюдении за детьми 1-го года жизни 2.1 Алгоритм проведения сестринского патронажа к новорождённому Патронаж детей до 1 года осуществляется исходя из их группы здоровья. Число патронажей определяет участковый врач. Первый патронаж к новорожденному выполняется участковой медсестрой совместно с врачом в первые 3 дня после выписки из роддома. В первую неделю здорового новорожденного медсестра осматривает дважды, а потом еженедельно в течение первого месяца. Участковый педиатр составляет план такого наблюдения. Дети из группы риска и с патологией осматриваются внепланово. В 1-м полугодии ребенок осматривается медсестрой 1 раз в 2 недели, во 2-м полугодии 1-го года жизни — 1 раз в месяц. Дети из группы риска или состоящие на учете как дети социально опасного положения должны патронироваться участковой медсестрой в первую очередь. Медицинская сестра педиатрического участка при посещении ребенка на дому придерживается алгоритма проведения патронажа. Алгоритм проведения патронажа: 1. Выяснить проблемы у матери и у ребенка. 2. Собрать анамнез (генеалогический, биологический, социальный). 3. Провести анализ возрастного режима дня на основании беседы с мамой (число кормлений, количество часов ночного и дневного сна, как организовано бодрствование). 4. Оценить характер питания (вид вскармливания, кратность кормлений, прикормы, аппетит, любимые блюда). 5. Провести объективное обследование: · Ведущие линии НПР, параметры поведения (настроение и живость реакции на окружающее, сон, аппетит, характер бодрствования, отрицательные привычки, индивидуальные особенности); · Состояние кожи и подкожно-жировой клетчатки (цвет, чистота, влажность, эластичность кожи, тургор мягких тканей, толщина подкожно-жирового слоя, у новорожденных отметить состояние пупочной ранки); · Состояние костно-мышечной системы (размеры и состояние краёв большого родничка, количество зубов, порядок их прорезывания, мышечный тонус, двигательные умения); · Определить частоту пульса, дыхания, температуру тела; · Выяснить частоту и характер стула, частоту мочеиспускания; · Оценить реакцию на вакцинацию БЦЖ (пятно, инфильтрат, везикула, язвочка, рубчик). 6. Дать рекомендации матери по: · Соблюдению возрастного режима дня; · Рациональному питанию; · Физическому воспитанию; · Воспитательным мероприятиям; · Подготовке к прививкам; · Профилактике пограничных состояний (рахит, гипотрофия, анемия и т.д.); · Устранению выявленных отклонений. 7. Сделать запись в Ф № 112/у. 8. О выявленных отклонениях в состоянии здоровья ребенка и матери информировать участкового педиатра. 2.2 Роль медсестры в диспансерном наблюдении Работа амбулаторно-поликлинического учреждения, каковым является детская поликлиника, строится по участковому принципу. Детей на педиатрическом участке обслуживают врач-педиатр и медсестра - с момента выписки ребенка из роддома до передачи его под наблюдение врача подросткового кабинета. Участковая медсестра систематически наблюдает за развитием здоровых детей на дому, совместно с врачом ведет профилактический прием здоровых детей; контролирует выполнение назначений врача по предупреждению рахита. Вместе с врачом ежемесячно планирует профилактические прививки, проводит при необходимости подготовку к ним, вызывает в поликлинику детей и оценивает постпрививочную реакцию. Готовит детей к поступлению в дошкольно-школьные учреждения; контролирует направление детей на осмотр узкими специалистами и лабораторное обследование. Она же занимается вопросами рационального вскармливания детей, организацией противоэпидемических мероприятий и санитарно-гигиенического воспитания родителей и детей, проводит динамическое наблюдение за детьми из групп риска и оздоровления. При оказании медпомощи остро заболевшим детям по назначению врача медсестра вводит лекарственные средства, проводит необходимые процедуры и забор мазков; наблюдает за состоянием больного. В определенные дни недели в поликлинике ведется прием здоровых детей 1-го года жизни. Сведения о том, кого приглашать на прием, медсестра берет из плана работы участкового педиатра; предварительно оповещает родителей, выдает талоны на прием к врачу-специалисту и направление на сдачу анализов в лабораторию. Участковая медсестра является основным помощником педиатра на приеме. В ее обязанности входит подготовка кабинета, после которой она приносит из регистратуры истории развития детей. Во время профилактического приема регулирует поток пациентов. Проводит антропометрию, дает советы по питанию, ведет целевые беседы, обучает родителей навыкам и элементам массажа и гимнастики, помогает врачу в ведении документации, выдает направления на анализы, оформляет документы на бесплатное питание и медикаменты, под контролем врача выписывает рецепты. Перечислим некоторые основные документы, ведение которых входит в обязанность участковой медсестры: тетрадь учета работы на дому участковой (патронажной) медсестры (форма № 116/у), история развития ребенка (ф. № 112/у); медсправка на ребенка-инвалида с детства (ф. № 080/у), журнал амбулаторных операций (ф. № 069/у), карта профилактических прививок (ф. № 063/у), журнал учета инфекционных заболеваний (ф. № 060/у), книга записи вызовов врача на дом (ф. № 031/у), журнал учета процедур (ф. № 029/у), журнал направлений на консультацию и во вспомогательные кабинеты (ф. № 028/у), выписка из истории развития ребенка (ф. № 027/у), талон на прием к врачу (ф. № 025-4), статистический талон для регистрации заключительных (уточненных) диагнозов (ф. № 025-2), карточка предварительной записи на прием к врачу (ф. № 040/у), дневник работы среднего медицинского персонала поликлиники (ф. № 039/у), карта учета диспансеризации (ф № 131/у). Главная задача участковой медицинской сестры - проведение профилактической работы в целях формирования здорового ребенка и оказание медицинской помощи больным детям на дому по назначению врача. Для решения этой задачи медицинская сестра выполняет большой комплекс мероприятий: - проводит дородовые патронажи к беременным женщинам своего территориального участка, активно выявляет нарушения самочувствия беременной и своевременно сообщает об этом акушеру-гинекологу женской консультации и врачу-педиатру участковому; - совместно с врачом-педиатром участковым посещает новорожденных в первые два-три дня после выписки из родильного дома; - обеспечивает систематичность наблюдения за здоровыми и больными детьми; - контролирует выполнение родителями врачебных назначений; - планирует проведение профилактических прививок детям, не посещающим дошкольные учреждения, приглашает детей на прививку в поликлинику; - ведет работу по своевременной организации медицинских осмотров детей, состоящих на диспансерном учете; - выполняет назначенные врачом лечебные процедуры на дому; - оказывает помощь врачу при медицинских осмотрах детей (проводит антропометрию, выписывает рецепты, справки, направления, листки нетрудоспособности, выписки, следит за очередностью приема); - проводит беседы с родителями на участке и в поликлинике по вопросам развития и воспитания здорового ребенка и профилактики заболеваний; - ведет работу по подготовке общественного санитарного актива на участке, совместно с которым осуществляет мероприятия, направленные на профилактику травматизма детей на участке; рейды по проверке чистоты, организует встречи населения с врачом. Для осуществления профилактической работы со здоровыми детьми раннего возраста в составе детской поликлиники организуется кабинет профилактической работы с детьми (кабинет здорового ребенка). Для работы в нем в поликлинике, обслуживающей до 10 тыс. детей, предусмотрена 1 должность, свыше 10 тыс. детей - 2 должности медицинских сестер по профилактической работе со здоровыми детьми. Основная задача кабинета здорового ребенка - обучение родителей основным правилам воспитания здорового ребенка (режим, питание, физическое воспитание, закаливание, уход и др.) с целью профилактики заболеваний и отклонений в физическом развитии ребенка. Заключение Диспансеризация – это регулярные осмотры и обследования организма, необходимые для поддержания здоровья. Особенно важна диспансеризация детей раннего возраста, так как именно на данном этапе возможные выявленные проблемы можно устранить и сделать это легче, пока малыш маленький, нежели потом. Первичный патронаж новорожденного ребенка проводится совместно с медицинской сестрой первые три дня после выписки из родильного дома. При рождении первого ребенка в семье его необходимо посетить в первый или второй день после выписки. Во время своего первого врачебно-сестринского патронажа новорожденного педиатр выясняет наличие факторов риска в анамнезе: собирает биологический анамнез (течение беременности, родов, раннего неонатального периода), социальный анамнез (состав семьи, материально-бытовые и санитарные условия), а также наследственный анамнез. Проводит тщательный осмотр ребенка, оценивает нервно-психическое и физическое развитие, наличие отклонений в состоянии здоровья. На основании комплексной оценки полученных данных определяет группу здоровья, при необходимости относит ребенка к той или иной группе риска. Медсестра дает советы по уходу, вскармливанию, обучает мать элементам массажа, гимнастики, закаливания, оформляет свой патронаж в истории развития и приглашает мать на прием к педиатру. Во время каждого профилактического осмотра педиатр должен уточнить анамнез, проанализировать данные о перенесенных заболеваниях, изменения во вскармливании, социальных условиях за период с предыдущего осмотра, выявить жалобы. На приеме ребенку проводятся антропометрические измерения (масса тела, длина, окружность головы и груди). Уровень и гармоничность физического развития оценивается по центильным таблицам. По данным патронажа медсестры и из беседы с родителями, согласно показателям нервно-психического развития, выставляется группа НПР, и оценивается поведение ребенка. После объективного осмотра врач выставляет диагноз: «здоров», «угрожаемый по какой либо патологии» (группа риска), или «болен» (диагноз), а также указывает группу здоровья с первой по пятую, группу риска. На приеме матери даются рекомендации по режиму, по рациональному вскармливанию, виду закаливающих процедур и воспитания ребенка. Кроме того, ребенку может быть назначен курс витамина Д, препараты железа и др. Решается вопрос о проведении профилактических прививок, а при наличии противопоказаний оформляется медицинский отвод. С родителями проводится санитарно-просветительная работа. Все данные вносятся в историю развития в виде унифицированных записей. Список литературы 1. Государственная программа Российской Федерации «Развитие здравоохранения» // Коллегия Минздрава России. — М., 2012. — 66 с. 2. Законодательное обеспечение реформ в здравоохранении России // Проблемы законодательного обеспечения обязательного медицинского страхования в Российской Федерации: аналитический вестник. — М., 2011. — № 229. — С. 7−9 3. Измеров Н. Ф. Национальная система медицины труда как основа сохранения здоровья, работающего населения России // Здравоохранение Российской Федерации. — 2014. — № 1. — С. 7−8 4. Методические рекомендации по оценке медицинской эффективности деятельности лечебно-профилактических учреждений / Ю. А. Тюков и др. — М., 2011. — 15 с. 5. Мухина С. А., Тарновская И. И. Теоретические основы сестринского дела: учебник. — М., 2011. — 368 с. 6. Мыльникова Л.A. Предупреждение и контроль неинфекционных заболеваний и травматизма: подходы ВОЗ // Здравоохранение. — 2012. — № 10. — С. 55−61 Интернет https://www.pre-ambula.ru/pediatr/pervy-god/ https://revolution.allbest.ru/medicine/d00757719.html |
