БПОУ ВО «Борисоглебскмедколледж»
Дневник учебной практики
профессионального модуля
ПМ. 02 Участие в лечебно-диагностическом
и реабилитационном процессах
МДК. 02.01. Сестринская помощь при различных
заболеваниях и состояниях. Сестринский уход в педиатрии.
Специальность: 34.02.01 Сестринское дело
Обучающейся Грековой Виктории Александровны
Группы 32м курса III
Продолжительность 6 дней
Сроки прохождения практики
с «15» июня 2022г. по «21» июня 2022г.
Результатом освоения программы учебной практики является формирование у обучающихся практических профессиональных умений, приобретение первоначального практического опыта при овладении видом профессиональной деятельности проведение профилактических мероприятий, в том числе профессиональными (ПК) и общими (ОК) компетенциями:
Код
|
Наименование результата обучения
|
ПК 1.1.
|
Проводить мероприятия по сохранению и укреплению здоровья населения, пациента и его окружения
|
ПК 1.2.
|
Проводить санитарно-гигиеническое воспитание населения
|
ПК 1.3.
|
Участвовать в проведении профилактики инфекционных и неинфекционных заболеваний
|
ОК 1.
|
Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес
|
ОК 2.
|
Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество
|
ОК 3.
|
Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность
|
ОК 4.
|
Осуществлять поиск и использование информации, необходимой для эффективного выполнения возложенных на него профессиональных задач, а также для своего профессионального и личностного развития.
|
ОК 5.
|
Использовать информационно-коммуникационные технологии в профессиональной деятельности
|
ОК 6.
|
Работать в коллективе и команде, эффективно общаться с коллегами, руководством, потребителями
|
ОК 7.
|
Брать ответственность за работу членов команды (подчиненных), за результат выполнения заданий
|
ОК 8.
|
Самостоятельно определять задачи профессионального и личностного развития, заниматься самообразованием, осознанно планировать и осуществлять повышение своей квалификации
|
ОК 9.
|
Ориентироваться в условиях частой смены технологий в профессиональной деятельности
|
ОК 10.
|
Бережно относиться к историческому наследию и культурным традициям народа, уважать социальные, культурные и религиозные различия.
|
ОК 11.
|
Быть готовым брать на себя нравственные обязательства по отношению к природе, обществу, человеку
|
ОК 12.
|
Организовывать рабочее место с соблюдением требований охраны труда, производственной санитарии, инфекционной и противопожарной безопасности
|
ОК 13.
|
Вести здоровый образ жизни, заниматься физической культурой и спортом для укрепления здоровья, достижения жизненных и профессиональных целей
|
СТРУКТУРА и содержание учебной практики
№ п/п
|
Раздел учебной практики
|
Виды работ учебной практики
|
Кол-во часов
|
|
МДК 02.01 Сестринский уход в педиатрии
|
|
|
1.
|
Болезни новорожденных
(ПК 2.1-2.6)
(ОК 1-13)
|
Отработка и экспертиза манипуляций по уходу за детьми с заболеваниями периода новорожденности.
Аспирация слизи из носоглотки, уход после аспирации;
уход за ребенком в кювезе;
утренний туалет;
контрольное взвешивание;
пеленание;
кормление (через зонд и из бутылочки);
обработка естественных складок кожи;
термометрия и графическая запись температуры;
туалет пупочной раны;
гигиеническая ванна.
|
6
|
2.
|
Болезни детей раннего возраста
(ПК 2.1-2.6)
(ОК 1-13)
|
Раздача пищи детям раннего возраста;
кормление тяжелобольных детей с ложки, из поильника, через назогастральный зонд;
осуществление (помощь в осуществлении) личной гигиены тяжелобольного ребенка;
проведение медикаментозного лечения по назначению врача;
подготовка детей к лабораторным методам исследования;
подготовка ребенка к инструментальным методам исследования.
|
6
|
3.
|
Болезни органов дыхания у детей. Заболевания органов кровообращения у детей
(ПК 2.1-2.6)
(ОК 1-13)
|
Постановка горчичников, различных видов компрессов;
проведение оксигенотерапии разными способами;
проведение медикаментозного лечения по назначению врача;
подготовка ребенка к лабораторным методам исследования;
подготовка ребенка к инструментальным методам исследования;
проведение СЛР детям разного возраста с заболеваниями органов дыхания и кровообращения;
выписывание направлений на обследование;
ведение документации.
|
6
|
4.
|
Болезни органов мочевыделительной системы у детей. Заболевания органов пищеварения у детей.
(ПК 2.1-2.6)
(ОК 1-13)
|
Раздача пищи детям разного возраста;
кормление тяжелобольных детей с ложки, из поильника, через назогастральный зонд;
осуществление (помощь в осуществлении) личной гигиены;
проведение медикаментозного лечения по назначению врача;
подготовка ребенка к лабораторным методам исследования;
подготовка детей к инструментальным методам исследования;
ассистирование при промывании желудка, катетеризации мочевого пузыря;
постановка клизмы, газоотводной трубки.
|
6
|
5.
|
Болезни органов кроветворения у детей. Заболевание эндокринной системы у детей
(ПК 2.1-2.6)
(ОК 1-13)
|
Осуществление (помощь в осуществлении) личной гигиены тяжелобольного пациента;
проведение медикаментозного лечения по назначению врача;
подготовка ребенка к лабораторным методам исследования;
подготовка ребенка к инструментальным методам исследования;
участие в диспансеризации детей с заболеваниями органов кроветворения, эндокринной патологией;
участие в проведении патронажей к здоровым и больным детям.
|
6
|
6.
|
Диагностика и профилактика туберкулёза в современных условиях
(ПК 2.1-2.6)
(ОК 1-13)
|
Осуществление (помощь в осуществлении) личной гигиены туберкулезного больного;
проведение медикаментозного лечения по назначению врача;
подготовка ребенка к лабораторным методам исследования;
подготовка ребенка к инструментальным методам исследования;
выписывание направлений на обследование;
ведение документации;
участие в иммунопрофилактике.
|
6
|
|
|
Всего
|
36
|
Дата
|
Содержание
|
Примечание
|
15.06.22
|
В первый день практики я выполнила следующие манипуляции:
• аспирация слизи из носоглотки, уход после аспирации;
• уход за ребенком в кювезе;
• утренний туалет;
• контрольное взвешивание;
• пеленание;
• кормление (через зонд и из бутылочки);
• обработка естественных складок кожи;
• термометрия и графическая запись температуры;
• туалет пупочной ранки;
• гигиеническая ванна
Утренний туалет новорождённого.
Проводится перед первым кормлением в 5.00 – 6.00 часов. Вымыть руки щёткой с мылом, обработать антисептиком. После каждого ребёнка руки моют только с мылом.
ПРИГОТОВИТЬ:
1. Детское мыло.
2. Медицинский термометр (промыть в кипячёной воде и просушить в пелёнке).
3. Чашечные весы (обработать 1%-м р-ром хлорамина, постелить стерильную пелёнку).
4. 2 стерильных ватных шарика.
5. 2 стерильных ватных жгутика.
6. Стерильные ватные тампоны.
7. 0,2%-й раствор фурацилина.
8. Стерильное растительное масло.
9. Комплект стерильных пелёнок.
АЛГОРИТМ ПРОВЕДЕНИЯ МАНИПУЛЯЦИИ:
1. Подмыть с детским мылом.
2. Провести термометрию.
3. Взвесить.
4. Обработать ватным тампоном с растительным маслом паховые и ягодичную складки.
5. Запеленать.
6. Вымыть руки с мылом.
7. Обработать глаза (двумя ватными шариками, смоченными в р-ре фурацилина – от наружного угла к внутреннему).
8. Обработать носовые ходы (стерильными ватными жгутиками, смоченными в стерильном растительном масле, для каждого хода отдельный жгутик).
9. Обработать лицо ватным тампоном, смоченным в растворе фурацилина.
Обработка культи пуповины и пупочной ранки.
ОБРАБОТКА КУЛЬТИ ПУПОВИНЫ:пуповинный остаток и кожу вокруг него обрабатывают сначала 95%-м этиловым спиртом марлевыми тампонами, затем 5%-м р-ром перманганата калия индивидуальной палочкой с ватой (не трогая кожу).
ОБРАБОТКА ПУПОЧНОЙ РАНКИ:сначала капают пипеткой 3%-й р-р перекиси водорода на область ранки, одновременно протирая её палочкой с ватой. Затем 95%-м этиловым спиртом стерильным марлевым тампоном промывают ранку и 5%-м р-ром перманганата калия одноразовой палочкой с ватой обрабатывают ранку, не трогая кожу вокруг пупочного кольца.
|
Куве́з — приспособление с автоматической подачей кислорода и с поддержанием оптимальной температуры, в которое помещают недоношенного или заболевшего новорождённого. Представляет собой ящик из прозрачного стекла, нагревательного элемента, устройства для увлажнения воздуха и управляющего блока.
Пеленание ребенка:
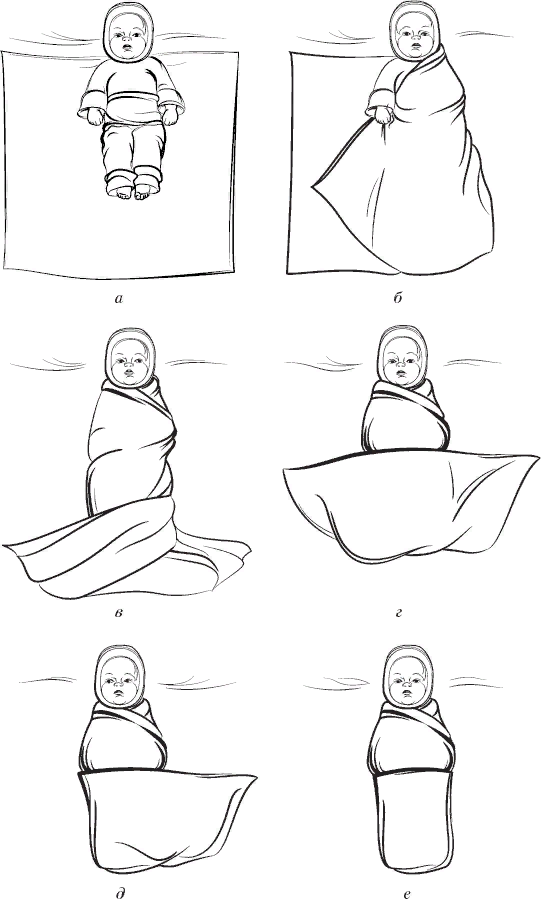
|
16.06.22
|
Сегодня на практике мы проходили болезни детей раннего возраста. Были выполнила следующие манипуляции:
Раздача пищи детям раннего возраста.
Осуществляла кормление тяжелобольного ребенка с ложки, из поильника, через назогастральный зонд.
Помогала в осуществлении личной гигиены тяжелобольного ребенка.
Проводила медикаментозное лечение по назначению врача.
Проводила беседу с родителями по подготовке к лабораторным методам исследования.
Проводила беседу с родителями по подготовке ребенка к инструментальным методам исследования.
Кормление тяжелобольного ребенка с ложки, из поильника, через назогастральный зонд.
Алгоритм выполнения:
1. Вымыть и осушить руки.
2. Подготовить чистую ложку и чашку.
3. Приготовить детское питание.
4. Проверить температуру (капнуть детское питание на тыльную поверхность своего лучезапястного сустава)
5. Подготовить ребёнка для кормления с приподнятым головным концом.
6. Кормить ребёнка из ложки с небольшими интервалами.
7. В ложку наливают несколько капель, после привыкания его количество увеличивают.
8. Ложку подносят ко рту в направлении сверху вниз и прикладывают к нижней губе. В тот момент, когда ребёнок начинает выполнять сосательные движения, её вводят в рот. Недопустимо слишком глубокое её введение: при касании нёба может возникнуть рвота. Ложка не должна попасть под язык. Извлекают ложку, прижав её к верхней губе.
9. При использовании чашки давать ребёнку пить маленькими глотками с интервалами. Её край нельзя заводить глубоко в рот. Дают пить медленно, терпеливо давая время для глотания. Между глотками ребёнок должен отдыхать.
10. После кормления промыть чашку и ложку в проточной воде, а затем в кипячёной воде.
Кормление через питательный зонд
Показания:отсутствие глотательного и сосательного рефлекса (недоношенные дети); дети в тяжёлом состоянии с перинатальным поражением ЦНС.
Цель:обеспечить новорожденного ребёнка необходимым количеством пищи, когда естественное питание через рот невозможно.
Оснащение:
- отмеренное количество молока на одно кормление, подогретое - до температуры 37-380 С;
- стерильный питательный зонд;
- стерильный шприц 20 мл;
- электроотсос или резиновая груша.
- фонендоскоп
- лейкопластырь
- лоток для оснащения
- салфетка
Обязательные условия: размер желудочного зонда зависит от массы тела ребёнка:
Недоношенному новорожденному ребёнку до и после кормления необходимо провести кислородотерапию с целью профилактики приступов апноэ.
Алгоритм выполнения
1. Объяснить маме/родственникам ход и цель процедуры
2. Подготовить необходимое оснащение
3. Надеть колпак, маску. Вымыть и осушить руки, надеть перчатки
4. Уложить ребёнка на бок (голову повернуть на бок) с приподнятым головным концом, зафиксировать такое положение с помощью валика.
5. Измерить глубину введения зонда от мочки уха до кончика носа и от кончика носа до конца мечевидного отростка (от мочки уха до переносицы и до мечевидного отростка – при введении через нос). Сделать метку.
6. Присоединить к зонду шприц и проверить его на проходимость, пропустив через него воздух с помощью поршня.
7. Смочить вводимый конец зонда в молоке (смеси)
8. Ввести зонд в ротовую полость и провести его в желудок по спинке языка до отметки (при введении зонда не прилагать усилий и следить, нет ли одышки, цианоза).
9. Проконтролировать нахождение зонда в желудке. Для этого присоединить шприц к зонду, и попытаться отсосать содержимое. Если при этом будет получено содержимое желудка, значит, зонд введён правильно (ввести 2,0 воздуха из шприца в желудок и проконтролировать фонендоскопом на уровне мечевидного отростка).
10. При отсутствии патологических примесей содержимое желудка возвращают обратно для сохранения электролитов и ферментов.
11. Закрепить зонд лейкопластырем
12. Подсоединить шприц без поршня к зонду, опустить его ниже уровня желудка и наклонить (профилактика аэрофагии).
13. Молоко влить по стенке шприца и плавно приподнять шприц, чтобы молоко медленно поступало в желудок. Если молоко не продвигается – немного переместить зонд назад или вперёд. Питание поступает под силой тяжести в течение 8-10 минут.
14. При достижении молоком устья шприца, шприц отсоединить, закрыть заглушку зонда.
15. Удалить катетер быстрыми движениями через 3-5 минуты, пережав просвет катетера возле рта (2-3 см) (предупреждение срыгивания)
16. Придать ребёнку (если позволяет состояние) вертикальное положение, затем уложить его на бок с возвышенным головным концом, создать охранительный режим.
17. Снять перчатки, вымыть и осушить руки
|
Раздача пищи проводится в определенное время: завтрак - с 9.00 до 9.30; обед - с 13.00 до 13.30; полдник - с 16.00 до 16.30; ужин - с 18.30 до 19.00. Температура горячих блюд не должна превышать 60 °С, а холодных - 10 °С. Разовая порция должна соответствовать возрасту ребенка. Перед приемом пищи заканчивают все лечебные процедуры.
Подготовка к лабораторным методам исследования: алгоритм действий перед сдачей анализа крови:
1.За пару дней до анализов из меню ребенка нужно убрать жирную пищу, жареные блюда, сладости
2.Сдавать кровь нужно натощак
3.Маме необходимо быть спокойной, ведь малыш остро чувствует материнские настроения и перенимает их
4.Придумайте, чем займете ребенка во время ожидания: книжки, игрушки, раскраски — это отвлечет его от тревог
5.Во время процедуры малышей держат на руках — это успокоит их
6.Возьмите с собой еду, чтобы сразу после процедуры накормить ребенка
7.Заранее придумайте награду за пройденное испытание.
В зависимости от возраста ребёнка используются питательные зонды с различным диаметром. Зонд вводится в желудок через рот или носовой ход. Наиболее физиологичным является его введение через рот. Кратность кормлений через зонд обычно составляет 7-8 раз в сутки. При пролонгированном зондовом кормлении с помощью шприцевого дозатора время введения не должно превышать 3 часа.
|
17.06.22
|
Сегодня на практике я выполняла манипуляции:
Постановка горчичников, различных видов компрессов.
Проведение оксигенотерапии различными способами.
Проведение медикаментозного лечения по назначению врача.
Подготовка ребенка к лабораторным методам исследования.
Подготовка ребенка к инструментальным методам исследования.
Проведение СЛР детям разного возраста с заболеваниями органов дыхания и кровообращения.
Выписывание направлений на обследование. Ведение документации.
Алгоритм проведения оксигенотерапии:
Показания: заболевания органов дыхания, интоксикация, нарушение кровообращения и обмена веществ.
Противопоказания: отсутствие признаков гипоксии, легочное кровотечение.
Оснащение:
стерильный носовой катетер (носовые канюли или поливинилхлоридная маска с клапанами)
лейкопластырь, ножницы, часы
перчатки нестерильные
аппарат Боброва с дистиллированной водой
источник кислорода с дозиметром
стерильное вазелиновое масло
шпатель
емкость с дезинфицирующим средством
емкость для отходов класса Б
Алгоритм выполнения процедуры
1.Подготовка к процедуре
1.1. Объяснить пациенту (родителям) цель и ход предстоящей процедуры, получить добровольное информированное согласие.
1.2. Подготовить необходимое оснащение.
1.3. Обработать руки гигиеническим способом, осушить.
1.4. Надеть перчатки.
2. Последовательность выполнения процедуры
2.1. При использовании носового катетера определить расстояние, на которое вводится катетер: от носогубной складки до дна нижней челюсти.
2.2. Ввести катетер в нижний носовой ход и далее в глотку так, чтобы коник его был виден при осмотре зева с помощью шпателя из-под маленького язычка.
2.3. Прикрепить катетер, присоединенный к аппарату Боброва, наполненного водой t = 37С короткой трубкой, к щеке ли носу ребенка лейкопластырем; при использовании носовых канюль и маски; перед введение носовых канюль очистить носовые ходы, после введения носовых канюль , провести их фиксацию вокруг головы ребенка. Для использования лицевой маски подобрать ее по размеру в зависимости от возраста ребенка , наложить плотно на переносицу и середину подбородка ребенка .
2.4. Присоединить длинную трубку к вентилю дозиметра.
2.5. Открыть его и подать кислород, строго соблюдая назначенную врачом концентрацию (=: 30 – 40 %) со скоростью 1-2 л в мин, для детей раннего возраста и 2-3 л/мин для детей старшего возраста
3. Окончание процедуры
3.1. Закрыть вентиль дозиметра.
3.2. Открепить лейкопластырь от щеки пациента (убрать из носовых ходов канюли; снять маску; закрепленную на голове).
3.3. Извлечь катетер (носовые канюли; снять маску) после прекращения подачи кислорода.
3.4. Отсоединить катетер от источника кислорода.
3.5. Снять перчатки, поместить в емкость с дезинфицирующим средством или в емкость для отходов класса Б
3.6. Обработать руки гигиеническим способом, осушить.
3.7. Уточнить самочувствие пациента (старшего возраста, находящегося в сознании).
3.8. Сделать соответствующую запись о результатах выполнения услуги в медицинскую документацию.
Алгоритм проведения постановки горчичников:
Показания:
•Боли,
•Острые воспалительные процессы органов дыхания – пневмонии, плевриты, бронхиты, трахеиты, стеноз гортани,
•Заболевания мышц, нервной системы, невралгии, невриты
Противопоказания:
•Кровотечения,
•Заболевания кожи,
•Опухоли различной этиологии,
•Аллергические реакции на эфирные масла,
•Нарушения целостности кожи,
•Гипертермия
Оснащение:
•Горчичники,
•Лоток с водой 40 - 450
•Лоток со стерильным растительным маслом 37 - 380
•Пелёнки (тёплая и тонкая)
•Одеяло
•Лоток для отработанного материала
Необходимое условие: перед применением следует проверить качество горчичников – горчица должна иметь резкий специфический запах и не должна осыпаться с бумаги.
|
Подготовка ребенка к лабораторным исследованиям
Подготовка к забору крови на сахар
1.Кровь на сахар ребенку берется на голодный желудок. Нельзя есть минимум восемь часов.
2. Не нужно ребенку чистить зубы.
Подготовка к забору крови из пальца
1.Сдают анализ крови из пальца в утреннее время, обязательно на голодный желудок.
2. С утра разрешается выпить лишь небольшое количество простой воды (не газированной, не сладкой).
3. Грудным детям берут кровь между кормлениями.
Подготовка к сдаче общего анализа мочи
Для анализа предпочтительно использовать «утреннюю» порцию, которая в течение сна собирается в полости мочевого пузыря. Это снижает физиологические суточные колебания показателей мочи и позволяет более достоверно интерпретировать результат.
Места постановки горчичников ребенку:
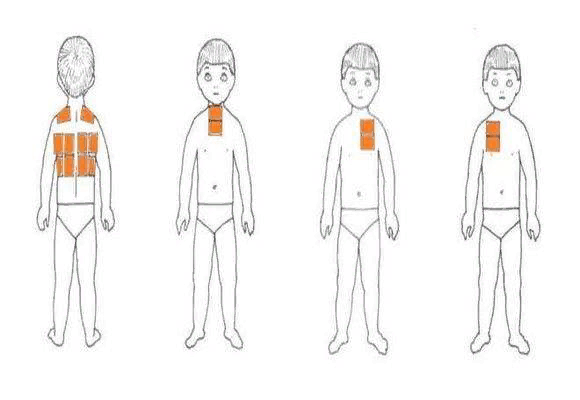
|
18.06.22
|
Сегодня на практике я выполнила следующие манипуляции:
Кормление тяжелобольных детей с ложки, из поильника, через назогастральный зонд.
Осуществление (помощь в осуществлении) личной гигиены.
Проведение медикаментозного лечения по назначению врача.
Подготовка ребенка к лабораторным методам исследования.
Подготовка детей к инструментальным методам исследования.
Ассистирование при промывании желудка, катетеризации мочевого пузыря.
Постановка клизмы, газоотводной трубки.
Техника постановки очистительной клизмы малышу
Показания к применению и противопоказания
Очистительную клизму стоит проводить только в следующих случаях:
возникновения воспалительного процесса в области желудочно-кишечного тракта;
повышенное газообразование;
перед введением лекарств в прямую кишку;
мучают запоры;
если в дальнейшем необходимо произвести клизму лечебного назначения;
если за нею последует введение газоотводной трубочки;
перед оперативным вмешательством;
перед обследованием инструментального характера.
Ни в коем случае нельзя применять клизму в случае, если у ребенка имеются воспалительные процессы в области промежности или aнaльного отверстия, кровотечение в области желудочно-кишечного тракта или же опухоль прямой кишки (онкология), выпадение прямой кишки или подозрения на необходимость быстрого и незапланированного хирургического вмешательства.
Клизма при помощи резиновой груши
на кушетку, пеленальный столик или же иную горизонтальную поверхность расстелить пеленку или же простыню поверх клеенки, а также приготовить полотенце;
тщательно с антисептическим средством вымыть руки, обсушить и надеть перчатки;
выпустить воздух из резиновой груши, затем опустить ее кончик в подготовленную воду и наполнить;
смазать наконечник груши вазелиновым маслом;
разместить в удобном положении ребенка. Если он младше годовалого возраста, то лучшим положением будет лежа на спине с сильно поднятыми кверху ногами.
слегка раздвинуть пальцами ягoдицы ребенку чтобы облегчить постановку клизмы, аккуратно вращательными движениями ввести наконечник груши в aнaльное отверстие: сразу по направлению к пупку, а затем в сторону позвоночника. Если наконечник невелик, то вводится полностью, если же он большой – то погрузить его следует не более чем на 5 см;
медленными движениями сжимать нижнюю часть груши до полного введения жидкости в организм;
вынуть резиновую грушу, отложить в сторону и, плотно сжав ягoдицы ребенка, удерживать его в таком положении 5-7 минут, затем перевернуть малыша на спину и ждать, когда появятся позывы к oпopoжнению кишечника.
АЛГОРИТМ ПОСТАНОВКИ ГАЗООТВОДНОЙ ТРУБКИ ДЕТЯМ РАННЕГО ВОЗРАСТА
Конец формы
Показание: накопление газов в толстом кишечнике
Оснащение: 1) резиновые перчатки
2) клеенка, пеленка
3) полотенце
4) газоотводная трубка (№ 1-6)
2) емкость с водой
3) вазелиновое масло
1. Объяснить маме цель и ход проведения процедуры.
2. Подготовить оснащение.
3. Обработать руки гигиеническим способом, надеть фартук и стерильные резиновые перчатки.
4. Постелить на ровную поверхность клеенку и пеленку.
5. Взять газоотводную трубку, слепой конец смазать вазелиновым маслом.
6. Уложить ребенка на левый бок с прижатыми к животу ногами (до 6-ти месяцев - на спинку и поднять ножки).
7. Раздвинуть ятодицы пальцами левой руки и зафиксировать ребенка в этом положении.
8. Пережав свободный конец газоотводной трубки, осторожно, не прилагая усилий ввести его в анус и продвинуть на 1-2 см по направлению к пупку, затем параллельно к позвоночнику.
9. Свободный конец газоотводной трубки опустить в емкость с водой.
10. Помассажировать живот ребенка поглаживающими круговыми движениями по направлению часовой стрелки.
11. По мере прекращения появления воздушных пузырьков в емкости с водой с помощью салфетки убрать газоотводную трубку.
12. После дефекации, ребенка следует подмыть, подсушить промокательными движениями пеленкой и смазать естественные складки маслом. Одеть.
13. Убрать клеенку и пеленку, поместить в дезраствор.
14. Снять фартук, поместить в дезраствор.
15. Снять перчатки, сбросить в контейнер. Вымыть руки.
Примечание. Глубина введениягазоотводной трубки зависит от возраста ребенка (новорожденному 6-8 см).
|
Подготовка к УЗИ
При исследовании брюшной полости необходимо в течении 4 часов не есть твердую и жидкую пищу, не пить никаких жидкостей, даже воды, не жевать жевательную резинку, не курить (для подростков). Для детей до 1 года голодный промежуток примерно равен интервалу между 2 кормлениями.
При исследовании органов мочевой системы с определением объема остаточной мочи необходимо естественное наполнение мочевого пузыря. Нет необходимости заранее пить много жидкости. Нельзя мочиться непосредственно перед самим исследованием. При исследовании органов малого таза необходимо за 1-1,5 часа до исследования выпить 1-1,5 литра воды.
|
20.06.22
|
Сегодня на практике я выполняла следующие манипуляции:
Осуществление личной гигиены тяжелобольного пациента
Проведение медикаментозного лечения по назначению врача
Подготовка ребенка к лабораторным методам исследования
Подготовка ребенка к инструментальным методам исследования
Участие в диспансеризации детей с заболеваниями органов кроветворения, эндокринной патологией.
Участие в проведении патронажей к здоровым и больным детям
|
Сроки патронажа
Если ребенок родился в срок, без патологий, с рождения и до 28 дней к нему приходят:
2 раза — врач-педиатр;
3 раза — медицинская сестра.
Дополнительные патронажи назначает врач по медицинским показателям.
Когда проводят патронаж врачи-педиатры:
Первый патронаж здорового ребенка при выписке на 3-4 сутки проводят на 5-6 сутки жизни малыша (первые три дня после выписки).
Второй патронаж здорового ребенка при выписке на 3-4 сутки проводят на 11-13 сутки жизни ребенка.
При ранней выписке (в первые 24 часа жизни или родах на дому) изменяется срок, когда приходит педиатр к новорожденному, в этом случае первичный патронаж проводят на 2-3 сутки жизни малыша.
При поздней выписке (позже 5 суток жизни) второй врачебный патронаж проводят спустя 5 или 7 дней от первичного патронажа.
Если ребенок рожден дома без последующей госпитализации, то первый патронаж врач проводит в течение суток после поступления в поликлинику информации о рождении ребенка.
Сроки патронажа медицинской сестрой
Посещение новорожденного медицинской сестрой проходит по определенному алгоритму.
На то, как часто приходит патронажная медсестра к новорожденному, влияет самочувствие и здоровье ребенка:
если ребенок здоровый, у мамы нет проблем с уходом за ним, то в течение месяца после рождения медсестра придет на дом 3 раза;
для отслеживания здоровья недоношенных деток или при необходимости контроля самочувствия ребенка врач назначит дополнительные визиты.
Когда проводят патронаж медсестры:
Самый первый патронаж новорожденного проводят на 3-4 сутки жизни ребенка (первые сутки после выписки из роддома).
Второе посещение проводится на 8-10 сутки жизни ребенка.
Третье посещение проводится на 17-18 сутки жизни ребенка.
Четвертый патронаж (дополнительный) проводят по медицинским показаниям на 24-28 сутки жизни ребенка. Если врач дополнительное посещение не назначил, медсестра ограничится контрольным звонком родителям по телефону.
|
21.06.22
|
Сегодня на практике я выполняла манипуляции:
Осуществление (помощь в осуществлении) личной гигиены туберкулезного больного
Проведение медикаментозного лечения по назначению врача
Подготовка ребенка к лабораторным методам исследования
Подготовка ребенка к инструментальным методам исследования
Выписывание направлений на обследование
Ведение документации
Участие в иммунопрофилактике
|
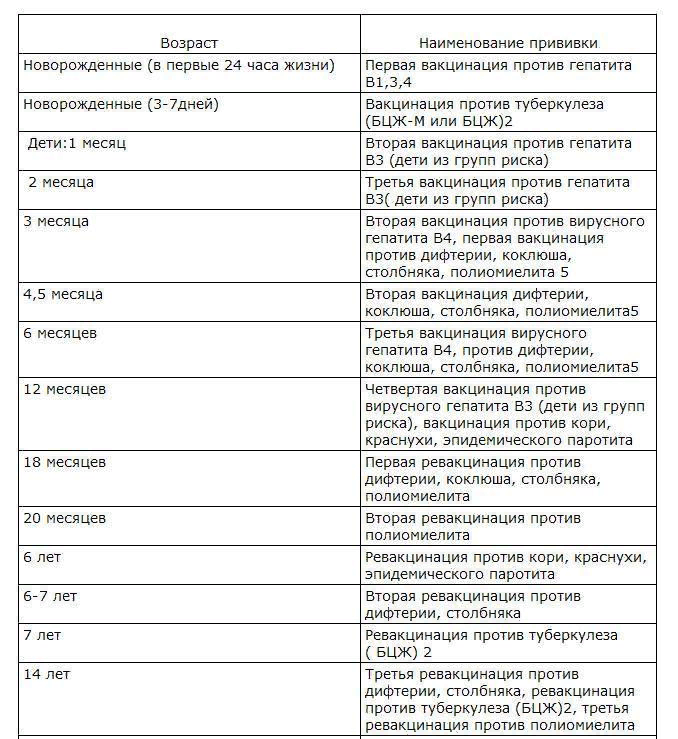
| |
 Скачать 462.27 Kb.
Скачать 462.27 Kb.


