Афанасьев. Эмбриогенез человека
 Скачать 342.24 Kb. Скачать 342.24 Kb.
|
Оглавление
Знание эмбриологии человека необходимо всем врачам, особенно работающим в области акушерства и педиатрии. Это помогает в постановке диагноза при нарушениях в системе мать-плод, выявлении причин уродств и заболеваний детей после рождения. В настоящее время знания по эмбриологии человека используются для раскрытия и ликвидации причин бесплодия, трансплантации фетальных органов, разработки и применения противозачаточных средств. В частности, актуальность приобрели проблемы культивирования яйцеклеток, экстракорпорального оплодотворения и имплантации зародышей в матку. Цель данной исследовательской работы в первую очередь понять, какие процессы происходят на второй и третьей неделях эмбриогенеза. Также перед нами встает задача узнать о патологиях и их последствиях для зарождающегося организма в данный период внутриутробного развития.
Внутриутробное развитие человека продолжается в среднем 280 суток (10 лунных месяцев). Принято выделять три периода: начальный (1-я неделя), зародышевый (2-8-я недели), плодный (с 9-ой недели развития до рождения ребенка). К концу зародышевого периода завершается закладка основных эмбриональных зачатков тканей и органов. Первый триместр — самый важный и сложный этап развития эмбриона человека. Именно в это время закладываются зачатки его органов, формируется нервная и другие системы. Этот период сопряжен с большим количеством рисков и требует от будущей матери особого внимания к своему здоровью и образу жизни, чтобы уменьшить риск возникновения врожденных пороков у ребенка. Врождённые пороки, включая аномалии развития, изучает тератология. Число новорождённых с врожденными пороками составляет 2-3% общего количества родившихся живыми детей. Причины появления врожденных пороков многочисленны: вирусная инфекция (краснуха, цитомегаловирусная и герпетическая инфекции), токсоплазмоз, сифилис, радиация, лекарственные средства, наркотические вещества, химические факторы окружающей среды, болезни матери и т.д. Восприимчивость к действию тератогенов зависит от стадии развития. Риск возникновения врожденных пороков особенно велик в эмбриогенезе и органогенезе. Воздействие тератогенов в первые 3 нед развития заканчивается гибелью эмбриона с последующим спонтанным абортом. Критический период возникновения врождённых пороков приходится на 3-8-ю неделю развития, с пиком на 4-5-й неделе. Причины более половины врожденных пороков (50-60%) неизвестны. Среди установленных причин возникновения врожденных пороков 7-10% обусловлены воздействием факторов окружающей среды, 7-8% - мутации генов, 6-7% - хромосомные аберрации; 20-25% врожденных пороков вызваны сочетанными причинами. Для того, чтобы понять, какие процессы происходят на 2-ой – 3- ей неделях внутриутробного развития, нужно вспомнить основные стадии эмбриогенеза: I - оплодотворение и образование зиготы; II - дробление и образование бластулы (бластоцисты); III - гаструляцию - образование зародышевых листков и комплекса осевых органов; IV - гистогенез и органогенез зародышевых и внезародышевых органов; V - системогенез. В данной работе нас интересует начало второй недели, а именно имплантация. 2.2. Имплантация. Имплантация (лат. implantatio - врастание, укоренение) - внедрение зародыша в слизистую оболочку матки. Различают две стадии имплантации: адгезию (прилипание), когда зародыш прикрепляется к внутренней поверхности матки, и инвазию (погружение) - внедрение зародыша в ткани слизистой оболочки матки. На 7-е сут в трофобласте и эмбриобласте происходят изменения, связанные с подготовкой к имплантации. Бластоциста сохраняет оболочку оплодотворения. В трофобласте увеличивается количество лизосом с ферментами, обеспечивающими разрушение (лизис) тканей стенки матки и тем самым способствующими внедрению зародыша в толщу ее слизистой оболочки. Появляющиеся в трофобласте микроворсинки постепенно разрушают оболочку оплодотворения. Зародышевый узелок уплощается и превращается в зародышевый щиток, в котором начинается подготовка к первой стадии гаструляции. Имплантация продолжается около 40 ч. Одновременно с имплантацией начинается гаструляция (образование зародышевых листков). Это первый критический период развития. 2.3. Гаструляция. Гаструляция (от лат. gaster- желудок) - сложный процесс химических и морфогенетических изменений, сопровождающийся размножением, ростом, направленным перемещением и дифференцировкой клеток, в результате чего образуются зародышевые листки: наружный (эктодерма), средний (мезодерма) и внутренний (энтодерма) - источники развития комплекса осевых органов и эмбриональных зачатков тканей. Гаструляция начинается в конце 2-й недели развития и характеризуется появлением у клеток способности к перемещениям. С началом гаструляции активируются первые тканеспецифические гены. Эмбриобласт расслаивается на эпибласт (слой цилиндрических клеток) и гипобласт (слой кубических клеток, обращённый к бластоцелю). Эпибласт и гипобласт вместе образуют двухслойный зародышевый диск (бластодиск). В дальнейшем на месте двухслойного зародышевого диска путём миграции и пролиферации клеток развиваются первичные зародышевые листки: эктодерма, мезодерма и энтодерма. Гаструляция у человека протекает в две стадии. Первая стадия(деламинация) приходится на 7-е сут, а вторая стадия(иммиграция) - на 14-15-е сут внутриутробного развития. При деламинации (от лат. lamina - пластинка), или расщеплении, из материала зародышевого узелка (эмбриобласта) образуются два листка: наружный листок - эпибласт и внутренний - гипобласт, обращенный в полость бластоцисты. Клетки эпибласта имеют вид псевдомногослойного призматического эпителия. Клетки гипобласта - мелкие кубические, с пенистой цитоплазмой, формируют тонкий слой под эпибластом. Часть клеток эпибласта в дальнейшем образуют стенку амниотического пузырька, который начинает формироваться на 8-е сут. В области дна амниотического пузырька остается небольшая группа клеток эпибласта - материал, который пойдет на развитие тела зародыша и внезародышевых органов. Вслед за деламинацией отмечается выселение клеток из наружного и внутреннего листков в полость бластоцисты, что знаменует формирование внезародышевой мезенхимы.К 11-м сут мезенхима подрастает к трофобласту и формируется хорион - ворсинчатая оболочка зародыша с первичными хориальными ворсинками. Вторая стадиягаструляции происходит путем иммиграции (перемещения) клеток. Перемещение клеток происходит в области дна амниотического пузырька. Возникают клеточные потоки по направлению спереди назад, к центру и вглубь в результате размножения клеток. Это приводит к образованию первичной полоски. В головном конце первичная полоска утолщается, образуя первичный,или головной, узелок, откуда берет свое начало головной отросток. Головной отросток растет в краниальном направлении между эпи- и гипобластом и в дальнейшем дает начало развитию хорды зародыша, который определяет ось эмбриона, является основой развития костей осевого скелета. Вокруг хорды в будущем формируется позвоночный столб. Клеточный материал, который перемещается из первичной полоски в пространство между эпибластом и гипобластом, располагается в виде мезодермальных крыльев парахордально. Часть клеток эпибласта внедряется в гипобласт, участвуя в образовании кишечной энтодермы. В результате зародыш приобретает трехслойное строение в виде плоского диска, состоящего из трех зародышевых листков: эктодермы, мезодермыи энтодермы. Дифференцировка зародышевых листков и мезенхимы начинается в конце 2-й - начале 3-й нед. Одна часть клеток преобразуется в зачатки тканей и органов зародыша, другая - во внезародышевые органы. Дифференцировка зародышевых листков и мезенхимы, приводящая к появлению тканевых и органных зачатков, происходит неодновременно (гетерохронно), но взаимосвязанно (интегративно), в результате чего происходит формирование тканевых зачатков.
При дифференцировке эктодермы образуются зародышевые части - кожная эктодерма, нейроэктодерма, плакоды, прехордальная пластинка, и внезародышевая эктодерма, являющаяся источником образования эпителиальной выстилки амниона. Меньшая часть эктодермы, расположенная над хордой (нейроэктодерма), дает начало дифференцировке нервной трубки и нервного гребня. Кожная эктодерма дает начало многослойному плоскому эпителию кожи (эпидермис) и ее производных, эпителию роговицы и конъюнктивы глаза, эпителию органов полости рта, эмали и кутикулы зубов, эпителию анального отдела прямой кишки, эпителиальной выстилке влагалища. Из эпибласта выделяются клетки прехордальной пластинки, которая включается в состав головного отдела кишечной трубки. Из материала прехордальной пластинки развивается в дальнейшем многослойный эпителий переднего отдела пищеварительной трубки и ее производных. Кроме того, из прехордальной пластинки образуется эпителий трахеи, легких и бронхов, а также эпителиальная выстилка глотки и пищевода, производных жаберных карманов - тимуса и др. В составе зародышевой эктодермы закладываются плакоды, являющиеся источником развития эпителиальных структур внутреннего уха. Из внезародышевой эктодермы образуется эпителий амниона и пупочного канатика. Нейруляция - процесс закладки нервной системы и осевых структур. Нейруляция начинается с 16-х суток развития (первые признаки формирования нервной пластинки) и в основном завершается к 22-23-м сут. Почти одновременно из мезодермы формируются сомиты и нефротом.
Формирование гипобласта (первичной энтодермы) происходит по каудально-краниальному градиенту. Обращённые к бластоцелю клетки вентральной части внутренней клеточной массы обособляются в тонкий слой - гипобласт. Клетки гипобласта выселяются из внутренней клеточной массы вследствие слабого адгезионного взаимодействия между ними. Интенсивно пролиферирующие клетки гипобласта перемещаются по внутренней поверхности трофобласта и формируют внезародышевую энтодерму прилегающей к трофобласту стенки желточного мешка. Выделение кишечной трубки начинается с момента появления туловищной складки. Последняя, углубляясь, отделяет кишечную энтодерму будущей кишки от внезародышевой энтодермы желточного пузырька. В задней части зародыша в состав образующейся кишки входит и тот участок энтодермы, из которого возникает энтодермальный вырост аллантоиса. Из энтодермы кишечной трубки развивается однослойный покровный эпителий желудка, кишечника и их желез. Кроме того, из энтодермы развиваются эпителиальные структуры печени и поджелудочной железы. Внезародышевая энтодерма дает начало эпителию желточного мешка и аллантоиса.
Этот процесс начинается на 3-й нед эмбриогенеза. Через заднюю часть первичной полоски мигрируют клетки эпибласта, образующие мезодерму. Сначала перемещаются клетки будущей внезародышевой мезодермы, а затем клетки для мезодермы зародыша Дорсальные участки мезодермы разделяются на плотные сегменты, лежащие по сторонам от хорды, - сомиты. Процесс сегментации дорсальной мезодермы и образования сомитов начинается в головной части зародыша и быстро распространяется в каудальном направлении. Мезенхима в теле зародыша является источником формирования многих структур - клеток крови и кроветворных органов, соединительной ткани, сосудов, гладкой мышечной ткани, микроглии. Из внезародышевой мезодермы развивается мезенхима, дающая начало соединительной ткани внезародышевых органов, - амниона, аллантоиса, хориона, желточного пузырька. Соединительная ткань эмбриона и его провизорных органов характеризуется высокой гидрофильностью межклеточного вещества, богатством гликозаминогликанов в аморфном веществе. Соединительная ткань провизорных органов дифференцируется быстрее, чем в органных зачатках, что обусловлено потребностью в установлении связи зародыша с материнским организмом и обеспечении их развития (например, плацента). Дифференцировка мезенхимы хориона наступает рано, но происходит не одновременно по всей поверхности. Наиболее активно процесс идет в области развития плаценты. Здесь же появляются и первые волокнистые структуры, которые играют важную роль в формировании и укреплении плаценты в матке. При развитии волокнистых структур стромы ворсин последовательно образуются сначала аргирофильные преколлагеновые волокна, а затем коллагеновые. Таблица 21.1. Краткий календарь внутриутробного развития человека (с дополнениями по Р. К. Данилову, Т. Г. Боровой, 2003) 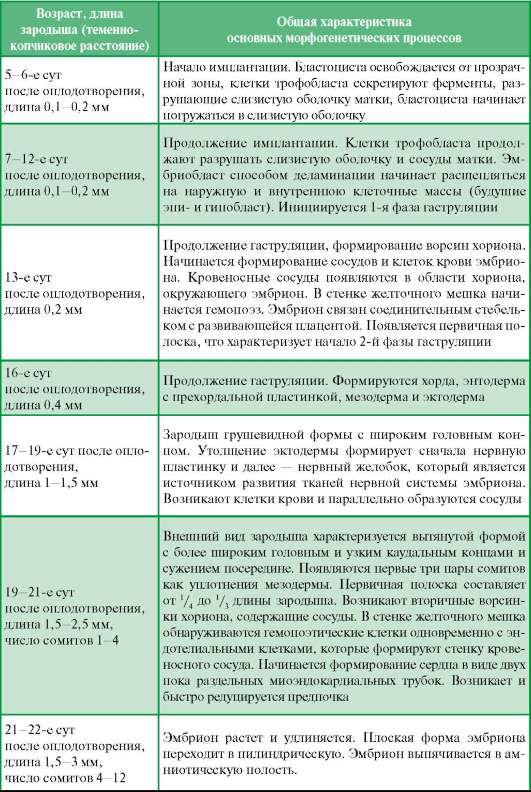 
Внезародышевые органы, развивающиеся в процессе эмбриогенеза вне тела зародыша, выполняют многообразные функции, обеспечивающие рост и развитие самого зародыша. Некоторые из этих органов, окружающих зародыш, называют также зародышевыми оболочками. К этим органам относятся амнион, желточный мешок, аллантоис, хорион, плацента. Источниками развития тканей внезародышевых органов являются трофэктодерма и все три зародышевых листка. Общие свойства тканей внезародышевых органов и их отличия от дефинитивных сводятся к следующему:
Амнион - временный орган, обеспечивающий водную среду для развития зародыша. Он возник в эволюции в связи с выходом позвоночных животных из воды на сушу. В эмбриогенезе человека он появляется на второй стадии гаструляции сначала как небольшой пузырек в составе эпибласта. Стенка амниотического пузырька состоит из пласта клеток внезародышевой эктодермы и из внезародышевой мезенхимы, формирует его соединительную ткань.
Желточный мешок - наиболее древний в эволюции внезародышевый орган, возникший как орган, депонирующий питательные вещества (желток), необходимые для развития зародыша. У человека это рудиментарное образование (желточный пузырек). Он образован внезародышевой энтодермой и внезародышевой мезодермой (мезенхимой). Появившись на 2-й нед развития у человека, желточный пузырек в питании зародыша принимает участие очень недолго, так как с 3-й нед развития устанавливается связь плода с материнским организмом, т. е. гематотрофное питание. Желточный мешок позвоночных является первым органом, в стенке которого развиваются кровяные островки, формирующие первые клетки крови и первые кровеносные сосуды, обеспечивающие у плода перенос кислорода и питательных веществ.
Аллантоис представляет собой небольшой пальцевидный отросток в каудальном отделе зародыша, врастающий в амниотическую ножку. Он является производным желточного мешка и состоит из внезародышевой энтодермы и висцерального листка мезодермы. У человека аллантоис не достигает значительного развития, но его роль в обеспечении питания и дыхания зародыша все же велика, так как по нему к хориону растут сосуды, располагающиеся в пупочном канатике. Проксимальная часть аллантоиса располагается вдоль желточного стебелька, а дистальная, разрастаясь, врастает в щель между амнионом и хорионом. Это орган газообмена и выделения. По сосудам аллантоиса доставляется кислород, а в аллантоис выделяются продукты обмена веществ зародыша. На 2-м мес эмбриогенеза аллантоис редуцируется и превращается в тяж клеток, который вместе с редуцированным желточным пузырьком входит в состав пупочного канатика.
Хорион, или ворсинчатая оболочка, появляется впервые у млекопитающих, развивается из трофобласта и внезародышевой мезодермы. Первоначально трофобласт представлен слоем клеток, образующих первичные ворсинки. Они выделяют протеолитические ферменты, с помощью которых разрушается слизистая оболочка матки и осуществляется имплантация. На 2-й нед трофобласт приобретает двухслойное строение в связи с формированием в нем внутреннего клеточного слоя (цитотрофобласт) и симпластического наружного слоя (симпластотрофобласт), который является производным клеточного слоя. Появляющаяся по периферии эмбриобласта внезародышевая мезенхима (у человека на 2-3-й нед развития) подрастает к трофобласту и образует вместе с ним вторичные эпителиомезенхимальные ворсинки. С этого времени трофобласт превращается в хорион, или ворсинчатую оболочку. В начале 3-й нед в ворсинки хориона врастают кровеносные капилляры и формируются третичные ворсинки. Это совпадает с началом гематотрофного питания зародыша. Дальнейшее развитие хориона связано с двумя процессами - разрушением слизистой оболочки матки вследствие протеолитической активности наружного (симпластического) слоя и развитием плаценты.
Плацента (детское место) человека относится к типу дискоидальных гемохориальных ворсинчатых плацент. Это важный временный орган с многообразными функциями, которые обеспечивают связь плода с материнским организмом. Вместе с тем плацента создает барьер между кровью матери и плода. Плацента состоит из двух частей: зародышевой, или плодной (pars fetalis), и материнской (pars materna). Плодная часть представлена ветвистым хорионом и приросшей к хориону изнутри амниотической оболочкой, а материнская - видоизмененной слизистой оболочкой матки, отторгающейся при родах (decidua basalis). Развитие плаценты начинается на 3-й нед, когда во вторичные ворсины начинают врастать сосуды и образовываться третичные ворсины, и заканчивается к концу 3-го мес беременности. В основном веществе соединительной ткани хориона содержится значительное количество гиалуроновой и хондроитинсерной кислот, с которыми связана регуляция проницаемости плаценты. При развитии плаценты происходят разрушение слизистой оболочки матки, обусловленное протеолитической активностью хориона, и смена гистиотрофного питания на гематотрофное. Это означает, что ворсины хориона омываются кровью матери, излившейся из разрушенных сосудов эндометрия в лакуны. Однако кровь матери и плода в нормальных условиях никогда не смешивается. Гематохориальный барьер, разделяющий оба кровотока, состоит из эндотелия сосудов плода, окружающей сосуды соединительной ткани, эпителия хориальных ворсин (цитотрофобласт и симпластотрофобласт), а кроме того, из фибриноида, который местами покрывает ворсины снаружи. Основные функции плаценты:
Дыхание плода обеспечивается за счет кислорода, присоединенного к гемоглобину материнской крови, который путем диффузии поступает через плаценту в кровь плода, где он соединяется с фетальным гемоглобином (HbF). Связанный с фетальным гемоглобином СО2 в крови плода также диффундирует через плаценту, поступает в кровь матери, где соединяется с материнским гемоглобином. Транспорт всех питательных веществ, необходимых для развития плода (глюкоза, аминокислоты, жирные кислоты, нуклеотиды, витамины, минеральные вещества), происходит из крови матери через плаценту в кровь плода, и, наоборот, из крови плода в кровь матери поступают продукты обмена веществ, выводимые из его организма (выделительная функция). Электролиты и вода проходят через плаценту путем диффузии и с помощью пиноцитоза. Эндокринная функция является одной из наиболее важных, так как плацента обладает способностью синтезировать и секретировать ряд гормонов, обеспечивающих взаимодействие зародыша и материнского организма на протяжении всей беременности. Одним из первых плацента синтезирует хорионический гонадотропин, концентрация которого быстро нарастает на 2-3-й нед беременности, причем в крови плода она в 10-20 раз выше, чем в крови матери. Гормон стимулирует образование адренокортикотропного гормона (АКТГ) гипофиза, усиливает секрецию кортикостероидов. Большую роль в развитии беременности играет плацентарный лактоген, который обладает активностью пролактина и лютеотропного гормона гипофиза. Он поддерживает стероидогенез в желтом теле яичника в первые 3 мес беременности, а также принимает участие в метаболизме углеводов и белков. Этот гормон совместно с пролактином гипофиза матери и плода играет определенную роль в продукции легочного сурфактанта и фетоплацентарной осморегуляции. Высокая концентрация его обнаруживается в околоплодных водах (в 10-100 раз больше, чем в крови матери). Плацента препятствует прохождению ряда материнских клеток и цитотоксических антител к плоду. Главную роль в этом играет фибриноид, покрывающий трофобласт при его частичном повреждении. Это предотвращает поступление в межворсинчатое пространство плацентарных и плодовых антигенов, а также ослабляет гуморальную и клеточную «атаку» матери против зародыша. Основные особенности ранних стадий развития зародыша человека: 1) асинхронный тип полного дробления и образование «светлых» и «темных» бластомеров; 2) раннее обособление и формирование внезародышевых органов; 3) раннее образование амниотического пузырька и отсутствие амниотических складок; 4) наличие в стадии гаструляции двух механизмов - деламинации и иммиграции, в течение которых происходит также развитие провизорных органов; 5) интерстициальный тип имплантации; 6) сильное развитие амниона, хориона, плаценты и слабое развитие желточного мешка и аллантоиса.
В ходе онтогенеза, особенно эмбриогенеза, отмечаются периоды более высокой чувствительности развивающихся половых клеток (в период прогенеза) и зародыша (в период эмбриогенеза). Впервые на это обратил внимание австралийский врач Норман Грегг (1944). Российский эмбриолог П. Г. Светлов (1960) сформулировал теорию критических периодов развития и проверил ее экспериментально. Сущность этой теории заключается в утверждении общего положения, что каждый этап развития зародыша в целом и его отдельных органов начинается относительно коротким периодом качественно новой перестройки, сопровождающейся детерминацией, пролиферацией и дифференцировкой клеток. В это время эмбрион наиболее восприимчив к повреждающим воздействиям различной природы (рентгеновское облучение, лекарственные средства и др.). Такими периодами в прогенезе являются спермио- и овогенез (мейоз), а в эмбриогенезе - оплодотворение, имплантация (во время которой происходит гаструляция), дифференцировка зародышевых листков и закладка органов, период плацентации (окончательного созревания и формирования плаценты), становление многих функциональных систем, рождение. Повреждающими экзогенными факторами в критические периоды могут быть химические вещества, в том числе многие лекарственные, ионизирующее облучение (например, рентгеновское в диагностических дозах), гипоксия, голодание, наркотики, никотин, вирусы и др. Химические вещества и лекарственные препараты, проникающие через плацентарный барьер, особенно опасны для зародыша в первые 3 мес беременности, так как они не метаболизируются и накапливаются в повышенных концентрациях в его тканях и органах. Наркотики нарушают развитие головного мозга. Голодание, вирусы вызывают пороки развития и даже внутриутробную гибель. Существуют критические сроки, на протяжении которых вероятность невынашивания особо высока. Медики в эти моменты советуют быть осторожными. А женщинам, у которых прерывание беременности уже наступало раньше, лучше проводить их в акушерском стационаре. Вот эти периоды: 1-2 недели. В это время происходит прикрепление оплодотворённого яйца к слизистой оболочке матки. С 5 по 12 недели. В этот срок образовывается плацента, которая будет защищать плод в будущем. С 18 по 22 недели. Уменьшение темпов роста и расширение матки. Воздействие патогенных факторов может привести к гибели эмбриона, нарушению формирования внутренних органов. Первым таким критическим периодом принято считать первые 2 недели развития. Если возникает повреждение зародыша, то в большинстве случаев он погибает, происходит самопроизвольное прерывание беременности. В течение первых 10 недель невынашивание может быть из-за ангины, гриппа, пневмонии, аппендицита, гепатита. Воспаления внутренних органов женщины и рост температуры до +38 ведёт к интоксикации и кислородному голоданию. Вредные привычки – употребление спиртного, курение, применение наркотических средств – также могут вызвать выкидыш. Причем, как на первых неделях, так и на значительно более поздних сроках. Опасна и миома матки. На первых неделях зародыш может быть прикреплён недалеко от миоматозного узла. Слизистый слой матки там очень тонкий, а 2 неделя совсем не укрепляет его. Поэтому, обеспечить нормальное развитие плода такая оболочка не способна. Негативно сказываются даже старые травмы головы у матери. Одна из частей мозга – гипофиз – регулирует работу отвечающих за развитие беременности органов. Если в районе гипофиза кровоснабжение недостаточное, течение беременности может отличаться от нормального. Генетические отклонения также способны привести к невынашиванию на первых неделях. Почти 75% выкидышей до 5 недель происходят из-за них. Отклонения могут являться следствием мутаций половых клеток у родителей или мутацией клеток зародыша. К ним, в свою очередь, приводят вирусные заболевания, загрязнения окружающей среды. Обычно выкидыш происходит в период от 3 до 4 недель. 2 неделя – время, когда проведение каких-либо анализов не будет эффективным. Ведь эмбрион пока еще не прикрепился к стенке матки, и фактической беременности на данном этапе пока нет. Даже уровень хорионического гонадотропина человека, на измерении которого основан принцип действия тестов на беременность, пока еще находится в нормальных пределах. Он производится плацентой зародыша, а его еще нет как такового. В это время может быть зафиксировано лишь увеличение уровня прогестерона, который необходим для подготовки стенок матки к возможности «принять» эмбрион. Под его воздействием взамен старой появляется и разрастается новая слизистая оболочка матки. Если беременность наступила, уровень прогестерона будет непрерывно расти до начала образования плаценты плода – примерно до десятой недели.
1. Со второй недели эмбрионального развития начинается гаструляция, которая протекает в два этапа: ранняя гаструляция происходит путем деламинации, поздняя (с 3-йнедели) — путем миграции. 2.Итогом ранней гаструляции является образование двухслойного зародыша, хориона, амниона и желточного мешка. 3.Формирование всех внезародышевых органов: хориона, амниона, желточного мешка и аллантоиса заканчивается в ходе поздней гаструляции. 4.В этот же период в области зародышевого щитка образуются первичная полоска и первичный узелок. В результате миграционных процессов через эти структуры формируются хорда, трехслойный зародыш. Кроме этого, в течение3-йнедели начинаются процессы органогенеза, которые продолжаются впредплодном периоде. 5.С 16-хсуток эмбриогенеза под влиянием хорды начинается нейруляция: формируется нервная пластинка, нервный желобок, валики, начинается замыкание нервной трубки. В конце3-йнедели параксиальная мезодерма начинает делиться на сомиты и формируется зародышевый целом. 6.В начале 3-йнедели в мезенхиме желточного мешка начинается ангиогенез и кроветворение, кровеносные сосуды появляются в ворсинках хориона, а чуть позже и в мезенхиме эмбриона. В области прехордальной пластинки образуется сердечная трубка. Сердечная трубка сливается с кровеносными сосудами эмбриона, затем с сосудами желточного мешка, через амниотическую ножку — с сосудами хориона. В конце3-йнедели(21-йдень) сердце начинает сокращаться, и кровь циркулирует по сосудам: начинается плацентация. Таким образом, в результате изучения эмбриогенеза человека и других позвоночных установлены основные механизмы образования половых клеток и их слияния с возникновением одноклеточной стадии развития - зиготы. Последующее развитие зародыша, имплантация, формирование зародышевых листков и эмбриональных зачатков тканей, внезародышевых органов показывают тесную эволюционную связь и преемственность развития представителей различных классов животного мира. Важно знать, что в развитии зародыша существуют критические периоды, когда резко возрастает риск внутриутробной гибели либо развития по патологическому пути. Знание основных закономерных процессов эмбриогенеза позволяет решать ряд проблем медицинской эмбриологии (предупреждение аномалий развития плода, лечение бесплодия), осуществлять комплекс мероприятий, предупреждающих гибель плодов и новорожденных. Совершенствование методов лечения бесплодия и профилактики аномалий развития человека тесно переплетаются с морально-этическими, юридическими, социальными проблемами, решение которых во многом зависит от сложившихся традиций того или иного народа. Это является предметом специального исследования и обсуждения в литературе. В то же время успехи клинической эмбриологии и репродуктологии не могут существенно повлиять на рост народонаселения в силу высокой стоимости лечения и методических трудностей при работе с половыми клетками. Именно поэтому основу деятельности, направленной на оздоровление и численный рост населения, составляет профилактическая работа врача, базирующаяся на знаниях процессов эмбриогенеза. Для рождения здорового потомства немаловажно вести здоровый образ жизни и отказаться от вредных привычек, а также проводить комплекс тех мероприятий, которые находятся в компетенции медицинских, общественных и образовательных учреждений.
|
