физиология родов. Акушерство. 3) Физиология родов. Физиология родов
 Скачать 0.79 Mb. Скачать 0.79 Mb.
|
|
Рис. 9.12. Продвижение головки по проводной оси таза.1 - вход в полость малого таза; 2 - внутренний поворот головки в полости таза; 3 - разгибание и рождение головки Каждый момент механизма родов можно обнаружить при влагалищном исследовании по расположению стреловидного шва, малого и большого родничков и опознавательным пунктам полостей малого таза.
До внутреннего поворота головки при ее расположении в плоскости входа или в широкой части полости малого таза стреловидный шов располагается в одном из косых размеров (рис. 9.11, б). Малый родничок слева (при первой позиции) или справа (при второй позиции) спереди, ниже большого родничка, который соответственно справа или слева, сзади и выше. Отношение малого и большого родничков определяется степенью сгибания головки. До узкой части малый родничок несколько ниже большого. В узкой части полости малого таза стреловидный шов приближается к прямому размеру, а в плоскости выхода - в прямом размере (рис. 9.10, в). Форма головки после рождения вытянута в сторону затылка - долихоцефалическая за счет конфигурации и образования родовой опухоли (рис. 9.13, а, б). 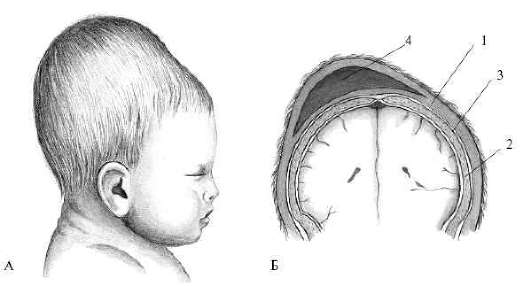 Рис. 9.13. А - Конфигурация головки при затылочном предлежании; Б - Родовая опухоль на головке новорожденного:1 - кожа; 2 - кость; 3 - надкостница; 4 - отек клетчатки (родовая опухоль) Механизм родов при заднем виде затылочного предлежания. В конце первого периода родов примерно в 35% случаев плод находится в заднем виде затылочного предлежания и только в 1% он рождается в заднем виде. У остальных плод совершает поворот на 135° и рождается в переднем виде: при исходно заднем виде первой позиции головка вращается против часовой стрелки; стреловидный шов последовательно переходит из левого косого в поперечный, затем в правый косой и, наконец, в прямой размер. Если имеется вторая позиция, при вращении головки плода по часовой стрелке стреловидный шов перемещается из правого косого в поперечный, а затем в левый косой и в прямой. Если головка не поворачивается затылком кпереди, то плод рождается в заднем виде. Механизм родов при этом складывается из следующих моментов.
Первый момент - сгибание головки в плоскости входа или в широкой части малого таза. Головка при этом вставляется во вход в таз чаще в правом косом размере. Проводной точкой является малый родничок (рис. 9.14, а). Второй момент - внутренний поворот головки при переходе из широкой в узкую часть полости малого таза. Стреловидный шов переходит из косого в прямой размер, затылок обращен кзади. Проводной точкой становится область между малым и большим родничком (рис. 9.14, б). Третий момент - максимальное дополнительное сгибание головки после поворота головки, когда передний край большого родничка подходит к нижнему краю лонного сочленения, образуя первую точку фиксации. Вокруг этой точки фиксации осуществляются дополнительное сгибание головки и рождение затылка. После этого подзатылочная ямка упирается в копчик, образуя вторую точку фиксации, вокруг которой происходят разгибание головки (четвертый момент) и ее рождение (см. рис. 9.14, в).  Рис. 9.14. Механизм родов при заднем виде затылочного предлежания.А - сгибание головки (первый момент); Б - внутренний поворот головки (второй момент); В - дополнительное сгибание головки (третий момент) Пятый момент - внутренний поворот туловища и наружный поворот головки происходят аналогично переднему виду затылочного предлежания. Рождение головки происходит окружностью (33 см), расположенной вокруг среднего косого размера. Форма головки после рождения приближается к долихоцефалической. Родовая опухоль располагается на теменной кости ближе к большому родничку. При заднем виде затылочного предлежания первый период протекает без особенностей. Второй период родов более длительный из-за необходимости дополнительного максимального сгибания головки. Если родовая деятельность хорошая, а головка продвигается медленно, то при нормальных размерах таза и плода можно предположить задний вид затылочного предлежания.
При заднем виде затылочного предлежания не исключены ошибки при определении расположения головки. При расположении головки затылком кзади создается ошибочное представление о ее более низком стоянии по отношению к плоскостям таза. Например, при расположении головки малым или большим сегментом во входе в малый таз может казаться, что она находится в полости таза. Тщательное влагалищное исследование с определением опознавательных точек головки и малого таза и сопоставление полученных данных с наружным исследованием помогают правильно определить ее расположение. Длительный второй период родов и повышенное давление родовых путей, которое испытывает головка при максимальном сгибании, могут приводить к гипоксии плода, нарушению мозгового кровообращения, церебральным поражениям.
КЛИНИЧЕСКОЕ ТЕЧЕНИЕ РОДОВ Во время родов весь организм роженицы осуществляет серьезную физическую работу, что особенно сказывается на сердечно-сосудистой, дыхательной системе и метаболизме. Во время родов отмечаются тахикардия, особенно во втором периоде (100-110 в минуту), и повышение артериального давления на 5-15 мм рт. ст. Одновременно изменяется частота дыхания: во время схваток экскурсия легких уменьшается и восстанавливается в паузах между схватками. При потугах дыхание задерживается, а затем учащается на 8-10 дыхательных движений в минуту. В результате активации деятельности сердечно-сосудистой и дыхательной систем формируется адекватный метаболизм, удовлетворяющий потребности роженицы. В первом и втором периодах родов определяется компенсированный метаболический ацидоз в связи с образованием недоокисленных продуктов обмена. Накопление молочной кислоты в тканях вследствие интенсивной мышечной работы вызывает у рожениц озноб после родов. Течение родов в периоде раскрытия (первый период родов). Период раскрытия начинается с момента появления регулярных схваток через 15-20 мин и заканчивается после полного раскрытия шейки матки. В первом периоде родов выделяют латентную, активную фазу и фазу замедления. Латентная фаза начинается с началом родовой деятельности и заканчивается раскрытием шейки матки на 3-4 см. Скорость раскрытия шейки матки в латентной фазе составляет 0,35 см/ч. Схватки в латентной фазе при целом плодном пузыре у большинства рожениц умеренно болезненные и не требуют обезболивания. У женщин со слабым типом высшей нервной деятельности схватки даже в латентной фазе могут быть резко болезненными. Продолжительность латентной фазы определяется исходным состоянием шейки матки. Часто до развития родовой деятельности из-за прелиминарных сокращений матки шейка укорачивается, а иногда и сглаживается.
В общей сложности продолжительность латентной фазы у первородящих составляет 4-8 ч, у повторнородящих - 4-6 ч. Раскрытие шейки матки в латентной фазе происходит постепенно, что отражено на партограмме (рис. 9.15). 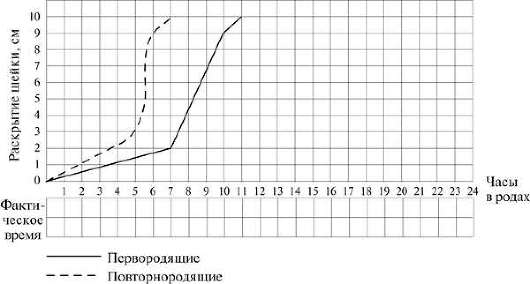 Рис. 9.15. Партограмма Активная фаза родов начинается с раскрытия шейки матки на 3-4 см и продолжается до раскрытия шейки на 8 см. В активной фазе родов происходит быстрое раскрытие шейки матки. Его скорость составляет 1,5-2 см/ч у первородящих и 2-2,5 см/ч у повторнородящих. По мере прогрессирования родовой деятельности интенсивность и продолжительность схваток увеличиваются, паузы между ними уменьшаются. К концу активной фазы родов схватки, как правило, чередуются через 2-4 мин, плодный пузырь напрягается не только во время схваток, но и между ними, и на высоте одной из них он самостоятельно вскрывается. При этом изливается 100-300 мл светлых вод. Задние околоплодные воды перемещаются кверху, в пространство между дном матки и ягодицами плода, в связи с чем не всегда можно определить их цвет. Скорость раскрытия в активной фазе отображена на партограмме (см. рис. 9.15). После излития околоплодных вод и раскрытия шейки матки на 8 см начинается фаза замедления, связанная как с захождением шейки матки за головку, так и с тем, что матка приспосабливается к новому объему, плотно обхватывая плод. В этой фазе может происходить восстановление энергетического потенциала матки, необходимого для интенсивного сокращения при изгнании плода. Фаза замедления в клинической практике очень часто трактуется как вторичная слабость родовой деятельности. Скорость раскрытия шейки матки в фазе замедления составляет 1,0-1,5 см/ч. В редких случаях плодные оболочки не разрываются, и головка рождается покрытой частью оболочек плодного яйца.
После полного раскрытия шейки матки и своевременного излития околоплодных вод наступает период изгнания. Течение родов в периоде изгнания (второй период родов). После полного открытия шейки матки и излития околоплодных вод родовая деятельность усиливается. На вершине каждой схватки к сокращениям матки присоединяются потуги. Сила потуг направлена на изгнание плода из матки. Под их влиянием головка, а за ней туловище опускаются по родовым путям ведущей точкой по проводной оси таза. По мере продвижения головка давит на нервные крестцовые сплетения, вызывая непреодолимое желание тужиться и вытолкнуть головку из родовых путей. В норме скорость продвижения головки по родовому каналу у первородящих составляет 1 см/ч, у повторнородящих - 2 см/ч. При продвижении головки и размещении ее на тазовом дне промежность растягивается сначала во время потуг, а затем и во время паузы. С давлением головки на прямую кишку связаны расширение и зияние заднепроходного отверстия. По мере продвижения головки раскрывается половая щель, и во время одной из потуг в ней показывается нижняя часть головки, которая скрывается в паузах между схватками (рис. 9.16). Этот момент родов называется врезыванием головки. Во время врезывания заканчивается внутренний поворот головки. При дальнейшем продвижении головка выступает все больше и больше и, наконец, не уходит обратно за половую щель во время паузы. Это прорезывание головки (рис. 9.16, а, б). После прорезывания сначала рождается затылок, а затем теменные бугры. Промежность при этом максимально растягивается, возможны разрывы тканей. Вслед за рождением теменных бугров из половой щели в результате разгибания головки выходят лоб, а затем полностью личико (рис. 9.16, в). После рождения личико плода обращено кзади. После очередной потуги плод поворачивается плечевой линией в прямой размер плоскости выхода: одно плечико (переднее) обращено к лонному сочленению, другое обращено кзади, к крестцу. При повороте плечиков личико при первой позиции поворачивается к правому бедру (рис. 9.16, г), при второй - к левому. При очередной потуге первым рождается плечико, обращенное кпереди, а затем -обращенное кзади (рис. 9.16. д, е). Вслед за плечевым поясом рождаются туловище и ножки плода, одновременно изливаются задние воды.
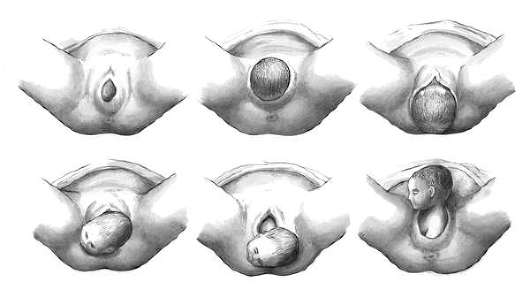 Рис. 9.16. Период изгнания при нормальных родах.А - врезывание головки; Б - прорезывание головки; В - рождение головки (обращена личиком кзади); Г - наружный поворот головки личиком к правому бедру матери; Д - рождение переднего плечика; Е - рождение заднего плечика. Плод после рождения называется новорожденным. Он делает первый вдох и издает крик. Течение родов в последовом периоде (третий период родов). Последовый период наступает после изгнания плода. После большого эмоционального и физического напряжения во время потуг роженица успокаивается. Восстанавливаются частота дыхания и пульс. Из-за накопления в тканях недоокисленных продуктов обмена во время потуг в последовом периоде появляется непродолжительный озноб. После изгнания плода матка располагается на уровне пупка. Появ-ляются слабые последовые схватки. После отделения и перемещения плаценты в нижние отделы, тело матки отклоняется вправо (рис. 9.17). При опускании плаценты вместе с ретроплацентарной гематомой в нижний отдел матки контуры ее меняются. В нижней ее части несколько выше лобка образуется неглубокая перетяжка, придающая матке форму песочных часов. Нижний отдел матки определяется в виде мягковатого образования. 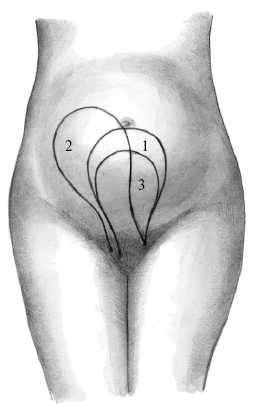 Рис. 9.17. Высота стояния дна матки в III периоде родов в процессе отделения и выделения последа. 1 - сразу после рождения плода; 2 - после отделения последа; 3 - после рождения последа При опускании послед начинает давить на нервные крестцовые сплетения, вызывая последовые потуги, после одной из которых он рождается. Одновременно с последом выделяется 200-500 мл крови. При отделении последа по Дункану (с краев) кровопотеря больше, чем при начале отделения с центральных участков (по Шультце). При отделении плаценты по Дункану кровяные выделения могут появляться через некоторое время после рождения плода, с началом отделения плаценты.
После отделения последа матка располагается в срединном положении в состоянии максимального сокращения. Высота ее составляет 10-12 см над лоном. ВЕДЕНИЕ РОДОВ В родильном доме или в родильном отделении городской или центральной районной больницы роды ведет акушерка под руководством врача-акушера. В России ведение родов на дому не узаконено, но иногда проводится. В некоторых странах Европы, считают возможным проведение родов на дому. Для этого необходимо отсутствие экстрагенитальной патологии и осложнений беременности и возможность быстрой транспортировки роженицы в стационар при появлении осложнений, присутствие акушерки или врача. В стационаре, где есть родильное отделение, очень важен санитарно-противоэпидемический режим, соблюдение которого начинается в приемном отделении, где пациентка проходит санобработку. Одновременно определяют, в каком отделении будут вестись роды. Для этого обязательно измеряют температуру тела, осматривают кожные покровы, выявляют экстрагенитальную патологию, изучают документы, в первую очередь обменную карту. Роженицу с контагиозным инфекционным заболеванием (туберкулез, СПИД, сифилис, грипп и т.д.) изолируют в обсервационном отделении или переводят в специализированное лечебное учреждение. Рожениц без инфекционных заболеваний после санитарной обработки переводят в родильное отделение. При боксированном родильном отделении роженицу помещают в бокс, где проходят роды. По желанию при родах разрешают присутствовать мужу. Если отделение располагает только предродовой и родовой палатами, в первом периоде родов роженица находится в предродовой. Во втором периоде ее переводят в родильную палату, где есть специальные кровати для родов. В России в большинстве лечебных учреждений женщины рожают лежа на столе. Возможны так называемые вертикальные роды, когда во втором периоде пациентка расположена вертикально на специальном столе.
Ведение родов в период раскрытия шейки матки. В первом периоде родов, если не проводится и не планируются эпидуральная анестезия или обезболивание другим методом, роженица может ходить или лежать, лучше на боку, в зависимости от позиции плода (при первой позиции - на левом боку, при второй - на правом) для профилактики синдрома сдавления нижней полой вены, который возникает при положении на спине. Вопрос о кормлении роженицы решается индивидуально. Если не планируется обезболивание, разрешаются чай, шоколад. Во время родов регулярно обрабатывают наружные половые органы или роженица принимает душ. Контролируют функцию мочевого пузыря и кишечника. Роженица должна мочиться каждые 2-3 ч, поскольку растяжение мочевого пузыря может способствовать слабости родовой деятельности. При переполнении мочевого пузыря и невозможности самостоятельного мочеиспускания производится катетеризация мочевого пузыря. В родах наблюдают за общим состоянием роженицы, состоянием матки и родовых путей, родовой деятельностью, состоянием плода. Общее состояние оценивают по общему самочувствию, пульсу, артериальному давлению, окраске кожных покровов, видимых слизистых оболочек. При ведении родов определяют состояние матки и родовых путей. При наружном акушерском исследовании и пальпации матки обращают внимание на ее консистенцию, локальную болезненность, состояние круглых маточных связок, нижнего сегмента, расположение контракционного кольца над лонным сочленением. По мере раскрытия шейки матки контракционное кольцо постепенно поднимается над лонным сочленением в результате растяжения нижнего сегмента. Раскрытие шейки матки соответствует расположению контракционного кольца над лоном: при раскрытии шейки матки на 2 см контракционное кольцо поднимается на 2 см и т.д. При полном раскрытии шейки контракционное кольцо расположено на 8-10 см выше лонного сочленения.
Важное значение для оценки родовой деятельности имеет влагалищное исследование. Его производят при: - первом осмотре роженицы; - излитии околоплодных вод; - отклонении родовой деятельности от нормы; - перед началом родоактивации и через каждые 2 ч ее проведения; - показаниях к экстренному родоразрешению со стороны матери или плода. При влагалищном исследовании оценивают: - состояние тканей влагалища; - степень раскрытия шейки матки; - наличие или отсутствие плодного пузыря; - характер и продвижение предлежащей части на основании определения отношения ее к плоскостям малого таза. Исследуя ткани влагалища и наружных половых органов, обращают внимание на варикозные узлы, рубцы после старых разрывов или перинео- и эпизиотомий, высоту промежности, состояние мышц тазового дна (упругие, дряблые), вместимость влагалища, перегородки в нем. Шейка матки может быть сохранена, укорочена, сглажена. Раскрытие шейки матки оценивают в сантиметрах. Края шейки могут быть толстыми, тонкими, мягкими, растяжимыми или ригидными. После оценки состояния шейки матки определяют наличие или отсутствие плодного пузыря. Если он цел, следует определить его напряжение во время схватки и паузы. Чрезмерное напряжение пузыря даже в промежутках между схватками свидетельствует о многоводии. На маловодие указывает уплощение плодного пузыря. При резко выраженном маловодии создается впечатление натянутости его на головку. Плоский плодный пузырь может задерживать течение родов. При излитии околоплодных вод обращают внимание на их цвет и количество. В норме околоплодные воды светлые или слегка мутноватые из-за присутствия сыровидной смазки, пушковых волос и эпидермиса плода. Примесь мекония в околоплодных водах свидетельствует о гипоксии плода, кро-ви - об отслойке плаценты, разрывах сосудов пуповины, краев шейки матки и др.
Вслед за характеристикой плодного пузыря выясняют предлежащую часть плода путем определения опознавательных пунктов на ней. При головном предлежании пальпируются швы и роднички. По расположению стреловидного шва, большого и малого родничков выявляют позицию, вид позиции, вставление (синклитическое, аксинклитическое), момент механизма родов (сгибание, разгибание). При влагалищном исследовании определяют расположение головки в малом тазу. Определение места расположения головки является одной из основных задач при ведении родов. О расположении головки судят по отношению ее размеров к плоскостям малого таза. При ведении родов различают следующее расположение головки: - подвижная над входом в малый таз; - прижата к входу в малый таз; - малым сегментом во входе в малый таз; - большим сегментом во входе в малый таз; - в широкой части малого таза; - в узкой части малого таза; - в выходе малого таза. Расположение головки и определяемые при этом ориентиры приведены в табл. 9.1 и на рис. 9.18. 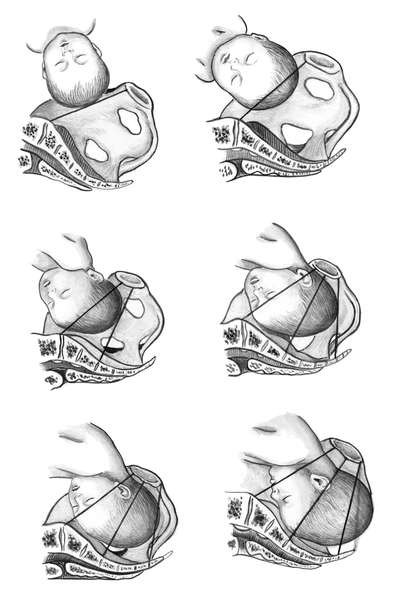 |
