пропедевтика. пропед 2. Исследование костного мозга Бластная трансформация костного мозга
 Скачать 1.65 Mb. Скачать 1.65 Mb.
|
|
•Лейкозы – группа опухолевых заболеваний, при которых мутантный опухолевый клон первично возникает в костном мозге из клеток гемопоэтического ряда; Варианты: • острые лейкозы •хронические лейкозы Острый Лейкоз (ОЛ)-опухоль кроветворной ситемы,развившаяся из клеток- предшественниц лимфо-или миелопоэза, которые утратили способность к дальнейшей дифференцировке Основные клинические синдромы ОЛ: -Анемический -Инфекционно-токсический -Геморрагический -Лимфопролиферативный Анализ крови: Анемия, гиперлейкоцитоз, (реже лейкопения),тромбоцитопения, бласты в лейкоцитарной формуле Исследование костного мозга: Бластная трансформация костного мозга •Анемический синдром довольно ранний. Встречается при всех вариантах ОЛ у 70—80% больных, иногда является предлейкозом. •Язвенно-некротический синдром — чаще изъязвляются слизистые полости рта, десен, миндалин. Наблюдается чаще при миелоидных формах. •Пролиферативный синдром (синдром лейкозной инфильтрации) — увеличение печени, селезенки, лимфоузлов, лейкемиды кожи и внутренних органов (в 50 % случаев), поражение нервной системы — нейролейкоз. Геморрагический синдром — от петехиального до генерализованного (в 50 %). Подкожные сливные геморрагии (кровоподтеки) как следствие тромбоцитопении •Интоксикационный синдром — гипертермия, потливость, слабость, астения и т. д. При всех вариантах ОЛ. •Болевой синдром — оссалгии трубчатых и плоских костей (субъективно и при пальпации). Чаще встречается при миелоидных формах (10 %). •Артралгии, припухлость и болезненность суставов (10 %). •Иммунодефицитный синдром — сепсис, пневмония, грибковые и вирусные заболевания (10%). •Маски любых соматических заболеваний в атипичных вариантах (гемолиз, поражение почек , печени, миокарда) в 25 % случаев. •Метаболические и электролитные нарушения - гиперурикемия, гиперуратурия встречаются у большинства больных, что создает риск поражения почек с отложением в них уратных кристалов. Исследовании периферической крови •наличие в крови опухолевых бластных клеток (бластемия). •Гиперлейкоцитоз. •Нормохромная анемия. •Тромбоцитопения. •Лейкоцитарная формула при ОЛ- в периферической крови - только бластные и зрелые клетки, нет промежуточных по зрелости форм («лейкемическое зияние» или «лейкемический провал») Острый миелобластный лейкоз
СОЭ-60 мм/ч Диагностика •Распознавание ОЛ основывается на обнаружении бластных клеток в костном мозге и периферической крови. •Если при исследовании периферической крови получены неоднозначные данные, необходимо произвести трепанобиопсию (костный мозг берут при пункции большого гребня подвздошной кости) или стернальную пункцию. •Диагностика и контроль эффективности лечения лейкозов основывается на результатах повторного исследования костного мозга, т.е. трепанобиопасии. Миелопролиферативный синдром обусловлен гиперплазией (активацией) всех трех ростков кроветворения в костном мозге. Анализ периферической крови: •Эритроцитоз, увеличение содержания гемоглобина и гематокрита. •ЦП-N •ретикулоцитоз. •Лейкоцитоз •Тромбоцитоз •Замедление СОЭ. Пример анализа:
СОЭ-1 мм/час Осложнения: •Тромбозы; •гнойно-воспалительные (пневмонии, плевриты, бронхиты, гнойные поражения кожи и подкожной клетчатки), обусловленные резким снижением активности иммунитета; •мочекислый диатез или мочекаменная болезнь (гиперурикемия вследствие повышенного распада гранулоцитов). Хронический лимфолейкоз •Хронически протекающее лимфопролиферативное заболевание, при котором наблюдается повышенное образование морфологически зрелых лимфоцитов. •Лимфоциты функционально неполноценны, что проявляется в нарушении иммунной системы, повышенной склонности к аутоиммунным реакциям и инфекционно-септическим заболеваниям. Клиническая картина –лимфаденопатия (увеличение любых групп лимфоузлов) –симптомы, обусловленные интоксикацией, разрастаниями лейкозных клеток в костном мозге, селезенке (кожный зуд, лихорадка, потливость, боли в костях); – увеличение селезенки и печени; –лейкемические инфильтраты в коже (лейкемиды); Диагностика •гиперлейкоцитоз со значительно увеличенным содержанием лимфоцитов (до 80 — 90%), лимфоциты малого размера. •появление в мазке теней Боткина — Гумпрехта («клетки-тени») (раздавленные при приготовлении мазка неполноценные лимфоциты). •распространение лимфоидной ткани в костном мозге может длительно не угнетать продукцию эритроцитов и тромбоцитов. Даже при лейкоцитозе 100,0- 109/л анемия и тромбоцитопения могут отсутствовать. Они появляются лишь в терминальной стадии. •аутоиммунная форма гемолитической анем Пример анализа
Тени Боткина-Гумпрехта Лейкемоидная реакция – патологическая реакция системы крови, характеризующаяся изменениями в периферической крови, сходными с таковыми при лейкозах и исчезающими после устранения вызвавших их причин Особенности ЛР: 1.Нет опухолевой трансформации, но гематологически похожи на лейкоз 2. ОКЛ – до 30 Г/л и более, появление незрелых форм лейкоцитов в крови 3. Этиология – инфекционные и токсические агенты 4. Носит временный характер Классификация лейкоцитозов по этиологии и патогенезу ГЕММОРАГИЧЕСКИЙ ВАСКУЛИТ –геморрагический иммунный микротромбоваскулит или /болезнь Шенлейна - Геноха/ - Это имунное заболевание в основе которого лежит множественный микротромбоваскулит, поражающий сосуды кожи и внутренних органов / капилляры, артериолы, венулы/. Самое распространенное геморрагическое заболевание в детском возрасте. Геморрагический васкулит –полиэтиологическое заболевание, развитию которого способствуют аллегизирующие факторы: 1. Стрептококковая и респираторная вирусная инфекция, (наибольшая заболеваемость в холодную пору года) 2. Прививки 3. Пищевая и лекарственная аллергия (часто - цитрусовые, земляника, клубника, шоколад; инициаторами аллергических проявлений могут быть яйца, мясо, рыба, грибы, икра, фасоль и др. продукты) Все эти факторы выступают в роли антигенов, принимающих участие в формировании антигенной части комплекса антиген - антитело. Клиника геморрагического васкулита Характерна системность поражения кровеносных сосудов. Поражаются микрососуды кожи, суставов, желудочно - кишечного тракта и почек, где на фоне геморрагических инфарктов эпителия, слизистой оболочки и подслизистого слоя развиваются обширные некротические и язвенные изменения. В почках часть капиллярных петель подвергается тромбозу и фибриноидному некрозу. Может развиться подострый и хронический гломерулонефрит с исходом в сморщенную почку и азотемию, однако чаще всего по исчезновению клинических признаков острого гломерулонефрита клубочки почек приобретают нормальную структуру. Формы васкулита (в зависимости от обширности поражения сосудов) 1.невисцеральная 2.висцеральная 3.смешанная ●Основные клинические синдромы 1.кожный 2.кожно - суставной 3.абдоминальный 4.почечный 5.сочетанный Полиартрит - суставной синдром.наблюдается отек в области крупных сосудов /особенно часто в коленных и голеностопных/, сопровождается летучими болями разной интенсивности. Абдоминальный синдром Может появиться на фоне кожного или кожно- суставного синдрома, Проявляется кровоизлияниями в стенку кишечника или в брюшину, отеком и дискинезией желудочно - кишечного тракта. Приступообразные боли типа кишечной колики возникают внезапно, могут локализоваться вокруг пупка, в правом подреберье, подложечной или правой подвздошной областях. Геморрагии на слизистой оболочке кишечника и желудка проявляются кровавой рвотой, меленой или свежей кровью в стуле, а также ложными позывами и учащенным стулом или , наоборот, задержкой его. Синдром, как правило сопровождается лихорадкой, повышением числа лейкоцитов в периферической крови и повышением СОЭ, при больших кровопотерях может развиться анемия, коллапс. В гемограмме определяется гипертомбоцитоз и гиперкоагуляция. Тромбоцитопеническая пурпура (ТПП) Приобретенная - иммунный - наиболее частый, на его долю приходится 4\5 всех ТПП - идиопатическая тромбоцитопеническая пурпура \ИТП\, которая заменяет ряд широко распространенных терминов : болезнь Верльгофа, эссенциальная ТПП - неиммунный - может быть обусловлен: недостаточным образованием тромбоцитов повышенным их потреблением \ДВС- синдром, гемангиомы повышенным разрушением \при травмах, спленомегмлии\ Наследственная (врожденная) - связан со структурной неполноценностью тромбоцитов, приводящей к укорочению продолжительности их жизни. Клиника тромбоцитопенической пурпуры Заболевание иногда начинается исподволь, но чаще остро. Клинически ТПП проявляется геморрагическим синдромом; петехеально-пятнистый или микроциркуляторный тип кровоточивости: неболезненные пятнистые кровоизлияния негематомного типа на коже и слизистых- экхимозы, петехии, кровотечения со слизистых. Наиболее постоянен кожный геморрагический синдром, для него характерно: 1 - спонтанность возникновения геморрагий и неадекватность их степени внешнего воздействия при травмах; 2 - полиморфность - наряду с экхимозами разной величины и формы- размеры экхимозов варьируют от 0,5 до10 см. и более в диаметре - имеются мелкоточечные петехии; 3 – полихромность- одновременно обнаруживаются на коже экхимозы разной окраски в зависимости от времени их появления: от ярких пурпурных до сине-зеленых и желтых; 4 – несимметричность - излюбленной локализации кожного геморрагического синдрома нет. Диагностика геморрагического синдрома: классические коагуляционные пробы, выявляющие общую коагуляционную направленность крови и проводимые всем больным с геморрагическим синдромом 1. Время свертывания крови (самый распространенный способ по Ли-Уайту - для венозной крови). (Норма – 5-10 мин.). 2. Число тромбоцитов (норма – 190-320 гига/л). 3. Длительность кровотечения по Дюке (норма – 2-4 мин.). 4. Ретракция кровяного сгустка (отражает число и активность тромбоцитов). Норма –0,3-0,5 (отношение объема отделившейся от кровяного сгустка плазмы к объему взятой крови). 5. Определение проницаемости (устойчивости) капилляров – симптом жгута (Кончаловского-Румпеля-Лееде), баночная проба, симптом щипка, молоточковый симптом. Определение активности первой фазы свертывания крови: Определение времени рекальцификации плазмы (отмечается время, в течение которого свертывается оксалатная плазма после прибавления к ней адекватного количества хлорида кальция). Норма – 60-70 сек. Определение активности второй фазы свертывания крови: Собратьжалобы и анамнез у больного Провести объективное обследование больного Оценить результаты инструментальных методов исследования Выявить ведущий синдром ШАГ 1 ШАГ 2 ШАГ 3 ШАГ 4 осмотр перкуссию аускультацию пальпацию Определение протромбинового индекса – выраженного в процентах отношения протромбинового времени плазмы донора к протромбиновому времени плазмы больного (в норме – 80-100%). Толерантность плазмы к гепарину. Проба состоит в определении времени свертывания оксалатной плазмы после прибавления к ней гепарина с последующей рекальцификацией. Норма – 7-15 мин. Определение активности третьей фазы свертывания крови: Определение уровня фибриногена (фибрина крови). Норма – 2-4 г/л. Лабораторные критерии тромбоцитопенической пурпуры. 1. тромбоцитопения менее 50 · 109 / л. 2. Срок кровотечения удлиняется до 15-20 мин. и более. Лабораторные критерии гемофилии. 1. Постгеморрагическая анемия. 2. Срок свертывания крови длится несколько часов. 3. Срок кровотечения, рефракция кровяного сгустка, количество тромбоцитов остаются в норме. Лабораторные критерии геморрагическоговаскулита. 1. Нейтрофильный лейкоцитоз и эозинофилия. 2. Увеличение концентрации Ig A в сыворотке крови. 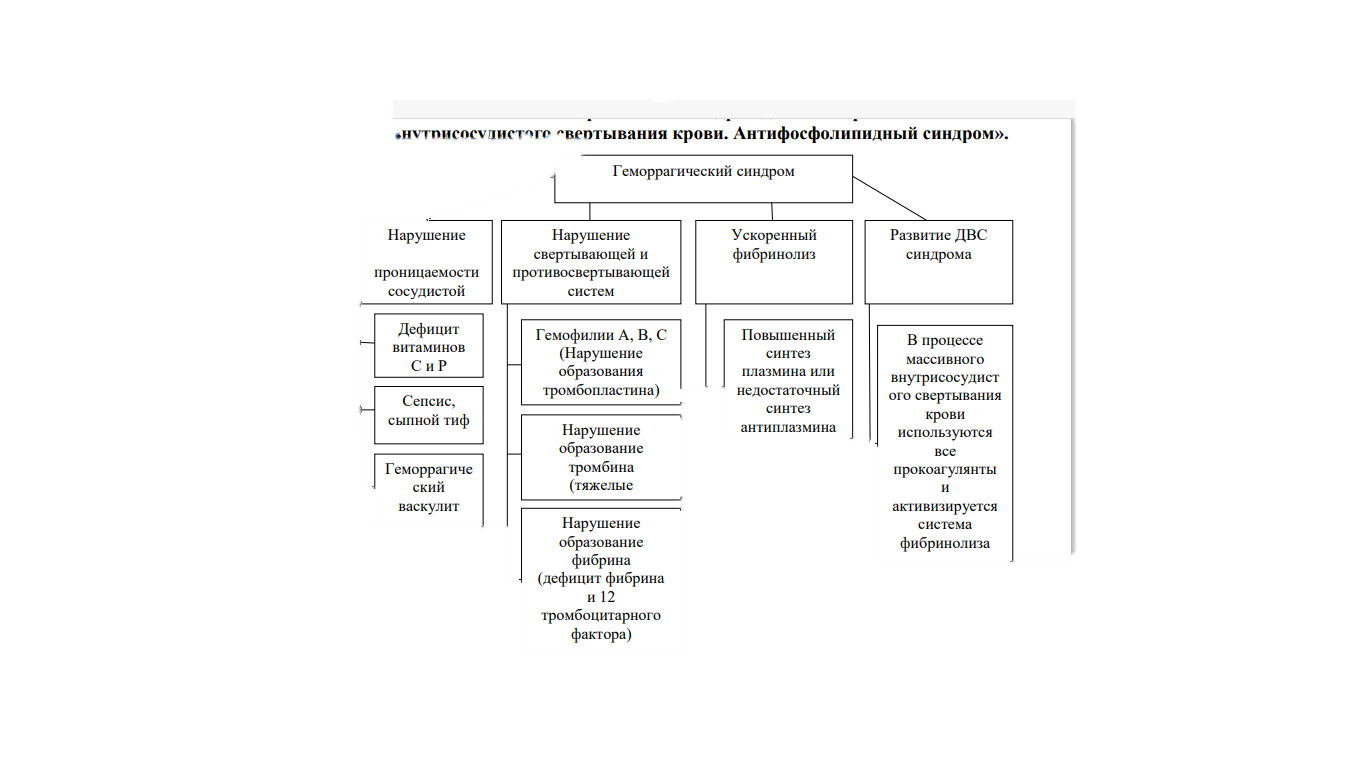 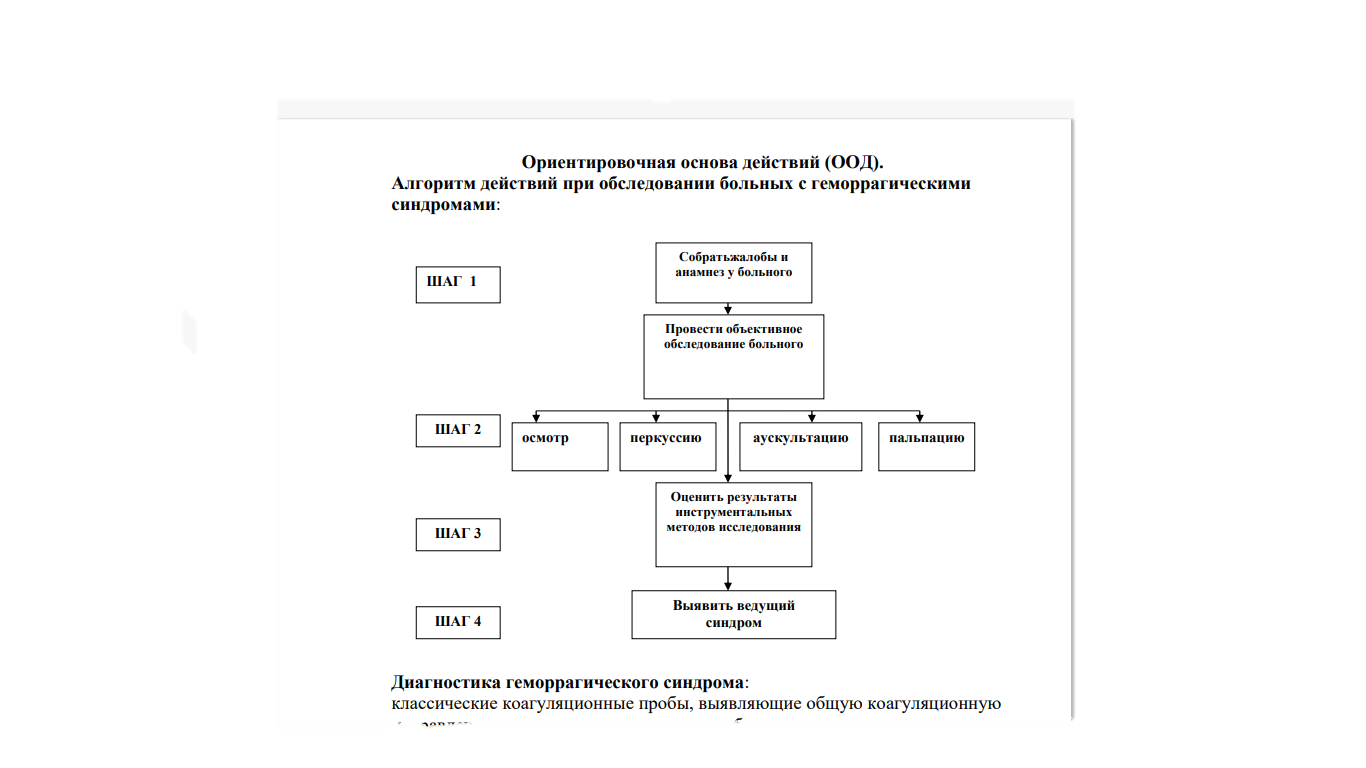 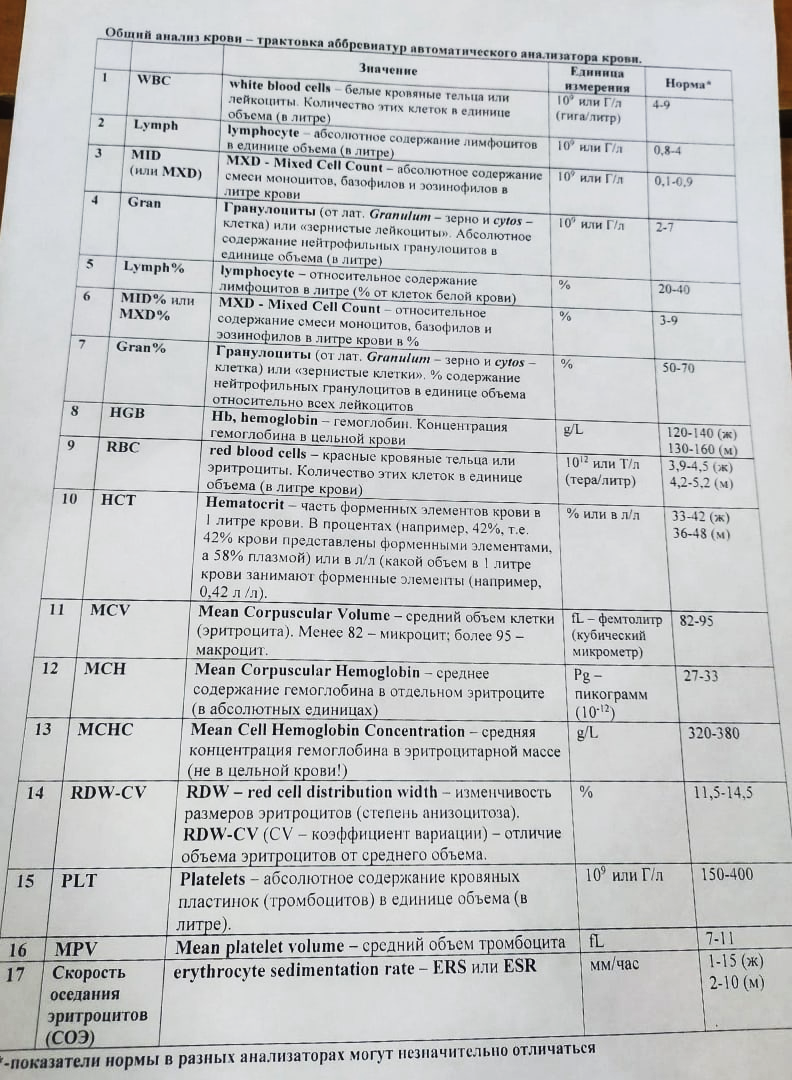 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
