терапия. Жалобы на тупые боли в грудной клетке при вдохе
 Скачать 137.76 Kb. Скачать 137.76 Kb.
|
|
Билет №6 Основной причиной бронхоэктазов считаются врожденные и приобретенные нарушений в стенках бронхов, аномалии развития бронхиальной стенки, недостаточность гладких мышц, эластичной и хрящевой тканей бронхов, а также муковисцероз. Бывают следствием хронического бронхита, перенесенной пневмонии, гриппа, коклюша, кори. Клиника. Кашель с выделением мокроты. Кашель наиболее выражен в утренние часы с отделением большого количества гнойной или слизисто-гнойной мокроты, усиливается при перемене положения тела, что объясняется затеканием бронхиального, секрета в неповрежденные участки бронхов, где чувствительность слизистой оболочки сохранена. При тяжелом течении болезни отделяется 0,5— 1 л мокроты и более. У значительного числа больных наблюдается кровохарканье. Жалобы на тупые боли в грудной клетке при вдохе, быструю утомляемость, головные боли, раздражительность. В периоды обострения отмечается повышение температуры тела. С развитием заболевания цвет кожи становится землистым, лицо одутловатым, появляются истощение, ногти в ввиде «часовых стекол», пальцы в виде «барабанных палочек. При консервативном лечении используют антибактериальную терапию и мероприятия, направленные на улучшение дренажной функции бронхов. В лечебный режим включаются ежедневная дыхательная гимнастика, умеренные физические нагрузки, отказ от употребления алкогольных напитков, от курения. Эндобронхиальное введение антибиотиков сочетают с внутримышечным. Назначают отхаркивающие средства. Для повышения реактивности организма назначают анаболические гормоны (большие дозы), витамины группы В, инъекции алоэ, метилуроцил, адаптогены (настойка женьшеня, Элеутерококка, мумие). В связи с потерей белка с гнойной мокротой показано назначение полноценной диеты, богатой белками, жирами, витаминами. Единственным радикальным методом лечения является удаление пораженного участка легкого. На ранних стадиях болезни целесообразно физиотерапевтическое и санаторно-курортное лечение. Дополнительные методы исследования при стенокардии. Роль медицинской сестры в проведении данных методов. Лабораторные, ЭКГ покоя, нагрузки, суточный мониторинг, ЭХО КГ покоя, нагрузки, КТ сердца. Роль мед.сестры заключается в объяснении правил подготовки к данным исследованиям и психологич.поддержке. Прогрессирующая стенокардия. Проблемы пациента: дефицит самоухода, одышка, отсутствие аппетита, снижение массы тела, дефицит знаний о заболевани. Потенциальные проблемы: риск развития пролежней, застойной пневмонии. Цель: у пациента не будет пролежней в течение всего периода заболевания. М/с будет обеспечит пациенту, чистоту кожных покровов. кормление Для комфортного состояния М/с обеспечит пациенту диету с ограничением соли и жидкости, с белковыми продуктами Для профилактики задержки жидкости в организме Для профилактики снижения массы тела М/с будет менять положение в постели каждые 2 часа в течение суток Для уменьшения нагрузки на одни и те же участки М/с использует противопролежневый матрас или поролоновые прокладки Для уменьшения трения выступающих частей тела М/с обеспечит смену постельного и нательного белья по мере загрязнения Для профилактики инфицирования кожи М/с обеспечит разглаживание простынь и одежды ежедневно 2 раза в день Для предупреждения образования складок М/с обеспечит тщательную гигиену кожи и слизистых: обмывание утром тёплой стерильной водой с мягким мылом, тщательное высушивание и использование увлажняющего крема. Для профилактики образования пролежней М/с обеспечит пациентку индивидуальными средствами ухода и отгородит ширмой Для создания комфортного состояния М/с обеспечит прием лекарственных препаратов. Для лечение пациента М/с обучит пациента и родственников правилам ухода за кожей в домашних условиях Для профилактики образования пролежней Контроль за кожей, АД, ЧДД, пульса Для оценки состояния больного Билет №7 Туберкулез – хроническая инфекция, вызываемая бактериями Mycobacterium tuberculosis complex. При поражении туберкулезными микобактериями чаще всего страдают органы дыхания, кроме того, встречается туберкулез костей и суставов, мочеполовых органов, глаз, периферических лимфоузлов. Наиболее часто инфицирование происходит воздушно-капельным путем, реже - контактным или алиментарным. Резервуаром инфекции и источником заражения туберкулезом являются больные люди (чаще всего заражение происходит при контакте с больными туберкулезом легких в открытой форме – когда туберкулезные бактерии выделяются с мокротой). При этом реализуется респираторный путь заражения (вдыхание воздуха с рассеянными бактериями). Больной с активным выделением микобактерий и выраженным кашлем способен в течение года заразить более десятка человек. Инфицирование от носителей со скудным выделением бактерий и закрытой формой туберкулеза возможно только при близких постоянных контактах. Иногда случается заражение алиментарным (бактерии попадают в пищеварительный тракт) или контактным путем (через повреждения кожных покровов). Источником заражения может стать больной крупнорогатый скот, домашняя птица. Туберкулез при этом передается с молоком, яйцами, при попадании испражнений животных в водные источники. Далеко не всегда попадание туберкулезных бактерий в организм вызывает развитие инфекции. Туберкулез – заболевание, зачастую связанное с неблагоприятными условиями жизни, снижением иммунитета, защитных свойств организма. Может протекать бессимптомно. Со временем, проявляются симптомы общей интоксикации – гипертермия, тахикардия, слабость, снижение работоспособности, потеря аппетита и похудание, потливость. Больные значительно теряют в массе тела, черты лица заостряются, появляется болезненный румянец. Температура тела не поднимается выше субфебрильных цифр, но держится продолжительное время. Лихорадка возникает только в случае массивного поражения. Туберкулез легких, как правило, сопровождается кашлем (первоначально сухим), обостряющимся ночью и с утра. Существование упорного кашля на протяжении более чем трех недель является тревожным симптомом, еще один симптом кровохарканье. Для лечения больного туберкулезом должен использоваться наиболее эффективный режим химиотерапии, т. е. оптимальные комбинации противотуберкулезных препаратов, дозировки, способы введения и регулярность их приема. изониазид и рифампицин. Лечение больного туберкулезом должно быть комплексным и включать противотуберкулезные препараты и патогенетические (дезинтоксикационную терапию, иммунокоррекцию, противовоспалительную терапию) и симптоматические лекарственные средства. Хирургическое лечение. Суточный мониторинг АД, УЗИ почек, сердца, исследование глазного дна, доплеровское сканирование сосудов г/м, суточная протеинурия. Роль мед.сестры заключается в объяснении правил подготовки к данным исследованиям и психологич.поддержке. Кардиогенный шок Проблемы пациента: дефицит самоухода, слабость, дефицит знаний о заболевани. Потенциальные проблемы: риск развития пролежней, застойной пневмонии. Цель: у пациента не будет пролежней в течение всего периода заболевания. М/с будет обеспечит пациенту, чистоту кожных покровов. кормление Для комфортного состояния М/с будет менять положение в постели каждые 2 часа в течение суток Для уменьшения нагрузки на одни и те же участки М/с использует противопролежневый матрас или поролоновые прокладки Для уменьшения трения выступающих частей тела М/с обеспечит смену постельного и нательного белья по мере загрязнения Для профилактики инфицирования кожи М/с обеспечит разглаживание простынь и одежды ежедневно 2 раза в день Для предупреждения образования складок М/с обеспечит тщательную гигиену кожи и слизистых: обмывание утром тёплой стерильной водой с мягким мылом, тщательное высушивание и использование увлажняющего крема. Для профилактики образования пролежней М/с обеспечит пациентку индивидуальными средствами ухода и отгородит ширмой Для создания комфортного состояния М/с обеспечит прием лекарственных препаратов. Для лечение пациента М/с обучит пациента и родственников правилам ухода за кожей в домашних условиях Для профилактики образования пролежней М/с обеспечит ему полный физический и психический покой М/с будет кормить больного, контролировать качество и состав приносимых из дома продуктов Контроль за кожей, АД, ЧДД, пульса Для оценки состояния больного Билет №8 Плеврит — воспаление плевральных листков, сопровождающееся экссудацией в плевральную полость. Классификация плевритов. 1) по этиологии: инфекционные, неинфекционные (асептические). Опухолевые, аллергические, аутоиммунные, уремические, при диффузных заболеваниях соединительной ткани, при инфаркте миокарда, идиопатические; 2) по клинико-морфологическим проявлениям: сухой (фибринозный) — с указаниями локализации; экссудативный (выпотной) — с указанием характера экссудата. 3) по течению: острый, подострый, хронический; 4) по осложнениям: ателектаз легкого, острая легочно-еердечная недостаточность, коллапс, шок, отек легких, абсцесс печени, мозга, септикопиемия, плевральные сращения и др. Э ти о л о гия. Причины инфекционных плевритов: бактерии (пневмококк, стрептококк, гемофильная палочка, клебсиелла и др.); микобактерии туберкулеза; риккетсии; простейшие; грибы; вирусы. Чаще плевриты; развеваются при пневмонии, туберкулезе, реже при абсцессе легкого. Причины неинфекционвых плевритов — заболевания: рак, инфаркт легкого, системные васкулиты, инфаркт миокарда, хроническая почечная недостаточность, системные заболевания соединительной ткани. Фибринозный (сухой) плеврит. Чаще всего воспалительная реакция плевры обусловлена обострением туберкулезного процесса в легких. Плеврит может развиться вследствие острой пневмонии, нагноительных процессов, травмы грудной клетки, лейкозе и др. При сухом плеврите происходит воспаление париетального и висцерального листков плевры с появлением гиперемии, отечности плевры, приводящей к ее утолщению. Клиническая картина. Основные жалобы на боль в соответствующей половине грудной клетки, усиливающуюся при кашле. Отмечаются сухой болезненный кашель, повышение температуры тела, недомогание. При осмотре — отставание грудной клетки при дыхании на стороне поражения. Пациент лежит на здоровом боку (щадит пораженную сторону). Боль в боку усиливается при глубоком вдохе, наклоне туловища в здоровую сторону, при смехе, чихании. При диафрагмальном плеврите боль может ощущаться в животе и симулировать синдром «острого живота» или иррадиирует в область шеи. Лечение. Лечение должно быть направлено на ликвидацию основного заболевания. Назначают анальгетики, препараты, уменьшающие кашель (кодеин, либексин) При гнойном плеврите активную антибиотикотерапию сочетают с хирургическим вмешательством, общеукрепляющим лечением. Ангиография сосудов(КТ, МРТ), УЗИ сосудов. Нестабильная стенокардия. Проблемы пациента боль, отсутствие эффекта от обычной дозы препарата. Организовать вызов врача. Своевременное оказание квалифицированной помощи. Успокаивая, помочь пациенту занять горизонтальное положение, при невозможности, усадить. Уменьшение чувства страха. Расстегнуть стесняющую одежду (ворот, ремень, пояс). Обеспечить доступ свежего воздуха. Облегчение экскурсии легких. Уменьшение гипоксии мозга. Измерить АД. Обеспечить сублингвальный прием нитроглицерина 0,0005 г. При отсутствии эффекта повторить прием через 5-7 минут под контролем АД и ЧСС. Но не более 3 раз. Для улучшения кровоснабжения миокарда. Поставить горчичник на область сердца. Усилить приток крови к сердцу. Дать разжевать 325 мг аспирина. Снизить риск тромбообразования. Мониторинг состояния пациента (АД, пульс, ЧДД, состояние кожных покровов). Для информирования врача о динамике состояния пациента. Поддерживать успокаивающее общение с пациентом, оставаться с ним до указаний врача. Психоэмоциональная разгрузка. Уменьшение чувства страха. Билет №9 Рак легкого — злокачественная опухоль, развивающаяся из эпителиальной ткани бронхов и альвеол. Этиология рака легких окончательно не ясна. Можно выделить несколько факторов, которые способствуют развитию рака легких: воздействие канцерогенных веществ(никель, кобальт, железо, воздействие табачного дыма);хронические воспалительные процессы в легких; отягощенная наследственность, в том числе иммунодефицитные состояния. Классификация. Можно выявить рак, который обычно локализуется внутри сегментарных или главных бронхов, шаровидный рак, растущий кнаружи от стенки бронха (чаще возникает в периферических разветвлениях бронхов), медиастинальный рак, который локализуется в верхушке легких. Ранние симптомы. Отмечаются жалобы на тупые боли в грудной клетке, почти постоянный кашель. Наибольшая интенсивность болей отмечается при прорастании опухоли в стенку грудной клетки, поражении ребер, позвонков метастазами. Кашель вначале может быть сухим, а затем — сопровождаться выделением слизисто-гнойной мокроты. Иногда уже вначале заболевания отмечается примесь крови в мокроте в виде сгустков вследствие повреждения кровеносных сосудов. Одышка отмечается в половине случаев и имеет тенденцию к нарастанию. Она наблюдается при развитии ателектаза легких, массивном выпоте в плевральную полость, сдавлении органов средостения. Иногда возникает бронхоспастический синдром. Может присоединяться лихорадка, отмечается умеренное повышение температуры тела. При периферической форме рака легкого симптоматика менее выражена. Общими симптомами являются слабость, потливость, утомляемость, похудание. Лечение. Только своевременное хирургическое вмешательство (в I—II клинических стадиях) может дать радикальный эффект. Если имеются противопоказания к операции и наличие метастазов, применяют лучевую терапию, химиотерапию: бензотэф, циклофосфан внутривенно или внутримышечно. В терминальной (IV клинической) стадии, когда имеются отдаленные метастазы, главным в лечении становится уход за пациентом. Лечение в этом случае только симптоматическое. Характеристики пульса: ритм, частота, наполнение, напряжение, величина. Ритм — это временной промежуток между пульсовыми волнами. Если они одинаковые, то пульс ритмичный; если разные — то аритмичный. Частота — это количество пульсовых волн в 1 мин. В норме у взрослого человека — 60—80 ударов в минуту. Если частота пульса менее 60 ударов в минуту, это брадикардия, если более 80 — тахикардия. Наполнение пульса определяется по силе, с которой необходимо прижать лучевую артерию для того, чтобы ощутить пульсовую волну. Пульс полный, если прилагаемые усилия невелики; пульс пустой, если сила прижатия больше. Наполнение зависит от нагнетательной функции сердца, тонуса сосудов и количества выбрасываемой сердцем крови. Напряжение пульса определяется по силе, с которой надо прижать лучевую артерию до прекращения пульсации. В зависимости от силы прижатия выделяют пульс твердый (напряженный ), умеренный и мягкий. Величина пульса зависит от наполнения и напряжения. При хорошем наполнении и напряжении говорят о большом пульсе, при слабом наполнении и напряжении пульс считается малым. Ритмичный пульс можно подсчитать за 1/2 мин, умножив затем полученные данные на 2. При аритмичном пульсе проводят исследование на обеих руках в течение 1 мин, затем данные складывают и делят на 2. Запись в температурном листе графическим способом. 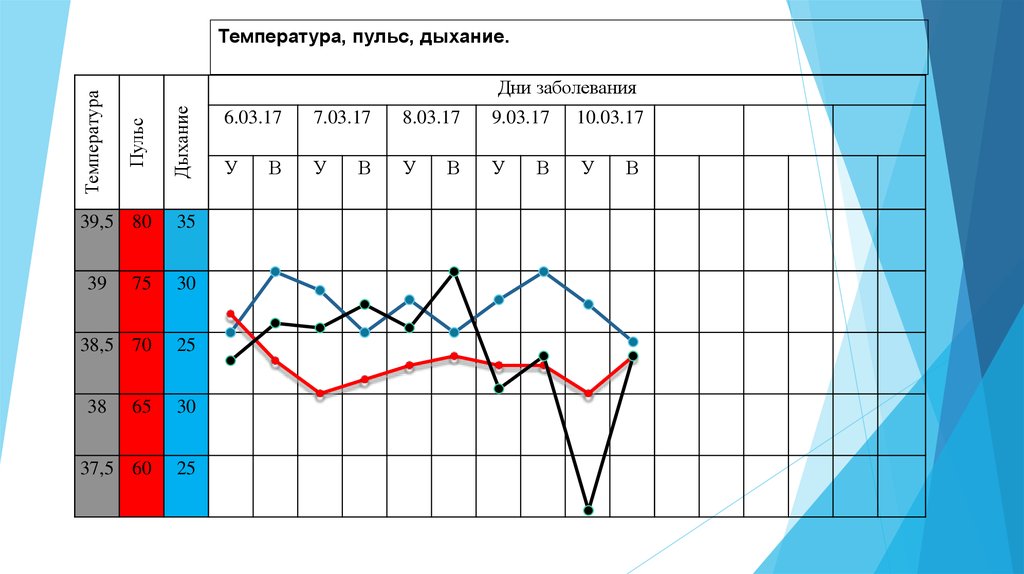 Инфаркт миокарда, с гастралгическими проявлениями. Проблемы сильные боли, страх смерти. Действия должны быть направлены на ограничение зоны некроза сердечной мышцы и профилактику возможных осложнений при дальнейшем развитии заболевания. В первую очередь необходимо обеспечить полный покой пациента. Для этого ему следует придать полусидящее положение, обеспечить доступ кислорода или свежего воздуха, успокоить больного. Вызвать врача. Перед началом лекарственной терапии необходимо провести простейшие исследования: измерить АД, оценить частоту и наполнение пульса. Обеспечить сублингвальный прием нитроглицерина 0,0005 г. При отсутствии эффекта повторить прием через 5-7 минут под контролем АД и ЧСС. Но не более 3 раз. Для улучшения кровоснабжения миокарда. Билет №10 Ревматизм — системное токсико-иммунологическое воспалительное заболевание соединительной ткани с преимущественным поражением сердечно-сосудистой системы, развивающееся в связи с инфицированием 0-гемолитическим стрептококком группы А у предрасположенных к нему лиц, а также детей и подростков. Этиология. Возникновение ревматизма связано прежде всего со стрептококковой инфекцией ф-гемолитический стрептококк группы А). Наиболее часто стрептококковая инфекция проявляется поражением носоглоточного кольца (тонзиллит, фарингит). Начальная инфекция может пройти в течение нескольких дней, после чего наступает латентный период (примерно 18—40 дней), во время которого в организме возникает иммунная перестройка. Инфекция играет роль пускового механизма. Стрептококк вырабатывает вещества, которые обладают кардиотоксическим действием. Они повреждают мышечные волокна и основное вещество соединительной ткани. Формы. Существует несколько форм ревматизма. Отмечают недомогание, повышение температуры тела, изменения в крови, поражение клапанного аппарата сердца. Одновременно с поражением сердца страдают суставы (суставная форма), в основном крупные —коленные, голеностопные, плечевые, локтевые. Нарушается их подвижность, кожа над пораженными суставами краснеет, околосуставные ткани отекают. Кожная форма ревматизма: наибольшие изменения возникают в коже, в подкожно-жировой клетчатке образуются плотные узелки, кожа над ними приобретает багрово-синий цвет. Возможна кольцевая эритема. Церебральная форма. Преимущественно поражается ЦНС. Клинически заболевание проявляется непроизвольными, некоординированными движениями верхних конечностей, которые усиливаются при волнении или физической нагрузке и прекращаются во сне. Такую форму называют малой хореей. Ревмоваскулит. Поражаются сосуды головного мозга. Клинически эта форма проявляется головными болями, головокружениями, возможны судороги. Какие бы формы ревматизма ни наблюдались, почти во всех случаях поражается сердце. Лечение включает: противомикробную и противовоспалительную терапию; мероприятия, направленные на восстановление иммунологического гомеостаза, десенсибилизирующую и корригирующую Метаболизм терапию, сбалансированное питание, лечебную физкультуру, своевременное решение вопроса о тонзиллэктомии и о хирургическом лечении больных с пороками сердца. Антигистаминные препараты: димедрол, тавегил, диазолин назначают пациентам с аллергическими реакциями. Назначают витамины, стимуляторы метаболизма. Если развивается сердечная недостаточность, то проводится комплексная терапия с учетом характера поражения сердца и стадии недостаточности кровообращения. Роль м/с заключается в удовлетворении потребностей пациента и обучении членов семьи мерам профилактики и поддержании здоровья. Цель выявить наличие возбудителя в мокроте (диагностическая). Оснащение: cтерильная стеклянная широкогорлая банка с крышкой из крафт-бумаги направление в лабораторию. Предупредите и объясните пациенту смысл и необходимость предстоящего исследования. Объясните, что сбор мокроты целесообразно проводить до начала антибиотикотерапии. Обучите технике сбора мокроты: предупредите, что собирают мокроту только при кашле, а не при отхаркивании; объясните, что необходимо соблюдать правила личной гигиены до и после сбора мокроты; объясните, что необходимо вечером почистить зубы, а утром, натощак прополоскать рот и глотку кипяченой водой непосредственно перед сбором. Открыть крышку банки. Откашлять и собрать мокроту (не слюну) в стерильную банку в количестве не менее 5 мл. Закрыть крышку. Для забора материала медсестра должна дать заявку на получение стерильной посуды в транспортный отдел больницы. Стерильная посуда хранится не более 3-х суток. Чистить зубы можно за два часа до сбора мокроты. Следите, чтобы мокрота не попала на край банки и не касайтесь внутренней поверхности крышки и банки. Исследуется свежевыделенная мокрота не позднее 1-1,5 часов. В условиях стационара: в бактериологическую лабораторию мокроту доставляют в герметичном контейнере, а если необходимо транспортировать мокроту на дальнее расстояние, то используют спецтранспорт. Кардиогенный шок. Проблемы боль за грудиной, бледность, падение АД, возможная потеря сознания, возможная остановка сердца. • вызвать врача; • уложить пациента с приподнятыми под углом 20° нижними конечностями; • обеспечить строгое соблюдение постельного режима; • оказать ему психологическую поддержку с целью устранения страха и тревоги; • оценить пульс и артериальное давление; • обеспечить ингаляции 100% увлажненного кислорода; • записать электрокардиограмму, подключить кардиомонитор. Дальнейшие мероприятия, осуществляемые под контролем врача, направлены на купирование болевого синдрома и стабилизацию кровообращения (артериального давления). |
