Эстетика в ортопедической стоматологии. Микропротезирование
 Скачать 122.5 Kb. Скачать 122.5 Kb.
|
|
Микропротезирование — это процесс, включающий в себя лечение дефектов коронок зубов различными конструкциями. Этими конструкциями зубных протезов являются все виды вкладок, полукоронки, цельнолитые интрадентальные и парапульпарные протезы. Микропротезирование — относительно новый раздел стоматологии, которому в последние годы уделяется большое внимание, хотя история развития его имеет глубокие корни. Еще в 1879 г. Murphy впервые использовал золотые сплавы для заполнения полостей в зубах. Изготовление микропротеза литым способом в 1904 г. описал Ollendorf. Полукоронки впервые предложил Carmichael в 1906 г. В последующие годы происходило совершенствование технологий и материалов. В настоящее время, несмотря на широкое использование различных видов микропротезов в практике стоматологии, ряд вопросов их применения продолжают оставаться дискуссионными. ВКЛАДКИ Вкладки — микропротезы, применяемые для восстановления эстетической, функциональной и анатомической полноценности коронок зубов путем замещения дефектов твердых тканей. Возможно применение вкладок как части зубного протеза в качестве опоры. Показания к изготовлению вкладок: 1. Различные формы кариеса. 2. Клиновидные дефекты. 3. Травматические дефекты коронок зубов. 4. Патологическая стираемость твердых тканей зубов. Для изготовления вкладок используют все конструкционные материалы, применяемые в ортопедической стоматологии. Вкладки могут быть металлическими, фарфоровыми, пластмассовыми и комбинированными (сочетание металла с фарфором или пластмассой) . В практике ортопедической стоматологии чаще всего применяют вкладки при различных формах кариеса зубов, поэтому 6 целесообразно привести классификацию Г. Блэка, используемую большинством специалистов для группировки полостей при восстановлении дефектов твердых тканей коронок зубов: I класс — все полости, охватывающие оральную, жевательную и 2/з вестибулярной (от режущего края и жевательной поверхности) поверхности моляров и премоляров, а также оральную поверхность передних зубов; И класс — все полости на проксимальных поверхностях моляров и премоляров; III класс — все полости на проксимальных поверхностях передних зубов без дефекта углов; IV класс — все полости на проксимальных поверхностях передних зубов с дефектами углов; V класс — все полости в пришеечной зоне вестибулярной поверхности всех зубов. Изготовление вкладок проводят двумя способами: прямым и непрямым. Прямой способ включает следующие этапы:
При непрямом способе этап моделирования вкладки заменяется этапом получения оттиска и моделирование вкладки зубной техник проводит на гипсовой модели. Следует отметить, что большинство специалистов отдают предпочтение прямому способу. Обследование пациента проводят по общепринятой методике с применением общих и специальных методов исследования. С помощью прицельной рентгенографии определяют состояние зубных и околозубных тканей. Гипсовые диагностические модели челюстей позволяют уточнить особенности прикуса больного и соотношения опорных зубов с антагонистами. Подготовка полости зуба — важный этап, при котором должны учитываться строение, толщина и зоны безопасности твердых тканей (в тех случаях, когда опорные зубы имеют живую пульпу). При подготовке полости коронки зуба удаляют размягченный дентин, иссекают необходимые участки твердых тканей и приступают к формированию полости для вкладки. Подготовка полости для вкладки требует выполнения следующих условий: 1. Вертикальные стенки должны быть взаимно параллельны и незначительно расходиться. 2. Вертикальные стенки должны быть перпендикулярны дну полости. 3. Дно полости должно быть параллельно крыше пульповой камеры. 4. Для предупреждения смещения и опрокидывания вкладки возможно создание дополнительной полости. В некоторых случаях с целью лучшего прилегания и фиксации вкладки делают фальц, заключающийся в иссечении эмали под углом 45° в пределах середины толщины эмали. Делают фальц только при изготовлении металлических вкладок. При изготовлении фарфоровых вкладок применение фальца противопоказано. Моделирование вкладки проводят после подготовки полости зуба. Для моделирования вкладки используют воск или пластмассу. Большинство специалистов предпочитают пользоваться воском. Воск разогревают над пламенем горелки или в водяной бане, а затем вводят его в подготовленную полость под давлением. Излишки воска иссекают, а жевательную поверхность моделируют с учетом анатомических особенностей поверхности данного зуба. На этом же этапе определяют соотношения жевательной поверхности с антагонистами. Смоделированную восковую композицию извлекают из полости с помощью одного или нескольких штифтов. Отливают металлические вкладки из различных сплавов, применяемых в стоматологии. Более точными и индифферентными к тканям полости рта являются вкладки из благородных металлов. При припасовке готовой вкладки необходимо достигнуть точного прилегания ко всем поверхностям подлежащих твердых тканей и правильного соотношения с антагонистами во всех фазах артикуляции. Укрепление вкладки на цемент проводят, тщательно соблюдая общепринятые принципы. В последние годы для восстановления дефектов коронок зубов широко применяют вкладки из пластмасс. Наиболее эстетичны вкладки из высокопрочной пластмассы (аэродент, изозит, пиропласт и др.). Вкладки из обычной пластмассы изготавливают в вышеуказанной последовательности, за исключением лабораторного этапа. На этом этапе вместо отливки вкладки из металлического сплава проводят паковку и полимеризацию пластмассы, как для обычных зубных протезов. Однако вкладки из обычной пластмассы имеют ряд недостатков: нет цвета и блеска естественных зубов, не индифферентны к тканям полости рта, сравнительно быстро изменяются в цвете, быстро истираются и ломаются, могут вызывать аллергические реакции. При изготовлении вкладок из высокопрочной пластмассы (аэродент, изозит, пиропласт и др.) применяют особую технологию, которая выполняется в определенной последовательности: 1. Получение гипсовой модели зуба. 2. Нанесение слоя разделительного лака по поверхности полости в модели зуба. 3. Поверх разделительного лака наносят специальную жидкость (катализатор). 4. В полость зуба на гипсовой модели наносят и уплотняют пластмассу послойно, восполняя соответствующий дефект коронковой части. 5.Смоделированную вкладку покрывают слоем специальной жидкости (катализатором). 6. Заканчивают лабораторный этап полимеризацией подготовленной композиции в печи Ivomat в течение 10 мин при температуре 120°С и давлении 6 атм. Вкладки из высокопрочной пластмассы более эстетичны, чем вкладки, изготовленные из обычной пластмассы. По прочностным свойствам эти вкладки аналогичны твердым тканям зубов. Они более индифферентны к тканям полости рта. Для получения эстетического эффекта можно применять комбинированные (облицованные) вкладки. Предварительно готовят металлическую вкладку по вышеописанной технологии, только на участке, где предполагается нанесение облицовочной массы, создаются ретенционные пункты и место на толщину облицовки. Затем, после припасовки отлитой металлической основы в полости рта, в лаборатории проводят нанесение облицовочной массы (фарфор или пластмасса). Вкладки из фарфора применяют для восстановления дефектов коронок как передних, так и боковых зубов. Для использования фарфоровых вкладок должны быть четко определены показания. Несколько отличается подготовка твердых тканей протезного поля — глубина полости должна быть не менее 7г ширины. Следует учесть, что при планировании фарфоровой вкладки нельзя делать эмалевого скоса (фальц) вследствие хрупкости фарфора. При изготовлении фарфоровой вкладки применяется определенная лабораторная технология, а вкладку готовят непрямым способом. После снятия двуслойного оттиска (возможно получение оттиска с помощью медного кольца и термопластической массы) получают огнеупорную модель, на которую послойно наносят фарфоровые массы с учетом объемной усадки. Первоначально наносят грунтовой слой фарфоровой массы на дно и стенки полости и после обжига получают как бы каркас. Затем наносят остальные слои фарфоровой массы и обжигают до получения готового микропротеза. Возможно изготовление вкладки из фарфора с помощью платиновой фольги по технологии, аналогичной изготовлению фарфоровых коронок. Вкладки из фарфора значительно прочнее, чем твердые ткани зуба, и эстетичнее пластмассовых. Кроме того, они не вызывают аллергических реакций и не оказывают негативного влияния на ткани полости рта. Литые штифтовые вкладки При значительном разрушении коронок зубов, когда невозможно восстановить их пломбировочными материалами или вкладками, применяют различные конструкции штифтовых зубов (штифтовой зуб с наружным кольцом — по Ричмонду, штифтовой зуб с вкладкой — по Ильиной-Маркосян, фарфоровые коронки со штифтом — по Логану и др.). Однако эти конструкции часто вызывают воспаление краевого пародонта с последующим распространением патологического процесса. Кроме того, при необходимости замены штифтового зуба возникает ряд трудностей, связанных с извлечением штифта. В настоящее время для восстановления указанных дефектов широко используют литые штифтовые культевые вкладки, которые после укрепления покрывают различными коронками. Система, состоящая из двух самостоятельных частей (литой штифтовой вкладки и покрывающей ее коронки), имеет ряд преимуществ перед всеми видами штифтовых зубов, так как всегда (по показаниям) возможна замена покрывной конструкции без нарушения фиксации и целостности литой штифтовой вкладки. Показания к применению литой штифтовой вкладки: 1) значительные дефекты коронок зубов в результате развития кариеса или травмы; 2) патологическая стираемость твердых тканей зубов; 3) аномалии положения передних зубов у взрослых, когда невозможно провести ортодонтическое лечение; 4) укрепление опорного зуба, который не в состоянии выдержать функциональную нагрузку после изготовления покрывной конструкции. Противопоказания к применению литых штифтовых вкладок: 1) подвижность зуба III, а в некоторых случаях и II степени вследствие развития патологического процесса; 2) недостаточная длина корня зуба для формирования полноценной штифтовой части вкладки; 3) зубы, ранее подвергавшиеся резекции верхушек корней; 4) зубы с искривленными корнями и непроходимыми каналами. Изготовление литой штифтовой вкладки проводят в определенной последовательности: обследование пациента и определение показаний; подготовка зуба и корневого канала; моделирование литой штифтовой вкладки; подготовка вкладки из конструкционного материала; припасовка и фиксация штифтовой вкладки на цемент; изготовление покрывной конструкции. Обследование пациента проводят с применением общих и специальных методов исследования. Рентгенологически определяют состояние тканей пародонта, опорных зубов и всего зубного ряда. Изучают состояние каждого опорного зуба в отдельности, величину и топографию корней. Проходимость корневых каналов уточняют с использованием прицельных рентгеновских снимков. Гипсовые диагностические модели челюстей позволяют уточнить соотношения зубных рядов во всех фазах артикуляции, провести соответствующие измерения, а также определить объем мероприятий по подготовке зубочелюстной системы к ортопедическому лечению. Подготовку зуба и корневого канала начинают с удаления размягченного дентина, иссечения необходимых твердых тканей и в дальнейшем приступают к формированию ложа для штифта. Подготовку канала следует начинать с раскрытия устья и расширения канала. Расширение канала необходимо проводить под контролем рентгенограммы. При подготовке канала корня и определении длины и толщины штифта необходимо учитывать средние параметры корневых каналов. В связи с тем что литые штифтовые вкладки в практике чаще применяются на передние зубы, следует знать средние параметры длины корней передних зубов, которые достаточно полно отражены в результатах исследований Н.Г. Аболмасова. При подготовке канала корня зуба следует учитывать толщину его стенок. Наиболее толстые стенки имеют клыки, затем в убывающем порядке центральные резцы и боковые. На нижней челюсти стенки центральных и боковых резцов имеют почти одинаковую толщину. Толщина стенок корневого канала с возрастом увеличивается. Уменьшение диаметра корневого канала приблизительно равно сумме увеличения толщины двух противоположных стенок. Более толстую стенку корни передних зубов имеют на оральной поверхности. После расширения канала в его устье следует создать так называемую амортизационную полость эллипсовидной формы в вестибулярно-оральном направлении глубиной 2,5—3,5 мм и шириной 1,5—2,5 мм, что позволяет улучшить фиксацию литой штифтовой вкладки и исключает ее ротацию. Некоторые специалисты рекомендуют создавать амортизационные полости разной формы — квадратные, прямоугольные и др. Однако математические подсчеты показывают, что создание любой формы с острыми углами приводит к увеличению напряжения (в области этих углов), способствующего отколу на этом участке, поэтому наиболее благоприятной является амортизационная полость эллипсовидной формы (рис. 1). По поводу конструирования штифтовых частей вкладки нет единого мнения. Имеются рекомендации создавать ступенчатые штифты из двух ступеней и более, последовательно уменьшающихся в поперечном сечении в сторону верхушки корня (рис. 2,а). Однако подобная конструкция усложняет подготовку твердых тканей протезного поля, увеличивает процент осложнений как в процессе подготовки зуба (перфорация корня), так и после укрепления вкладки на цемент. При формировании штифта оптимальной длины (на г/з длины корня) с созданием амортизационной полости рекомендуется лишь несколько расширить канал (от 1 до 3 мм) в зависимости от группы зубов и уровня расположения (рис. 2,6). 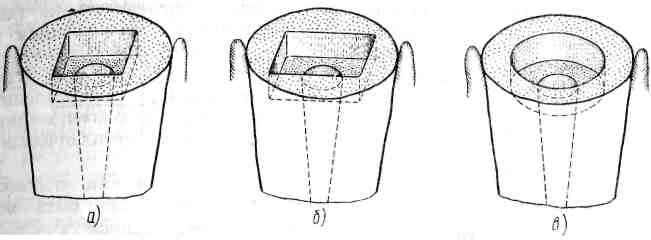 Рис. 1 ■ Опорный зуб в поперечном разрезе в пришеечной зоне. Амортизационные полости, создаваемые при изготовлении литых штифтовых вкладок: а — квадратная; б — прямоугольная; в — эллипсовидная 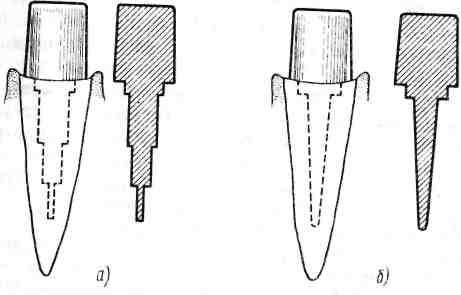 Рис. 2. Литая штифтовая культевая вкладка: а — ступенчатая штифтовая часть; б — традиционно применяемая штифтовая часть с амортизационной полостью После подготовки твердых тканей зуба приступают к моделированию литой штифтовой вкладки. Хорошо зарекомендовал себя для этой цели отечественный воск «Лавакс». Используют воск, разогретый над пламенем или в водяной бане, вытягивая один его конец до получения копьевидной формы. Подготовленную таким образом палочку моделировочного воска вводят под давлением в канал зуба, а излишки срезают на уровне окклюзионной поверхности рядом стоящих зубов. Затем моделируют культевую часть вкладки, создавая при этом форму, 13 которую должен иметь опорный зуб после препарирования под соответствующую коронку. После завершения моделирования в толщу культевой части восковой композиции по оси зуба вводят на 1—2 мм разогретый металлический штифт длиной около 1 см (чаще это ортодонтическая проволока), который после укрепления необходимо охладить струей холодной воды. Восковую композицию вкладки выводят щипцами за тыльную часть металлического штифта усилиями, направленными по оси зуба. При выведении восковой композиции возможна поломка штифтовой части вкладки. Причиной этого может быть неправильная подготовка канала корня с образованием участков ретенции. Неоходимо выявить пункты ретенции и иссечь их, а затем приступить к повторному моделированию штифтовой вкладки. Литую штифтовую вкладку можно моделировать из быстротвердеющей пластмассы. После подготовки твердых тканей зуба из быстротвердеющей пластмассы формируют штифтовую часть с использованием пластмассового стержня (несколько меньшего диаметра, чем канал зуба) как армирующего элемента штифта. Затем готовят культевую часть, соблюдая все принципы прямого метода моделирования литой штифтовой вкладки. Моделирование литых штифтовых вкладок при аномалиях положения зубов имеет свои особенности. С целью эстетичного расположения несъемного протеза в зубной дуге культевую часть штифтовой вкладки моделируют, несколько изменив топографию культи. В этом случае следует учитывать действие функциональных сил и знать, что отклонение культевой части по отношению к оси зуба не должно превышать 15° (рис. 3). При непрямом методе изготовления литой штифтовой вкладки зубной техник проводит ее моделирование в лаборатории на гипсовой модели. Для этого можно использовать воск или быстротвердеющую пластмассу. На этапе припасовки необходимо сошлифовать шероховатости на культе вкладки, а также уточнить межокклюзионное расстояние с зубами-антагонистами на толщину предстоящей покрывной конструкции. Проводить сошлифовывание или другие вмешательства на штифтовой части вкладки недопустимо. При правильной подготовке опорного зуба и соблюдении лабораторной технологии литья металлическая вкладка должна свободно вводиться в корневой канал и плотно прилегать к твердым тканям опорного зуба. При фиксации литой штифтовой вкладки на цемент следует строго соблюдать необходимые правила. Нужно тщательно обезжирить, продезинфицировать, просушить канал корня и лишь затем с помощью каналонаполнителя ввести цемент в канал. На штифт и часть культи, обращенную к корню, наносят цемент и ладку вводят в канал, плотно прижимая к опорному зубу до затвердения цемента. К изготовлению покрывной конструкции необходимо приступить не ранее чем через сутки. В отличие от обычных вкладок для изготовления штифтовых используются только металлические сплавы, хотя имеются рекомендации некоторых специалистов изготавливать штифтовые протезы в одно посещение пациента из быстротвердеющей пластмассы. После подготовки твердых тканей зуба изготавливают металлический штифт в качестве армирующего элемента, на который наносят быстротвердеющую пластмассу. После подготовки штифтовой части готовят коронковую с использованием пластмассового гарнитурного зуба. Однако подобная конструкция может быть использована только как временный протез при очень ограниченных показаниях. Есть рекомендации клиницистов сочетать в одной системе (в монолите) литую штифтовую вкладку и покрывную конструкцию. Для этой цели после припасовки в полости рта культевую часть вкладки облицовывают фарфором или пластмассой (технология аналогична изготовлению металлокерамических или металлопластмассовых протезов). При этом следует знать, что в случае облицовки культи фарфоровой массой вкладку отливают из сплава для изготовления металлокерамических протезов, а при применении для облицовки пластмассы на культевой части следует создать ретенционные пункты. Однако подобная монолитная конструкция создает определенные трудности при возникновении сколов облицовки. Поэтому на практике целесообразнее применять самостоятельные литые штифтовые вкладки с последующим изготовлением покрывной конструкции. Изготовление литой штифтовой вкладки под фарфоровую или металлокерамическую коронку При применении в качестве покрывной конструкции фарфоровой или металлокерамической коронки литую штифтовую вкладку можно изготавливать нетрадиционным способом. При препарировании опорного зуба для изготовления фарфоровой или металлокерамической коронки в пришеечной зоне формируют уступ глубиной около 1 мм. Поэтому предлагается иссечь наддесневые участки твердых тканей коронки опорного зуба, отступив от десны на (0,5±1) мм. При моделировании пластмассовой или восковой композиции в пришеечной зоне по всему периметру зуба необходимо освободить твердые ткани на определенную глубину, т. е. на ширину уступа соответствующего зуба. После припасовки и фиксации готовой штифтовой вкладки на цемент остается лишь довести уступ до заданного уровня (т. е. препарирование зуба будет проводиться лишь в пределах оставленных ранее наддесневых участков твердых тканей), что в значительной степени предупредит расцементирование вкладки при препарировании опорного зуба, а также сократит и упростит работу врача на этом этапе. ПОЛУКОРОНКИ Первые полукоронки в различных модификациях появились в начале XX в. В основном полукоронки применяются как опора мостовидных протезов на передних и переднебоковых зубах. Возможно применение определенного количества полукоронок, изготовленных в монолите для шинирования опорных зубов при пародонтите. Полукоронки противопоказаны: 1) при наличии значительных дефектов на проксимальных поверхностях опорных зубов; 2) при недостаточной высоте коронок опорных зубов; 3) при патологически подвижных зубах; 4) как опора мостовидного протеза большой протяженности. При изготовлении полукоронок применяют сплавы для цельнолитых несъемных протезов, которые могут быть благородными, неблагородными и полудрагоценными. Этапы изготовления полукоронок: обследование пациента и определение показаний; подготовка опорного зуба (зубов); получение оттиска; изготовление полукоронки в лаборатории; припасовка металлического каркаса в полости рта; фиксация протеза на цемент. Осмотр и обследование пациента являются традиционными и проводятся по общепринятым принципам с применением вышеуказанных методов. Существенно отличается подготовка опорного зуба, особенно в тех случаях, если полукоронка является элементом мостовидного цельнонолитого несъемного протеза. Препарирование твердых тканей ет ряд особенностей. Необходимым условием должно быть отсутствие патологических процессов в тканях пародонта. При наличии пародонтита процесс должен быть в стадии ремиссии. Проводить препарирование необходимо высокоскоростной бормашиной, центрированными абразивами, при хорошем освещении. Зубы с живой пульпой обрабатывают под анестезией и с обязательным водяным охлаждением. Следует знать зоны безопасности твердых тканей зубов и оптимальную глубину их препарирования, чтобы исключить травму пульпы. Сошлифовывание твердых тканей зуба для изготовления полукоронки проводят только на оральной и частично проксимальных поверхностях. При этом в пришеечной зоне указанных участков формируют уступ. Глубина уступа, как и всех сошлифованных твердых тканей зуба, должна соответствовать толщине будущей полукоронки. Так как полукоронка является цельнолитой конструкцией (даже в тех случаях, когда она — элемент паяного протеза), то толщина ее должна быть (0,4±0,1) мм. Следовательно, глубина уступа и сошлифованных твердых тканей должна соответствовать этой цифре. Вопрос о соотношении края опорной коронки (в том числе и полукоронки) и десны является дискуссионным и в настоящее время. Большинство специалистов рекомендуют пришеечный участок полукоронки (и соответственно уступ) располагать на уровне десневого края. Для пациентов с пародонтитом это является обязательным. В отличие от штампованных, пластмассовых и комбинированных коронок цельнолитые требуют незначительной конвергенции боковых поверхностей к режущему краю (4—6°). Кроме того, опорные зубы должны быть взаимно параллельны, но достичь этого визуально при больших вмешательствах очень сложно. Поэтому желательно применять для этих целей внутриротовой параллелометр. Сложность изготовления полукоронки заключается в том, что в ретенционных пазах на проксимальных участках опорного зуба не должно быть никаких погрешностей, особенно если полукоронка является элементом цельнолитого мостовидного протеза. Возможно использование полукоронки в качестве опоры паяного мостовидного протеза. Применение ее как опоры консольного протеза противопоказано. При использовании полукоронки как опоры паяного мостовидного протеза необходимо получить оттиск с помощью медного кольца и термопластической массы или двуслойный оттиск. В лаборатории моделируют, отливают и обрабатывают полукоронку соответствующими абразивами. После такой подготовки полукоронку обрабатывают в пескоструйном аппарате и передают в клинику для припасовки. Полукоронка должна свободно накладываться на опорный зуб, но при этом на всех участках (особенно в области боковых пазов) плотно прилегать к подлежащим твердым тканям. Затем припасовывают штампованную коронку, служащую другой опорой мостовидного протеза, и снимают единый оттиск зубного ряда, по которому отливают модель и изготавливают окончательный протез. Для изготовления цельнолитого мостовидного протеза с включенной полукоронкой достаточно после препарирования получить двуслойный оттиск с применением силиконовых масс. Для точного отображения тканей краевого пародонта на оттиске проводят ретракцию десны хлопчатобумажной нитью (кольцом), пропитанной медикаментозным составом. После подготовки в лаборатории цельнолитого каркаса припасовку в клинике проводят с соблюдением вышеописанных принципов. Если промежуточную часть мостовидного протеза и дистальную опору покрывают фарфоровой массой, то помимо ранее описанных этапов изготовления полукоронок должен быть этап припасовки цельнолитого каркаса с фарфоровой облицовкой. Последним является этап припасовки и фиксации готового протеза на цемент. В период изготовления несъемного протеза, включающего полукоронку, опорные зубы после препарирования должны быть покрыты временными коронками. Это позволит исключить инфицирование зубов с живой пульпой, а также их перемещение в сторону антагонистов. Кроме того, пациент не будет ощущать дискомфорта в результате термических, химических и других раздражителей, а также будут соблюдены эстетические нормы. Этап цементирования должен проводиться с тщательным соблюдением известных принципов. Изготовление полукоронки со штифтами впервые было описано Burgess. В этом случае конструкция сочетает в себе два элемента: полукоронку и литую штифтовую вкладку. Такой несъемный протез применяется на группу зубов (чаще это передние зубы) при пародонтите как шинирующий элемент. Возможно изготовление такой полукоронки как опоры мостовидного протеза, но только при незначительных дефектах зубного ряда. При применении блока полукоронок со штифтами, отлитых монолитно, возникают сложности в подготовке опорных зубов. Твердые ткани в наддесневых участках должны иссекаться строго параллельно. Такое же строго параллельное расположение должны иметь интрадентальные штифты. В отличие от литых штифтовых вкладок нет возможности погружать их на 2/з длины корня зуба. Для исключения перфорации корня зуба и достижения взаимной параллели достаточной длиной для штифтовой части подобных полукоронок является половина длины корня. Препарирование твердых тканей зубов и подготовку каналов корней необходимо проводить с применением внутриротового параллелометра. Для изготовления описанных конструкций необходимо получить двуслойные оттиски с применением безусадочных силиконовых материалов. Лабораторная технология изготовления этих протезов должна быть выполнена с предельно точным соблюдением всех этапов. ИНТРАДЕНТАЛЬНЫЕ И ПАРАПУЛЬПАРНЫЕ НЕСЪЕМНЫЕ ПРОТЕЗЫ Интрадентальная шина-протез представляет собой некоторое количество штифтовых вкладок, которые отливаются в монолите. Указанная конструкция располагается на оральной поверхности передних зубов. Наибольший практический интерес представляет интрадентальная шина-протез, предложенная Rhein и Mamlok, А.И. Бетельман предлагает интрадентальные штифты припаивать к металлической пластинке, расположенной на оральной поверхности передних зубов. В настоящее время имеются различные предложения по конструированию интрадентальных протезов. Интрадентальные несъемные протезы показаны в основном при заболеваниях тканей пародонта при ортопедическом методе лечения. Можно применять интрадентальные конструкции при дефектах зубного ряда (IV класс по Кеннеди). В этом случае опорные зубы изготавливают традиционным способом, а промежуточную часть моделируют и отливают монолитно. После припасовки цельнолитого каркаса в клинике проводят покрытие промежуточной части фарфором или высокопрочной пластмассой (аэродент, изозит, пиропласт и.др.) в лаборатории. Изготовление интрадентальных несъемных протезов требует особой квалификации и высокой точности как в клиническом аспекте, так и в лабораторной технологии. Ортопедическое лечение с применением предложенных конструкций должно проводиться в комплексе после терапевтической и хирургической (по показаниям) подготовки зубочелюстной системы. Патологический процесс должен быть в стадии ремиссии. До ортопедического лечения необходимо проводить полноценное обследование пациента с применением общих и специальных методов исследования. Из специальных методов исследования обязательными являются рентгенологический (панорамная и прицельная рентгенография) и функциональный (реопародонтография). Клинические и лабораторные этапы изготовления интрадентальных протезов соответствуют описанному выше методу изготовления литых штифтовых вкладок непрямым способом. Наряду с достоинствами интрадентальные конструкции имеют некоторые недостатки. Серьезным негативным моментом следует считать необходимость предварительного депульпирования опорных зубов с живой пульпой, при котором могут возникнуть осложнения, заканчивающиеся даже удалением зуба. Кроме того, эти вмешательства приводят к значительному психологическому и физическому дискомфорту пациента. Сложной является подготовка твердых тканей протезного поля. Для получения взаимной параллели штифтов необходимо иногда иссекать твердые ткани, углубляясь не по оси зуба, так как корни зубов топографически не имеют взаимно параллельных осей. Передние зубы нижней и боковые резцы верхней челюстей имеют небольшую толщину твердых тканей, поэтому подготовить каналы корней на 2/з, как при изготовлении одиночных литых штифтовых вкладок, нельзя из-за возможной перфорации. Большинство специалистов считают, что при изготовлении интрадентальных шин-протезов оптимальными будут штифты в пределах 2/з—11г длины корней зубов. После раскрытия каналов корней опорных зубов необходимо для работы использовать внутриротовой параллелометр. После подготовки твердых тканей протезного поля получают двуслойный оттиск с использованием силиконовых масс. По полученному оттиску в лаборатории отливают из высокопрочного гипса модель, на которой моделируют и после отливки припасовывают металлический каркас. На этапе припасовки каркаса у больного важно определить точное соответствие металлической конструкции тканям протезного поля, а при выявлении неточностей каркас должен быть изготовлен повторно. Укрепление интрадентальной шины-протеза на цемент должно проводиться с соблюдением традиционных условий. Этапы изготовления парапульпарных протезов аналогичны ннтрадентальным. Различие заключается лишь в расположении и количестве штифтов. Указанные протезы располагаются на оральной поверхности передних и жевательной поверхности боковых зубов. Как правило, опорные зубы имеют живую пульпу. Применяются парапульпарные конструкции на группу зубов при пародонтите. Предложение некоторых авторов применять эти протезы на всю зубную дугу считается нецелесообразным, так как каждый опорный зуб имеет собственную топографию (отличающуюся от остальных зубов) и индивидуальную физиологическую (или патологическую, что сложнее) подвижность. Даже при применении парапульпарных протезов на небольшой группе зубов происходят расцементирование и образование вторичного кариеса. При изготовлении парапульпарных протезов особое внимание должно быть уделено подготовке тканей протезного поля. Следует учесть зоны безопасности твердых тканей, особенно при формировании ложа для штифтовой части. Каналы для штифтов должны быть взаимно параллельны и проецироваться на оральной поверхности на 1,1—1,2 мм ниже режущего края. Парапульпарные несъемные протезы можно изготавливать при наличии включенных дефектов зубного ряда небольшой протяженности. Мнения специалистов по этому вопросу противоречивы. Парапульпарные несъемные протезы следует применять при наличии дефекта зубного ряда с отсутствием не более одного зуба. Тактика в этих случаях аналогична этапам изготовления интрадентальных несъемных протезов при дефектах зубного ряда. |
