Реферат 1 (1). Ministerul sNTii al republicii moldova ministerul educaiei i cercetrii al republicii moldova
 Скачать 6.33 Mb. Скачать 6.33 Mb.
|
|
MINISTERUL SĂNĂTĂŢII AL REPUBLICII MOLDOVA MINISTERUL EDUCAȚIEI ȘI CERCETĂRII AL REPUBLICII MOLDOVA  I.P. COLEGIUL DE MEDICINĂ CAHUL INFORMAȚIE REFERATIVĂ «Медицинский уход за пациентом с хроническим пиелонефритом в период обострения, проявляющийся выраженным интоксикационным синдромом». realizat în cadrul stagiului de practică ce precede probele de calificare de către eleva ___________ Specialitatea – Îngrijirea bolnavului Calificarea – Asistent medical Grupa – AM ________ Conducător metodist – Mucerschi Natalia Cahul 2022 Содержание: Определение хронического пиелонефрита…….........................................…..1 Эпидемиология хронического пиелонефрита……………………….…..…....1-2 Этиология хронического пиелонефрита …………………………….……..…2-3 Субъективные и объективные данные хронического пиелонефрита….........4-5 Определение интоксикационного синдрома………………………………….6 Характеристика интоксикационного синдрома ……………………………...6-7 Медицинская помощь. Уход за пациентом ……………………………………7-8 Рекомендации и заключение……………………………………………………12-13 Доказательство…………………………………………………………………..13 Библиография…………………………………………………………………….14 1. Определение хронического пиелонефрита Хронический пиелонефрит – это хронический неспецифический инфекционно- воспалительный процесс с преимущественным и первоначальным поражением интерстициальной ткани, чашечно-лоханочной системы и канальцев почек с последующим вовлечением клубочков и сосудов почек. Изучая данную тему я определила, что хронический пиелонефрит — почти всегда следствие острого пиелонефрита при недостаточном его лечении. Обычно он развивается после нескольких рецидивов мочевой инфекции.  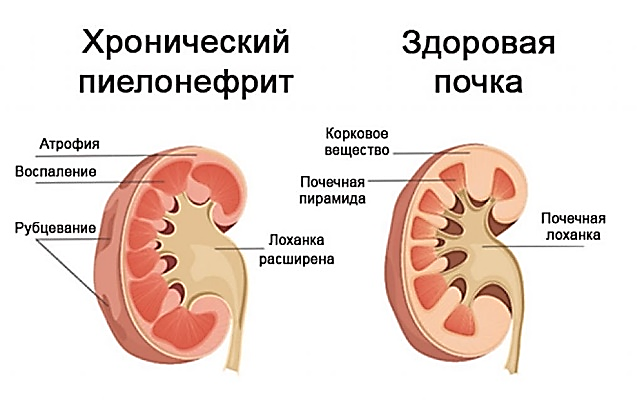 2. Эпидемиология хронического пиелонефрита Пиелонефрит является самым частым заболеванием и одной из распространенных болезней инфекционного генеза. Частота пиелонефрита нарастает с каждым десятилетием жизни, достигая к 100 годам 45% у мужчин и 40% у женщин. Пик заболеваемости пиелонефритом приходится на три возрастных периода. Первый — до 3 лет. На 8 больных девочек приходится 1 больной мальчик. Второй пик заболеваемости приходится на активный репродуктивный возраст — от 18 до 35 лет. На 7 больных женщин приходится 1 больное лицо мужского пола.  Рисунок SEQ Рисунок \* ARABIC 1 Возрастные пики заболеваемости Пожилой и старческий возраст — третий пик заболеваемости. Начиная с 60 лет количество больных женщин и мужчин становится равным. Среди больных от 70 лет большая часть — мужчины, поскольку у них развиваются опухолевые и гипертрофические процессы предстательной железы, из-за чего нарушается динамика мочи. 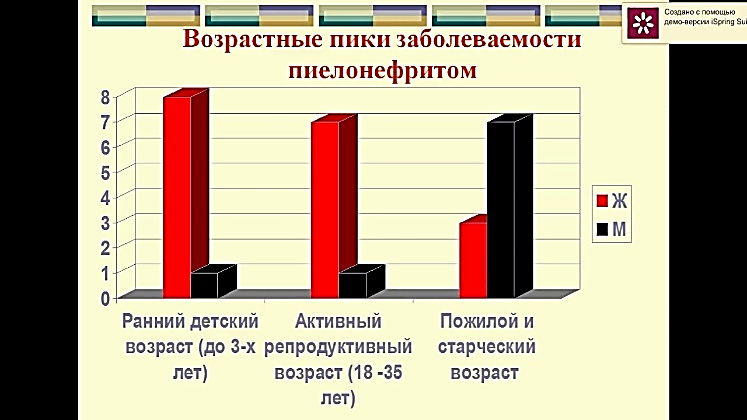 С возрастом снижается частота односторонних форм пиелонефрита, и к концу восьмого десятилетия жизни, особенно у мужчин, односторонние процессы практически перестают встречаться. Нарастают наиболее опасные гнойные формы, частота которых у мужчин приближается к 25%, у женщин – к 15%. Патоморфологи обнаруживают пиелонефрит у каждого 12—10-го умершего, констатируя в значительном проценте случаев нераспознанность его при жизни. 1  Рисунок SEQ Рисунок \* ARABIC 2 Частота заболевания у женщин и мужчин Пиелонефрит чаще встречается у женщин, чем у мужчин. Подвержены заболеванию девочки ранних возрастов, молодые женщины, особенно во время беременности, и пожилые и старые люди обоих полов, причем после 7- го десятилетия жизни мужчины по часто этого заболевания начинают опережать женщин, в основном это связано с поражением предстательной железы. 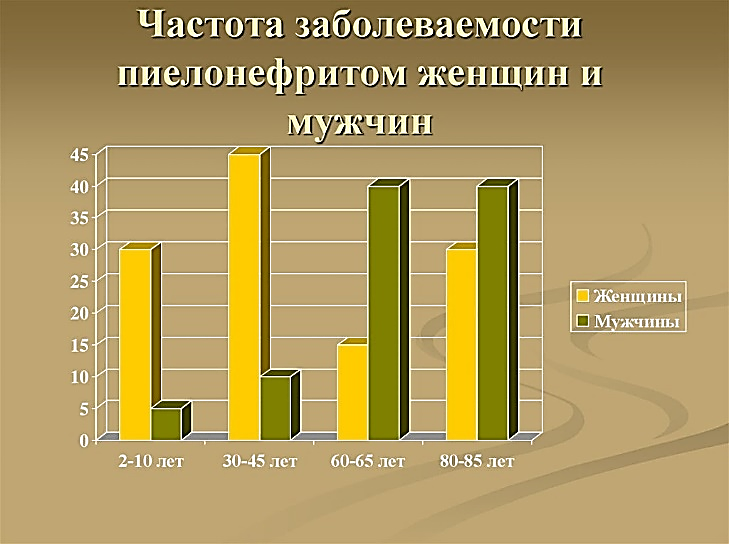  Рисунок SEQ Рисунок \* ARABIC 3 Соотношение заболеваний мочеполовой системы По данным ВОЗ за последние годы количество заболевших пиелонефритом увеличивается и часто наблюдается атипичное его течение. Главными причинами этому является повышение вирулентности микроорганизмов, которые являются этиологическим фактором возникновения заболевания, их антибиотикорезистентность, а также подавление иммунного ответа, сенсибилизация и суперинфекция при антибиотикотерапии в почках у больных. Пиелонефрит занимает 2 место после инфекций верхних дыхательных путей и 1 место среди всех заболеваний почек (по данным ВОЗ). 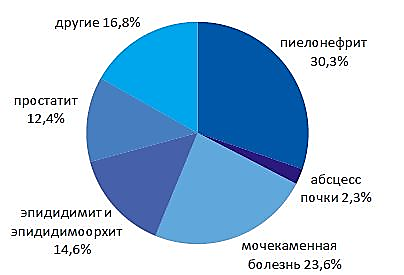 Соотношение больных хроническим пиелонефритом среди мужчин и женщин составило 1:4. Это свидетельствует о более высоком удельном весе среди больных женского пола, что согласно данным литературы связано с анатомо-физиологическими особенностям женского организма, которые предрасполагают к заболеваемости инфекциями почек и мочевыводящих путей. Среди изученных больных: 77 (19,74 %) мужчин в возрасте от 21 до 68 лет, средний возраст составил 44,5 ± 24 года и 313 (80,26 %) женщин в возрасте от 19 до 83 лет, средний возраст составил 51,2 ± 32 года. Анализируя выше изложенные данные, можно сделать вывод о более высоком удельном весе среди больных хроническим пиелонефритом лиц зрелой и пожилой возрастной группы. 3. Этиология хронического панкреатита  Рисунок SEQ Рисунок \* ARABIC 4 Бактериальная инфекция Этиологическим фактором, вызывающим хронический пиелонефрит, является микробная флора. Преимущественно это колибациллярные бактерии (паракишечная и кишечная палочка):  энтерококки, протей, стафилококки, синегнойная палочка, стрептококки и их микробные ассоциации. Особую роль в развитии болезни играют L-формы бактерий, образующиеся в результате неэффективной антимикробной терапии и изменений 2 рН среды. Подобные микроорганизмы отличаются резистентностью к терапии, трудностью идентификации, способностью длительно сохраняться в межуточной ткани и активизироваться под воздействием определенных условий. В большинстве случаев хроническому пиелонефриту предшествует острая атака. Встречаются случаи сочетания пиелонефрита с хроническим гломерулонефритом. Хронизации воспаления способствуют:  неустраненные нарушения оттока мочи, вызванные камнями в почках, стриктурой мочеточника, пузырно-мочеточниковым рефлюксом, нефроптозом, аденомой простаты;  Рисунок SEQ Рисунок \* ARABIC 5 Причины возникновения другие бактериальные процессы в организме (уретрит, простатит, цистит, холецистит, аппендицит, энтероколит, тонзиллит, отит, синуситы и пр.); общесоматические заболевания (сахарный диабет, ожирение), состояния хронического иммунодефицита и интоксикаций. У молодых женщин толчком к развитию хронического пиелонефрита может явиться начало половой жизни, беременность или роды. У детей младшего возраста заболевание часто связано с врожденными аномалиями (уретероцеле, дивертикулами мочевого пузыря), нарушающими уродинамику. Я могу выделить следующие факторы риска: 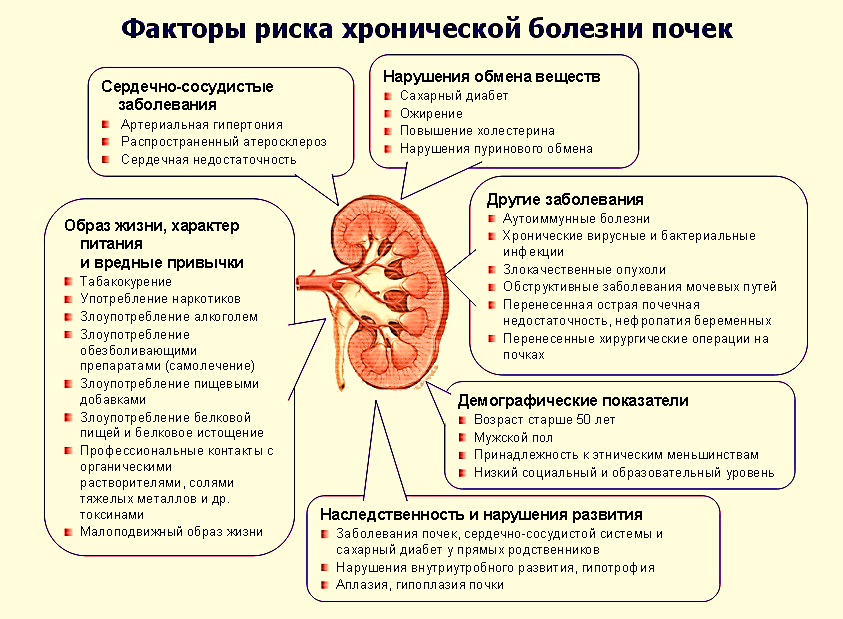 3 4. Субъективные и объективные данные хронического пиелонефрита Исходя из прочитанного мною, можно сказать, что для хронического пиелонефрита свойственна разнообразность клинических проявлений. Хронический пиелонефрит годами может протекать без четких клинических симптомов вследствие вялотекущего воспалительного процесса в межуточной ткани почки. Течение и клиническая картина хронического пиелонефрита зависят от локализации воспалительного процесса (односторонний или двусторонний), распространённости патологического процесса, наличия или отсутствия факторов, нарушающих уродинамику, сопутствующих заболеваний. При изучении данной темы я выделила субъективные и объективные данные пациента. Субъективное данные: Синдром местного воспаления – больной жалуется на боль в пояснице, которая представляет собой продолжительную тупую боль или в виде колики, которая обычно распространяется по траектории мочеточника и усиливается при физической нагрузке. (боль связана с перерастяжением капсулы за счет набухания почечной паренхимы и перивоспалительными реакциями). Обычно боль в пояснице бывает односторонней, может быть и двусторонней, но боль всё равно более выражена, с одной стороны. 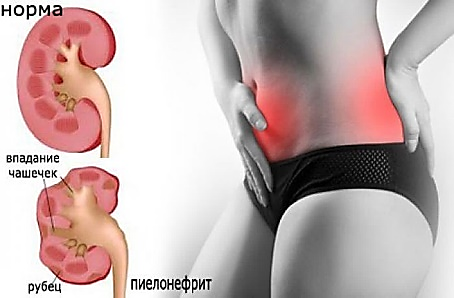   Общий воспалительный синдром – у пациента внезапно возникает высокая температура, за которой следует синдром интоксикации, проявляющийся слабостью, ознобом, обильным потоотделением, потерей аппетита, снижением трудоспособности, головной болью, усталостью, миалгией, артралгией, нарушениями сна.      4 Синдром инфекции нижних мочевых путей - дизурия, пиурия, поллакиурия, женние при мочеиспускании, боли в лобке, усиливающиеся при мочеиспускании.    Наиболее распространенным при остром пиелонефрите является сочетание этих синдромов в виде классической клинической триады: лихорадка, боль в пояснице обычно односторонняя, изменения в виде бактериурии / пиурии. Часто могут быть какие-то жалобы, связанные с осложнениями пиелонефрита. После сбора субъективных данных можно перейти к объективным. Объективные данные: При общем осмотре общее состояние тяжелое, больной занимает обезболивающее, вынужденное положение. У больных выявляется умеренная пастозность лица, изредка нижних конечностей. Более выраженные отеки появляются только при присоединении почечной недостаточности. Кожные покровы горячие, гиперемированные, кожа обычно сухая сероватым оттенком, язык сухой, обложен серым налетом.   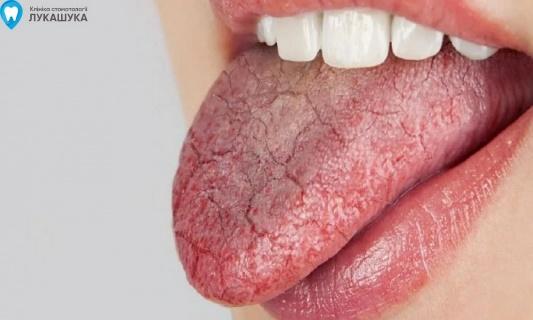  Рисунок SEQ Рисунок \* ARABIC 6 Симптом Пастернацкого При пальпации у пациента определяется болезненность в области почки; положительный симптом Пастернацкого с поражённой стороны. 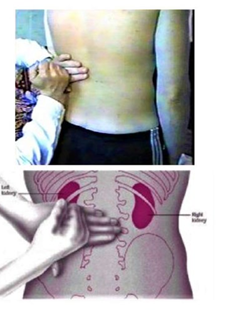  Можно выделить изменения со стороны сердечно-сосудистой системы (гипертрофия левых отделов сердца) появляются при повышении артериального давления. А этот симптом при пиелонефрите развивается в далеко зашедших стадиях болезни, чаще у больных с рецидивирующим течением и с имеющимися нарушениями функционального состояния почек. Артериальная гипертензия сопровождается головокружением, головными болями, гипертоническими кризами, нарушениями сна, одышкой, болью в сердце. 5 5. Определение интоксикационного синдрома Интоксикационный синдром – это симптомокомплекс, который характеризуется повышенной температурой тела общей слабостью, адинамией, быстрой утомляемостью, потливостью, снижением массы тела. 6. Характеристика интоксикационного синдрома Интоксикационный синдром симптомокомплекс, характеризующий неспецифическую адаптационную реакцию микроорганизма на микробную агрессию. Данный синдром характеризуется повышением температуры до 39-40°С. Гипертермия сопровождается обильным потоотделением, потерей аппетита, выраженной слабостью, головной болью, иногда – тошнотой и рвотой.   Лихорадка — это повышение температуры тела выше 37 градусов, возникающее как активная защитно-приспособительная реакция организма в ответ на разнообразные внешние и внутренние раздражители.  Рисунок SEQ Рисунок \* ARABIC 7. I период лихорадка В развитии лихорадки различают 3 периода:  I период — подъем температуры. Теплопродукция преобладает над теплоотдачей, которая резко снижается за счет сужения сосудов кожи. Несмотря на подъем температуры, кожа становится холодной на ощупь, имеет вид “гусиной кожи”, пациент жалуется на головную боль, ломоту в теле, озноб, пациент не может согреться. -уложить пациента в постель, -укрыть теплым одеялом, -положить к ногам грелку,  -напоить горячим чаем, -создать покой пациенту. II период — относительное постоянство температуры. Он может длиться от нескольких часов до нескольких дней. Сосуды кожи расширяются, теплоотдача и теплопродукция увеличивается. Поэтому дальнейшее повышение температуры прекращается и температура стабилизируется.  Рисунок SEQ Рисунок \* ARABIC 8. II период лихорадки В этот период пациенту жарко, беспокоит головная боль, ломота в теле, сухость во рту, жажда. Возможно нарушение сознания в виде галлюцинаций и бреда. Кожные покровы горячие, лицо гиперемировано. 6 -заменить теплое одеяло на легкую простыню, -давать пациенту (как можно чаще!) витаминизированное прохладное питье (морс, настой шиповника), -периодически протирать слабым раствором соды ротовую полость, а губы смазывать любым жиром, -при выраженной головной боли и для предупреждения нарушения сознания на лоб пациента положить пузырь со льдом.  Рисунок SEQ Рисунок \* ARABIC 9. III период лихорадки III период — снижение температуры. Протекает по-разному.  В большинстве случаев температура падает литически — постепенно, что сопровождается появлением небольшой испарины на коже и слабостью. Температура может падать критически, т.е. быстро с высоких цифр до низких (например, с 40 до 36 0 С) в течение часа. Это сопровождается резким падением тонуса сосудов, снижением АД, появлением нитевидного пульса (явление острой недостаточности — коллапса). Пациент становится бледным, холодным на ощупь, появляется обильный пот, цианоз губ, резкая слабость — это состояние называется кризисом и требует срочных мер. -создать пациенту вынужденное положение: приподнять ножной конец кровати и убрать подушки из-под головы, -укрыть пациента, обложить грелками, напоить горячим крепким чаем или кофе, -приготовить для подкожного введения 10% раствор кофеинбензоата натрия, кордиамин, 0,1% раствор адреналина, -при улучшении состояния протереть пациента насухо, сменить нательное и постельное белье. 7. Медицинская помощь  Рисунок10. Фитотерапия Лечебные мероприятия при хроническом пиелонефрите включают как медикаментозные средства, так и немедикаментозные способы терапии. Немедикаментозное лечение:  - При хроническом пиелонефрите рекомендуется поддерживать достаточный диурез. Объем выпиваемой жидкости должен составлять 2000-2500 мл/сут. Я рекомендую применение мочегонных сборов, витаминизированных отваров (морсов) с антисептическими свойствами (клюква, брусника, шиповник). - Больным хроническим пиелонефритом, осложненным артериальной гипертензией при отсутствии полиурии и потери электролитов, я рекомендую ограничение потребления поваренной соли (5-6 г/сут) и жидкости (до 1000 мл/сут). 7 - Я рекомендую пациенту питание - диета №7 по Певзнеру: пища термически обработанная (вареная, приготовленная на пару), легкоусвояемая, без специй. Исключены острые, соленые продукты, жирные сорта мяса и рыбы, кислые, жареные блюда, копчености, алкогольные напитки. Медикаментозное лечение: 1. Этиологическое лечение - антибактериальная терапия: - Ципрофлоксацин, Офлоксацин, Цефалексин, Ампициллин, Амоксациллин, Цефтриаксон.     2. Патогенетическое лечение: нестероидные противовоспалительные препараты, анальгетики, спазмолитики, антиагреганты, фитотерапия.    3. Симптоматическое лечение Анальгетики: при слабых болях назначают нимесулид, нимесил по пакетику 3 раза / сут; парацетамол по 0,5 3 раза / сут. При умеренной боли - кеторолак, диклофенак, метамизол натрия. При сильном болевом синдроме - дротаверин (но-шпа) в таблетках или раствор 2%, платифилин 0,2%, папаверин 2% Антигипертензивная терапия при хроническом пиелонефрите, осложненном артериальной гипертензией: диуретики и ингибиторы конверсионных ферментов. Антиагрегантное лечение - стационарно: рас. пентоксифиллина 5% -2 мл в/в капельно, растворенный в 200-500 мл 0,9% раствора NaCl или глюкозной почвы.  Рисунок11. Фитотерапия 4. Лечение сопутствующих патологий. 5. Рекомендую фитотерапию с профилактической целью:  Цистон, Шилингтон, Канефрон; Почечные чаи Натуральные противовоспалительные препараты: - почки сосны, почки тополя, листья березы. Натуральные препараты меняют каждые 10-14 дней. 7.1 Диетотерапия Исследуя данную тему, могу сказать, что сбалансированное витаминизированное питание увеличивает продолжительность ремиссии, благоприятно сказывается на общем самочувствии пациента. 8 Специальной диеты для лечения пиелонефрита, профилактики обострений не существует. Прежде всего лечебное питание должно быть физиологически полноценным, богатым витаминами и минеральными веществами. Диетическое питание рассчитано на длительный срок, в идеале пожизненно. По назначению врача я рекомендую включить в рацион питания: Овощи и фрукты с мочегонным действием (арбузы, кабачки, огурцы, тыква), отвары мочегонных трав (медвежьи ушки, спорыш, кукурузные рыльца, сбор мочегонный). Морсы и соки из брусники и клюквы, обладающие антисептическим и противовоспалительным действием. Протоцианидины клюквы оказывают противомикробное действие. Первые дни при остром пиелонефрите и выраженной интоксикации (температура, озноб, общее недомогание) желательно отказаться от белковой пищи (мясо и молочные продукты) и перейти на вегетарианское питание — пюре из овощей и фруктов, печеные яблоки, фруктовые и овощные соки. По мере стихания процесса вводится нежирное мясо (говядина, курица, телятина), рыба. Количество белка должно быть в пределах физиологической нормы. Молоко, кисломолочные продукты, творог, несоленый сыр. Отруби и крупы из цельного зерна. Хлоридно-кальциевая вода. Некрепкий зеленый чай без сахара.  Оливковое масло. Я рекомендую исключить следующие продукты: Острые приправы и соусы (хрен, горчица, майонез, кетчуп). Продукты, содержащие эфирные вещества (петрушка, сельдерей, редис, чеснок, лук, базилик, редька). Концентрированные бульоны, богатые экстрактивными веществами — рыбный, грибной и мясной. Кислые фрукты и овощи (помидоры и томатный сок, лимон). Исключение составляет клюква. Соленые, квашеные, маринованные овощи. Сладкие кондитерские изделия и сахар. Ограничить соль до 5-10 г, если наблюдается повышение давления — до 2-3 г. При обострении нужно отказаться от животных жиров (разрешено сливочное масло 15 г в день и растительные жиры). Продукты, содержащие искусственные красители и с большим содержанием щавелевой кислоты (щавель, шпинат). Алкогольные напитки, сладкие газированные, крепкий чай и кофе. 9 7.2 Уход за пациентом при интоксикационном синдроме В результате тщательного обследования пациента, то есть жалобы пациента, общий осмотр, субъективное, объективное обследование, лабораторные, инструментальные методы диагностики, медсестра выявляет нарушенные потребности пациента и обусловленные этим проблемы, то есть составляет сестринчкий диагноз, с целью правильного планирования ухода за пациентом.
10 7.3 Рекомендованное лечение при интоксикационном синдроме Интоксикационный синдром при хроническом пиелонефрите характеризуется повышением температуры до 39-40°C, поэтому главной целью является оказание первой помощи для снижения температуры. Лихорадка при пиелонефрите относится к 2 периоду. II период — относительное постоянство температуры. Он может длиться от нескольких часов до нескольких дней. Сосуды кожи расширяются, теплоотдача и теплопродукция увеличивается. В этот период пациенту жарко, беспокоит головная боль, ломота в теле, сухость во рту, жажда. Возможно нарушение сознания в виде галлюцинаций и бреда. Кожные покровы горячие, лицо гиперемировано. Необходимо провести следующие мероприятия: заменяю теплое одеяло на легкую простыню даю пациенту (как можно чаще!) витаминизированное прохладное питье (морс, настой шиповника) периодически протираю слабым раствором соды ротовую полость, а губы смазываю вазелином при выраженной головной боли и для предупреждения нарушения сознания использую примочки (холодный компресс) к периферическим сосудам и пузырь со льдом к голове проветриваю помещение, пациенту необходимо избегать сквозняков по назначению врача даю пациенту жаропонижающие (Парацетамол, Нимесил, Нурофен Лонг, Аспирин, Анальгин +Димедрол) «Парацетамол» умеренно уменьшает головную боль, снижает общее недомогание. Температура начинает падать через 30-40 минут после приема препарата., эффекта хватает на 4-6 часов. «Нимесил»- обладает выраженным противовоспалительным, жаропонижающим и обезболивающим эффектами. «Нурофен Лонг» отлично снижает температуру буквально через 20 минут после приема таблетки, а эффекта хватает на 8 часов. Препарат также уменьшает боль в мышцах, снимает головную боль и воспаление, обезболивает. «Аспирин» имеет сильный жаропонижающий эффект, он отлично обезболивает. После приема «Аспирина» облегчение наступает через 15 минут. «Анальгин» обладает выраженным жаропонижающим и обезболивающим эффектами и слабым противовоспалительным действием. Именно поэтому препарат используется для купирования болей и нормализации повышенной температуры тела.     11 8. Рекомендации и заключение По окончанию курса лечения пациентам с хроническим пиелонефритом, я рекомендую соблюдать следующие правила для предупреждения его возникновения: Образ жизни пациента: Режим дня Рекомендую полупостельный режим. Соблюдение режима дня с достаточным сном. Пребывание на свежем воздухе не менее 4—5 часов. Проветривание помещений.  Обильное питье Рекомендую сладкие напитки (компоты, кисели, некрепкий чай), фруктовые и овощные соки. Режим мочеиспусканий Соблюдение режима регулярных мочеиспусканий каждые 2—3 часа. Забота о себе Рекомендую избегать переохлаждения, переутомления, большой физической нагрузки. Через 2 недели от начала обострения пиелонефрита рекомендуется курс лечебной физкультуры. Постоянное наблюдение у нефролога Регулярное диспансерное наблюдение врача с контролем анализа мочи, функционального состояния почек. Лечение хронических очагов инфекции: гайморит, хронический тонзиллит, кариес и прочих. Витаминотерапия Преимущественно витамины А, Е и витамины группы В. Лечение и профилактика инфекций почек и мочевых путей (по назначению врача) Режим питания и диеты  Прием пищи: 4—5 раз в день в одни и те же часы. Приготовление пищи: в отварном виде и на пару. Больным, перенесшим пиелонефрит, показана молочно-растительная и щадящяя капустно-картофельная диета. Разрешается: хлеб чёрствый, вегетарианские супы, нежирные отварные мясные и рыбные блюда, овощи (капуста, картофель, свекла, морковь, помидоры, тыква, кабачки), разнообразные крупы, яйца всмятку. Запрещаются: любые острые и жареные блюда, копчености (ветчина, колбасы), пряности, наваристые супы, консервы, соленые и маринованные овощи, майонез, кетчуп, горчица, чеснок, лук, бобовые, газированные напитки и алкоголь. 12 Заключение В заключении хочу сказать, что хронический пиелонефрит- актуальная медицинская и социально-экономическая проблема. Актуальность изучения пиелонефрита является патологией, общей для всего населения, имеет высокую долю всех заболеваний и занимает второе место после респираторных заболеваний. Распространенность среди населения составляет 18 — 22 пациента на 1000 детей. Согласно последним данным, хронический пиелонефрит оценивается как наиболее распространенное заболевание почек во всех возрастных группах. В последние годы число таких случаев составляло от 8 до 20% на 1000 человек. Основной задачей медицинского работника, занимающегося пиелонефритом, является своевременная диагностика и лечение основного заболевания, которое осложняется пиелонефритом. Лечение и профилактика самого осложнения (пиелонефрита) без диагностики и лечения основного заболевания абсолютно безнадежны. Одна из основных ролей медицинской сестры является общение с пациентом на его социальном уровне, которое играет важную роль в выздоровлении пациента. Медсестра является поддержкой, опорой и надеждой для пациента. Одно слово медсестры может излечить пациента в миг. Кроме того, необходимо учитывать, что пациент нуждается в комплексном лечении, а также диспансерном учете, медсестра должна следить, чтобы пациент проходил 2 раза в год консультацию у нефролога, для оценки состояния и работы почек. Также, благодаря правильному уходу медсестры за пациентом и назначенному лечению врача, пациент быстро пойдет на поправку. Важно напоминать пациенту, что соблюдение здорового образа жизни является главным путем в борьбе против хронического пиелонефрита. 9. Доказательство  13 10. Библиография Список литературы М.Негрян, Л.Томулеску, Л.Карп «Внутренние болезни», Кишинев 2017. Г.В. Калугина, М.С. Клушанцева, Л.Ф. Шехаб. - Хронический пиелонефрит. М., Медицина, 1993 Л. Гесарим «Внутренние болезни», Букурешты 2000. О.Л. Тиктинский, С.Н. Калинина. Пиелонефриты. СПбМАПО. Медиа пресс. 1996 А.В. Терещенко, Д.А. Сеймивский, С.А. Ильин и др. Урол. и нефрол. 1991 Веб-источники https://www.lvrach.ru/2002/11/4529786 https://www.eurolab-portal.ru/diseases/2287/ https://lfirmal.com/referat-na-temu-pielonefrit/ https://polyclin.ru/articles/hronicheskiy-pielonefrit/ https://elib.pnzgu.ru/files/eb/obIw7xaVqLm0.pdf https://ru.wikipedia.org/ https://www.medicina.ru/patsientam/zabolevanija/hronicheskij-pielonefrit/ 14 |
