Диагностика и лечение различных форм отосклероза от 2014. Национальная медицинская ассоциация оториноларингологов Министерство здравоохранения Российской Федерации
 Скачать 1.54 Mb. Скачать 1.54 Mb.
|
   ГБУЗ «МОСКОВСКИЙ НАУЧНО - ПРАКТИЧЕСКИЙ ЦЕНТР Национальная медицинская ассоциация оториноларингологов ГБУЗ «МОСКОВСКИЙ НАУЧНО - ПРАКТИЧЕСКИЙ ЦЕНТР Национальная медицинская ассоциация оториноларингологовМинистерство здравоохранения Российской Федерации
Диагностика и лечение различных форм отосклероза Клинические рекомендации Москва, 2014 Клинические рекомендации « Диагностика и лечение различных форм отосклероза» Составители: д.м.н., проф. Крюков А.И., д.м.н., проф. Кунельская Н.Л., д.м.н. Гаров Е.В., к.м.н. доцент Белякова Л.В., д.м.н. Зеликович Е.И., к.м.н. Сидорина Н.Г., к.м.н. Фёдорова О.В., к.м.н. Загорская Е.Е., к.м.н. Зеленкова В.Н., к.м.н. Левина Ю.В., к.м.н. Лаврова А.С., к.м.н. Байбакова Е.В., к.м.н. Чугунова М.А., к.м.н. Шеремет А.С., Гарова Е.Е., Сударев П.А., Мищенко В.В. Рекомендации рассмотрены и утверждены на заседании Национальной медицинской ассоциации оториноларингологов от 11-12 ноября_2014 года. Экспертный совет: д.м.н. проф. Абдулкеримов Х.Т. (Екатеринбург); д.м.н. Артюшкин С.А. (Санкт-Петербург); д.м.н. проф. Гаращенко Т.И. (Москва); д.м.н. проф. Дайхес Н.А. (Москва); д.м.н. проф. Егоров В.И. (Москва); д.м.н. проф Карнеева О.В. (Москва); д.м.н. проф. Карпова Е.П. (Москва); д.м.н. проф. Коркмазов М.Ю. (Челябинск); д.м.н. проф. Кошель В.И. (Ставрополь); д.м.н. проф. Накатис Я.А. (Санкт-Петербург); д.м.н. проф. Овчинников А.Ю.(Москва); д.м.н. проф. Рязанцев С.В. (Санкт-Петербург); д.м.н. проф. Свистушкин В.М.(Москва); д.м.н. Фанта И.В. (Санкт-Петербург); член-корр. РАМН, д.м.н. проф. Янов Ю.К. (Санкт-Петербург). Введение По данным Бюро медицинской статистики Департамента здравоохранения города Москвы в структуре заболеваний уха в Лор-стационарах 5-8% – это больные отосклерозом. В структуре сурдологических отделений в последнее десятилетие этот показатель составляет 10-16%. Заболевание поражает наиболее социально активную часть населения в возрасте от 15 до 45 лет. В зависимости от локализации очагов отосклероза заболевание проявляется двусторонней, различного характера тугоухостью, поэтому принято выделять тимпанальную, смешанную и кохлеарную формы отосклероза. В настоящее время наблюдается увеличение распространённых форм отосклероза со смешанным характером тугоухости (от 22,7 до 31,2%). В зависимости от расположения отосклеротических очагов в капсуле ушного лабиринта различают «гистологический» и «клинический» отосклероз. По данным литературы клинически выраженным отосклерозом, при котором очаги отосклероза расположены фенестрально, страдает 0,1-1% населения, гистологический отосклероз выявляется у 10-12% населения. При «гистологическом» отосклерозе его очаги, располагаясь в «немых» зонах капсулы лабиринта, могут существовать бессимптомно или заболевание проявляется тугоухостью сенсоневрального характера. Такой вид тугоухости наблюдается при «кохлеарной форме отосклероза». По данным J. Freeman (1979) кохлеарный отосклероз выявляется у 29% больных с прогрессирующей сенсоневральной тугоухостью. Согласно недавним исследованиям кохлеарная форма отосклероза встречается у 1,5-2,3% пациентов с хронической сенсоневральной тугоухостью, из них у 10% - с прогрессирующим её течением. Тактика лечения пациентов с отосклерозом во много зависит от формы и стадии отосклероза: гистологический и клинический отосклероз, активная (незрелая) и неактивная (зрелая) его стадии. Лечение тугоухости у больных фенестральной формой отосклероза с тимпанальной и смешанной тугоухостью – только хирургическое. В пользу проведения операции свидетельствует факт большего прогрессирования нейросенсорного компонента тугоухости в не оперированных ушах в сравнении с оперированными. Инактивирующая консервативная терапия при активной стадии отосклероза, как фенестральной, так и ретрофенестральной, направлена на инактивацию активных очагов отоспонгиоза с их переводом в неактивную склеротическую стадию. При кохлеарной форме, инактивирующая терапия способствует уменьшению прогрессирования сенсоневрального компонента. Таким образом, современная диагностика различных форм и стадий отосклероза, индивидуальный подход к их лечению, появление новых сведений об анатомии внутреннего уха, нового технического обеспечения операций стремени (лазер, микроборы), развитие хирургической техники, накопление опыта применения различных методик стапедопластики и индивидуальный алгоритм выбора методики ведёт к повышению эффективности реабилитации больных с этим заболеванием. Некоторые аспекты эпидемиологии и этиологии отосклероза. Отосклероз - специфическое заболевание, представляющее собой первичное метаболическое поражение костной капсулы ушного лабиринта, выражающееся особой формой остеодистрофии с преимущественно двусторонним очаговым поражением энхондрального слоя капсулы. При этом вначале наблюдается деструкция костной ткани с образованием мягких отоспонгиозных кровенаполненных очагов, а затем – образование очень плотной склеротической кости вследствие отложения в этих очагах солей кальция. Эти фазы размягчения и склерозирования кости имеют волнообразное течение. Многие авторы отмечают, что люди белой расы болеют отосклерозом в 7 раз чаще людей негроидной расы. Эпидемиологический анализ возраста и гендерные распределения показали более высокий частоту отосклероза у женщин (от 63 до 84%) в период между 15 и 45 годами (до 62%). За последние 30 лет исследований данное соотношение не изменилось, но отмечено увеличение среднего возраста пациентов с отосклерозом и уменьшение количества случаев этого заболевания. Развитие отосклероза у детей до 14 лет наблюдается у 1,5-3%. В тоже время при анализе стапедопластик, выполненных у детей до 16 лет, в 17% случаях обнаружены очаги отосклероза. В настоящее время описывается много теорий причин и патогенеза этого заболевания, которые в той или иной мере способствуют возникновению отосклероза. Среди основных гипотез можно выделить следующие: аутосомная доминантная наследственная, вирусная, аутоиммунная и эндокринно-метаболическая, которые разрабатываются до последнего времени. Многочисленные генетические исследования доказывают, что отосклероз является аутосомно-доминантным заболеванием с проявляемостью гена от 20 до 40%, или неполной его проявляемостью. Современные генетическое исследования позволили определить гены, ответственные за развитие наследственного отосклероза и их локализацию – хромосомы 15q25-26 (ген OTSC1), 7q34-36 (OTSC2), 6р21-22 (OTSC3), 16q22-23 (OTSC4), 3q22–24 (OTSC5). Присутствие антител в сыворотке крови к коллагену типа II и к коллагену IX у больных отосклерозом может свидетельствовать об аутоиммунную гипотезе развития отосклероза. Также это подтверждается исследованиями, которые выявили в сыворотке крови больных отосклерозом более высокий титр антител к коллагену типа II в сравнении со здоровыми. Выявлено участие трансформирующего фактора роста b1 (TGFB 1 – transforminggrowth factor) в патогенезе отосклероза. Его активность угнетает дифференцирование остеокластов и ингибирует нормальное ремоделирование капсулы лабиринта. Обнаружено участие костных морфогенетических белков (BMP – bonemorphogeneticproteins) BMP2, 4 и 7, которые влияют на хондрогенез, а их мутации вызывают нарушения остеогенеза. Морфологические и биохимические исследования доказали ассоциации между вирусом кори, который относят к экологическим факторам, и развитием отосклероза. При имуногистохимических исследованиях хондроцитов костной ткани и, в особенности, отоспонгиозных очагов было подтверждено наличие структурных единиц вируса кори, а также наличие белка оболочки вируса. Наличие РНК вируса кори было доказано проведением полимеразной цепной реакции (ПЦР) при исследовании перилимфы и костной ткани у больных отосклерозом. Анализ перилимфы показал наличие антител к белкам вируса кори во всех случаях, и в 80% наличие РНК вируса в препаратах основания и арки стремени, однако в клеточных структурах очагов РНК вируса не обнаружено. Некоторые исследователи кроме вируса кори обнаружили и фактор некроза опухоли в основании стремени, удалённых во время операции у больных отосклерозом. Несомненно, что в возникновении отосклероза играет роль филогенетическая особенность строения лабиринта у человека и унаследованная врожденная неполноценность лабиринтной капсулы. Это выражается в наследовании повышенной чувствительности (сенсибилизации) лабиринта, остатков его эмбрионального хряща ко всякого рода экзо - и эндогенным сдвигам. В этих условиях эти факторы приобретают роль провоцирующих. В генезе отосклероза также отмечены эндокринно-обменные нарушения, однако роль их в манифестации отосклероза является сложной и недостаточно изученной. Наиболее вероятно, что проявлению отосклероза предшествует нарушение функций нескольких эндокринных желёз, в первую очередь тех, которые регулируют минеральный обмен (надпочечники, гипофиз, паращитовидные, половые железы). Классификация отосклероза. В России до сих пор используется классификация Н.А. Преображенского (1962) в зависимости от состояния порогов слуха по костной проводимости (КП) по данным тональной пороговой аудиометрии (ТПА): тимпанальная, смешанная и кохлеарная формы. Тимпанальная форма (пороги слуха по КП до 20); смешанная форма I (от 21 до 30 дБ); смешанная форма II (> 30 дБ) и кохлеарная форма (КП 50 дБ). Однако, согласно многим патоморфологическим и клиническим исследованиям принято выделять гистологический и клинический отосклероз, активную (незрелую) и неактивную (зрелую) его стадии, что во многом определяет характер лечения больного. За последнее десятилетие было немного исследований в этом направлении. Д.Ц. Дондитов (2000) и A. Gros с соавторами (2007) выделяют 4 типа стапедиального отосклероза (ограниченный, умеренный, распространённый и облитерирующий). В своём исследовании G. Malafronte с соавторами (2008) выделяет 3 типа стапедиального отосклероза: основание стремени голубого цвета (очаги в области переднего, заднего полюса и обоих полюсов), белое основание стремени (очаги распространяются по всему основанию стремени) и облитерирующая форма. R. Gristwood и J. Bedson (2008) также определяли 3 типа изменений ниши окна преддверия очагами отосклероза: лёгкие – в 47,2%, умеренные (сужение ниши 0,4-0,8 мм) - в 21,6% и тяжёлые (≤ 0,3 мм) – в 31,2%. Согласно клиническим и морфо-гистохимическим исследованиям выделяют активные (незрелые, фиброзно-сосудистые) очаги, которые встречаются у 11-30% больных отосклерозом, умеренной активности – у 33,6% и неактивные (зрелые, склеротические) – у 36%. В первом случае очаги отосклероза называют еще «отоспонгиозными», а во втором – «отосклеротическими». По данным компьютерной томографии (КТ) височных костей выделяют формы, в зависимости от распространения очагов отосклероза или отоспонгиоза: фенестральную, смешанную и кохлеарную. При кохлеарной форме - поражается костная капсула улитки, вследствие чего развивается тугоухость сенсоневрального характера. Клиническая картина отосклероза. Основными жалобами пациентов при всех формах отосклероза являются прогрессирующее, постепенное, «беспричинное» снижение слуха. Тугоухость при отосклерозе, как правило, двусторонняя, в 15-30% случаев определяется односторонний процесс. На течение заболевания и характер тугоухости влияет активность отосклеротических очагов. Так появление очагов в раннем возрасте вызывает быстрое прогрессирование тугоухости, чего не наблюдается в пожилом возрасте. При продолжительном заболевании (10-20 лет) в 2 раза уменьшается количество активных очагов. Период активности имеет различную продолжительность у разных пациентов, в зависимости от обменных и иммунобиологических функций организма. Некоторые пациенты при тимпанальной или смешанной формах отосклероза с относительно хорошим уровнем слуха по КП, отмечают улучшение слуха в шумной обстановке («paracusis Wilisii»). Другим наиболее постоянным признаком отосклеротического поражения – это субъективное ощущение шума в одном или обоих ушах низко- и среднечастотного характера, крайне редко пациенты отмечают высокочастотный шум. Жалобы на головокружение и расстройство равновесия предъявляют лишь 24% пациентов. Объясняют данные вестибулярные расстройства внутрилабиринтной гипертензией. При отомикроскопии обращает на себя внимание истончённая кожа слухового прохода и атрофичная (иногда в виде «пчелиных сот», симптом Лемперта) барабанная перепонка с чёткими опознавательными знаками. При активном отосклерозе иногда барабанная перепонка выглядит розовой (симптом Шварца), вследствие просвечивания сквозь истончённую барабанную перепонку активных отосклеротических очагов. Диагностика отосклероза. При аудиологическом обследовании при тимпанальной и смешанных формах отосклероза отмечаются отрицательные результаты камертональных проб Ринне и Федеричи. В опыте Вебера звук камертонов С128-С2048 латерализуется в хуже слышащее ухо. По данным ТПА определяется кондуктивная или смешанная тугоухость двусторонняя или односторонняя. При аудиологическом обследовании часто выявляется так называемый «зубец Кархарта» - ухудшение показателей костной кривой на 5-15 дБ в диапазоне 2-3 кГц. При определении слуховой чувствительности к ультразвуку (УЗВ) по методу Б.М. Сагаловича определяются нормальные пороги восприятия УЗВ. При проведении речевой аудиометрии отмечается 100% разборчивость речи. При акустической импедансометрии для отосклероза характерна тимпанограмма типа «А» и отсутствие акустического рефлекса. Для кохлеарной формы отосклероза типична сенсоневральная или смешанная (с преобладанием поражения звуковосприятия) тугоухость. При камертональных исследованиях отмечаются положительные камертональные пробы Ринне и Федеричи. Латерализация звука камертонов С128-С2024 при проведение пробы Вебера в лучше слышащее ухо. При ТПА выявляется пологий или нисходящий тип аудиометрической кривой без костно-воздушного интервала (КВИ) или с его наличием (от 5 до 15 дБ) на отдельные частоты аудиометрической тон-шкалы. Обращает на себя внимания нормальные или несколько пониженные значения порогов слуховой чувствительности к УЗВ, определяемые по методике Б.М.Сагаловича. Латерализация УЗВ направлена в лучше слышащее ухо. При речевой аудиометрии определяется 100% разборчивость речи, если пороги слуха по КП не превышают 30-35 дБ. При акустической импедансометрии регистрируется тимпанограмма типа «А», как в норме. Однако акустические рефлексы в большинстве случаев не регистрируются. Кроме анализа жалоб пациентов, данных анамнеза заболевания, особенностей отоскопии, результатов аудиологических исследований большую помощь в диагностике заболевания оказывает КТ височных костей. КТ височных костей (шагом 0,3-1 мм) является единственным объективным методом верификации отосклероза, который позволяет выявить локализацию (чувствительность метода 80-95%,специфика – 99,1%), распространённость очагов отосклероза и определить степень активности процесса. Большинство хирургов считает, что КТ височных костей не является обязательным методом исследования при фенестральном распространении очагов отосклероза. Однако для выявления ретрофенестрального распространения очагов, дифференциальной диагностики кохлеарной формы отосклероза и нейросенсорной тугоухости этот метод имеет большое значение в определении патогномоничной терапии. Кроме того, КТ височных костей играет роль в диагностике аномалий и особенностей строения височной кости (широкий водопровод преддверия и улитки, дегисценция верхнего полукружного канала), в дифференциальной диагностике отосклероза и остеодистрофий, что может влиять на показания к хирургическому лечению при данной патологии. Таким образом, КТ височных костей выполняется у пациентов с односторонней кондуктивной или смешанной тугоухостью для исключения наличия аномалий развития и особенностей строения височной кости, что может быть одним из объяснений скалярной тугоухости (феномен «третьего окна»), при выраженной двусторонней смешанной тугоухости, у пациентов молодого возраста, в связи с большей вероятностью наличия активного отосклероза и при подозрении на кохлеарную форму отосклероза. КТ височных костей проводится в аксиальной и коронарной проекциях толщиной среза 0,3-1 мм. Для повышения чувствительности метода многие авторы используют денситометрические исследования, то есть анализируют плотность капсулы лабиринта. При анализе плотности капсулы улитки у больных отосклерозом было выявлено её снижение в сравнении со здоровыми лицами обусловленной деминерализацией кости. Снижение плотности капсулы лабиринта от + 1500 до + 300 ед. Н (в норме + 2000 - +2200 ед. Н - единицы Hounsfield) свидетельствует о начальной или далеко зашедшей её деминерализации. При фенестральной форме отосклероза, на КТ височных костей, очаги отосклероза наиболее часто визуализируются в области впередиоконной щели, переднего полюса основания стремени, распространяющиеся на переднюю ножку стремени. Плотность зрелых очагов отосклероза в основном составляет от +1000 до +1100 ед. H. При плотности очагов отоспонгиоза от +500 до +800 ед. H, можно предположить наличие активного отосклероза (рис. 1). Стоит отметить, что при фенестральной локализации очагов отосклероза или отоспонгиоза, по данным КТ височных костей, вид тугоухости может быть различным (от тимпанальной до смешанной формы). 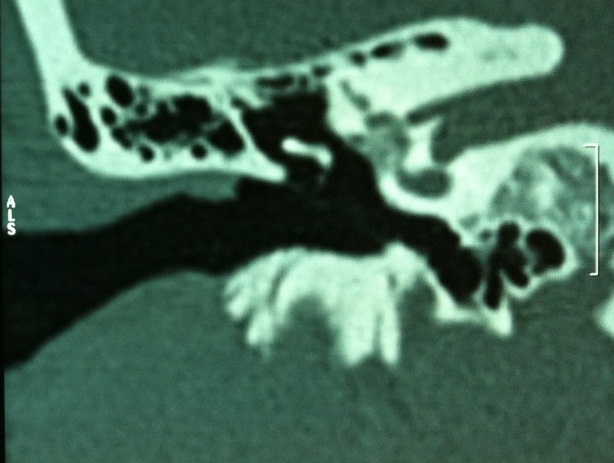 Рис 1. Активная форма отосклероза: плотность очагов +300 - +800 ед. Н. При смешанных формах, выявленных по КТ височных костей, помимо фенестральной локализации очагов отоспонгиоза или отосклероза, определяются участки пониженной плотности капсулы лабиринта, окружающие улитку, распространяющиеся на область круглого окна, иногда до дна внутреннего слухового прохода (рис. 2). При смешанной форме распространения очагов отоспонгиоза или отосклероза, выявленных по КТ височных костей, по данным ТПА определяется смешанная форма тугоухости (1-2 ст.). 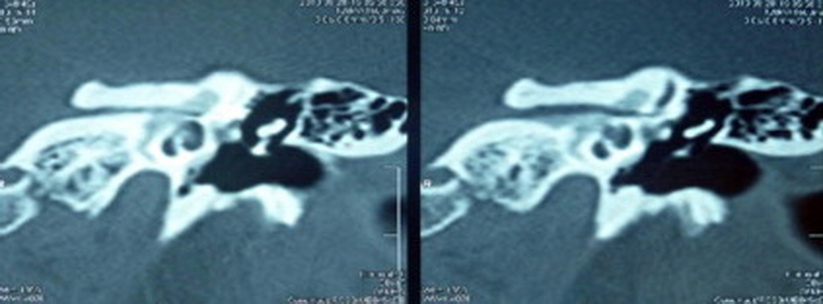 Рис. 2. Смешанная форма отосклероза (плотность очагов отоспонгиоза +300- +800 ед. Н). При кохлеарном отосклерозе, в начальной его стадии в костной капсуле лабиринта, окружающей улитку, выявляются участки пониженной плотности +1500- +1100 ед. H. При умеренно выраженной активной стадии - в костной капсуле лабиринта, вокруг базального и апикального завитков улитки определяются хорошо видимые на томограммах участки пониженной плотности +1000- +600 ед. H, часто распространяющиеся на область круглого окна и могут достигать дна внутреннего слухового прохода и горизонтальных полукружных каналов (рис. 3). 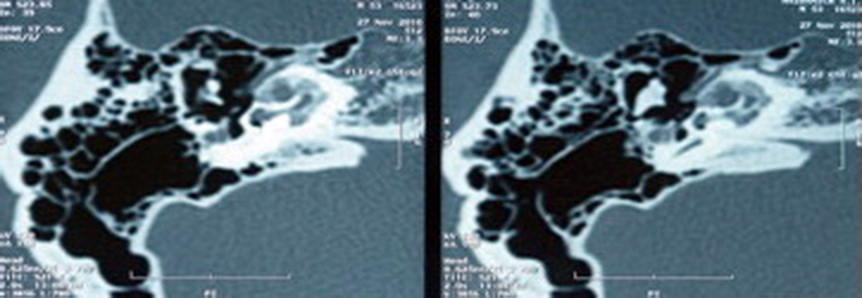 Рис. 3. Кохлеарная форма отосклерза (плотоность очагов + 600 - +800 ед. Н). На стадии далеко зашедшего кохлеарного отосклероза выявляется деминерализация костной капсулы ушного лабиринта на уровне базального и апикального витков улитки. Также изменения могут достигать преддверия и полукружных каналов. Плотность на этой стадии колеблется от +300 до +1200 ед. H. На этой стадии развития отосклероза могут определяться явления костной облитерации структур лабиринта. Наиболее часто явления облитерации по данным КТ височных костей выявляются в базальном завитке улитке и горизонтальном полукружном канале (табл. 1). Таблица 1 Сводная таблица диагностики различных форм отосклероза
Также КТ височных костей актуальна для диагностики причин неудовлетворительных результатов стапедопластики. С помощью метода можно определить положение протеза, глубину его погружения в преддверие, некроз длинной ножки наковальни, перилимфатическою фистулу и гранулёму окна преддверия. Расширяет возможности метода в определении движения цепи слуховых косточек и появление функциональной мультиспиральной КТ височных костей. Перспективными в диагностике отосклероза являются фотонно-эмиссионная КТ (single photon emission computed tomography), которая демонстрирует чувствительность метода 95,2%, а специфику - приблизительно в 96,7% и магниторезонансная томография (МРТ) височных костей с применением гадолина. Если раньше МРТ головного мозга использовалась только для определения наличия просвета улитки, то в последние годы появились сведения о способности метода определять активные (отоспонгиозные) очаги отосклероза. У больных отосклерозом при жалобах на головокружения и расстройство равновесия выполняется экстратимпанальная электрокохлеография для исключения гидропса лабиринта. В тоже время отмечается, что гидропс появляется у большинства пациентов при длительности заболевания более 10 лет вследствие нарушения гидродинамики жидкостей лабиринта из-за сдавления их очагами отосклероза или по причине аномалий развития лабиринта. Лечение пациентов с различными формами отосклероза С учётом современной диагностики различных форм отосклероза можно выделить основные варианты лечения пациентов с данной патологией. Хирургическое лечение показано при выявлении тимпанальной и смешанных формах (1, 2 степень) отосклероза по данным ТПА, с фенестральным распространением очагов отосклероза по данным КТ височных костей и плотностью не менее +900-1000 ед. H. Консервативная терапия – инактивирующее лечение проводится при кохлеарной форме отосклероза и при активной фазе отосклероза, выявленных на этапе обследования или интраоперационно. Комбинированное лечение проводится пациентам, перед хирургическим лечением, с выявленными активной и смешанными формами отосклероза по данным КТ височных костей. Слухопротезирование рекомендуется пациентам с высокими порогами КП (более 30 дБ) в том числе и после операции, при наличии единственно слышащего уха, при общих противопоказаниями для выполнения планового хирургического лечения и в случаях отказа пациента от операции. Кохлеарная имплантация рекомендуется у больных кохлеарной формой отосклероза или высоких порогах слуха после стапедопластики с двусторонней тугоухостью 4-5 степени, при разборчивости простых односложных слов <30% по данным речевой аудиометрии с оптимально подобранными СА на оба уха, при отсутствие патологии улитки по данным КТ височных костей и МРТ, а также мотивации пациента. Консервативная терапия (инактивирующая). Проводится у пациентов с кохлеарным отосклерозом и активной его формой, как на дооперационном этапе, так и после операции, если она была выявлена интраоперационно. Инактивирующая терапия вследствие ослабления ферментативных процессов снижает активность отосклероза, тормозит нарастание сенсоневрального компонента тугоухости, увеличивает плотность капсулы лабиринта и уменьшает вероятность реоссификации после операции. В качестве основной терапии используются бифосфонаты, которые ингибируют костную резорбцию, в сочетании с фтористым натрием и кальция глюконатом. Наиболее эффективными являются азотосодержащие бифосфонаты 3 поколения (золедронат), которые используются при кохлеарной и смешанных формах отосклероза с прогрессирующем сенсоневральным компонентом. Лечение способствует стабилизации, а иногда и к уменьшению порогов слуха по КП (Мнение экспертов). В нашей практике мы применяем азотосодержащие бифосфонаты первого и второго поколения (Ксидофон, Фосованс и др.). Проводится не менее двух курсов медикаментозной терапии в течение трёх месяцев, с перерывом в три месяца. При недостаточной эффективности проводится ещё 1-2 курса с перерывом в 3 месяца. Контролем эффективности проведенного инактивирующего лечения являются показатели ТПА и КТ височных костей. Кроме того, данная терапия останавливает рост отоспонгиозных очагов и припятствует облитерации улитки, что влияет на возможность проведения кохлеарной имплантации у этого контингента пациентов. Схема лечения по инактивации отосклероза включает следующие препараты: - Бифосфонаты – Ксидофон, Фосамакс, Фосаванс - по 1 таблетке (70 мг) в неделю. Препараты, которые понижают активность остеокластов и тормозят резорбцию костной ткани, способствуя интеграции кальция в костную ткань. - Фтористый натрий (sodium fluoride) - 1,5 г растворить в 0,5 литра кипяченой воды (30-45 мг в сутки), принимать по 1 ч. ложке 3 раза в день после еды. Ионы фтора стабилизируют кальций в процессе минерализации, индуцируют остеогенез путем стимуляции остеобластов, уменьшают резорбцию кости, повышает ее устойчивость к действию остеокластов. - Карбонат (глюконат) кальция по 0,5 г 3 раза в день после еды. - Альфа D3 - Teva (1 мкг) по 1 капсуле 1 раз в день. Препаратрегулирующий кальций-фосфорный обмен. Действующее вещество - Альфакальцидол - предшественник активного метаболита витамина D3. Увеличивает минерализацию костной ткани и повышает ее упругость за счет стимулирования синтеза белков матрикса кости (Мнение экспертов). Комбинированная терапия. Применяются вышеуказанные схемы инактивирующей терапии перед операцией у пациентов с активной стадией отосклероза, которая выявлена по данным отомикроскопии и КТ височной кости. Сроки хирургического лечения определяются признаками стихания активности отосклеротического процесса, с учётом отомикроскопии, данных КТ височных костей и стабилизацией порогов слуха КП по данным ТПА. Показание к хирургическому лечению. Цель хирургического вмешательства – паллиативный способ реабилитации кондуктивной и смешанной тугоухости у больных отосклерозом. Показаниями к хирургическому лечению являются:
Относительными противопоказаниями для выполнения стапедопластики являются активный отосклеротический процесс, операция на единственно слышащем ухе и наличие широкого водопровода преддверия по данным КТ височных костей в сочетании с выявленными признаками гидропса лабиринта по данным электрокохлеографии вследствие возможного развития послеоперационной глухоты (эндолимфатический гидропс). В зарубежной литературе имеются сведения развития послеоперационной глухоты у пациентов с отосклерозом и синдромом широкого водопровода преддверия. В современной хирургии стремени выполняются различные методики стапедопластики, различные протезы стремени и аппаратура (лазерные системы, микроборы), облегчающие выполнение этапов операции и снижающие процент послеоперационных осложнений. Однако процент развития послеоперационной сенсоневральной тугоухости (у 3,5-5,9%), глухоты (у 0,9-2%) и кондуктивной тугоухости (у 10%) остаётся на протяжении многих лет стабильным. В зависимости от предпочтений хирургов и школ стапедопластика выполняется под местной анестезией или общим наркозом, в стационаре или амбулаторно (хирургия одного дня), с одной стороны или двусторонняя (симультантная), трансканальным, эндауральным или заушным подходом, с применением микроскопа или эндоскопа, классическим или обратным шагом, посредством предварительного создания безопасной перфорации основания стремени. В настоящее время для лечения тугоухости у больных отосклерозом эффективными являются как стапедотомия, так и стапедэктомия. Преимущество стапедэктомии (или методики большого окна) в сокращении КВИ в раннем послеоперационном периоде в сравнении с стапедотомией. После стапедэктомии отмечают больший процент развития нейросенсорной тугоухости и глухоты, но разница статистически незначительна. Основной причиной неудовлетворительных результатов обеих методик является использование искусственных протезов стремени. Самыми распространёнными методиками являются поршневая стапедопластика, стапедотомия с применением поршневого протеза на аутовенозный трансплантат и частичная стапедэктомии с применением в качестве протеза стремени аутохряща задней поверхности ушной раковины, установленный на аутовенозный трансплантат. При вышеуказанных методиках операция выполняется интрамеатальным (внутриушным) подходом с использованием местной анестезии 8,0 мл 2% р-ра лидокаина и добавлением нескольких капель 0,1% р-ра адреналина гидрохлорида (1:100000) по S. Rosen. При ревизии барабанной полости оценивается состояние слизистой оболочки (толщина, выраженность сосудистой сети, рубцовый процесс), подвижность отдельных элементов цепи слуховых косточек, место крепления сухожилия m. stapedius, анатомические особенности строения ниши окна преддверия, локализацию, степень выраженности и активность отосклеротических очагов, толщину и цвет основания стремени, состояние стенки тимпанальной части канала лицевого нерва. Анатомическое строение ниши окна преддверия, распространение очагов отосклероза и особенности течения операции влияют на выбор методики стапедопластики. Независимо от методики стапедопластики все этапы до формирования отверстия в основании стремени лучше выполнять инструментально, что позволяет сохранить сухожилие стременной мышцы и лентикулярный отросток длинной ножки наковальни. После определения фиксации стремени серповидным ножом пересекают сухожилие m. stapedius, как можно ближе к наковальне-стременному суставу, что в некоторых случаях обеспечивает достаточную длину для последующего его подведения к протезу и восстановления стапедиального рефлекса. Наковальне-стременной сустав пересекается с помощью микрокрючка, слегка приподнимая наковальню. Перелом задней ножки стремени осуществляется поворотом микрокрючка в сторону промонториума или микроножницами. В тоже время некоторые хирурги эти этапы выполняют с помощью лазера или микробора. Фенестрацию основания стремени безопасней проводить лазером или микробором, но возможно и инструментом. В настоящее время существуют современные СО2 лазерные системы адаптированные к хирургии стремени, где имеется режим расфокусированного лазерного луча, суперимпульсный режим с флешсканером. Мощность лазерного излучения устанавливается автоматически в зависимости от фокусного расстояния и диаметра создаваемой перфорации, однако при этом не учитывается толщина основания стремени. В связи с этим мощность лазерного излучения устанавливается индивидуально в зависимости от толщины основания стремени. При выполнении поршневой стапедопластики с помощью импульса в режиме расфокусированного лазерного луча (фокусное расстояние 250 мм, мощность 20-25 Вт) создаётся перфорация в основании стремени диаметром 0,5-0,8 мм в зависимости от анатомических особенностей строения ниши окна преддверия под протез диаметром 0,4-0,6 мм (рис. 4). Протез устанавливается в сформированное отверстие и петля его зажимается на длинной ножке наковальни. В качестве протеза стремени используются титановые, платино-титановые и фторопластовые протезы диаметром 0,4-0,6 мм и длиной 4,25-4,5 мм. Место установки протеза обкладывается полоской тонкой аутовены, приготовленной в ходе операции. б а 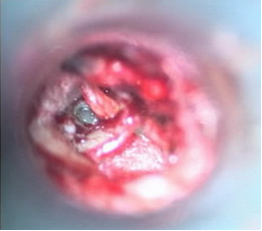 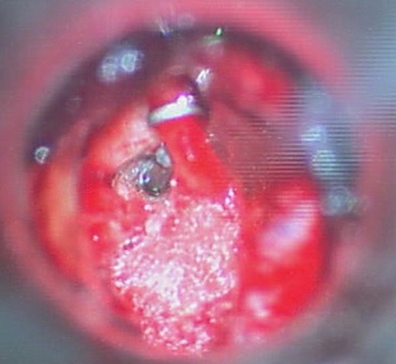 Рис. 4. Этапы поршневой стапедопластики: а - интраоперационная микрофотография созданной перфорации основания стремени; б – интраоперационная микрофотография установки титанового протеза. При выполнении стапедотомии поршневым протезом на аутовену с помощью импульса в режиме расфокусированного лазерного луча (фокусное расстояние 250 мм, мощность 22-24 Вт) создаётся широкая перфорация в основании стремени диаметром 0,7-1,0 мм в зависимости от анатомического строения ниши окна преддверия. Аутовенозным трансплантатом тыльной поверхности стопы закрывается сформированная перфорация в основании стремени. На аутовенозный транспланатат в перфорацию устанавливается протез и петля его зажимается на длинной ножке наковальни. В качестве протеза стремени используются те же протезы (рис. 5). б а 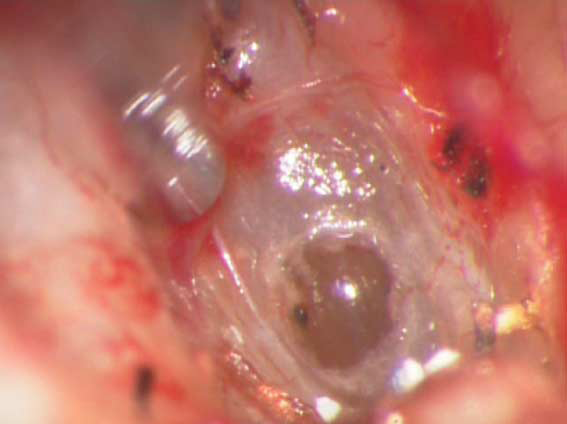 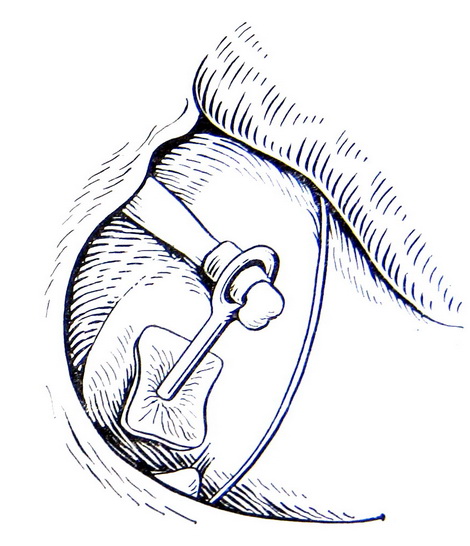 Рис. 5. Этапы методики поршневым протезом на аутовену: а – интраоперационная микрофотография, уложенной аутовены на перфорацию в основании стремени, б - схема установленного протеза на аутовену. При выполнении частичной стапедэктомии с использованием аутотканей, после удаления арки стремени тщательно удаляется слизистая оболочка с его основания, для предотвращения попадания крови в преддверие при его удалении. С помощью импульса в режиме расфокусированного лазерного луча (фокусное расстояние 250 мм, мощность 22-24 Вт) создаётся широкая перфорация в основании стремени диаметром 0,8-1,0 мм, которая инструментально расширяется в сторону заднего полюса. Аутовенозным трансплантатом тыльной поверхности стопы закрывается окно преддверия на который устанавливается под лентикулярный отросток длинной ножки наковальни протеза стремени, изготовленный из аутохряща задней поверхности ушной раковины высотой 3,5 мм и шириной в проксимальной части 0,8-1 мм (рис. 6). б а 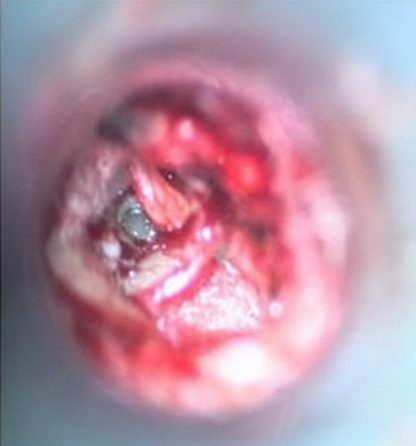 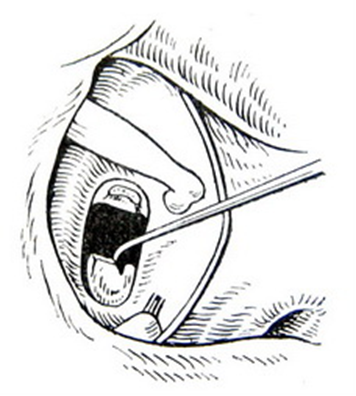 г в 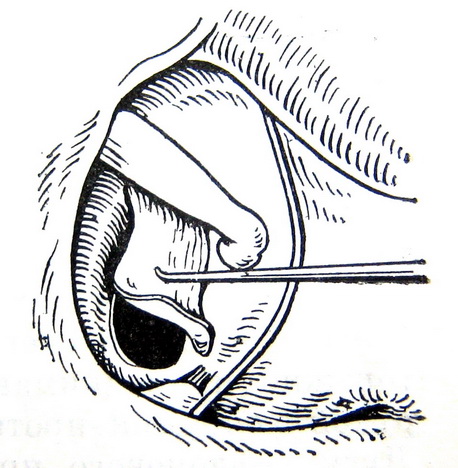 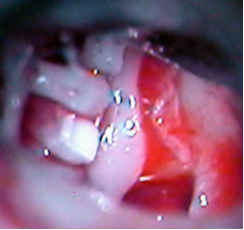 Рис. 6. Этапы частичной стапедэктомии с использованием аутотканей: а - интраоперационная микрофотография созданной перфорации основания стремени, б – схема удаления крючком заднего полюса основания стремени; в – схема укладывания иглой венозного трансплантата, г – интраоперационная микрофотография установленного аутохрящевого протеза на аутовену. По нашему мнению выбор методики стапедопластики зависит от результатов дооперационного обследования, интраоперационных находок и особенностей течения операции. На дооперационном этапе учитывается возраст пациента, жалобы, анамнез, величина порогов КП и КВИ, особенности строения височной кости по данным КТ височных костей. Интраоперационно необходимо учитывать распространение очагов отосклероза, их активность, анатомические особенности строения ниши окна преддверия, канала лицевого нерва, выраженность кровотечения из тканей и давление перилимфы. Поршневая методика стапедопластики показана в молодом возрасте (до 40 лет), выявленной интраоперационно активности очагов отосклероза, узкой ниши окна преддверия и распространнённых формах отосклероза, с крупными очагами на промонториуме, облитерирующих формах и повышенном кровотечении во время операции. Аутотканевая стапедопластика показана пациентам старшего возраста, особенно с длительным снижением слуха, при смешанных формах отосклероза, при выявлении по данным КТ височных костей расширенного водопровода улитки, особенно в сочетании с гидропсом лабиринта, выявленном экстратимпанальной электрокохлеографии и во всех остальных случаях. При невозможности выполнения аутотканевой стапедопластики выполняется стапедопластика протезом на аутовенозный трансплантат. Учитывая схематичное отношение к стапедопластике, предлагаемый алгоритм диагностики и критерии выбора методики операции позволят повысить эффективность операций, снизить риск послеоперационных кохлеовестибулярных нарушений и реоссификаций у больных отосклерозом (табл. 2). Современные тенденции в медицине диктуют получение ранних эффективных результатов улучшения слуха и этим отличаются методики стапедопластики с изолированием жидкостей преддверия аутотканью (рис. 7). Отмечено, что с увеличением диаметра перфорации основания стремени и протеза при качественном выполнении уменьшаются пороги КП на 10-20 дБ по всей аудиометрической тон-шкале, чего не бывает при поршневой методике, что объясняется улучшением гидродинамики жидкостей лабиринта (рис. 8, 9). Кроме того, при исполнении аутотканевой методики нет затрат покупку протеза стремени. Таблица 2 Критерии выбора методики стапедопластики у больных отосклерозом
Рис. 7. Функциональные результаты различных методик стапедопластики (КВИ ≤ 10 дБ). Рис. 8. Изменение порогов КП после поршневой стапедопластики. Рис. 9. Изменение порогов КП после аутотканевой стапедопластики. Заключение. Одной из причин снижения слуха является отосклероз, который считается довольно распространённым заболеванием и проявляется у социально активных пациентов в возрасте16-45 лет. В связи с этим диагностический алгоритм различных форм отосклероза и индивидуальный подход к его лечению позволяет получать максимально эффективные и стабильные результаты, а также снизить количество послеоперационных осложнений. Выявление кохлеарного отосклероза из группы пациентов с нейросенсорной тугоухостью ведёт с стабилизации стабилизации слуховой функции вследствие назначения патогенетической терапии. Консервативная терапия у пациентов с активной формой отосклероза направлена на инактивацию очагов отоспонгиоза и улучшение возможности проведения стапедопластики с меньшим риском кохлеовестибулярных осложнений. В методических рекомендациях представлены современные представления об этиологии, патогенезе, эпидемиологии, классификации отосклероза и методах его лечения. Лечебно-диагностический алгоритм при различных формах отосклероза включает: анализ жалоб пациента, данных анамнеза, результатов камертональных проб, данных тональной пороговой аудиометрии, акустической импедансометрии, определение порогов слуховой чувствительности к ультразвуку и его латерализации. Большое значение в диагностике различных форм отосклероза и в особенности кохлеарного отосклероза имеют результаты КТ височных костей. Показана необходимость проведения КТ височных костей у пациентов с односторонней кондуктивной или смешанной тугоухостью для исключения наличия аномалий развития и особенностей строения височной кости, что может быть одним из объяснений скалярной тугоухости (феномен «третьего окна»), выраженной двусторонней смешанной тугоухостью, пациентам молодого возраста, в связи с большей вероятностью наличия активного отосклероза. В зависимости от форм отосклероза разработан лечебный алгоритм. Определены показания и противопоказания к хирургическому лечению отосклероза. Описаны современные методики стапедопластики с лазерной ассистенцией. Преимуществами лазерной ассистенции при стапедотомии являются: отсутствие кровотечения в зоне воздействия, возможность формирования точного размера отверстия в подножной пластинке стремени при любой её толщине с минимальным травматическим воздействием на структуры преддверия, даже при её мобильности. Разработаны критерии выбора методики стапедопластики, которые определяются общими показаниям, результатами предоперационного обследования, операционными находками и особенностями течения операции, что приводит к сокращению процента послеоперационных осложнений. Список литературы
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
