Реферат по медецинской информатике. Доказательная медецина. Основы доказательной медицины
 Скачать 103 Kb. Скачать 103 Kb.
|
|
МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ ЧАСТНОЕ УЧРЕЖДЕНИЕ ОБРАЗОВАТЕЛЬНАЯ ОРГАНИЗАЦИЯ ВЫСШЕГО ОБРАЗОВАНИЯ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ «РЕАВИЗ» Реферат по дисциплине «МЕДИЦИНСКАЯ ИНФОРМАТИКА» ТЕМА: «Основы доказательной медицины» Выполнила: Юсупова Людмила Юрьевна Специальность 060201 – «Стоматология» 1 курс, группа 126 Преподаватели: Минаев Ю.Л. Бунькова А.А. САМАРА 2017 Содержание: 1. Доказательная медицина ….3 1.1. Что такое доказательная медицина ….3 2. История появления доказательной медицины ….3 3. Пять этапов доказательной медицины ……3 3.1. Постановка клинического вопроса в формате PICO ….3 3.2. Поиск наилучших доказательств …..4 3.3. Критическая оценка доказательств …..4 3.4. Оценка существующих практик ….4 4. Возможности овладения доказательной медициной ….4 4.1. Как принимаются решения ….5 4.2. Правильно ли то, что мы делаем ….5 5. Базовая информация ……5 6. Информация по ведению пациента …..6 7. Медицинская катастрофа …….6 8. Как доказать эффективность и безопасность вмешательств …..8 8.1. Двойное «слепое» исследование …..8 9. Достоверность доказательств …..8 9.1. Мета-анализ и систематический обзор …..9 9.2. Когортное исследование …….9 9.3. Контролируемое клиническое исследование ……9 10. Список литературы ……… 11 1. Доказательная медицина 1.1. Что такое доказательная медицина: «Доказательная медицина (ДМ) - это интеграция наилучших научных доказательств с клиническим опытом и потребностями пациента» «Доказательная медицина - это добросовестное, детальное и разумное использование лучших современных доказательств при принятии решений по ведению отдельных пациентов. Практическое применение доказательной медицины означает интеграцию индивидуальной клинической компетентности с лучшими из доступных внешних клинических доказательств, полученных из систематических обзоров. Под лучшими имеющимися клиническими доказательствами мы подразумеваем клинически значимые исследования, ориентированные на пациента, результатом которых станут точность и достоверность диагностических тестов и медицинских осмотров, значимость прогностических показателей, эффективность и безопасность терапевтического, реабилитационного и профилактического режимов. 2. История появления доказательной медицины 1940 г. - Первые рандомизированные исследования (использование стрептомицина при туберкулезе). 1960 г. - Концентрация на “процессе” (трагедия, связанная с талидомидом). 1962 г. - Комитет США по контролю за медикаментами и продуктами питания ввел правила, требующие проведения контролируемых исследований новых препаратов. 1971 г. - Кокран поднял вопрос о недостаточности научных доказательств. 1974 г. - Обнаружено расхождение между теорией и практикой. 1980-90 гг. – Привлечение внимания к необходимости включения систематических обзоров в клинические руководства Термин «Доказательная медицина» предложен клиницистами и эпидемиологами из Университета McMaster в Канаде в 1988 году. Арчи Кокран (Archie Cochrane) описал, как представить научные исследования вниманию клиницистов и сделать результаты исследования стимулом для обсуждения и внимательного анализа. Его совместные с коллегами из Британского Медицинского Исследовательского Совета усилия внесли существенный вклад в то, что сегодня называют доказательной медициной. Это ему принадлежит знаменитое наблюдение (1979 г.), что медицинской профессии недостает критических выводов рандомизированных контролируемых исследований (РКИ). Он основал первый Центр Кокрана, который начал свою работу 10 лет назад в Оксфорде (Великобритания). На сегодняшний день существует 15 центров Кокрана по всему миру. Они координируют работу международной группы исследователей, вдохновленных взглядами Арчи». 3. Пять этапов доказательной медицины - Задайте вопрос, на который можно получить ответ; - Найдите наилучшие доказательства; - Критически оцените доказательства; - Рассмотрите доказательства с точки зрения клинической экспертизы и потребностей пациентов; - Оцените, осуществимо ли внедрение доказательных технологий. 3.1. Постановка клинического вопроса в формате PICO - пациент (patient), - вмешательство (intervention), - сравнение (comparison), - исходы (outcomes). Это позволяет определить ключевые слова, с помощью которых осуществляется поиск доказательств. 3.2. Поиск наилучших доказательств Поиск следует начинать с систематических обзоров и РКИ, как наиболее достоверных и ценных исследований. Если таковых не найдено, следует перейти к поиску доказательств более низкого уровня (более низкой достоверности): когортных исследований, исследований «случай-контроль», серии случаев и т.д. 3.3. Критическая оценка доказательств Этот очень важный шаг определяет достоверность найденных доказательств: -правильно ли было проведено исследование? - можно ли ему доверять? - насколько оно весомо? И результатов исследования: - насколько эффективно данное лечение, метод профилактики? - насколько точен метод диагностики? Для проверки надежности РКИ следует ответить на следующие вопросы: - Была ли проведена рандомизация больных? - Все ли участники групп завершили исследования (полнота)? -Были ли пациенты проанализированы в группах, в которые они были рандомизированы? - Являлось ли лечение «слепым» для пациентов и исследователей? - Были ли группы схожими в начале исследования? - Помимо экспериментального лечения – получали ли группы одинаковое лечение? Если исследование проведено качественно, т.е. если оно надежно, то тогда приступают к оценке его результатов. 3.4. Оценка существующих практик - Что я делаю? - Зачем я это делаю, т.е. какой результат мы ожидаем получить? - Достигает ли это цели, т.е. каковы доказательства эффективности (и безопасности) данной процедуры? - Имеется ли лучший или более приемлемый способ достижения этой цели, т.е. существуют ли другие более безопасные или эффективные способы (методы лечения)? 4. Возможности овладения доказательной медициной Для осуществления качественного поиска доказательств и их критического анализа клиницисту необходимы специальные навыки и время: - Поиск доказательств в медицинских журналах и других интернет-ресурсах (MEDLINE,– www.ncn.nlm.nih.gov/pubmed, www.acponline.org, www.obgyn.net) - Использование резюме по доказательной медицине, которые были составлены другими специалистами (Кокрановская база данных, книга М. Энкина, библиотека по репродуктивному здоровью ВОЗ (WHO RHL), журналы по научно- доказательной медицине). - Использование готовых протоколов, подготовленных на основе доказательной медицины. - Традиционная мудрость, только около 15 % медицинских вмешательств основаны на серьезных научных доказательствах - Регулярный просмотр медицинской литературы. 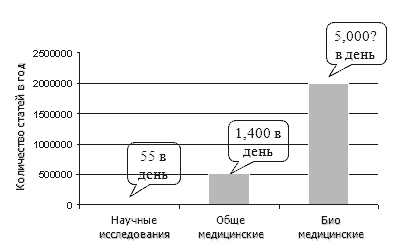 Ежедневно медицинские работники во всех странах мира нуждаются в получении новых, клинически значимых доказательств для обеспечения эффективного и качественного ведения своих пациентов. В тоже время, очень часто перед врачами встает вопрос о том, где найти необходимую для этого информацию. С 1970 года количество выпускаемых медицинских журналов увеличилось в два раза и количество доступной информации продолжает расти с каждым днем. Ежегодно публикуется около 6000 статей в области акушерства и гинекологии. Таким образом, чтобы всегда быть на уровне в своей области, врачи должны читать до 20 статей в день. Есть ли на это время у каждого врача? Может ли он оценить качество полученной информации, при том, что ряд исследователей считает, что большинство статей публикуемых в медицинских журналах не соответствуют минимальным стандартам качества? 4.1. Как принимаются решения - На каких доказательствах Вы основываете Ваше решение? - Где Вы берете необходимые доказательства в пользу вашего решения? - Знаете ли Вы, где найти соответствующие исследования? - Насколько Вы принимаете во внимание желания и предпочтения пациентов? -Обсуждаете ли Вы с коллегами вопросы о возможности использования наилучшей практики? -Считаете ли Вы, что используете наиболее эффективные методы лечения? 4.2. Правильно ли то, что мы делаем Половина из того, чему нас учат в медицинском вузе будет признана ошибочной или безнадежно устареет через пять лет после вашего выпуска. Проблема в том, что никто не знает, какая именно половина» «Медицинская литература может сравниться с джунглями: быстро растет, полна мертвых деревьев, кое-где в ней спрятаны сокровища, но кишит пауками и змеями». 5. Базовая информация «Доказательная клиническая практика - это такой подход к принятию решений, при котором клиницист использует наилучшие имеющиеся доказательства, свой клинический опыт и, при совместном обсуждении с пациентом, приходит к такому решению, которое наиболее подходит пациенту». В своей повседневной практике медицинские работники нуждаются в различных видах информации для получения ответов на постоянно возникающие вопросы. Например, студентам или врачам-интернам часто необходима базовая информация, которая объясняет причины и патогенез заболевания, физиологические особенности и т.д. Базовая информация является относительно стабильной и относится к области анатомии, физиологии, патогенеза, этиологии. Ее можно взять из учебников, справочников и других общих источников. Но наиболее часто практикующие врачи нуждаются в ответах на вопросы, которые касаются непосредственно ухода/лечения пациента. Относится к заболеванию или состоянию, но не относится непосредственно к клинической практике? - “Что такое…?” - “Что такое средний отит?” - “Какие микроорганизмы являются причиной среднего отита?” - Ответы на подобные вопросы обычно получают при обращении к учебникам, справочникам и другим общим источникам 6. Информация по ведению пациента «Доказательная медицина требует от вас, чтобы вы не только читали нужные материалы в нужное время, но и изменили свои практики (и, что зачастую особенно трудно - изменили практики других людей) в свете того, что вы обнаружили». «Доказательная медицина предполагает объективную оценку эффективности медицинских вмешательств, и использование результатов этой оценки в клинической практике. Это может быть сложной задачей, т.к. и в нахождении доказательств, и в их распространении и во внедрении изменений везде могут встретиться проблемы». Помимо базовой информации врачам необходима информация, которая напрямую связана с ведением пациентов, методами диагностики и лечения, прогнозом. Доказательная медицина как раз и рассматривает именно эти вопросы. Вопросы, напрямую связанные с ведением пациента: - Диагноз; - Лечение; - Прогноз. Для получения ответа необходимо четко сформулировать вопрос Клинические примеры: - Диэтилстилбестрол для предотвращения выкидышей. Почему стали применять Диэтилстилбестрол для предотвращения выкидышей: - Выкидыши часты; - Использование эстрогенов для сохранения беременности кажется логичным; - У женщин получающих Диэтилстилбестрол редко наблюдались выкидыши. В 1950 – 54 годах: 6 нерандомизированных исследований подтвердили низкую частоту выкидышей при использовании Диэтилстилбестрола (без контроля). В 1950 – 1955 годах: 5 рандомизированных исследований: женщины методом случайной выборки распределены на получающих Диэтилстилбестрол или плацебо: - Выкидыши в группе получающих Диэтилстилбестрол – 83/1220 (7%); - Выкидыши в группе получающих плацебо – 54/1159 (5%). Явные доказательства того что Диэтилстилбестрол неэффективен однако впечатления от использования были положительными и использование Диэтилстилбестрола продолжалось, миллионы женщин были пролечены до 1970 года. 7. Медицинская катастрофа Данные отдаленных наблюдений за детьми, матери которых получали Диэтилстилбестрол во время беременности для предотвращения выкидышей. Последствия – катастрофические. Печальней всего тот факт, что данных последствий можно было бы избежать, если бы врачи строили свой выбор относительно ведения и лечения пациентов на основании данных доказательной медицины. В 1970 году: выявлена аденокарцинома влагалища у 7 женщин, матери которых получали Диэтилстилбестрол. Последующее наблюдение за когортой, матери которых принимали участие в данных рандомизированных исследованиях, выявило значительную частоту: - Аномалий развития матки; - Абортов, перинатальных потерь, бесплодия; - Гипотрофии яичек; - Психиатрических проблем. Правильно ли, мы делаем? Хорошие врачи используют как индивидуальный клинический опыт, так и лучшие доступные доказательства; но и того, и другого по отдельности недостаточно, поскольку даже самые лучшие доступные доказательства могут не подходить, или быть не применимы к данному пациенту. Без современных доказательств практика быстро устаревает и может наносить вред пациентам. Клинический опыт зачастую помогает врачу выбрать наиболее подходящую тактику лечения. Однако, во многих ситуациях методы лечения базируются исключительно на опыте и не проверяются клиническими исследованиями. Они могут быть не только неэффективными, но и наносить вред пациенту. Многое из того, что делается в ежедневной практике: - Не основывается на качественных доказательствах; - Основано на индивидуальном клиническом опыте; - Не отвечает потребностям пациентов. На протяжении долгого периода времени использовалось множество болезненных, неприятных, унизительных технологий, несмотря на отсутствие доказательств их эффективности. Существует ряд общих технологий или практик, которые могут быть неприятны для пациентов и эффективность которых не доказана: - Неэффективные вмешательства; - Большое количество дородовых визитов; - Ограничение приема соли беременной женщиной с целью профилактики преэклампсии; - Рутинное назначение беременным женщинам витаминов и препаратов железа; - Запрет/ограничение посещений матерей в стационаре; - Кровати Рахманова; - Ограничение в приеме пищи и жидкости во время родов; - Рутинное применение клизмы перед родами; - Рутинное бритье лобка и промежности; - Рутинная катетеризация мочевого пузыря после родов; - Лед на низ живота после рождения ребенка; - Рутинный осмотр родовых путей; - Обработка влагалища антисептиками; - Разделение матери и ребенка сразу после родов. Индивидуальный клинический опыт – хорошо, но не достаточно. Профессиональное мнение складывается из объема знаний и навыков, клинического опыта, интуиции, т.е. набора качеств, которые в совокупности составляют так называемый клинический опыт (внутренние доказательства). Однако он нуждается в коррекции на основании доказательств, полученных другими (внешние доказательства). Если внешние доказательства не внедряются, то клиническая практика устаревает. Без клинического опыта существующие доказательства не могут быть использованы. Клинический опыт любого индивидуума недостаточен (личные ценности, социальные и культурные особенности). Без доказательств клиническая практика устаревает и становится неэффективной. «Ошибочное мнение признанного авторитета…несмотря ни на что, остается ошибочным мнением». 8. Как доказать эффективность и безопасность вмешательств Чтобы доказать эффективность и безопасность методов лечения или профилактики, следует провести клиническое исследование. В одной группе назначается новое (экспериментальное лечение), а другая (контрольная) группа получает старое (традиционное лечение) или плацебо. Если у пациентов, получающих новое лечение, отмечается более низкая статистически значимая частота нежелательных исходов (смертности, заболеваемости), то новый метод можно считать эффективным. Клинические исследования отличаются по степени достоверности, зависящей от дизайна или методологии исследования. Наиболее качественными и ценными для практики являются доказательства, полученные при проведении рандомизированных клинических исследований. Провести клиническое исследование высокого качества: - Рандомизированные контролируемые исследования (РКИ); - Систематические обзоры РКИ; - Рандомизированные контролируемые исследования (РКИ). Рандомизация - это процедура, обеспечивающая случайное распределение пациентов в экспериментальную и контрольную группы. Случайным распределением достигается отсутствие существенных различий между двумя группами, что помогает нам убедиться, что дает нам возможность связать полученный исход только с лечением, а не с чем либо иным. Существует ряд характеристик клинических исследований высокого качества: - большинство пациентов, участвующих в исследовании, должны пройти до конца исследования, чтобы проявились исходы (полнота исследования); - пациенты должны быть проанализированы в тех группах, в которые они были включены в результате рандомизации (независимо от того, получали они экспериментальное лечение или контрольное); - группы должны быть однородными в начале исследования (если нет, возможно, рандомизация проведена некачественно); - наилучшими исследованиями являются «слепыми» как для исследователей, так и для пациентов («двойное слепое» исследование). 8.1. Двойное «слепое» исследование Одной из характеристик клинических исследований хорошего качества – это то, что исследование должно быть «двойным слепым». «Двойное слепое» исследование – это когда ни пациент, ни врач не знают, в какую группу распределен пациент. В исследованиях, которые изучают препарат в таблетированной форме, достаточно просто обеспечить «двойное ослепление». Одна таблетка – тестируемый препарат (экспериментальная группа), вторая - плацебо (контрольная группа). Обе таблетки имеют одинаковый размер, форму, цвет, и ни пациент, ни врач не знают, которая из них содержит тестируемый препарат, а которая - плацебо. Однако исследователи должны помнить об «эффекте плацебо». «Эффект плацебо» может проявляться следующим образом: - Пациент верит в то, что получает новое эффективное лекарство, вследствие чего его настроение более оптимистично, а самочувствие лучше. Это приводит к переоценке положительного результата. - Врач верит в то, что его пациент получает новое эффективное лекарство, и тоже настроен на более оптимистичные результаты. Врач акцентирует свое внимание на положительных симптомах и подбадривает пациента, что увеличивает количество положительных результатов. 9. Достоверность доказательств Учитывая вероятность ошибок и возможность неточных выводов все рекомендации, базирующиеся на различных доказательствах, могут быть классифицированы по уровню достоверности следующим образом: - Уровень A (самый высокий уровень достоверности): рекомендации базируются на результатах систематических обзоров рандомизированных контролируемых исследований и обеспечивают наибольшую достоверность (Уровень 1а), тогда как рекомендации (Уровень 1b) базируется на результатах отдельных РКИ. - Уровень В: рекомендации базируются на результатах клинических исследований, но более низкого качества, чем РКИ. Сюда включаются когортные исследования (Уровень 2a и 2b) и исследования «случай-контроль» (Уровень 3a и 3b). - Уровень C: рекомендации базируются на результатах серии случаев или качественных когортных исследований и исследований «случай-контроль» (без контрольной группы). - Уровень D: рекомендации базируются на мнении специалистов и на знании физиологии без четкой критической оценки. 9.1. Мета-анализ и систематический обзор Систематический обзор - это всесторонний обзор темы, в котором суммированы все первоначально проведенные исследования наиболее высокого уровня (чаще всего РКИ). Мета-анализ - это обзор, в котором результаты всех исследований объединены и проанализированы, как одно исследование. 9.2. Когортное исследование Проведение РКИ является очень непростой задачей: для включения в исследование от пациентов требуется информированное согласие на участие в исследовании. РКИ могут быть дорогими, рискованными и неэтичными - проведение экспериментального лечения одним пациентам и плацебо – другим пациентам. Поэтому доказательства возможно получить и при проведении исследований другого дизайна - когортных, «случай-контроль» и т.д. Однако результаты, полученные в результате таких исследований, больше подвержены ошибкам и уровень их достоверности соответственно ниже. Когортное исследование - это исследование, в котором пациенты имеют определенные характеристики (воздействие, определенное заболевание, лечение и т.д.), и наблюдаются в течение некоторого времени. Затем результаты сравниваются с результатами у подобных пациентов, не обладающих этими специфическими характеристиками. Например, две группы (когорты) людей: курящие и некурящие. Эти группы наблюдались бы в течение некоторого времени для определения, возникают ли у них проблемы со здоровьем. Когортные исследования не настолько надежны, как рандомизированные исследования, так как когорты могут отличаться друг от друга по другим показателям, кроме факта курения. Например, курильщики могут иметь более низкий доход или избыточный вес в отличие от некурящих, и этот факт может усиливать различия между группами и замаскировать специфическое влияние именно курения. 9.3. Контролируемое клиническое исследование Исследования «случай контроль» - ретроспективные исследования, в которых пациенты уже имеют определенное состояние или заболевание. Исследователь анализирует характеристики этих пациентов и сравнивает, как эти пациенты отличаются от тех, кто не имеет данного заболевания. Например: в исследовании у пациентов с раком легких спрашивали, много ли они курили в прошлом, и их ответы сравнивались с теми, кто не болел раком легких. Исследования «случай - контроль» менее надежны, чем рандомизированные или когортные исследования, потому что статистическая связь между двумя состояниями не означает, что одно состояние вызывается другим. Например: рак легких встречается чаще у людей без высшего образования (они чаще склонны к курению), но это не означает, что наличие высшего образования снижает риск рака легких. Основные преимущества исследования «случай- контроль»: - Исследование может быть проведено быстро, путем опроса пациентов о прошлых событиях. В противном случае это может занять многие годы для обнаружения этого эффекта самостоятельно. - Исследователям не нужны специальные методы, контрольные группы, и др. Они только выбирают людей, у которых выявляется специфическое состояние, и проводят опрос. Серии клинических случаев и клинические случаи Рекомендации уровня достоверности С основаны на данных описательных исследований, в которых нет контрольной группы – исследования серии клинических случаев и отдельных клинических случаев. Отдельный клинический случай - это отчет о лечении отдельно взятого пациента. Серия клинических случаев - это сборник отчетов о лечении ряда пациентов. Например: один из ваших пациентов имеет состояние, которое вы никогда не встречали и не слышали о нем, и вы не знаете, что необходимо предпринять для вашего пациента. Поиск серии клинических случаев может помочь вам установить диагноз. Результаты изучения клинических случаев или серии клинических случаев не так надежны. Для изучения общих состояний стоит искать более достоверные доказательства. 10. Список литературы 1. Интернет-ресурсы (MEDLINE – www.ncn.nlm.nih.gov/pubmed, www.acponline.org, www.obgyn.net); 2. Кокрановская база данных; 3. Электронная библиотека по репродуктивному здоровью ВОЗ (WHO RHL). |
