рефератт. РЕФЕРАТ. Особенности базовых реанимационных мероприятий у детей
 Скачать 155.58 Kb. Скачать 155.58 Kb.
|
|
Особенности базовых реанимационных мероприятий у детей У детей сердечно-легочная реанимация может проводиться в той же последовательности, что и у взрослых, с той же частотой и тем же соотношением давления руками на грудину пострадавшего и вдохов искусственного дыхания, что и у взрослых. Надавливания на грудину выполняются на глубину, равную одной трети переднезаднего размера грудной клетки (примерно 4 см. у детей до 1 года и 5 см. у детей более старшего возраста). Давление на грудину производится двумя пальцами (для детей до 1 года), одной или двумя руками для детей более старшего возраста. При проведении вдохов искусственного дыхания следует визуально контролировать объем вдуваемого воздуха (до начала подъема грудной клетки). Детям до 1 года при проведении искусственного дыхания необходимо охватывать своими губами рот и нос одновременно. Особенности расширенных реанимационных мероприятий у детей Единственным отличием расширенной СЛР от базовой является возможность использования дополнительного медицинского оборудования (воздуховоды, дефибриллятор и др.) и других ресурсов медицинских бригад. А. Воздуховоды Орофарингеальный (ротоглоточный) воздуховод может быть использован у новорожденных или детей старшего возраста без сознания, если до этого манипуляции по обеспечению проходимости дыхательных путей (запрокидывание назад головы, выведение нижней челюсти) не привели к успеху. Нужно также убедиться в том, что отсутствует обструкция дыхательных путей инородным телом. Орофарингеальный воздуховод нельзя использовать у детей в сознании или с незначительной степенью угнетения сознания, так как он может стимулировать срыгивание и рвоту. Противопоказанием для использования воздуховода является наличие кашлевого и рвотного рефлексов. Б. Ларингеальная маска Все ларингеальные маски являются допустимой альтернативой обеспечения проходимости и протекции ВДП при СЛР. Новые LMA ProSeal, а также LMA Fastrach обеспечивают высокий дыхательный объём даже при увеличении внутригрудного давления, вызванного постоянной компрессией грудной клетки при СЛР у детей. В. Интубация трахеи Интубация трахеи эндотрахеальной трубкой позволяет обеспечить проходимость дыхательных путей больного, адекватную вентиляцию легких и предупредить попадание желудочного содержимого в ДП пациента. Показания для интубации трахеи: Угнетение дыхательного центра ЦНС (брадипноэ, диспноэ, апноэ); Функциональная или анатомическая обструкция дыхательных путей; Утрата/угнетение защитных рефлексов (кашлевой, рвотный); Дыхательная недостаточность III-IV ст. различного генеза; Необходимость в высоком пиковом давлении вдоха; Необходимость защиты дыхательных путей и контроль ИВЛ во время глубокой седации для выполнения диагностических процедур. Потенциальная угроза возникновения любого из вышеперечисленных факторов при транспортировке пациента в условиях ИВЛ лицевой маской. Г. Коникотомия При неэффективности вышеперечисленных методов для обеспечения проходимости дыхательных путей, включающих в себя прием запрокидывание назад головы и выведение нижней челюсти, использования ротовых и носовых воздуховодов, интубации трахеи/или невозможности ее осуществить - следует использовать коникотомию. Разновидностью коникотомии является коникокрикотомия, или крикотомия – рассечение по средней линии дуги перстневидного хряща. Искусственная вентиляция легких при расширенной СЛР С целью улучшения оксигенации тканей во время расширенной сердечнолегочной реанимации используется только 100% кислород. После восстановления адекватной тканевой перфузии показан транскутанный мониторинг насыщения гемоглобина кислородом (SatO2), которое должно быть не менее 95%. При адекватной тканевой перфузии и оксигенации, содержание кислорода во вдыхаемой смеси должно быть снижено до требуемого минимума, так как гипероксигенация, так же как и гипоксия оказывает негативное влияние на все системы органов и может приводить к их вторичному повреждению. Техника выполнения ИВЛ с помощью маски и самораздувающегося мешка типа Амбу. ИВЛ мешком типа Амбу позволяет добиться нормальных значений О2 и СО2 минимизировав риск респираторных повреждений. При ИВЛ мешком типа Амбу изначально следует правильно выбрать надлежащего размера маску и достаточного объема мешок. Маска должна полностью закрывать рот и нос ребенка не затрагивая глаз и подбородка и обеспечивать герметичность прилегания к мягким тканям лица. Минимальный объем самораздувающегося мешка для проведения ИВЛ во время СЛР составляет 450–500 мл. Вне зависимости от размера мешка, необходимо ориентироваться на силу его сдавления, результатом которой будет дыхательный объем достаточный для адекватного "раздувания" и появления экскурсий грудной клетки. Правильно провести вентиляцию мешком типа Амбу можно используя, так называемую, технику «Е-С обхвата». Большой и указательный пальцы руки (левой у «правшей») принимают форму буквы «С» и используются для плотного прижатия маски к лицу. Оставшимися тремя пальцами этой же руки, принявшими форму буквы «Е», необходимо вывести нижнюю челюсть, подтягивая ее вперед-вверх к маске. Чтобы выполнить вентиляцию маской, используя «технику Е-С обхвата», необходимо: встать у изголовья ребенка; Парентеральный доступ во время реанимационных мероприятий Осуществляется путем катетеризации периферических вен или внутрикостного доступа. 5. Электроимпульсная терапия во время реанимационных мероприятий К электроимпульсной терапии (ЭИТ) относятся дефибрилляция и кардиоверсия. Эти два вида ЭИТ при всей их похожести, имеют существенные различия. Дефибрилляция представляет собой процедуру купирования фибрилляции желудочков посредством нанесения электрического разряда, она является важнейшим реанимационным мероприятием и должна проводиться даже средним медицинским персоналом. Кардиоверсия — способ лечения тахиаритмий, основанный на прекращении циркуляции возбуждения в миокарде путем нанесения электрического разряда в определенную фазу сердечного цикла. Кардиоверсия бывает плановой — восстановление ритма при стабильной гемодинамике, при неэффективности других способов лечения, проводится врачом, и экстренной — проводится при пароксизмах тахиаритмий с нестабильной гемодинамикой и резистентных к другим способам терапии, а также при т. н. желудочковой тахикардии без пульса (в последнем случае она проводится без синхронизации и тем самым приравнивается к дефибрилляции). Показаниями к проведению дефибрилляции являются фибрилляция желудочков и желудочковая тахикардия без пульса: 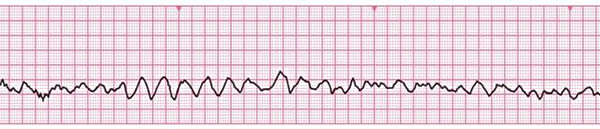 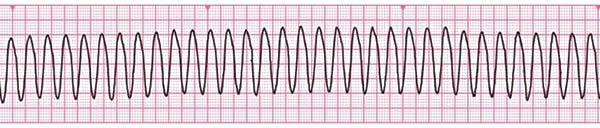 Следует четко понимать, что асистолия и электромеханическая диссоциация не являются показаниями к проведению дефибрилляции. 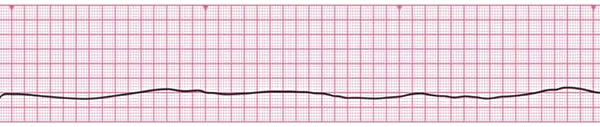 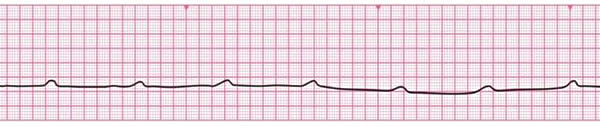 Рекомендациями ERC и AHA установлены рекомендуемые величины энергии для первого разряда при проведении дефибрилляции. Они составляют (для взрослых): при использовании монополярного импульса — 360 Дж; при использовании биполярного импульса — 120-150 Дж. Разряды наносятся одиночно, после каждого разряда следует сразу продолжить СЛР в течение 2-х минут, и лишь затем оценить ритм и решить вопрос о необходимости второго разряда. Уровень энергии для всех последующих импульсов должен быть не ниже первого, а, если возможно, то даже и выше (для биполярного импульса — 150-200 Дж). И стоит обратить внимание на еще один существенный момент: определение центрального пульса производят, если после разряда через две минуты реанимации на мониторе регистрируется организованный ритм. После успешного восстановления ритма обязательно регистрируется ЭКГ. В более ранних стандартах по проведению СЛР рекомендовалось нанесение серии из трех последовательных разрядов, но в настоящий момент четко установлено, что подобная практика ведет к уменьшению выживаемости пациентов. |
