Особенности сестринского ухода при обструктивной болезни лёгких
 Скачать 119.89 Kb. Скачать 119.89 Kb.
|
|
Комсомольский-на-Амуре филиал краевого государственного бюджетного профессионального образовательного учреждения «Хабаровский государственный медицинский колледж» имени Г.С Макарова министерства здравоохранения Хабаровского края КУРСОВАЯ РАБОТА На тему:« Особенности сестринского ухода при обструктивной болезни лёгких.» ПМ 02. Участие в лечебно-диагностическом и реабилитационном процессах МДК 02.01. Сестринский уход при различных заболеваниях и состояниях МДК 02.01.01 Сестринский уход в терапии, в том числе гериатрии, фтизиатрии Выполнил(а): студентка 2 курса группы 22-С Специальности Сестринское дело (базовая подготовка очная форма получения образования) Каюкова Д.С Руководитель: Конева Л.А г.Комсомольск-на-Амуре 2023г. Содержание Зачем нужна гимнастика при ХОБЛ: 26 ВВЕДЕНИЕ На сегодняшний день в мире насчитывается приблизительно 600 млн. пациентов с Хронической обструкцией легких. Хроническая обструктивная болезнь легких является четвертой причиной смертности в мире. По прогнозам ВОЗ к 2030 году она займет 3-е место в структуре смертности среди всех заболеваний после сердечно-сосудистой патологии .В России ХОБЛ занимает первое место (55%) в структуре болезней органов дыхания и ее распространенность неуклонно растет. По официальным данным Министерства здравоохранения РФ в 2017 г. в стране было зарегистрировано 2,5 млн. пациентов с ХОБЛ, но согласно оценке экспертов, реальное количество может быть в несколько раз большим и достигать 16 млн. человек. Актуальность темы: ХОБЛ и ее осложнения являются одной из причин инвалидизации населения, а также ассоциированы с высокими сердечнососудистым рисками, что обуславливает ее медико-социальную значимость. Часто ХОБЛ протекает без выраженной симптоматики, что приводит к 6 несвоевременному обращению пациентов и диагностике заболевания уже на поздних стадиях, несмотря на то, что современная фармакотерапия позволяет предупредить прогрессирование ХОБЛ, развитие осложнений и обострений заболевания, улучшить качество жизни и прогноз Сестринское дело является важнейшей составной частью системы здравоохранения,располагающей значительными кадровыми ресурсами и реальными потенциальными возможностями для удовлетворения потребностей населения в доступной и приемлемой медицинской помощи. В настоящее время сестринский персонал рассматривается как ценный ресурс здравоохранения, для удовлетворения потребностей населения в доступной и экономически эффективной медицинской помощи. Высококвалифицированная своевременная сестринская помощь способствует уменьшению темпа прогрессирования заболевания, продолжительности жизни пациентов. Цель исследования: Расширить углубить и систематизировать знания,полученные на лекционных,практических и семинарских занятиях Задачи исследования : 1.Изучить современную медицинскую основную и дополнительную литературу по исследуемой теме 2.Подчеркнуть роль медицинской сестры в организации,осуществлении и контроле сестринского процесса при уходе за пациентами с ХОБЛ 3.Разработать памятку для пациента с ХОБЛ по небулайзерной терапии 4.Разработать памятку для пациента по лечебной физкультуре Объект исследования :заболевания бронхолегочной системы Предмет исследования :Роль медицинской сестры в улучшении качества жизни пациента с ХОБЛ Методы исследования: научно-теоретический анализ. Современная медицинская литература по ХОБЛ,синтез полученной информации Практическая значимость курсовой работы работы: Материалы курсовой работы могут быть использованы мною на производственной практике,на других клинических дисциплинах ,во время стажировки,а также при проведении конкурсов профессионального мастерства,олимпиад,викторин.Данный материал может быть использован при проведении санитарно-просветительской работы медицинской сестры в школах и других учебных заведениях,учреждениях города. 1.ТЕОРЕТИЧЕСКИЕ ОСНОВЫ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНИ ЛЕГКИХ 1.1 Этиология Хроническая обструктивная болезнь легких (ХОБЛ) – это болезнь легких, характеризующаяся хроническим ограничением потока воздуха в дыхательных путях. Симптомы ХОБЛ со временем усугубляются. Эта болезнь нередко не диагностируется своевременно и может быть опасной для жизни. Основной причиной развития ХОБЛ является табачный дым (включая вдыхание вторичного табачного дыма, или пассивное курение). Другие факторы риска включают: • загрязнение воздуха внутри помещений (например, в результате использования твердого топлива для приготовления пищи и обогрева); • загрязнение атмосферного воздуха; • наличие пыли и химических веществ на рабочих местах (испарений, раздражающих веществ и дымов); • частые инфекции нижних дыхательных путей в детстве. Из всех ингаляционных воздействий курение сигарет является основным фактором риска в России во многих странах, хотя только у 15% курильщиков развивается клинически выраженная ХОБЛ; В развивающихся странах важным этиологическим фактором является дым от приготовления пищи и обогрева внутри помещений. Курильщики с уже существующей реактивностью дыхательных путей (определяемой как усиленная чувствительность к вдыхаемому метахолину), даже в отсутствие клинически выраженной бронхиальной астмы, имеют больший риск развития ХОБЛ, чем те, у которой такой реактивности нет. 1.2 Факторы риска Изменяемые: • Наличие вредных привычек (курение). • Воздействие физических и химических факторов (вдыхание • пыли, дыма, окиси углерода, сернистого ангидрида, окислов • азота и других химических соединений). • Климатические факторы (сырой и холодный климат). • Сезонность (осень, зима, ранняя весна). Не изменяемые: • Аллергические заболевания и иммунодефицитные состояния. • Вирусная инфекция (обычно имеет значение как причина • обострения). • Генетические факторы, конституциональная предрасположенность • Возрастные изменения • Пол 1.3 Классификация ХОБЛ Классификация ХОБЛ производится по степени тяжести (стадиям) заболевания. Выделяют 4 стадии ХОБЛ. Разделяющим признаком, позволяющим оценить степень тяжести (стадию) ХОБЛ: – легкое (I стадия), – среднетяжелое (II стадия), – тяжелое (III стадия), – крайне тяжелое (IV стадия) течение, По преобладающему синдрому: эмфизематозный тип; бронхитический тип; смешанный тип. По фазе: обострение,либо ремиссия (стабильное течение) Стадия I: легкое течение ХОБЛ. На этой стадии больной может не замечать, что функция легких у него нарушена. Обструктивные нарушения выражены незначительно.Обычно, но не всегда, ХОБЛ проявляется хроническим кашлем и продукцией мокроты. Поэтому только в 25 % случаев заболевание диагностируется своевременно (данные Европейского Респираторного Общества), т.е. на этой стадии развития ХОБЛ. Стадия II: среднетяжелое течение ХОБЛ. Это стадия, при которой пациенты обращаются за медицинской помощью в связи с одышкой или обострением заболевания, характеризуется увеличением обструктивных нарушений.Отмечается усиление симптомов заболевания и одышки, появляющейся при физической нагрузке. Стадия III: тяжелое течение ХОБЛ. Характеризуется дальнейшим увеличением ограничения воздушного потока,нарастанием одышки, частыми обострениями. Стадия IV: крайне тяжелое течение ХОБЛ. На этой стадии качество жизни заметно ухудшается, а обострения могут быть угрожающими для жизни. Болезнь приобретает инвалидизирующее течение. Характеризуется крайне тяжелой бронхиальной обструкцией.На этой стадии возможно развитие легочного сердца. 1.4 Патогенез Основной патофизиологической особенностью ХОБЛ является ограничение воздушного потока, вызванное сужением и/или обструкцией дыхательных путей, потерей эластической силы легких или обеими причинами. Сужение и обструкция дыхательных путей вызывается обусловленной воспалением гиперсекрецией слизи, закупориванием слизью, слизистым отеком, бронхоспазмом, перибронхиальным фиброзом и ремоделированием мелких дыхательных путей или комбинацией этих механизмов. Разрушаются альвеолярный септы, паренхима оказывается менее прочно прикрепленной к дыхательным путям, что способствует закрытию дыхательных путей во время выхода. Повышенное сопротивление дыхательных путей усиливает работу дыхания. Несмотря на то, что перерастяжение легких снижает сопротивление дыхательных путей, оно также усиливает дыхание. Усиленное дыхание может приводить к гиповентиляции альвеол с развитием гипоксии и гиперкапнии, хотя гипоксия и гиперкапния могут быть обусловлены также несоответствием соотношения вентиляция/перфузия 1.5 Клиническая картина Клиническая картина при ХОБЛ может варьировать в зависимости от стадии, характера воспаления и варианта болезни.В период обострения клиническими проявлениями принято считать кашель, выделение мокроты и одышку. Симптомы: • кашель - в начале заболевания возникает только по утрам и сопровождается выделением небольшого количества мокроты, после отхождения которой, как правило, он прекращается. Такой характер кашля обусловлен скоплением за ночь мокроты, которая при перемене положения тела раздражает рецепторы, вызывая кашлевой рефлекс. Характерно усиление кашля в холодное и сырое время года, летом он может полностью прекращаться. Вначале кашель возникает только в период обострений, в дальнейшем он нарастает и беспокоит в периоде ремиссии. При обострении ХОБЛ чувствительность рецепторов повышается, что сопровождается усилением кашля, который становится надсадным, лающим, мучительным и приступообразным. При присоединении бронхообструкции изменяется и характер кашля, для отхождения мокроты больному требуется не 2-3 кашлевых толчка, а значительно больше. При этом он мучительно напрягается, шейные вены вздуваются, краснеет кожа лица и груди, а сила кашлевого толчка значительно снижается. Такой надсадный, малопродуктивный кашель чаще возникает по утрам и является важнейшим клиническим симптомом ХОБ; • выделение мокроты - существенный клинический признак ХБ. На ранних стадиях заболевания выделяется скудная мокрота, она может быть слизистой, светлой или - серой. В дальнейшем появляется слизисто-гнойная и гнойная мокрота, имеющая характерный желтый цвет. Ее появление связано, как правило, с очередным обострением. Гнойная мокрота отличается повышенной вязкостью, особенно в начале заболевания и в утренние часы. Отхождение мокроты ухудшается в холодную погоду и после приема алкоголя; • одышка - также является характерным симптомом. Вначале возникает только при значительной физической нагрузке или при обострении процесса. Чаще беспокоит по утрам и исчезает после отхождения мокроты. При этом одышка усиливается при перемене температуры, вдыхании пахнущих веществ, эмоциональном напряжении и др. Усиливается при переходе из горизонтального в вертикальное положение. По мере прогрессирования заболевания одышка начинает беспокоить при минимальной физической нагрузке и в состоянии покоя; • извращение ритма сна (сонливость днем и бессонница ночью); • головная боль, усиливающаяся по ночам; • повышенная потливость; • нарушение концентрации внимания; • возможны судороги. При осмотре пациента отмечается: • цианоз кожных покровов; • при осмотре грудной клетки на ранних этапах заболевания каких-либо изменений отметить не удается. С развитием осложнений грудная клетка приобретает бочкообразную форму; • расположение ребер приближается к горизонтальному; • выбухают надключичные ямки. При аускультации легких отмечается: • удлинение выдоха; • жесткое дыхание, выдох слышен так же ясно, как и вдох; • наличие сухих хрипов; • влажные хрипы прослушиваются только при наличии большого количества жидкой мокроты. При исследовании сердечно-сосудистой системы отмечается: • тахикардия; • может быть повышено АД. 1.7 Осложнения Спонтанный пневмоторакс:скопление воздуха между лёгкими и грудной стенкой не связанное с травмой, хирургическим вмешательством или иным воздействием на грудную клетку или лёгкое (например, баротравмой) Пневмосклероз:процесс замещения легочной ткани на соединительную ткань. Эмфизема:болезнь, при которой количество воздуха в лёгких повышается настолько, что нарушается их анатомия: альвеолы становятся больше, а их стенки постепенно разрушаются. Пневмония: наблюдается усиление сильный кашеля, значительное повышение температуры,резкое дыхание,нарастатет одышка. Бронхоэкстазы: необратимые изменения в бронхах. Выражаются в расширении дистальных отделов.Стойкое расширение одного или нескольких участков бронхов, обусловленное разрушением эластического и мышечного слоев их.Приводит к повреждению стенки средних бронхов. Дыхательная недостаточность: значительное уменьшение дыхательной поверхности приводит к нарушениям газового обмена в организме. Внутренние органы не могут получать достаточного количества кислорода. Сердечная недостаточность: является следствием дыхательной недостаточности. Дефицит кислорода ослабляет сердечную мышцу. Сердце переутомляется, кровь застаивается и не циркулирует по организму в достаточном объеме. Затем ухудшается работа внутренних органов, нарушается кислотно-щелочный баланс. Бронхиальная астма: периодически возникают спазмы бронхов, развиваются отеки слизистой оболочки. У пациента наблюдается сильная одышка, кашель, приступы удушья. Кровохарканье : реже - легочное кровотечение. 1.7 Диагностика Диагноз выставляется на основании субъективного(опрос),объективного обследования и данных дополнительных методов исследвания.Современный арсенал диагностических средств, применяемых при обследовании ХОБЛ, является весьма обширным. Важное место в диагностике заболеваний органов дыхания занимают инструментальные эндоскопические методы исследования, представляющий собой визуальный осмотр слизистой оболочки трахеи и бронхов и помощью введения в них специального оптического инструмента – бронхоскопа. Бронхоскопия позволяет установить характер поражения при ХОБЛ слизистой оболочки бронхов, взять с помощью щипцов кусочек ее ткани (провести биопсию) с последующим морфологическим исследованием, получить промывные воды бронхов для бактериологического или цитологического исследования. Функциональные способы диагностики – спирография и спирометрия (определение и графическая регистрация тех или иных параметров, характеризующих функцию внешнего дыхания), вневмотахография и пневмотахометрия (исследование максимальной объемной скорости форсированного вдоха и выдоха), исследование содержания (парциального давления) кислорода и углекислого газа в крови и др. Рентгенологические методы исследования: Весьма информативными являются различные рентгенологические методы исследования дыхательной системы: флюрография,рентгеноскопия и рентгенография органов грудной клетки. Томография (метод рентгенологического исследования легких, точнее оценивающий характер поражения) Бронхография, дающая возможность с помощью введения в бронхи через катетер контрастных веществ получить четкое изображение бронхиального дерева. Лабораторные методы исследования: ОАК (общий анализ крови) - возможны небольшой нейтрофильный лейкоцитоз и умеренное увеличение СОЭ. Анализ мокроты - макроскопическое исследование. Бактериологическое исследование мокроты выявляет различные виды инфекционных возбудителей и их чувствительность к антибактериальным средствам. Наиболее достоверными являются результаты бактериологического исследования мокроты, полученной при бронхоскопии (аспираты и смывы из бронхов). БАК (биохимический анализ крови). На основании определения биохимических показателей активности воспалительного процесса судят о его выраженности. 1.8 Лечение Лечение зависит от стадии заболевания,тяжести течения,периода заболевания,наличия осложнений. Цели лечения: устранение симптомов обострения, снижение скорости прогрессирования ХОБЛ, профилактика повторных обострений,осложнений, повышение качества жизни пациента. Медикаментозное лечение: Для лечения в основном используется несколько групп лекарственных средств: • антибактериальные: пенициллины (амоксициллин, ампициллин); цефалоспорины 1-2 поколения (цефазолин, цефуроксим); респираторные фторхинолоны (моксифлоксацин, левофлоксацин). • отхаркивающие: трава чабреца, йодид натрия и йодид калия; • муколитические: бромгексин (бисольвон); АЦЦ по назначению врача. • бронхорасширяющие:
• нормализующие иммунитет: Аскорбиновая кислота, бификол, витамины и др. Для лечения ХОБЛ необходимо: • устранение этиологических факторов; • при наличии показаний - госпитализация и постельный режим; • сбалансированное питание; • улучшение дренажной функции бронхов; • дезинтоксикационная терапия; • коррекция дыхательной недостаточности; • лечение легочной гипертензии; • физиотерапия; • лечебная физкультура и реабилитационные мероприятия; • санаторно-курортное лечение; • обильное питье; • диспансерное наблюдение. Небулайзерная терапия предпочтительнее, как и применение дозированного аэрозоля со спейсером у пожилых людей и больных с ментальными нарушениями. Легочная реабилитация включает в себя комплексные физические упражнения под наблюдением врача, консультации со специалистом по вопросам питания и проведение встреч в рамках программы по обучению пациентов. Отдельным группам пациентам показана оксигенотерапия. Лечение при обострении обеспечивает адекватную оксигенацию и нормализацию уровня рН крови, устраняет обструкцию дыхательных путей и направлено на все причины. Оксигенотерапия может осуществляться как при естественном дыхании, так при использовании аппаратов искусственной вентиляции лёгких. В домашних условиях с целью оксигенотерапии применяют кислородные подушки. При этом пациент вдыхает кислород через трубку или мундштук подушки, который он плотно обхватывает губы. С целью уменьшения потери кислорода в момент выдоха, его подача временно прекращается с помощью пережатия трубки пальцами или поворотом специального крана. Оперативное лечение: Буллэктомия-это хирургическая процедура, при которой удаляются расширенные воздушные пространства или буллы в паренхиме легких. Уменьшение объема легких: Во время этой процедуры раздутые части легких удаляются или уменьшаются. Это изначально уменьшает объем легких. Здоровые участки, однако, получают больше места и могут легче снабжать кровь кислородом. предназначен для облегчения дыхания мышц, улучшения дыхания и облегчения одышки. Есть две процедуры : Хирургическое уменьшение объема легких. Этот метод включает большой разрез в области груди или небольшие разрезы («техника замочной скважины»). Избыточные части легких удаляются, что затрудняет дыхание Бронхоскопическое уменьшение объема легких: при этой процедуре эндоскоп надавливается на трахею в ветви бронхов. Для этого не требуется общий наркоз; обычно сильного успокоительного достаточно, чтобы погрузить в короткий глубокий сон. Чтобы уменьшить объем легких,используются, например, клапаны или спирали (витки). Эти вмешательства подходят только для людей с тяжелой ХОБЛ. Трансплантация лёгких — хирургическая операция, заключающаяся в полной или частичной замене поражённых болезнью лёгких человека 1.9 Сестринский уход После проведенного сетринского обсследования медсестра.выявляет : нарушенные потребности пациента - быть здоровым избегать опасности ,выделять,дышать, поддерживать температуру тела, есть, спать, отдыхать, работать, общаться, быть востребованным Проблемы пациента – кашель, боль в нижнем отделе грудной клетки, одышка , повышение температуры тела, слабость, вялость, потливость, головная боль, раздражительность, нарушение сна. в период обострения приорететными проблемами являются :кашель с мокротой. 1.Применять обильное, теплое, щелочное питье, не раздражающее слизистые. Для уменьшения боли при кашле. Снятие интоксикации. 2.Выполнять простейшие физиотерапевтические процедуры (горчичники, ножные горчичные ванны, согревающий компресс), если у больного нет температуры Для уменьшения боли в области грудной клетки, улучшения состояние пациента. 3. Обучить пациента технике выполнения ингаляций. Обучить пациента и его родственников выполнению ингаляций в домашних условиях, постановке банок и горчичников; Для облегчения кашля. Контролировать характер и количество мокроты; Обеспечить пациента индивидуальной плевательницей. 4. Противокашлевые препараты по назначению врача.Для уменьшения интенсивности кашля. Обучить пациента правилам сбора мокроты на исследования. 5. Соблюдать режим проветривания помещения не менее 4 раз в сутки Для улучшения самочувствия больного.Проводить влажную уборку помещения 2 раза в день; Осуществлять смену нательного и постельного белья; Осуществлять уход за кожей (гигиенические мероприятия). 6. Осуществлять психологическую подготовку пациента к инструментальным методам исследования (бронхоскопии, спирографии, пневмотахометрии);проводить динамическое наблюдение за состоянием пациента (частота дыхания, пульс, характер кашля, цвет слизистых и кожных покровов, температура тела) Для профилактики осложнений. Контролировать температуру тела, ЧДД, частоту пульса, АД; научить сбору мокроты; небулайзерной терапии ингаляционной; оксигенотерапии. 1.10 Профилактика Профилактика ХОБЛ заключается в устранении способствующих факторов возникновения заболевания.Диспансеризация проводится при тяжелых стадиях ХОБЛ(3 и 4 стадия). Первичная профилактика направлена на раннее выявление факторов риска. запыленность и загазованность рабочих помещений, переохлаждение, курение, злоупотребление алкоголем, хроническая и очаговая инфекция в дыхательных путях, Вторичная профилактика направлена на профилактику обострения, осложнений , на улучшение качества и увеличение продолжительности жизни пациента. Важную роль в профилактике играет закаливание, витаминизированное питание, прогулки на свежем воздухе, режим труда и отдыха. Третичная профилактика медицинская реабилитация, психологическая, социальная . Реабилитация и ее содержание полной программы включает в себя: лечебная гимнастика; дыхательная гимнастика; лечебная гимнастика в бассейне; массаж грудной клетки; иглорефлексотерапия, баночный массаж; фитотерапия; электрофорез лекарственных средств, УФО-терапия; ультразвуковая терапия; водолечение; МОК (мониторная очистка кишечника); магнитотерапия. ЗАКЛЮЧЕНИЕ ХОБЛ является проблемой мирового масштаба. При этом заболевании осложнения могут быть достаточно тяжелыми, страдают люди всех возрастов во всех странах мира. Большое значение для профилактики воспалительных заболеваний легких имеют целенаправленное оздоровление внешней среды. Важное значение принадлежит защите от профессиональных вредностей. В связи с бурным развитием промышленности неизбежно увеличивается влияние различных профессиональных факторов. Они непосредственно вызывают те или иные заболевания легких,в том числе и ХОБЛ особенно при длительном воздействии на организм и несоблюдении мер защиты, правила производственной санитарии и борьба с профессиональными вредностями регламентируется соответствующими инструкциями. Однако без повседневной и кропотливой работы врачей предприятий и поликлиник профилактика ХОБЛ не может быть эффективной. Медицинская сестра активно участвует в оказании лечебно реабилитационных мероприятий и сестринской помощи пациентам с хронической обструктивной болезнью легких. Она контролирует выполнение пациентами назначенного лечения, ведет разъяснительную работу, убеждая их проходить необходимые курсы реабилитации и лечения, организует сестринский уход за пациентами с хронической обструктивной болезнью легких. Осуществляет подготовку пациентов к предстоящим лабораторным и инструментальным методам диагностики, своевременно и качественно оформляет медицинскую документацию, проводит санитарное просвещение по профилактике обострений хронической обструктивной болезни легких.В ходе практического исследования достигнута цель исследования и решены все поставленные задачи. ЛИТЕРАТУРА 1.Аунг К.С. Обострение как прогностически неблагоприятный фактор хронической обструктивной болезни легких /Кьяв Со Аунг// Пульмонология. 2018г. 2.Вёрткин, А. Л. Хроническая обструктивная болезнь легких: руководство для практических врачей [Текст] / А. Л. Вёрткин, Л. А. Шпагина. –Москва: Э, 2018г. 3.Журнал «Лечащий врач» -выпуски 9 - 2022г. 4.Дзеранова, Н.Я. Хроническая обструктивная болезнь легких [Текст]/ Н. Я. Дзеранова, В. А. Исаков, А. В. Сизов. - Санкт-Петербург: СПбГПМУ, 2018. 5.Патофизиология:учебник в 2 томах / П.Ф.Литвицкий. – 5-е изд.-Москва: ГЭОТАР-Медиа , 2018г. 6.Современные подходы к диагностике и лечению хронической обструктивной болезни легких с позиций GOLD / Жураков Ю.Л.,Королева А.А -2018г. 7.Никитин, В. А. Лечение клинических вариантов хронической обструктивной болезни легких [Текст] / В. А. Никитин, Л. В. Васильева. Воронеж: Науч. кн., 2018. 8.Руководство по клинической иммунологии в респираторной медицине / под.ред.: В.В. Салухов,М.А.Харитонов. – Москва : ГЭОТАР – Медиа,2018г. 9.Обучение пациентов с хронической обструктивной болезнью легких в амбулаторных условиях: учебно-методическое пособие [Текст] / Г. Е. Ройтберг, Н. В. Кондратова, Ж. В. Дорош, С. А. Тарабарин. - Москва: ФГБОУ ВО РНИМУ им. Н. И. Пирогова Минздрава России, 2018. 10.Оториноларингология и пульмонология:справочное руководство для врачей амбулаторной практики / под ред.А.Б. Хадзеговой. –Москва : Бионика Медиа,2018г. 11.Курс лекций по патологической физиологии.В.И.Шебеко,Ю.Я.Родионов. Витебк:ВГМУ,2019г. 12.Хроническая обструктивная болезнь легких Редактор: Титова О.Н.,Кузубова Н.А. Издательство: ГЕОЭТАР-Медиа,2023 г. ПРИЛОЖЕНИЕ Приложение 1 Примерное меню для пациента с (ХОБЛ) диета №15. 8-00 Завтрак №1. Омлет 100г. бутерброд с маслом и сыром 100г. чай с молоком 200мл. 10-00 Завтрак №2. Банан и пол яблока 250г. 13-30 Обед гречневый суп 200мл. рыбные котлеты на пару 150г. гречка100г. компот 200мл. 18-00 Ужин Рис 150г. Котлета куриная100г. овощной салат 150г. чай 250мл. Приложение 2 Памятка для пациента по подготовке к бронхоскопии. Что такое бронхоскопия легких: -Бронхоскопия легких – это процедура, которая проводится с помощью специального инструмента – бронхоскопа. Прибор представляет собой тоненькую трубку с лампой, смотровой трубкой, фото- и видеокамерой. -Современные бронхоскопы позволяют сделать запись осмотра изнутри для дальнейшего детального изучения. Для исследования применяют жесткие и гибкие (фиброоптические) бронхоскопы. -Бронхоскопия является одним из точнейших методов диагностики – вся слизистая дыхательных путей прямо перед глазами врача. В случае обнаружения патологии специалист может сразу взять образец на биопсию. Полезная информация о бронхоскопии легких: В каких случаях назначают - Для диагностики и лечения заболеваний верхних и нижних дыхательных путей. Кто проводит процедуру -Врач-пульмонолог или эндоскопист Длительность -В среднем, 15 минут Болезненность -Проводится местная анестезия, боли нет Могут ли провести процедуру под наркозом - Да, если пациент морально не готов к процедуре Возможные недомогания после процедуры-Небольшая боль в горле, отхождение мокроты Подготовка к процедуре -До процедуры нужно сделать рентген или КТ органов грудной клетки Показания к бронхоскопии легких: Наиболее распространенными показаниями к проведению бронхоскопии являются: выявление на КТ или МРТ патологических изменений в легких; кровохарканье; подозрение на наличие инородного тела в трахее и бронхах; частые пневмонии и бронхиты; одышка непонятного происхождения; подозрение на опухоли трахеи и бронхов; немотивированный кашель длительностью более 1 месяца. Противопоказания к бронхоскопии легких : перенесенный менее 4 недель назад инфаркт или инсульт; аллергические реакции на анестезию; аневризма аорты; неконтролируемая аритмия; острый инсульт; стеноз гортани или трахеи; сердечно-сосудистая или легочно-сердечная недостаточность; . высокое давление; вторая половина срока беременности; обострение бронхиальной астмы и хронической обструктивной болезни легких (ХОБЛ); повышенный уровень сахара в крови у пациентов с сахарным диабетом; острые респираторные заболевания верхних дыхательных путей. Подготовка к бронхоскопии легких: Перед бронхоскопией легких должно быть выполнено рентгенологическое исследование или компьютерная томография органов грудной клетки. Процедура обычно назначается на утро и проводится натощак. В рамках подготовки к бронхоскопии легких за 3 часа до исследования нужно воздержаться от употребления воды и курения. Пациентам с сахарным диабетом необходимо пропустить первый утренний укол. Остальные лекарства следует принимать по обычной схеме. На время процедуры нужно снять зубные протезы и украшения на губах и во рту. Стандартная бронхоскопия проводится под местной анестезией, этого достаточно. Без необходимости подвергать пациента общему наркозу не нужно. Ригидная бронхоскопия всегда проводится под общим наркозом. Как проходит бронхоскопия легких: Во время процедуры пациент находится в положении сидя или лежа. Выполняется местная анестезия носовой полости и ротоглотки, после чего пациенту через рот (реже через нос) аккуратно вводят бронхоскоп. Диаметр прибора существенно меньше просвета трахеи и бронхов, поэтому затруднений дыхания быть не должно. После осмотра врачом глотки, гортани, трахеи и бронхов бронхоскоп извлекается. Проходит бронскопия легких обычно за 15 ми Приложение 3 Памятка для пациента с ХОБЛ,как пользоваться небулайзером в домашних условиях. Во время ингаляции пациент должен находиться в положении сидя, не разговаривать и держать камеру небулайзера вертикально. Перед ингаляцией необходимо проверить срок годности препарата. Аптечная упаковка с лекарственным веществом должна храниться в холодильнике в тщательно закрытой упаковке. Препарат используют в течение 2 недели после того, как упаковка была открыта. Использовать в качестве растворителя стерильный физиологический раствор (не использовать в домашних условиях кипяченую воду), для заправки ингаляционного раствора - стерильные иглы и шприцы. Рекомендуется использовать объем наполнения небулайзера 4 мл; первоначально в камеру небулайзера заливается физиологический раствор, а затем добавляется необходимая доза препарата. При лечении глубоких отделов дыхательных путей во время ингаляции стараться дышать глубоко, медленно, через рот (особенно важно при использовании маски), стараться задерживать дыхание на 1-2 секунды перед каждым выдохом (это часто не осуществимо у тяжелых больных, им рекомендуют дышать спокойно). При заболеваниях глотки, гортани, трахей интенсивно вдыхать аэрозоль через рот, после глубокого вдоха ртом следует задержать дыхание на 2 секунды, затем сделать полный выдох через нос. Продолжать ингаляцию, пока в камере остается жидкость (обычно около 5-10 мин), в конце ингаляции После ингаляции стероидных препаратов и антибиотиков необходимо тщательно полоскать рот. Рекомендуется прополоскать рот и глотку кипяченой водой комнатной температуры. Ингаляция проводятся не ранее чем 1-1,5 часа после приема пищи и физической нагрузки. До и после ингаляций в течении 1 часа запрещается курение. После ингаляции промывать небулайзер чистой, по возможности, стерильной водой, высушивать, используя салфетки. После каждого применения небулайзер нужно отсоединить от компрессора и разобрать. Остатки лекарства удалить. Все части, которые были в контакте с пациентом или лекарственным препаратом промывать чистой горячей водой. Дезинфекцию проводят в домашних условиях 2 раза в неделю с помощью кипячения, в условиях стационара - в соответствии с гигиеническими требованиями. Перед применением все части небулайзера должны быть сухими. Для этого их следует протереть после мытья мягкой салфеткой, не оставляющей волокон. Частое промывание небулайзера необходимо для предотвращения кристаллизации препаратов и бактериального загрязнения. Приложение4 Памятка лечебной физкультуры(дыхательной) для пациентов с ХОБЛ: Зачем нужна гимнастика при ХОБЛ: 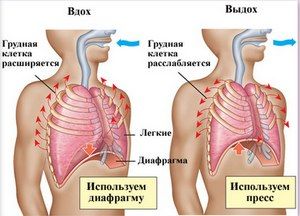 Выполнение комплекса дыхательных упражнений ставит перед собой следующие цели и задачи: Ликвидацию проявлений дыхательной недостаточности; улучшение лёгочной вентиляции; устранение застойной недостаточности кровообращения; профилактику скопления плеврального выпота в лёгких при ХОБЛ; нормализацию общего состояния организма; уменьшение одышки; укрепление дыхательной мускулатуры. Комплекс дыхательной упражнений: 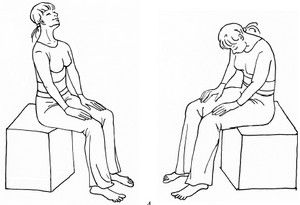 Ниже приведён перечень из пяти упражнений: Первое из них следует выполнять из положения сидя на стуле, прижавшись к его спинке. Сделать короткий вдох носом, после чего резко выдохнуть через сильно сжатые губы. По времени выдох должен быть более продолжительным. Исходное положение то же. Производят поочерёдное поднимание то одной, то другой прямой руки с медленным опусканием. При подъёме – вдох, при опускании – выдох. Как и в предыдущем случае, кратность выполнения каждого движения составляет 4–6 раз. Сесть на кончик стула, руки положить на колени. Произвести одновременное сгибание и разгибание в голеностопных и лучезапястных суставах. Сделать по 10–12 повторений. Сидя на стуле свободно вдохнуть, затем плавно выдохнуть с задержкой дыхания на пару секунд, ориентируясь на своё самочувствие. Затем цикл повторяется. При малейшем дискомфорте занятие прекратить. Общая продолжительность упражнения – до одной минуты. Расположиться на краю стула, ладони поместить на груди и имитировать откашливание в виде коротких серий из 2–3 дыхательных толчков. В ходе выполнения упражнения необходимо контролировать количество отделяемой мокроты, при этом попеременно фиксировать руки на верхних, средних и нижних частях грудной клетки. |
