Шпаргалки по гинекологии. Экзамен гинекология. Ответы на вопросы. Поставьте предварительный диагноз
 Скачать 0.53 Mb. Скачать 0.53 Mb.
|
|
Ответы на вопросы. Поставьте предварительный диагноз. Выполните на тренажёре наружную пельвиометрию. ( то же, что и в 19) Выполните на тренажёре взятие мазка на микроскопическое исследование отделяемого влагалища (флору влагалища). ОТВЕТ: Установить контакт с пациенткой: поздороваться, представиться, обозначить свою роль Сказать Попросить пациентку представиться Сказать Сверить ФИО пациентки с медицинской документацией Сказать Сообщить пациентке о назначении манипуляции Сказать Объяснить ход и цель манипуляции Сказать Убедиться в наличии у пациентки добровольного информированного согласия на предстоящую манипуляцию Сказать Подготовка к проведению обследования Накрыть кресло одноразовой салфеткой Сказать Предложить или помочь пациентке занять положение на гинекологическом Выполнить /Сказать Обработать руки гигиеническим способом (кожным антисептиком) Выполнить Надеть стерильные перчатки Выполнить /Сказать Выполнение обследования Раздвинуть пальцами левой руки половые губы Выполнить /Сказать Правой рукой взять влагалищное створчатое зеркало, ввести его во влагалище в сомкнутом виде и раскрыть, обнажив шейку матки Выполнить /Сказать Перехватить зеркало левой рукой Выполнить /Сказать Пальцами правой руки взять шпатель Эйра (или ложечку Фолькмана)Выполнить /Сказать Взять мазок на флору из заднего свода влагалища Выполнить /Сказать Полученный материал нанести на предметное стекло и поместить в специальный контейнер, находящийся на столе Выполнить /Сказать Правой рукой извлечь зеркало из влагалища в сомкнутом виде Выполнить /Сказать Сообщить пациентке об окочании манипуляции Сказать Уточнить у пациентки её самочувствие Сказать Помочь пациентке подняться с кресла Сказать /выполнить Завершение обследования Вскрыть упаковку с салфеткой с антисептиком Выполнить Извлечь из упаковки салфетку с антисептиком Выполнить Поместить упаковку салфетки с антисептиком в ѐмкость-контейнер для медицинских отходов класса А»Выполнить Обработать (протереть) гинекологическое кресло антисептическим (дезинфицирующим) средствомВыполнить Поместить салфетку с антисептиком в ѐмкость-контейнер для медицинских отходов класса «Б»Выполнить Поместить одноразовую салфетку пациентки ѐмкость-контейнер для медицинских отходов класса «Б»Сказать Снять перчатки и поместить в ѐмкость-контейнер для медицинских отходов класса «Б»Выполнить Обработать руки гигиеническим способом (кожным антисептиком)Выполнить /Сказать Оформить направление в клиническую лабораторию Выполнить /Сказать Выполните измерение ромба Михаэлиса. Крестцовый ромб представляет собой площадку на задней поверхности крестца: верхний угол ромба составляет углубление между остистым отростком V поясничного позвонка и началом среднего крестцового гребня; боковые углы соответствуют задневерхним остяк подвздошных костей, нижний — верхушке крест ца. При исследовании большого таза производя пальпацию остей и гребней подвздошных костей симфиза и вертелов бедренных костей. Проведите на тренажёре бимануальное исследование гинекологической больной. М |
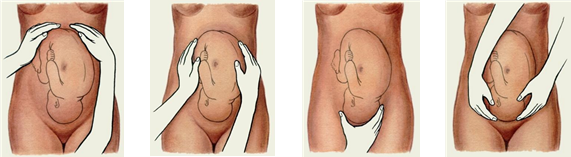
| Рис.4.1 прием | Рис.5. 2прием | Рис.6. 3 прием | Рис.7; 4прием |
Алгоритм действий (см. рис. 4-7):
1. Вымыть руки, осушить индивидуальным полотенцем.
2. Беременную уложить на кушетку на спину, ее ноги должны быть согнуты в тазобедренных и коленных суставах. Встать справа, лицом к беременной.
3. Первый прием наружного акушерского исследования: ладони обеих рук располагаются на дне матки, пальцы рук сближаются. Осторожным надавливанием вниз определяют уровень стояния дна матки, по которому судят о сроке беременности и части плода, находящегося в дне матки.
4. Второй прием наружного акушерского исследования: обе руки со дна матки перемещают книзу, располагаясь на ее боковых поверхностях. Пальпация частей плода проводится постепенно правой и левой рукой, что дает возможность определить, в какую сторону обращена спинка плода и его мелкие части (ручки, ножки). Спинка плода определяется на ощупь как широкая, гладкая, плотная поверхность. Мелкие части плода определяются с противоположной стороны в виде подвижных небольших бугорков. Этим приемом определяют положение плода (продольное, поперечное, косое), позицию(I или II), вид позиции (передний или задний).
5. Третий прием акушерского исследования (выполняется одной рукой): правую руку кладут выше лонного сочленения так, чтобы большой палец находился на одной стороне, а четыре остальных на другой стороне нижнего сегмента матки. Медленным и осторожным движением пальцы погружают вглубь, охватывая часть плода, расположенную над лоном. Головка плода ощущается как крупная, круглая, плотная часть, а ягодицы – как крупная, но мягкая его часть. Этим приемом определяется предлежащая часть и уровень стояния предлежащей части.
6. Четвертый прием наружного акушерского исследования (выполняется двумя руками): встать спиной к лицу женщины, ладони обеих рук располагаются на нижнем сигменте матки справа и слева, при этом концы пальцев достигают симфиза. Вытянутыми пальцами осторожно скользят вглубь, по направлению к полости малого таза, уточняя характер предлежания плода и степень вхождения в малый таз. Если руки сходятся, то головка находится над входом в малый таз. Если руки расходятся, то головка опустилась в одну из плоскостей малого таза.
7. Клеенка обрабатывается двукратным протиранием дезсредства.
8. Вымойте руки с мылом, осушите полотенцем.
Примечание:
1. Положение плода – это отношение продольной оси плода к продольной оси матки. В норме положение продольное. Патологическим считается косое и поперечное положение плода.
2. Позиция плода – это отношение спинки плода к левой или правой стенкам матки. Различают I позицию – спинка обращена влево и II позицию – спинка обращена в право.
3. Вид позиции – отношение спинки плода к передней или задней стенкам матки. Различают передний вид – спинка плода обращена кпереди; задний вид – спинка плода обращена кзади.
4. Предлежащая часть – отношение крупной части плода ко входу в малый таз. В норме должна предлежать головка плода (головное предлежание).
9. Выполните на фантоме определение признака Вастена.
«Определение признака Вастена»
Условие практического задания: определите признак Вастена у роженицы.
Акушерка подготовлена к выполнению практического задания: надета шапочка, маска, обработаны руки, надеты одноразовые перчатки.
Роженица подготовлена к определению признака Вастена: лежит на кровати, мочевой пузырь опорожнён.
Установить контакт с пациенткой (поздороваться, представиться, обозначить свою роль). Сказать
Идентифицировать пациентку (попросить пациентку представиться). Сказать
Объяснить цель и ход процедуры.
Получить у пациентки добровольное информированное согласие на предстоящую процедуру. Сказать
Признак Вастена определяется после отхождения околоплодных вод и фиксации головки плода во входе в таз. Сказать
Расположить кисть правой руки с выпрямленными пальцами на лобке роженицы. Выполнить
Скользящими движениями двигать кисть кверху на предлежащую часть плода (головку). Выполнить
Оценить признак Вастена отрицательный: передняя часть головки плода находится ниже симфиза. Выполнить/Сказать
Признак Вастена вровень: передняя часть головки находится на одном уровне с симфизом. Выполнить/Сказать
Признак Вастена положительный - передняя часть головки плода находится выше симфиза. Выполнить/Сказать
Снять перчатки и поместить их в емкость для дезинфекции медицинских отходов класса Б. Вымыть руки с использованием жидкого мыла, осушить и обработать кожным антисептиком. Выполнить/Сказать
Оснащение рабочего места для выполнения практического задания
Рабочее место аккредитумого для выполнения практического задания «Оказание медицинской помощи в неотложной форме при патологическом течении родов» с условием «Определение признака Вастена» должно имитировать рабочее помещение и включать следующее оборудование (оснащение):
Фантом акушерский – 1 шт.
Кровать/кушетка – 1 шт.
Простыня – 1 шт.
Одноразовая пелёнка - 1 шт.
Емкость для дезинфицирующего раствора – 1 шт.
Емкость для медицинских отходов класса «Б» – 1 шт.
Пакет для утилизации медицинских отходов класса «Б», желтого цвета – 1 шт.
Емкость для медицинских отходов класса «А» – 1 шт.
Пакет для утилизации медицинских отходов класса «А» белого цвета - 1 шт. и.
Шапочка – 1 шт.
Маска – 1 шт.
Перчатки медицинские стерильные – 1 пара.
Перчатки медицинские нестерильные – 1 пара.
Кожный антисептик для обработки рук.
Жидкое мыло для обработки рук.
Одноразовые бумажные полотенца.
Стол для размещения вышеуказанного оснащения – 1 шт.
Обязательной процедурой в рамках подготовки вспомогательным персоналом рабочего места к приему практического навыка у следующего аккредитуемого является:
-проверка наличия на рабочем месте необходимого оснащения и медицинской документации и их обновление.
Для практических действий, в результате выполнения которых аккредитуемому необходимо прокомментировать их (сказать), члену рабочей группы необходимо заполнить к чек - листу следующую таблицу.
Установить контакт с пациентом (поздороваться, представиться, обозначить свою роль) «Здравствуйте! «Меня зовут _______________ (ФИО)»«Я акушерка родильного отделения»
Идентифицировать пациента «Представьтесь, пожалуйста»
Объяснить цель и ход процедуры.
Получить у пациента добровольное информированное согласие на предстоящую процедуру «Вам предстоит процедура определения соответствия размеров головки плода размерам Вашего таза»«У Вас нет возражений на выполнение данной процедуры?»проговорить «возражений пациента на выполнение процедуры нет»
Назвать условия для определения признака Вастена Признак Вастена определяется после отхождения околоплодных вод и фиксации головки плода во входе в таз.
Оценить отрицательный признак Вастена «Передняя часть головки плода находится ниже симфиза - роды заканчиваются самопроизвольно через естественные родовые пути»
Оценить признак Вастена - вровень
«Передняя часть головки находится на одном уровне с симфизом.
Возможные варианты исхода родов:
- роды заканчиваются самопроизвольно (недоношенный плод, хорошая родовая деятельность и конфигурация головки плода);
- роды заканчивают оперативным путём (слабость родовой деятельности, крупная головка и неправильные её вставления)»
Оценить положительный признак Вастена Передняя часть головки плода находится выше симфиза - роды самостоятельно закончиться не могут, так как имеется несоответствие между тазом матери и головкой плода»
Вымыть руки с использованием жидкого мыла, осушить и обработать кожным антисептиком. «Мою руки под проточной водой с использованием жидкого мыла. Сушу руки одноразовыми бумажными полотенцами, после чего обрабатываю кожным антисептиком»
10. Окажите на манекене акушерское пособие в родах.
Проверяемый практический навык: оказание акушерского пособия в родах
Условие практического задания: провести оказание акушерского пособия в родах при переднем виде затылочного вставления. Головка плода располагается на тазовом дне, врезывается.
Выполнение практического задания завершается рождением ребёнка и выкладыванием его на живот матери
1.Установить контакт с роженицей (поздороваться, представиться, обозначить свою роль) Сказать
2.Идентифицировать роженицу (попросить представиться) Сказать
3.Сверить ФИО пациентки с историей родов Сказать
4.Назвать предстоящую процедуру, объяснить еѐ цель Сказать
5.Получить у роженицы добровольное информированное согласие на предстоящую процедуру Сказать
Подготовка к проведению процедуры
6.Подготовить родовую кровать Сказать
7.Подготовить роженицу Сказать
8.Надеть шапочку медицинскую одноразовую, маску для лица 4-х слойную медицинскую одноразовую нестерильную, очки защитные медицинские Выполнить
9.Предложить или помочь пациентке занять удобное положение - лежа на спине, на родовой кровати (руками держаться за специальные держатели, ноги расположить на упорах) Сказать
10.Обработать наружные половые органы роженицы раствором антисептика Сказать
11.Обработать руки хирургическим способом Сказать
12.Надеть фартук стерильный одноразовый Выполнить
13.Надеть халат медицинский одноразовый стерильный Выполнить
14.Надеть перчатки медицинские стерильные Выполнить
Выполнение процедуры
15.Встать у ножного края кровати справа Выполнить
16.Расположить при прорезывании головки плода ладонь левой руки на лобковом сочленении, так чтобы 4 пальца легкими движениями вниз и кзади осторожно сдерживали стремительное продвижение головки плода Выполнить
17.Расположить правую руку через стерильную пеленку на промежности для её защиты Выполнить
18.Сдерживать при потугах левой рукой преждевременное разгибание головки плода, направляя ее вниз Выполнить
19.Совершать в перерывах между потугами «заём тканей», смещая ткани вульварного кольца к промежности Выполнить
20.Рекомендовать женщине при рождении теменных бугров не тужиться, и ритмично дышать ртом Сказать
21.Освободить теменные бугры головки плода от тканей вульварного кольца, защищая правой рукой ткани промежности Выполнить
22.Взять левой рукой головку плода в области височных костей, способствуя разгибанию головки, а правой рукой осторожно снимать ткани промежности с рождающегося личика плода Выполнить
23.Расположить ладони после рождения головки плода в щёчновисочной области и бережно способствовать головке завершить наружный поворот Выполнить
24.Осторожно направить головку плода кзади, способствуя прорезыванию переднего плечика до границы верхней и средней третей Выполнить
25.Направить левой рукой головку плода кпереди, способствуя рождению заднего плечика Выполнить
26.Низвести правой рукой через пелёнку ткани промежности с рождающегося заднего плечика Выполнить
27.Ввести указательные пальцы рук со стороны спинки плода в подмышечные впадины после рождения плечевого пояса и приподнять туловище плода кпереди (вверх, на живот матери) Выполнить
28.Выложить новорожденного на живот матери, обсушить и укрыть тёплой стерильной пеленкой Выполнить
Завершение процедуры
29.Снять перчатки Выполнить
30.Поместить перчатки в ёмкость-контейнер для дезинфицирующего раствора Выполнить
31.Снять халат Выполнить
32.Поместить халат в ёмкость-контейнер с педалью для медицинских отходов класса «Б» Выполнить
33.Снять фартук Выполнить
34.Поместить фартук в ёмкость-контейнер с педалью для медицинских отходов класса «Б» Выполнить
35.Вымыть руки с использованием жидкого мыла, осушить и обработать кожным антисептиком для обработки рук Сказать
Примерные комментарии аккредитуемого по практическим действиям в рамках диалога с пациентом при выполнении практического навыка: оказание акушерского пособия в родах
Установить контакт с роженицей (поздороваться, представиться, обозначить свою роль) «Здравствуйте!»
«Меня зовут _______________ (ФИО)» «Я Ваша акушерка и буду принимать у Вас роды»
Идентифицировать роженицу (попросить представиться) «Представьтесь, пожалуйста. Как я могу к Вам обращаться?»
Сверить ФИО пациентки с историей родов «Пациентка идентифицирована»
Назвать предстоящую процедуру, объяснить еѐ цель «Я буду проводить Вам акушерское пособие. Цель пособия – помощь в родах, профилактика родового травматизма»
Получить у роженицы добровольное информированное согласие на предстоящую процедуру «У Вас нет возражений против моего участия в ведении Ваших родов»
Ответ: «Возражений роженицы на прием родов нет»
Подготовить родовую кровать «Родовая кровать предварительно обработана дезинфицирующим раствором, покрыта стерильной простынёй, пеленкой одноразовой медицинской стерильной»
Подготовить роженицу «На роженицу надеты стерильная рубашка, одноразовая шапочка, бахилы»
Предложить или помочь пациентке занять удобное положение - лежа на спине, на родовой кровати (руками держаться за специальные держатели, ноги расположить на упорах) «Держитесь, пожалуйста, руками за
специальные держатели, а ноги расположите на упорах»
Обработать наружные половые органы роженицы раствором антисептика «Наружные половые органы роженицы обработаны раствором антисептика»
Обработать руки хирургическим способом «Руки обработаны хирургическим способом»
Рекомендовать женщине при рождении теменных бугров не тужиться и ритмично дышать ртом «Пожалуйста, не тужьтесь. Дышите через открытый рот ритмично»
Вымыть руки с использованием жидкого мыла, осушить и обработать кожным антисептиком для обработки рук «Мою руки под проточной водой с использованием жидкого мыла. Сушу руки одноразовыми бумажными полотенцами, после чего обрабатываю кожным антисептиком»
Перечень оснащения и оборудования для практического навыка: оказание акушерского пособия в родах, в соответствие с условием практического задания
1. Родовая кровать
2. Акушерский тренажер для оказания акушерского пособия
3. Кукла плода
4. Акушерский комплект для приема родов (большая влагонепроницаемая трёхслойная простыня 140 х 80см – 1 шт., малая влагонепроницаемая трёхслойная простыня 80 × 70 см – 1 шт., впитывающая пеленка 60 × 60 см – 1 шт., бумажные салфетки 20 × 20 см – 3 шт., рубашка для роженицы – 1 шт., высокие бахилы – 1 пара, гофрированная шапочка – 1 шт.)
5. Пеленка одноразовая медицинская стерильная (из расчета 1 шт. на одну попытку аккредитуемого)
6. Халат медицинский одноразовый стерильный (из расчета 1 шт. на одну попытку аккредитуемого)
7. Шапочка медицинская одноразовая (из расчета 1 шт. на одну попытку аккредитуемого) 8. Маска для лица 4-х слойная медицинская одноразовая нестерильная (из расчета 1 шт.
на одну попытку аккредитуемого)
9. Перчатки медицинские стерильные (из расчета 1 пара на одну попытку аккредитуемого)
10. Фартук стерильный одноразовый (из расчета 1 шт. на одну попытку аккредитуемого)
11. Очки защитные медицинские
12. Ёмкость-контейнер для дезинфицирующего раствора
13. Манипуляционный стол
14. Формы медицинской документации: история родов, форма 096у
15. Шариковая ручка с синими чернилами для заполнения аккредитуемым медицинской документации
11. Выполните на тренажёре взятие мазка на онкоцитологию.
Взятие мазка на онкоцитологическое исследование (Пап-тест)
Показания:фоновые, предраковые и раковые заболевания шейки матки. Оснащение:гинекологическое кресло, пеленка, влагалищное зеркало и подъемник, корнцанг, шпатель Эйра, эндоцервикальная щетка, ватные шарики, емкость для дезинфекции инструментов, дезраствор, мыло, перчатки, стекла, бланк направления, ручка.
Алгоритм действий:
1. Объясните пациентке ход манипуляции.
2. Женщину укладывают на гинекологическое кресло. Пап-тест проводится во время гинекологического осмотра (мазки берутся до бимануального исследования и кольпоскопии).
3. Во влагалище вводится влагалищное зеркало и подъемник, обнажая шейку матки.
4. Ватным шариком на корнцанге осторожно удаляются выделения с шейки.
5. Шпатель помещается в область наружного зева (выбирается и используется сторона шпателя максимально соответствующая анатомическим особенностям шейки матки). Шпатель прижимается к поверхности шейки и поворачивается на 360 0 вокруг наружного зева.
6. Материал наносится на предметное стекло легким линейным движением вдоль стекла, с использованием обеих поверхностей шпателя, тщательно контролируя распределение мазка и умеренную степень его толщины.
7. Затем в цервикальный канал вводится эндоцервикальная щеточка и проворачивается на 1800 , собирая материал со всех стенок.
8. Материал наносится на предметное стекло, прокатывая щетку вдоль него.
9. Предметные стекла подсушиваются на воздухе. Стекло обязательно маркируется с указанием не только фамилии/ кода, но и места забора клеточного материала (шейка матки, цервикальный канал). Маркировка на предметном стекле и в направлении на цитологическое исследование должны соответствовать друг другу.
10. Инструменты замачиваются в дезрастворе.
Примечание:
- цитологический мазок лучше проводить в первые дни после окончания менструации;
- за 2 дня до проведения ПАП-теста не рекомендуется пользоваться какимилибо медикаментами для влагалищного использования, спермицидными контрацептивными средствами, вагинальными смазывающими,
увлажняющими средствами;
- не рекомендуется проведение Пап-теста при наличии таких симптомов как зуд и выделения из влагалища, которые могут свидетельствовать о возможной инфекции. В этом случае лучше обратиться к врачу для выяснения причины данных симптомов.
12. Назовите и продемонстрируйте на фантоме признаки отделения плаценты.
1. Признак Шредера. Матка уплощается, становится более узкой, дно ее поднимается выше пупка, нередко отклоняется вправо (рис 107).
2. Признак Альфельда. Отделившаяся плацента опускается в нижний сегмент матки или влагалище. В связи с этим зажим Кохера, наложенный на пуповину при ее перевязке (фото 61), опускается на 8-10 см и более (фото 62).
3. Признак Довженко. Роженице предлагают глубоко дышать. Если при вдохе пуповина не втягивается во влагалище, то плацента отделилась от стенки матки; если пуповина втягивается во влагалище, то плацента не отделилась .
4. Признак Клейна. Роженице предлагают потужиться. Если плацента отделилась от стенки матки, после прекращения потуги пуповина остается на месте. Если плацента не отделилась, то пуповина втягивается во влагалище.
5. Признак Кюстнера-Чукалова. Встать слева сбоку от роженицы. Ребром ладони правой руки надавить на матку через переднюю брюшную стенку над лонным сочленением. Если при надавливании пуповина не втягивается в родовые пути - значит, плацента отделилась; если втягивается - значит, не отделилась (рис. 108).
6. Признак Микулича-Радецкого. Отделившаяся плацента опускается во влагалище, появляется (не всегда) позыв на потугу.
7. Признак Штрассмана. При не отделившейся плаценте покалачивание по дну матки передается наполненной кровью пупочной вене. Эту волну можно ощутить пальцами руки, расположенными на пуповине выше места зажима. Если плацента отделилась от стенки матки, этот симптом отсутствует.
8. Признак Гогенбихлера. При не отделившейся плаценте во время сокращения матки свисающая из половой щели пуповина может вращаться вокруг своей оси вследствие переполнения пупочной вены кровью.
ПРИМЕЧАНИЕ: об отделении плаценты судят не по одному признаку, а по сочетанию 2-3-х признаков. Наиболее достоверными считаются признаки Шредера, Альфельда, Кюстнера-Чукалова.
13. Проведите на тренажёре влагалищное исследование в родах.
Ответ:
Установить контакт, приветствовать пациентку;
Идентифицировать, сверить ФИО
Объяснить ход и цель процедуры
Обработать руки
Надеть перчатки стерильные
Развести большие и малые половые губы большим и указательным пальцами левой руки
Ввести во влагалище III палец правой руки и отвести заднюю стенку влагалища книзу, по III пальцу ввести II палец правой руки, большой палец отведен кверху, IV и V прижаты к ладони, а тыльная сторона упирается в промежность
Расположить пальцы, введенные во влагалище, в переднем своде, шейку матки отвести кзади
Расположить левую руку на передней брюшной стенке, надавливая по направлению к полости малого таза, навстречу пальцам правой руки
Найти тело матки, сближая пальцы обеих рук, определить и оценить её положение, величину, форму, консистенцию, подвижность, болезненность
Пропальпировать и оценить придатки матки – пальцы правой руки переместить в левый, а затем в правый боковой свод, а левую руку - на соответствующую пахово-подвздошную область
Извлечь из влагалища пальцы правой руки
Снять перчатки
Поместить перчатки в ёмкость-контейнер для дезинфицирующего раствора
Надеть перчатки медицинские нестерильные
Помочь женщине встать с кресла
Убрать пеленку с гинекологического кресла и поместить её в ёмкость-контейнер с педалью для медицинских отходов класса «Б»
Обработать гинекологическое кресло дезинфицирующим раствором
Снять перчатки
Перчатки поместить в ёмкость-контейнер с педалью для медицинских отходов класса «Б»
Вымыть руки с использованием жидкого мыла, осушить и обработать кожным антисептиком
14. Проведите на тренажёре способ Абуладзе.
Ответ:
Способ Абуладзе: брюшная стенка захватывается по средней линии в складку обеими руками и приподнимается, после чего роженица должна потужиться (рис. 29). При этом послед легко рождается. Этот простой по осуществлению прием почти всегда эффективен.
15. Проведите на фантоме пальпацию плода.
Ответ:
1. Вымыть руки, осушить индивидуальным полотенцем.
2. Беременную уложить на кушетку на спину, ее ноги должны быть согнуты в тазобедренных и коленных суставах. Встать справа, лицом к беременной.
3. Первый прием наружного акушерского исследования: ладони обеих рук располагаются на дне матки, пальцы рук сближаются. Осторожным надавливанием вниз определяют уровень стояния дна матки, по которому судят о сроке беременности и части плода, находящегося в дне матки.
4. Второй прием наружного акушерского исследования: обе руки со дна матки перемещают книзу, располагаясь на ее боковых поверхностях. Пальпация частей плода проводится постепенно правой и левой рукой, что дает возможность определить, в какую сторону обращена спинка плода и его мелкие части (ручки, ножки). Спинка плода определяется на ощупь как широкая, гладкая, плотная поверхность. Мелкие части плода определяются с противоположной стороны в виде подвижных небольших бугорков. Этим приемом определяют положение плода (продольное, поперечное, косое), позицию(I или II), вид позиции (передний или задний).
5. Третий прием акушерского исследования (выполняется одной рукой): правую руку кладут выше лонного сочленения так, чтобы большой палец находился на одной стороне, а четыре остальных на другой стороне нижнего сегмента матки. Медленным и осторожным движением пальцы погружают вглубь, охватывая часть плода, расположенную над лоном. Головка плода ощущается как крупная, круглая, плотная часть, а ягодицы – как крупная, но мягкая его часть. Этим приемом определяется предлежащая часть и уровень стояния предлежащей части.
6. Четвертый прием наружного акушерского исследования (выполняется двумя руками): встать спиной к лицу женщины, ладони обеих рук располагаются на нижнем сигменте матки справа и слева, при этом концы пальцев достигают симфиза. Вытянутыми пальцами осторожно скользят вглубь, по направлению к полости малого таза, уточняя характер предлежания плода и степень вхождения в малый таз. Если руки сходятся, то головка находится над входом в малый таз. Если руки расходятся, то головка опустилась в одну из плоскостей малого таза.
7. Клеенка обрабатывается двукратным протиранием дезсредства.
8. Вымойте руки с мылом, высушите полотенцем.
16. Проведите на фантоме осмотр шейки матки
Ответ Показания: оценка состояния шейки матки и стенок влагалища. Оснащение: гинекологическое кресло, зеркало Куско, клеенка, перчатки, мыло полотенце.
Алгоритм действий:
Постелить подкладную клеенку.
Уложить женщину на кресло.
Вымыть руки, осушить, надеть перчатки.
Левой рукой раздвинуть малые половые губы; правой рукой ввести створчатое зеркало (см. приложение) сомкнутым в прямом размере до середины влагалища.
Зеркало повернуть в поперечный размер и продвинуть до сводов; раскрыть створки и осмотреть шейку матки.
Извлекая зеркало осмотреть стенки влагалища.
Зеркало положить в емкость с дезинфицирующим раствором. С его помощью врач расширяет стенки влагалища и проводит детальную оценку состояния слизистой влагалища, шейки матки и самой матки. При этом он обращает внимание на цвет и структуру слизистой оболочки, характер и количество выделений, наличие кровянистого отделяемого, эрозий, полипов, сосудистых патологий, анатомических изменений органов.
17. Проведите на фантоме измерение ОЖ и ВСДМ.
ОТВЕТ: Измерение окружности живота сантиметровой лентой.
Измерение живота. Определяют сантиметровой лентой наибольшую его окружность на уровне пупка (в конце беременности она обычно равна 90—100 см) (рис. 4.8). Окружность живота больше 100 см обычно наблюдается при многоводии, многоплодии, крупном плоде, поперечном положении плода и ожирении.
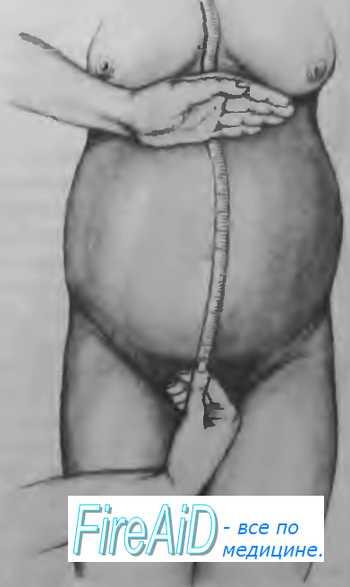
Измерение высоты стояния дна матки над лонным сочленением сантиметровой лентой.
Затем измеряют высоту стояния дна матки над лонным сочленением (рис. 4.9). В последние 2—3 нед беременности эта высота равна 36—37 см, а к началу родов, когда дно матки опускается, — 34—35 см.
Высоту стояния дна матки над лонным сочленением можно определить и тазомером, с помощью которого может быть также определен и размер головки плода.
18. Проведите на фантоме измерение наружной конъюгаты.
Женщину укладывают на бок, нижележащую ногу сгибают в тазобедренном и коленном суставах вышележащую вытягивают. Пуговку одной ветви тазомера устанавливают на середине верхненаружного края симфиза, другой конец прижимают к надкрестцовой ямке, которая находится между остистым отростком V поясничного позвонка и началом среднего крестцового гребня (надкрестцовая ямка совпадает с верхним углом крестцового ромба).
Верхненаружный край симфиза определяется легко; для уточнения расположения надкрестцовой ямки скользят пальцами по остистым отросткам поясничных позвонков по направлению к крестцу; ямка легко определяется осязанием под выступом остистого отростка последнего поясничного позвонка. Наружная конъюгата в норме равна 20—21 см
19. Проведите на фантоме пельвиометрию.
Подготовка к процедуре:
Наружная пельвиометрия проводится без перчаток. Перед исследованием получить у пациентки информированное согласие; кушетку застелить индивидуальной клеенкой и стерильной пеленкой
Предложить женщине лечь на кушетку на спину, ноги выпрямить, обнажить живот и верхнюю треть бедер.
Встать от нее справа.
II. Выполнение процедуры:
Взять тазомер в руки так, чтобы пуговки тазомера были между указательными и большими пальцами.
Пропальпировать указательными пальцами передне-верхние ости гребней подвздошных костей, прижать к ним пуговки тазомера.
Определить по шкале тазомера расстояние между передне-верхними остями гребней подвздошных костей (distantia spinarum -25-26 см).
Передвинуть пуговки тазомера до наиболее удаленных точек гребней подвздошных костей.
Определить по шкале тазомера расстояние между наиболее удаленными точками гребней подвздошных костей (distantia cristarum - 28-29 см).
Отыскать указательными пальцами большие вертелы бедренных костей.
Прижать к большим вертелам пуговки тазомера.
Определить по шкале тазомера расстояние между большими вертелами бедренных костей (distantia trochanterica - 30-31 см).
Предложить женщине лечь на левый бок, нижнюю ногу согнуть в коленном и тазобедренном суставах, верхнюю ногу выпрямить.
Поставить одну пуговку тазомера на середину верхнего края лонного сочленения, а вторую - на верхний угол ромба Михаэлиса.
Определить расстояние по шкале тазомера от середины верхнего края симфиза до верхнего угла ромба Михаэлиса (с. externa - 20-21 см). По с. externa можно определить величину акушерской конъюгаты по формуле с. vera =с. externa - 9 см. В норме с. vera - 11 см.
III. Окончание процедуры:
Полученные данные записать в соответствующую документацию.
Предложить беременной встать, кушетку обработать ветошью с дезинфицирующим средством в перчатках.
+
Cнять перчатки и поместить их в дезинфицирующий р-р (по инструкции)
Вымыть и осушить руки (с использованием мыла или антисептика).
Продезинфицированные перчатки утилизировать в желтый мешок (класс Б)
20. Проведите на фантоме влагалищное исследование беременной женщины.
ОТВЕТ:
Установить контакт с пациенткой (поздороваться, представиться, обозначить свою роль)
Идентифицировать пациентку (попросить пациентку представиться)
Сверить ФИО пациентки с индивидуальной картой беременной и родильницы
Назвать предстоящую процедуру, объяснить её цель
Получить у пациентки добровольное информированное согласие на предстоящую процедуру
Подготовка.
Подготовить пациентку. Обработать руки хирургическим способом. Надеть перчатки медицинские стерильные.
Выполнение процедуры.
Развести большие и малые половые губы большим и указательным пальцами левой руки
Ввести во влагалище III палец правой руки и отвести заднюю стенку влагалища книзу, по III пальцу ввести II палец правой руки, большой палец отведен кверху, IV и V прижаты к ладони, а тыльная сторона упирается в промежность
Расположить пальцы, введенные во влагалище, в переднем своде, шейку матки отвести кзади
Расположить левую руку на передней брюшной стенке, надавливая по направлению к полости малого таза, навстречу пальцам правой руки.
Найти тело матки, сближая пальцы обеих рук, определить и оценить её положение, величину, форму, консистенцию, подвижность, болезненность
Пропальпировать и оценить придатки матки – пальцы правой руки переместить в левый, а затем в правый боковой свод, а левую руку - на соответствующую пахово-подвздошную область
Извлечь из влагалища пальцы правой руки
Снять перчатки
Поместить перчатки в ёмкость-контейнер для дезинфицирующего раствора
Надеть перчатки медицинские нестерильные
Помочь женщине встать с кресла
Убрать пеленку с гинекологического кресла и поместить её в ёмкость-контейнер с педалью для медицинских отходов класса «Б»
Обработать гинекологическое кресло дезинфицирующим раствором
Снять перчатки
Поместить перчатки в ёмкость-контейнер с педалью для медицинских отходов класса «Б»
Вымыть руки с использованием жидкого мыла, осушить и обработать кожным антисептиком
21. Приготовьте инструменты для проведения пункции брюшной полости через задний свод влагалища.
Далее стенка влагалища и вульва подлежат антисептической обработке спиртом и йодом. Влагалище расширяют зеркалами, смещают шейку и вводят иглу в задний свод влагалища. Шприцем набирают содержимое Дугласова пространства, оценивают состав и запах, отправляют в лабораторию.
Необходимый инструментарий:
Двустворчатое зеркало Куско
Игла для пункции заднего свода - диаметр 1,2 мм
Шприц для забора отделяемого из брюшной полости
Стерильные перчатки
Спирт
Йод
Ватные тампоны

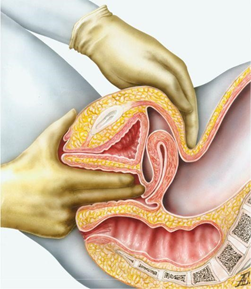 етодика бимануального исследования
етодика бимануального исследования
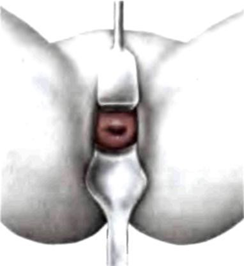 . Правой рукой зеркало осторожно ввести ребром по задней стенке влагалища, а затем повернуть поперек, оттесняя кзади промежность до заднего свода.
. Правой рукой зеркало осторожно ввести ребром по задней стенке влагалища, а затем повернуть поперек, оттесняя кзади промежность до заднего свода.