Реферат переломы костей стопы. Переломы костей стопы
 Скачать 385.02 Kb. Скачать 385.02 Kb.
|
|
Реферат на тему: «Переломы костей стопы». Введение Повреждения стопы происходят под воздействием сил, значительно превышающих физиологическую нагрузку на структуру стопы, резко ограничивая их способность к нормальному функционированию. Недооценка повреждения приводит к длительно сохраняющимся болям в области перелома и потере подвижности в суставах стопы с последующим развитием артрита. Эти обстоятельства следует учитывать при проведении соответствующего лечения переломов, а также повреждений мягких тканей, что позволит максимально сократить сроки нетрудоспособности пациентов. Переломы костей и повреждения мягких тканей возникают вследствие прямого или непрямого воздействия силы, а также при перегрузке или перенапряжении. Тщательно собранный анамнез нередко помогает определить локализацию повреждения и сделать предположение относительно его объема. Это имеет важное значение, поскольку рентгенологическая оценка повреждения стопы иногда довольно трудна ввиду множества наслоений костных теней, наличия вторичных центров оссификаиии и сесамовидных косточек. Для правильной оценки часто требуется сравнительное исследование рентгенограмм обеих стоп (поврежденной и здоровой). 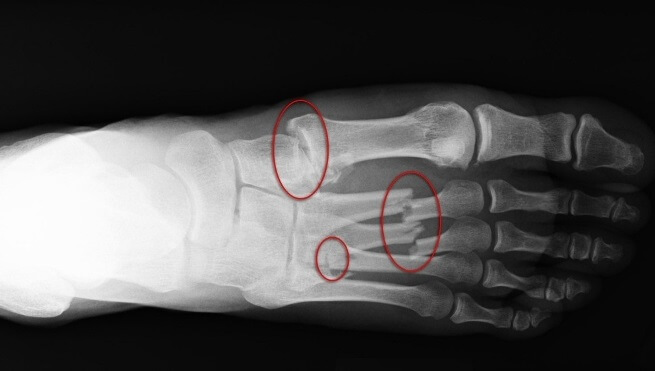 Частота переломов костей стопы Переломы костей стопы занимают значительное место среди повреждений костей скелета. По данным литературы, они составляют от 17 до 20% от всех переломов костей скелета. Наиболее часто подвергаются травме плюсневые кости и фаланги пальцев, на втором месте по частоте травмы стоит пяточная кость. Анатомия стопы В стопе различают предплюсну, плюсну и кости пальцев стопы. Предплюсна, tarsus, образуется семью короткими губчатыми костями, ossa tarsi, которые наподобие костей запястья расположены в два ряда. Задний, или проксимальный, ряд слагается из двух сравнительно крупных костей: таранной и лежащей под ней пяточной. Передний, или дистальный, ряд состоит из медиального и латерального отделов. Медиальный отдел образован ладьевидной и тремя клиновидными костями. В латеральном отделе находится только одна кубовидная кость. В связи с вертикальным положением тела человека стопа несет на себе тяжесть всего вышележащего отдела, что приводит к особому строению костей предплюсны у человека в сравнении с животными. Так, пяточная кость, находящаяся в одном из главных опорных пунктов стопы, приобрела у человека наибольшие размеры, прочность и удлиненную форму, вытянутую в переднезаднем направлении и утолщенную на заднем конце в виде пяточного бугра, tuber calcanei. Таранная кость приспособилась для сочленений с костями голени (вверху) и с ладьевидной костью (спереди), чем и обусловлена ее большая величина и форма и наличие на ней суставных поверхностей. Остальные кости предплюсны, также испытывающие на себе большую тяжесть, стали сравнительно массивными и приспособились к сводчатой форме стопы. 1. Таранная кость, talus, состоит из тела, corpus tali, которое впереди продолжается в суженную шейку, collum tali, оканчивающуюся овальной выпуклой головкой, caput tali, с суставной поверхностью для сочленения с ладьевидной костью, facies articularis navicularis. Тело таранной кости на своей верхней стороне несет так называемый блок, trochlea tali, для сочленения с костями голени. Верхняя суставная поверхность блока, facies superior, место сочленения с дистальной суставной поверхностью большеберцовой кости, выпукла спереди назад и слегка вогнута во фронтальном направлении. Лежащие по обеим сторонам ее две боковые суставные поверхности блока, facies malleolares medialis et lateralis, являются местом сочленения с лодыжками. Суставная поверхность для латеральной лодыжки, facies malleolaris lateralis, загибается внизу на отходящий от тела таранной кости боковой отросток, processus lateralis tali. Позади блока от тела таранной кости отходит задний отросток, processus posterior tali, разделенный канавкой для прохождения сухожилия m. flexor hallucis longus. На нижней стороне таранной кости имеются две (передняя и задняя) суставные поверхности для сочленения с пяточной костью. Между ними проходит глубокая шероховатая борозда sulcus tali. 2. Пяточная кость, calcaneus. На верхней стороне кости находятся суставные поверхности, соответствующие нижним суставным поверхностям таранной кости. В медиальную сторону отходит отросток пяточной кости, называемый sustentaculum tali, опора таранной кости. Такое название дано отростку потому, что он поддерживает головку таранной кости. Суставные фасетки, находящиеся в переднем отделе пяточной кости, отделены от задней суставной поверхности этой кости посредством борозды, sulcus calcanei, которая, прилегая к такой же борозде таранной кости, образует вместе с ней костный канал, sinus tarsi, открывающийся с латеральной стороны на тыле стопы. На латеральной поверхности пяточной кости проходит борозда для сухожилия длинной малоберцовой мышцы. На дистальной стороне пяточной кости, обращенной в сторону второго ряда костей предплюсны, находится седловидная суставная поверхность для сочленения с кубовидной костью, facies articularis cuboidea. Сзади тело пяточной кости заканчивается в виде шероховатого бугра, tuber calcanei, который в сторону подошвы образует два бугорка — processus lateralis и processus medialis tuberis calcanei. 3. Ладьевидная кость, os naviculare, расположена между головкой таранной кости и тремя клиновидными костями. На своей проксимальной стороне она имеет овальную вогнутую суставную поверхность для головки таранной кости. Дистальная поверхность разделяется на три гладкие фасетки, сочленяющиеся с тремя клиновидными костями. С медиальной стороны и книзу на кости выдается шероховатый бугор, tuberositas ossis navicularis, который легко прощупывается через кожу. На латеральной стороне часто встречается небольшая суставная площадка для кубовидной кости. 4, 5, 6. Три клиновидные кости, ossa cuneiformia, называются так по своему наружному виду и обозначаются как os cuneiforme mediale, intermedium et laterale. Из всех костей медиальная кость самая большая, промежуточная — самая маленькая, а латеральная — средних размеров. На соответствующих поверхностях клиновидных костей находятся суставные фасетки для сочленения с соседними костями. 7. Кубовидная кость, os cuboideum, залегает на латеральном краю стопы между пяточной костью и основаниями IV и V плюсневых костей. Сообразно этому в соответствующих местах находятся суставные поверхности. На подошвенной стороне кости выдается косой валик, tuberositas ossis cuboidei, впереди которого проходит борозда, sulcus tendinis m. peronei longi. 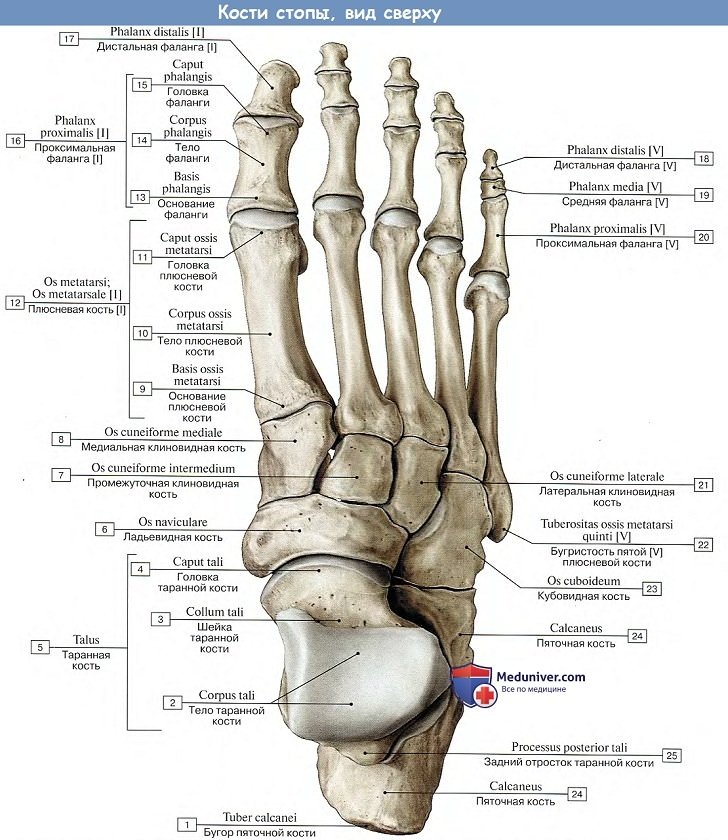 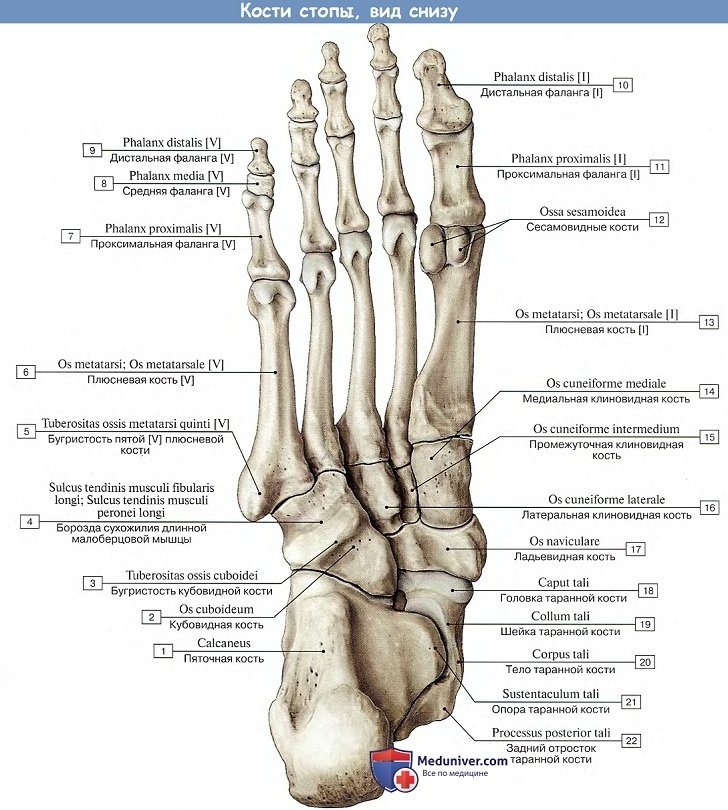 Классификация КлассификацияПерелом стопы со смещением. Возникает зачастую в тех ситуациях, когда на кость повлияли сбоку. Отломки смещаются относительно серединной оси, чем несколько усложняют лечение и выздоровление человека. Перелом без смещения. Протекает не так тяжело, ведь костные отломки на месте и не повредили острыми краями окружающие мягкие ткани. Может быть при прыжке и приземлении на пятки. Открытый вид перелома костей стопы. Угрожает инфицированием раны и потерей крови. Открытый перелом костей можно легко распознать человеку с немедицинским образованием: в ране видны кровь и мягкие ткани. Закрытый. Имеет свои особенности, но не угрожает заражением крови. I. Переломы пяточной кости: Класс А: переломы бугра пяточной кости или его отростков Класс Б: переломы тела пяточной кости II. Переломы таранной кости: Класс А: малые переломы Класс Б: большие переломы Класс В: переломовывихи III. Переломы и вывихи костей предплюсны: Класс А: переломы ладьевидной кости Класс Б: переломы кубовидной и клиновидной костей IV. Переломовывихи в предплюсне-плюсневых суставах V. Переломы плюсневых костей: Класс А: перелом шейки плюсневой кости Переломы пяточной кости Причины: падение с высоты на пятки или сильный удар по пяткам снизу (например, в результате взрыва). Эти переломы часто сочетаются с компрессионными переломами тел позвонков. Во время падения с высоты на ноги таранная кость вдавливается в тело пяточной наподобие клина, сплющивает и разламывает ее. Различают поперечные, продольные и горизонтальные внутрисуставные и внесуставные переломы пяточной кости. Они могут быть многооскольчатыми, компрессионными, возможны изолированные переломы пяточного бугра. Задний отдел пяточной кости под действием травмирующей силы и резкого сокращения трехглавой мышцы голени приподнимается кверху, что приводит к уплощению продольного свода стопы. 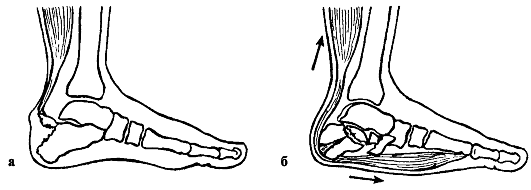 Варианты переломов пяточной кости: а - клиновидный; б - оскольчатый компрессионный. Клиника. Выявляется разлитой отек ниже голеностопного сустава, продольный свод стопы уплощен, контуры пяточного сухожилия сглажены, поперечник пятки расширен, высота стопы уменьшена. При надавливании определяется резкая болезненность, особенно интенсивная при поперечном сдавлении пятки. Диагностика. Рентгенологическое исследование при переломах пяточной кости необходимо производить в трех проекциях: прямая проекция голеностопного сустава, боковая проекция, аксиальная проекция. На рентгенограмме в боковой проекции оценивается угол Бёлера. В норме линия, соединяющая высшую точку переднего угла сустава с высшей точкой его задней суставной поверхности, и линия, проходящая вдоль поверхности tuber calcanei, образуют угол от 140 до 160°; соответствующий смежный угол равен 20-40°. При переломе пяточной кости этот угол уменьшается, исчезает или становится отрицательным. При оскольчатых переломах пяточной кости для уточнения положения смещенных фрагментов высокоинформативна компьютерная томография. 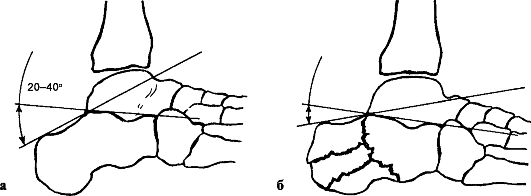 Угол Бёлера в норме (а) и при переломах пяточной кости (б) Прогноз даже при средней степени разрушения пяточной кости не всегда благоприятен. Особенно ухудшается он при резком смещении и недостаточно полном вправлении костных отломков во время репозиции. Очень часто развивается посттравматическое плоскостопие, а при внутрисуставных переломах - посттравматический артроз подтаранного сустава. Лечение. При изолированных краевых переломах бугра пяточной кости и переломах пяточной кости без смещения отломков после местного обезболивания накладывают гипсовую повязку до коленного сустава с тщательным моделированием сводов. Стопу устанавливают под углом 95°. Для ходьбы пригипсовывают "каблучок" или металлическое "стремя". Ходьбу с опорой на ногу разрешают через 7-10 дней. Продолжительность иммобилизации - 8-10 нед. Лечение оскольчатых или компрессионных переломов со смещением костных отломков представляет большие трудности. Репозицию выполняют под внутрикостной анестезией или наркозом. Конечность сгибают в коленном суставе до угла 90°, стопу - до угла 100-120°, а потом, создавая противовытяжение за передний отдел стопы, производят вытяжение по оси пяточной кости. Этим устраняют смещение отломков пяточной кости по длине. В заключение вытяжением за пяточный бугор в подошвенную сторону устраняют смещение заднего отдела пяточной кости кверху, чем восстанавливают продольный свод стопы. Боковые смещения устраняют сжатием пяточной кости с боков руками или аппаратом. Более эффективна репозиция с помощью двух спиц. Одну спицу для вытяжения проводят через проксимальный отломок бугра пяточной кости, а для противовытяжения - через дистальный отломок передней части пяточной кости на уровне задней таранной поверхности. При свежих переломах репозицию производят одномоментно, при несвежих - в течение 1-2 нед. с применением аппарата Илизарова. Вначале осуществляют дистракцию отломков по длине пяточной кости, затем постепенно восстанавливают угол Бёлера, синхронно перемещая их скобой по соответствующим дугам с сохранением (или усилением) дистракционного усилия. При этом передняя часть пяточной кости упирается в таранную кость, а бугор смещается в подошвенную сторону. Степень восстановления продольного свода стопы контролируют по рентгенограмме. Фиксацию отломков осуществляют пучком спиц (чрескожно) и циркулярной гипсовой повязкой. После репозиции накладывают лонгетно-циркулярную повязку до средней трети бедра. При конечности, согнутой в коленном и голеностопном суставах под углом 110-115°, особое внимание уделяют моделированию повязки для формирования свода стопы. Продолжительность иммобилизации 3-4 мес, при этом через 1,5-2 месяца повязку укорачивают до коленного сустава или заменяют. При безуспешности закрытой репозиции применяют открытую репозицию отломков с использованием специальных реконструктивных пластин и шурупов, дефекты заполняют костными трансплантатами. Основными задачами операции являются низведение и приведение пяточного бугра, а также восстановление суставной фасетки подтаранного сустава. Гипсовую повязку накладывают до середины бедра на срок до 3-4 мес. Трудоспособность восстанавливается через 5-6 мес. При отрывном переломе верхнего отдела пяточного бугра в виде "утиного клюва" применяют одномоментную репозицию и наложение гипсовой повязки на срок до 6 нед. (сгибание в коленном суставе до 100° и подошвенное сгибание стопы до 115°). Если одномоментная репозиция окажется несостоятельной, то производят открытую репозицию и фиксацию костного фрагмента пластиной, металлическими шурупами. Иммобилизация такая же, как и при закрытой репозиции. После снятия гипсовой повязки независимо от применявшихся методов лечения проводят восстановительное лечение с использованием физиотерапевтических процедур, ЛФК и массажа. Для предупреждения посттравматического плоскостопия обязательно назначают ношение ортопедической стельки-супинатора. В настоящее время для лечения сложных переломов пяточной кости (особенно застарелых) или открытых повреждений применяют компрессионно-дистракционный метод с помощью аппарата Илизарова. Под внутрикостной анестезией проводят три спицы во фронтальной плоскости: 1-ю - через пяточный бугор, 2-ю - через кубовидную и передний отдел пяточной кости, 3-ю - через диафиз плюсневых костей. Накладывают аппарат из двух полуколец и кольца. Перемещая кзади полукольцо со спицей в области пяточного бугра, устраняют смещение отломков по длине пяточной кости, а натяжением этой спицы, изогнутой в подошвенную сторону, восстанавливают свод стопы. Натяжением спицы, проведенной через область предплюсны, заканчивают формирование продольного подошвенного свода стопы. Неустраненное смещение при одномоментной репозиции в процессе лечения корригируют с помощью микродистракции. Осложнения: посттравматическое плоскостопие, болевой и нейродистрофический синдромы. Переломы плюсневых костей Данные переломы составляют около 2% всех переломов. Возникают в основном при прямом механизме травмы в момент падения на стопу тяжёлых предметов или сдавления её в результате наезда колёс различных видов транспорта. Клиника: Характерная травма в анамнезе. Жалобы на боли в переднем отделе стопы при попытке наступить на ногу. В области травмы выявляют обширный отёк и кровоподтёк. При пальпации отмечают резкую болезненность в месте перелома, иногда деформацию за счёт выстоящих к тылу стопы отломков. Осевая нагрузка на пальцы, плюсневые кости, а также давление с подошвенной стороны болезненны. Активные и пассивные сгибания стопы в тыльную и подошвенную стороны ограничены из-за боли. Диагностика: окончательный диагноз устанавливают после рентгенографии стопы в двух проекциях. Следует дифференцировать переломы плюсневых костей от так называемых маршевых переломов (болезнь Дейчлендера) и хондропатии головок плюсневых костей (болезнь Кёлера II). При этих заболеваниях отсутствует тяжелая травма в анамнезе, меньше выражены припухлость, болезненность при пальпации и осевой нагрузке, нет обширных гематом. Лечение. Переломы без смещения отломков, изолированные переломы II-V костей лечат амбулаторно. Больным накладывают гипсовую повязку от кончиков пальцев до верхней трети голени, уделяя особое внимание моделированию подошвенных сводов. При изолированном переломе без смещения отломков продолжительность иммобилизации 6 нед., при множественных - 8 нед. Для предупреждения сдавления стопы нарастающим отеком, гематомой гипсовую повязку сразу же после наложения рассекают по передней поверхности на всем протяжении и закрепляют мягким бинтом, ноге придают возвышенное положение, местно применяют холод. При смещении отломков репозицию производят под местным обезболиванием. Тягой за пальцы (с помощью марлевой петли) травматолог устраняет смещение по длине, а путем сдавливания места перелома - по ширине. Продолжительность иммобилизации циркулярной гипсовой повязкой - 7-8 недель. При переломе I плюсневой кости со смещением, ввиду значимости ее в опорной функции стопы, пострадавших следует направлять на стационарное лечение. Применение скелетного вытяжения, остеосинтеза спицами или шурупами повышает эффективность лечения. 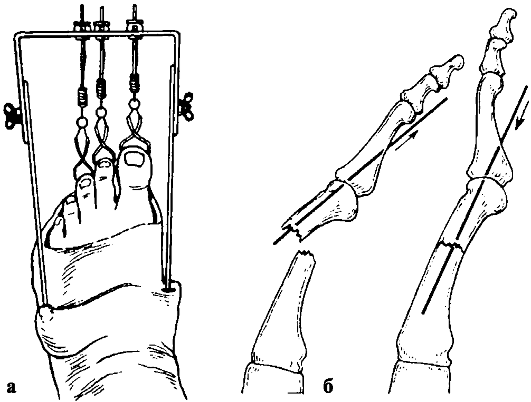 Скелетное вытяжение при переломах плюсневых костей и фаланг пальцев стопы по Д. И. Черкес-Заде (а) и остеосинтез плюсневой кости спицей (б) При наличии значительного отека или нарастающей гематомы на тыле стопы для предупреждения расстройств кровообращения и последующего некроза кожи и мягких тканей необходимо рассечь по наружнотыльной поверхности кожу, подкожную клетчатку и фасцию, перевязать кровоточащие сосуды и удалить сгустки крови; на рану наложить провизорные швы и асептическую повязку, а конечность иммобилизовать рассеченной гипсовой повязкой. Через 2-3 дня после уменьшения отека и восстановления местного кровообращения рану зашивают. При развитии некроза следует в ранние сроки произвести некрэктомию, а образовавшийся дефект закрыть кожным лоскутом. Невправимость или неудержимость отломков закрытым способом служит показанием для операции. Вправленные отломки фиксируют металлическими шурупами или спицами, проведенными интрамедуллярно или чрескостно в косом или поперечном направлении. Иммобилизацию гипсовой повязкой продолжают 6-8 нед., спицы извлекают через вырезанные в повязке окна через 3-4 нед. После снятия повязки назначают ношение ортопедических стелек-супинаторов на 6-8 мес, проводят курсы массажа, ЛФК, парафиновых или озокеритовых аппликаций. Трудоспособность восстанавливается через 10-12 нед. Переломы фаланг Причины: падение тяжести на стопу или сдавление пальцев грузом. Чаще возникают оскольчатые переломы дистальных фаланг. Самыми неблагоприятными для последующей функции стопы являются переломы проксимальной фаланги I пальца, который несет основную опорную нагрузку. Клиника: отек мягких тканей в области поврежденной фаланги или всего пальца, подкожная гематома, резкая болезненность при нагрузке по оси, ненормальная подвижность и крепитация костных отломков. Диагностика. Рентгенограмма позволяет уточнить характер перелома. Лечение. При переломах дистальных фаланг без смещения отломков достаточно иммобилизовать пальцы подошвенной гипсовой лонгетой на 2-3 нед. Для удаления подногтевой гематомы пластинку ногтя просверливают или прожигают тонкой спицей. Смещение отломков проксимальных фаланг, особенно I пальца, устраняют под местным обезболиванием 1 % раствором новокаина. Осуществляют вытяжение пальца по длине с помощью марлевой петли с одновременным надавливанием на отломки, а с подошвенной стороны устраняют угловую деформацию, затем накладывают хорошо отмоделированную подошвенную гипсовую лонгету на 3 нед. Для фиксации отломков используют спицы, вводимые чрескожно, с последующей иммобилизацией лонгетой до 3 нед. Методы реабилитации Методика лечебной физкультуры при травмах в области стопы: Повреждение костно-суставного, сухожильно-связочного и мышечного аппарата стопы может приводить к стойкому нарушению ее опорной и рессорной функций. Это требует того, чтобы при лечении и реабилитации пострадавших учитывались следующие положения: - тщательное моделирование сводов стопы при наложении гипса; - своевременное назначение ходьбы с дозированной нагрузкой; - снятие гипсовой повязки в оптимальные для каждого повреждения сроки; - максимальное использование средств физической реабилитации, начиная с иммобилизационного периода; - ношение стельки-супинатора после прекращения иммобилизации и завершения физической реабилитации. В первом периоде (иммобилизационном) задачами ЛФК являются: улучшение кровообращения и регенеративных процессов в области стопы, повышение общего тонуса организма. К специальным упражнениям в этот период относятся: движения пальцами, давление на подошвенную поверхность, сокращение коротких подошвенных мыши под гипсом, движения в коленном и тазобедренном суставах. Во время ходьбы на костылях большое значение имеет дозированная нагрузка на поврежденную ногу и правильная постановка стопы. Во втором периоде основной задачей является восстановление опорно-рессорной функции стопы, восстановление нормальной подвижности во всех суставах стопы, укрепление мышц, поддерживающих ее своды. При наличии бассейна укрепление стопы предпочтительнее начинать в нем, применяя различные виды ходьбы и упражнений в воде, плавание с ластами. В зале ЛФК применяется широкий круг упражнений для стопы с различными предметами и без них, а также тренировки на тренажерах. В комплексы упражнений включаются разнообразные упражнения на супинацию и пронацию стопы, удержание пальцами различных мелких предметов; захваты стопами набивных мячей, цилиндров, работа стопой на различных тренажерах и др. Должное внимание уделяется восстановлению правильной ходьбы. К третьему периоду переходят тогда, когда больной, стоя хорошо передвигается. Основными задачами третьего периода являются: окончательное восстановление нормальной биомеханики ходьбы, восстановление способности бегать, прыгать» восстановление силы и выносливости мышц стопы. В этом периоде, кроме упражнений 2-го периода, которые проводятся с большим количеством повторений и с большими нагрузками, применяют бег, подскоки, небольшие прыжки на мягком грунте и др. Физиотерапия Криотерапия. На начальном этапе физическим упражнениям должна предшествовать криотерапия: проводится с помощью специальных аппаратов, когда поверхность сустава и смежные сегменты конечности охлаждаются струей холодного воздуха. В отсутствии специальной аппаратуры можно проводить криомассаж кусочками льда, помещенными в целлофановые пакеты. Также используются следующие методы физиотерапии: Низкочастотная электротерапия (СМТ, ДДТ, интерференцтерапия, электростимуляция мышц); Магнитотерапия (ПеМП), Ультразвуковая терапия, ультрафонофорез НПВС, УВЧ, СВЧ, лазеротерапия и др. Ортопедические стельки. Стопа держит равновесие с помощью первой и пятой плюсневой кости. Если не использовать такие изделия, то кость может попросту разъехаться, что приведет к плоскостопию. Стельки носят от 6 месяцев до года, пока кость не окрепнет полностью. Массаж Под влиянием массажа достигается улучшение кровообращения в суставах и в периартикулярных тканях, что способствует рассасыванию остаточных явлений воспалительного процесса и улучшению трофики. Массаж оказывает обезболивающее действие, улучшает функцию суставов, связочного аппарата, способствует уменьшению тугоподвижности суставов, нормализует мышечный тонус пораженной конечности. Ручной массаж проводят по классической методике. Массируется вся конечность. Начинают массаж вне места перелома, затем переходят к массажу поврежденной зоны. Не следует с первых же дней производить энергичный или длительный массаж, так как он может вызвать подкожные капиллярные кровоизлияния, усиление болей и увеличение отека. При избыточной костной мозоли во время массажа следует обходить место перелома. При замедленном сращении перелома, наличии мягкой пластической костной мозоли показан энергичный массаж в области самого перелома. Механотерапия Механотерапия – упражнения на специальных снарядах – метод дополнительного специального воздействия на опорно-двигательный аппарат. Ее используют главным образом при стойких двигательных нарушениях на поздних этапах лечения больных с травмами и заболеваниями опорно-двигательного аппарата. Современные механотерапевтические аппараты применяют как с целью облегчения движений и увеличения подвижности в суставах, так и для увеличения нагрузки на определенные мышечные группы с целью их укрепления. Их используют также для дозированной общей тренировки организма в целях повышения его физической работоспособности. В этом случае аппараты называют тренажерами. Современная классификация механотерапевтических аппаратов включает: 1. Простейшие аппараты и приспособления для облегчения движений в суставах. К таким аппаратам относятся специальные «качалки» для ноги или руки, роликовые тележки, катушки, работающие на принципе активного движения с помощью инерции. Эти приспособления используются на занятиях лечебной гимнастикой на начальном этапе восстановления двигательной функции и в раннем послеоперационном периоде. Достоинством этих аппаратов являются их простота и возможность дозировать амплитуду движений самим больным в зависимости от болевых ощущений. Продолжительность работы на подобных аппаратах от 5 до 10 – 15 мин с последующим применением лечения положением. 2. Механоаппараты пассивного действия, работающие на принципе электро-или пневмопривода. Эти аппараты обеспечивают заданную амплитуду движения в конкретном суставе и скорость движения. Их можно использовать на всех этапах лечения, начиная с раннего послеоперационного периода (накроватный аппарат). 3. Аппараты активного действия. Созданы три вида этих аппаратов: основанные на принципе блока (использование тяги груза), на принципе маятника (использование инерции) и работающие в изокинетическом режиме. Возможные осложнения и исходы Переломы костей стопы могут заканчиваться следующими осложнениями: хронические боли; продолжительное нарушение нормального функционирования стопы; артроз, развивающийся на фоне внутрисуставного перелома или угловой деформации, возникающей при отсутствии правильной коррекции смещенных отломков костей; деформация костной структуры и как следствие проблемы при подборе и ношении обуви, ограниченный объем движений стопы; несрастание перелома, приводящее к необходимости хирургического лечения. Список использованной литературы: Травматология и ортопедия: учебник / [Н. В. Корнилов]; под ред. Н. В. Корнилова. - 3-е изд., доп. и перераб. - М.: ГЭОТАР-Медиа, 2016. - 592 с. Травматология и ортопедия: учебник / Котельников Г.П., Миронов С.П., Мирошниченко В.Ф. - М.: ГЭОТАР-Медиа, 2009. - 400 с. Гайворонский, И. В. Нормальная анатомия человека. В 2 томах. Том 2 / И.В. Гайворонский. - М.: СпецЛит, 2011. - 424 c Епифанов, А.В. Реабилитация в травматологии и ортопедии / А.В. Епифанов. - М.: ГЭОТАР-Медиа, 2015. - 212 c. Травматология и ортопедия - руководство для врачей под ред. Ю.Г.Шапошникова М. «Медицина», 1997. |
