Пороки. пороки. Пороки Стеноз левого атриовентрикулярного отверстия
 Скачать 400.87 Kb. Скачать 400.87 Kb.
|
1 2 Митральная комиссуротомия – операция рассечения спаек и сросшихся комиссур на открытом сердце является наиболее эффективной, хотя иногда развивается рестеноз митрального отверстия, обычно при рецидивах ревматического процесса. При сочетанном митральном пороке сердца проводят протезирование митрального клапанаискусственным клапаном. Недостаточность митрального клапана Этология Причинами относительной митральной недостаточности могут быть: 1.Пролапс створок митрального клапана в полость левого предсердия при нарушении тонуса папиллярных мышц на фоне миокардита или миокардиосклероза, при миксоматозной дегенерации створок, при функциональных нарушениях нервно-регуляторного аппарата в юношеском возрасте. 2.Расширение левого желудочка и фиброзного кольца митрального клапана при аортальных пороках сердца (“митрализация “ аортальных пороков), при гипертонической болезни, миокардитах, дилатационной кардиомиопатии, ИБС. 3.Разрыв папиллярных мышц или сухожильных хорд при инфаркте миокарда, травмах. 4 .Дисфункция сосочковых мышц в результате их ишемии при ИБС. Органическая митральная недостаточность возникает при следующих заболеваниях: 1.Ревматизм (до 75% всех случаев). У большинства больных митральная недостаточность сочетается с митральным стенозом. 2.Инфекционный эндокардит – в результате перфорации створок митрального клапана. 3. Атеросклероз 4. Заболевания соединительной ткани – ревматоидный артрит, системная красная волчанка, системная склеродермия, при которых развивается бородавчатый эндокардит Либмана-Сакса. 5. Травматический отрыв створки клапана. Гемодинамические изменения и механизмы компенсации кровотока Изменения гемодинамики. Во время систолы левого желудочка часть крови (5–40 мл) регургитирует в левое предсердие и смешивается с кровью, притекающей из легочных вен. Левое предсердие переполняется. Величина обратного тока крови в предсердие соответствует степени клапанной недостаточности. В аорту из левого желудочка выбрасывается за одно сокращение 70 – 80 мл крови. Регургитация в левое предсердие 5 мл крови не имеет практического значения, но при выраженной митральной недостаточности она может достигать 30 – 40 мл, что закономерно снижает эффективный сердечный выброс в аорту и уменьшает перфузию органов и тканей.. При сокращении предсердия в левый желудочек во время диастолы поступает избыточное количество крови, равное обычному предсердному объему и объему регургитации. Таким образом, левые камеры сердца испытывают постоянную перегрузку объемом, вследствие чего происходит их компенсаторная тоногенная дилатация, к которой присоединяется гипертрофия миокарда. По закону Франка–Старлинга дилатация миокарда вызывает усиление его сократительной функции, вследствие чего в аорту из левого желудочка поступает достаточное количество крови. Таким образом, длительное время (годы) порок компенсируется за счет компенсаторной дилатации левого предсердия и желудочка, гипертрофии левых камер сердца и гиперфункции миокарда мощного левого желудочка. При ослаблении сократительной функции левого желудочка развивается его миогенная дилатация, повышается давление в левом предсердии, ретроградно передающееся на легочные вены. Возникает, так называемая, венозная “пассивная” легочная гипертензия. На первых этапах давление в легочных венах повышается только в моменты регургитации крови, но в дальнейшем венозный застой крови в легких становится постоянным. Легочная гипертензия приводит к гиперфункции и гипертрофии правого желудочка. При ослаблении сократительной функции правого желудочка и его дилатации возникают застойные явления в большом круге кровообращения. Формы митрильной недостаточности. Степень митральной регургитации По величине струи регургитации выделяют 4 степени выраженности порока: I степень - незначительная - длина струи регургитации до 4 мм (от основания створок митрального клапана). II степень - умеренная, струя регургитации равна 4-6 мм. III степень - средняя, струя регургитации равна 6-9 мм. IV степень - выраженная, струя регургитации более 9 мм Причины остроразвившейся МН К причинам острой митральной недостаточности относятся: дисфункция сосочковых мышц или их разрыв при ИБС Инфекционный эндокардит с разрывом сухожильных хорд Острая ревматическая лихорадка Миксоматозные разрывы сухожильных хорд Острое расширение левого желудочка вследствие миокардита или миокардиальной ишемии механическая поломка протеза митрального клапана Клиническая картина Долгое время порок хорошо компенсируется, не вызывает субъективных ощущений и выявляется лишь при объективном исследовании. Жалобы появляются на стадии легочной гипертензии при снижении сократительной функции левого желудочка. Появляются быстрая утомляемость, одышка и сердцебиение при физической нагрузке, а затем и в покое. Наблюдается усиление одышки в горизонтальном положении тела (ортопное). Нарастание застойных явлений в малом круге кровообращения может вызывать приступы сердечной астмы. Иногда беспокоит кашель – сухой или с небольшим количеством мокроты. Кровохарканье возникает редко из-за невысокой легочной гипертензии. Часто беспокоят колющие и ноющие боли в сердце, связанные с нарушением метаболических процессов в миокарде. Декомпенсация работы правого желудочка проявляется болями в правом подреберье, связанными с увеличением печени и периферическими отеками. Объективно: В стадии компенсации внешний вид больных не изменен. При застое в малом круге появляется акроцианоз (губ, кончика носа, пальцев), цианотический румянец (facies mitralis). Положение больного – ортопное. При застое в большом круге кровообращения появляется диффузный цианоз, наблюдается эпигастральная пульсация, набухание шейных вен, отеки ног, асцит, анасарка. Пальпация области сердца выявляет усиленный и разлитой верхушечный толчок, смещенный влево. При перкуссии отмечается смещение границы сердечной тупости влево и вверх (за счет дилатации левого желудочка и левого предсердия), сглаживание “талии” сердца, а в далеко зашедшей стадии – и вправо. Сердце приобретает конфигурацию “бычьего сердца”. При аускультации легких в нижних отделах могут выслушиваться застойные влажные хрипы. Аускультация сердца выявляет следующие признаки: 1. I тон на верхушке сердца ослаблен или отсутствует вследствие отсутствия периода “замкнутых клапанов”. 2. На верхушке сердца непосредственно за I тоном или сливаясь с ним, выслушивается грубый систолический шум, возникающий в результате регургитации крови в левое предсердие. Шум имеет различную интенсивность и тембр – шипящий (“што-ты”), дующий, “музыкальный”, что зависит от выраженности порока. Шум хорошо проводится в левую подмышечную область, усиливается в положении на левом боку и после физической нагрузки. 3. Иногда можно выслушать патологический Ш тон из-за колебаний стенок дилатированного левого желудочка при поступлении в него увеличенного количества крови из предсердия. 4.При повышении давления в малом круге появляется акцент П тона над легочной артерией. 5.Возможно расщепление П тона вследствие более раннего закрытия аортального клапана так как, левый желудочек выбрасывает крови сразу и в аорту и в левое предсердие. Артериальное давление чаще нормальное или систолическое уменьшено из-за снижения эффективного сердечного выброса. Пульс обычно учащен. При развитии мерцательной аритмии пульс неритмичный. При пальпации живота в стадии правожелудочковой недостаточности у больного определяется увеличение печени. Лабораторно-инструментальные методы исследования Инструментальная диагностика 1. Электрокардиография выявляет признаки гипертрофии левого предсердия (Р. mitrale – двугорбый, удлиненный зубец Р в I,II, аVL, V5-V6 отведениях) и желудочка (смещение электрической оси сердца влево, увеличение амплитуды зубца R в левых грудных отведениях (V5-V6) и углубление зубца S в правых грудных отведениях (V1-V2), смещение сегмента RS – T ниже изолинии и формирование отрицательного асимметричного зубца Т в I, aVL, V5-V6 отведениях). На их фоне могут выявляться различные нарушения сердечного ритма и проводимости. 2.Фонокардиография выявляет уменьшение амплитуды I тона, интенсивный систолический шум лентовидной формы сливающийся с I тоном, занимающий 2/3 систолы или всю систолу (пансистолический). Иногда определяется Ш тон сердца. 3. Эхокардиография прямой признак митральной недостаточности – несмыкание створок митрального клапана – выявляет редко. Косвенными эхокардиографическими признаками порока являются увеличение размеров и гиперкинез задней стенки левого предсердия, дилатация полости и гипертрофия миокарда левого желудочка. Наиболее достоверным признаком является турбулентный (обратный) поток крови из левого желудочка в полость левого предсердия, определяемый при доплеровском исследовании. 4.Рентгенологическое исследование сердца выявляет увеличение левого предсердия (выбухание третьей дуги левого контура сердца) и левого желудочка (удлинение нижней дуги левого контура сердца), сглаженность “талии” сердца (митральная конфигурация сердца). Определяется смещение контрастированного пищевода в косой проекции по дуге большого радиуса (7–11 см), сужение ретрокардиального пространства увеличенным левым желудочком. При развитии легочной гипертензии появляется усиление легочного рисунка за счет сосудистого компонента. 5. Катетеризация сердца выявляет волнообразное увеличение давления в левом предсердии в момент регургитации крови из левого желудочка. Течение митральной недостаточности относительно благоприятное. Условно выделяют 3 периода развития порока: 1.Период компенсации, который может продолжаться несколько лет из-за хороших компенсаторных механизмов порока. 2.Период развития легочной гипертензии с застойными явлениями в малом круге кровообращения. В этом периоде состояние больных ухудшается, трудоспособность снижается, возможны осложнения болезни. 3.Период развитие правожелудочковой недостаточности с застойными явлениями в большом круге кровообращения. Серьезные осложнения болезни угрожают жизни больного. Лабораторные исследования: определение группы крови по системам АВО; определение резус-фактора; ОАК; ОАМ; биохимический анализ крови (глюкоза, мочевина, креатинин, общий белок, альбумин, преальбумин, ЛДГ, АСТ, АЛТ, СРБ, холестерин, ХЛВП, ХЛНП, триглицериды, амилаза, трансферрин, ГГТП, щелочная фосфатаза); электролиты крови (магний, калий, кальций, натрий); коагулограмма (АЧТВ, ПВ, МНО, фибриноген); определение уровня натрийуретического пептида (далее BNP или про-BNP или ANP) методом ИФА; Лечение − Немедикаментозное лечение: режим – полупостельный, исключение физических и психоэмоциональных нагрузок; диета №10 – исключение приема большого количества жидкости, соленной, острой и копченной пищи, ограничение приема поваренной соли. − Медикаментозное лечение: лечение сопутствующих заболеваний у пациента, являющихся факторами риска – сахарный диабет, артериальная гипертензия, гиперлипидемия; при наличии осложнений митральной недостаточности (лечение сердечной недостаточности, нарушений ритма сердца, артериальной гипертензии, легочной гипертензии и др.)
Осложнения митральных пороков Осложнения митральной недостаточности: 1. Острая сердечная недостаточность (сердечная астма, отек легких) возможна при застойных явлениях в малом круге кровообращения. 2.Хроническая сердечная недостаточность – сначала левожелудочковая, затем правожелудочковая. Возможно развитие застойной пневмонии. Кровохарканье наблюдается редко, так как легочная гипертензия не достигает очень больших величин (по сравнению с митральным стенозом). 3.Мерцательная аритмия развивается у 30% больных, экстрасистолия определяется значительно чаще. 4.Тромболические осложнения возникают редко (у 20%) из-за мощных вихревых потоков в левом предсердии, препятствующих образованию тромбов. Обычно возникают на фоне мерцательной аритмии. 5.Инфекционный эндокардит развивается у 20% больных. Осложнения митрального стеноза 1. Застойные явления в малом круге кровообращения вследствие острой и хронической левопредсердной недостаточности – приступы сердечной астмы и отека легких (чаще во время физической нагрузки, родов и др.), кровохарканье, застойная пневмония. Эти осложнения возникают реже или прекращаются после формирования “второго барьера”, уменьшающего приток крови к легким. 2. Застойные явления в большом круге кровообращения вследствие хронической правожелудочковой недостаточности – застойная печень, асцит, анасарка, гидроторакс, гидроперикард, относительная недостаточность трехстворчатого клапана. 3. Фибрилляция и трепетание предсердий развиваются в среднем у 45–50% больных 4. Тромбоэмболические осложнения, связанные с образованием тромбов в ушке левого предсердия (чему способствует мерцательная аритмия) с тромбоэмболией, минуя левый желудочек и аорту, в артерии большого круга кровообращения – головного мозга, селезенки, почек и др. Шаровидный тромб на ножке, который нередко формируется в левом предсердии, может привести к закупорке митрального отверстия и асистолии. При застойных явлениях по большому кругу кровообращения вследствие тромбоза вен нижних конечностей часто возникают тромбоэмболии по нижней полой вене и правому желудочку в ветви легочной артерии с развитием инфарктов легких. 5.Из-за гипертрофии левого предсердия возможно сдавление левого возвратного нерва с появлением пареза гортани и осиплости голоса. Недостаточность аортального клапана Определение Недостаточность аортального клапана — один из видов приобретённых пороков сердца с нарушением гемодинамики, характеризующееся обратным током крови из аорты в левый желудочек в диастолу через дефект аортального клапана. Этиология Этиология аортальной недостаточности: Ревматизм – около 70% случаев заболевания, чаще в сочетании со стенозом и пороками митрального клапана. При ревматическом эндокардите происходит утолщение, деформация и сморщивание полулунных створок клапана, что нарушает их смыкание в диастолу. Инфекционный эндокардит – в большинстве случаев характеризуется острым развитием аортальной недостаточности вследствие острой перфорации инфицированных створок. Сифилитический аортит (в стадии третичного сифилиса). Расслаивающая аневризма аорты при атеросклерозе аорты с повреждением створок клапана. Синдром Марфана – миксоматозное дегенеративное повреждение створок аортального клапана и аорты. Травмы грудной клетки с отрывом створок аортального клапана. Патанатомические изменения Морфология порока зависит от причины его возникновения. Однако при любой этиологии наблюдается воспалительно-склеротический процесс в области створок клапана и их сморщивание. По мере распространения патологического процесса на аорту, происходит растяжение устья и оттягивание створок. Наблюдается значительное расширение границ левого желудочка. При присоединении септического поражения отмечается образование дефектов[ Гемодинамические нарушения Неполное смыкание створок аортального клапана во время диастолы приводит к регургитации части крови(от 5 до50%) из аорты в левый желудочек. Обратный ток крови начинается сразу после II тона и продолжается в течение всей диастолы. В это же время в левый желудочек поступает кровь из левого предсердия, что приводит к увеличению диастолического наполнения кровью левого желудочка и его объемной перегрузке с развитием компенсаторной тоногенной дилатации. При значительном расширении левого желудочка развивается относительная недостаточность митрального клапана (“митрализация” аортального порока). Во время систолы дилатированный левый желудочек выбрасывает в аорту увеличенную массу крови, совершая усиленную работу согласно механизму Франка-Старлинга. В результате развивается выраженная гипертрофия левого желудочка. Таким образом, факторами компенсации порока являются дилатация полости левого желудочка и гипертрофия миокарда, к которым присоединяется компенсаторная тахикардия, ведущая к укорочению диастолы и некоторому ограничению регургитации крови из аорты. В аорте и крупных артериях происходят резкие колебания артериального давления: систолическое АД повышается вследствие значительного увеличения ударного объема левого желудочка, а диастолическое АД падает в результате быстрого регургитации крови в левый желудочек, что приводит к появлению многочисленных характерных “периферических” симптомов. Со временем систолическая функция левого желудочка снижается, его ударный объем уменьшается и повышается конечное диастолическое давление, что приводит к повышению давления в левом предсердии, с развитием его компенсаторной дилатации и гипертрофии, а затем – в венах малого круга кровообращения. Таким образом, следствием левожелудочковой недостаточности становятся венозный застой крови в легких и развитие легочной гипертензии. Стойкая легочная гипертензия ведет к гиперфункции и гипертрофии правого желудочка с постепенным развитием правожелудочковой недостаточности. Следует отметить, что при аортальных пороках сердца всегда превалируют клинические признаки левожелудочковой недостаточности и застоя крови в малом круге кровообращения. Наиболее характерные осложнения аортальных пороков сердца связаны с тяжелыми нарушениями гемодинамики в левом желудочке и в малом круге кровообращения, нередко приводя к летальному исходу (т.е. правожелудочковая недостаточность у большей части больных с аортальными пороками не успевает развиться). Развитию левожелудочковой недостаточности способствует частое развитие ишемии миокарда в результате: повышенной потребности в кислороде гипертрофированного, усиленно работающего левого желудочка, недостаточности коронарного кровообращения вследствие низкого диастолического давления в аорте и коронарных артериях. Клиника Сформировавшаяся недостаточность аортального клапана может в течение длительного времени (10 –15 лет) не сопровождаться субъективными клиническими проявлениями благодаря относительно мощным факторам компенсации порока. Исключением являются случаи острого развития порока при разрушении створок клапана при инфекционном эндокардите (в течение нескольких часов и даже минут). Первыми жалобами больных являются: ощущение усиленной пульсации в области шеи, в голове, сердца, что связано с высоким сердечным выбросом и высоким пульсовым давлением в артериальной системе. Беспокоит сердцебиение, связанное с компенсаторной синусовой тахикардией. Характерны жалобы на головокружение и склонность к обморокам, возникающие из-за недостаточности мозгового кровообращения во время диастолического падения АД в артериях головного мозга. Относительная недостаточность коронарного кровотока приводит к появлению синдрома стенокардии. В отличие от стенокардии при ИБС загрудинные боли у больных с недостаточностью аортального клапана менее четко связаны с внешними провоцирующими факторами (физической нагрузкой или эмоциональным напряжением), хуже купируются нитроглицерином, часто возникают в покое или ночью. Период декомпенсации характеризуется появлением жалоб, свидетельствующих о левожелудочковой недостаточности: одышка (вначале появляется при физической нагрузке, а затем и в покое), приступы удушья (сердечная астма и отек легких), быстрая утомляемость. В редких случаях могут возникать жалобы, свидетельствующие о правожелудочковой недостаточности: боли в правом подреберье, диспептические расстройства, отеки ног, снижение диуреза. Осмотр больного выявляет бледность кожных покровов, свидетельствующую о недостаточной перфузии периферических органов и тканей. Определяется усиленная пульсация крупных артерий, вызванная систоло-диастолическим перепадом давления в кровеносной системе, и связанные с ней симптомы: усиленная пульсация сонных артерий (“пляска каротид”), височных, плечевых, лучевых и др. симптом Мюссе – ритмичное покачивание головы вперед и назад в соответствии с фазами сердечного цикла, симптом Мюллера – пульсация мягкого неба и небных миндалин, симптом Ландольфи – пульсация зрачков (систолическое сужение и диастолическое расширение), симптом Квинке –“псевдокапиллярный пульс” – переменное покраснение и побледнение ногтевого ложа у основания корня при интенсивном надавливании на его верхушку или изменение интенсивности окраски пятна на лбу при трении кожи. Симптом Квинке связан с пульсацией мелких артериол, которые в норме не пульсируют. При застойных явлениях в малом круге кровообращения появляются положение ортопное, акроцианоз, при застое в большом круге кровообращения (редко) – набухание шейных вен, отеки ног. Пальпация области сердца выявляет усиленный и разлитой (“куполообразный”) верхушечный толчок, смещенный влево и вниз (за счет увеличенного левого желудочка) до VI межреберья по передней подмышечной линии. Иногда на основании сердца над аортой определяется систолическое дрожание, связанное не с сопутствующим аортальным стенозом, а с относительно узким отверстием аортального клапана для резко увеличенного количества крови, выбрасываемого в аорту. В этих случаях при аускультации млжно выслушать негрубый функциональный систолический шум относительного аортального стеноза. Перкуторно определяется резкое смещение левой границы сердца влево, характерная аортальная конфигурация с подчеркнутой “талией” сердца. Перкуторная тупость сосудистого пучка может быть расширена вправо за счет расширения восходящей части аорты. При аускультации сердца определяются следующие характерные признаки: Ослабление или исчезновение II тона над аортой из-за неполного смыкания створок клапана, в отдельных случаях (при сифилитическом поражении аорты) характеризуется усилением (“звенящим)” II тоном. Ослабление I тона на верхушке сердца из-за замедленного сокращения резко дилатированного левого желудочка. Появление патологического III тона на верхушке из-за колебания стенок левого желудочка при одновременном поступлении крови из аорты и левого предсердия. Диастолический шум регургитации над аортой во II межреберье справа от грудины, проводящийся в точку Боткина (“ты-што”) и к верхушке сердца. По своему характеру шум является протодиастолическим – начинаясь сразу после II тона, шум постепенно ослабевает к концу диастолы. Функциональный диастолический шум Флинта, который нередко выслушивается на верхушке сердца в результате сдавления передней створки митрального клапана волной регургитирующей в аорте крови, что приводит к относительному митральному стенозу. При дифференциальной диагностике следует учитывать, что этот функциональный диастолический шум не сопровождается хлопающим I тоном и “ритмом перепела”, в отличие от органического митрального стеноза. Из-за выраженной дилатации полости левого желудочка при аортальной недостаточности возникает расширение кольца митрального клапана (относительная митральная недостаточность), что вызывает появление функционального систолического шума на верхушке сердца. Указанные функциональные шумы являются проявлением митрализации аортального порока сердца. При аускультации крупных артерий (бедренной и др.) без сдавления их стетоскопом выслушивается двойной тон Траубе, при сдавлении артерии выслушивается двойной систоло-дистолический шум Виноградова-Дюрозье. Оба феноменасвязаны с быстрой регургитацией большого объема крови из аорты в левый желудочек. Пульс при аортальной недостаточности скорый, высокий, большой и быстрый (скачущий) (pulsus, celer, altus, magnus et frequens). Обычно пульсация артерий на предплечье хорошо заметна даже без пальпации. Артериальное давление характеризуется повышением систолического и снижением диастолического АД, что приводит к увеличению пульсового АД – 160/40 мм рт. ст. – 180/0 мм рт.ст. Характерен сосудистый феномен Хилла – систолическое давление в подколенной ямке над бедренной артерией на 80 – 100 мм рт.ст. выше, чем над плечевой артерией. Лабораторно-инструментальные методы исследования Лабораторные исследования: общий анализ крови (с целью исключения признаков воспаления, анемии и т.д.); общий анализ мочи (с целью исключения признаков воспаления); биохимический анализ крови (с целью определения/исключения печеночной, почечной недостаточности, уровня белка крови, сахара крови); коагулограмма (с целью определения свертываемости крови); анализы на гепатиты В, С, микрореакция (с целью исключения специфической инфекционной патологии); анализы крови на маркеры ВИЧ; определение группы крови и резус принадлежности Инструментальная диагностика: 1. Электрокардиография выявляет гипертрофию и объемную перегрузку левого желудочка, о чем свидетельствуют увеличение амплитуды зубца RV5,6 и зубца SV1,2, отклонение электрической оси сердца влево. В отличие от ЭКГ при аортальном стенозе при аортальной недостаточности длительное время не обнаруживается смещения сегмента RS– T ниже изолинии и отрицательных зубцов Т (признаки систолической перегрузки миокарда левого желудочка). Часто развивается блокада левой ножки пучка Гиса. Появление p.mitrale, свидетельствует о “митрализации” порока и перегрузке левого предсердия. 2. Фонокардиографиявыявляет ослабление II тона за счет аортального компонента, убывающий диастолический шум над аортой. 3.Эхокардиография обнаруживает диастолическое дрожание передней створки митрального клапана под действием обратного тока крови в аорте, расширение полости левого желудочка и гиперкинез его стенок. При доплер-эхокардиографии определяется турбулентный поток крови в аорту. Определение диастолического градиента давления между аортой и левым желудочком позволяет судить о степени аортальной недостаточности 4.Рентгенологическое исследование выявляет признаки расширение левого желудочка, аортальную конфигурацию сердца, расширение восходящей части аорты и ее усиленная пульсация в виде “симптома коромысла”. В дальнейшем при декомпенсации порока появляются признаки венозного застоя крови в легких. 5.Катетеризация полостей сердца выявляет увеличенный сердечный выброс и повышенное конечное диастолическое давление в левом желудочке, позволяет оценить объем регургитирующей крови. Лечение 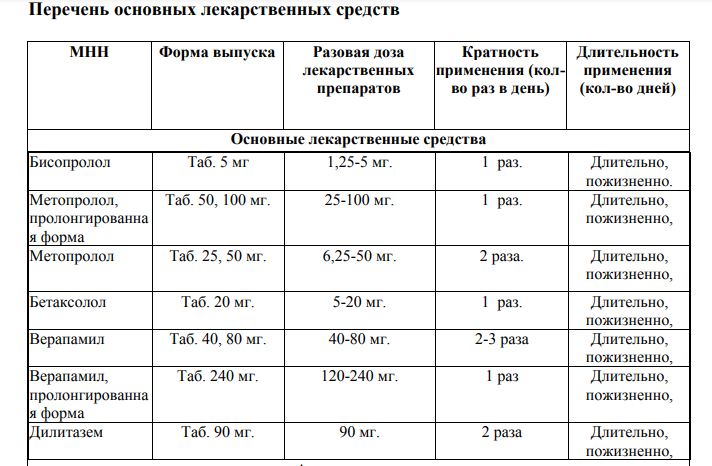 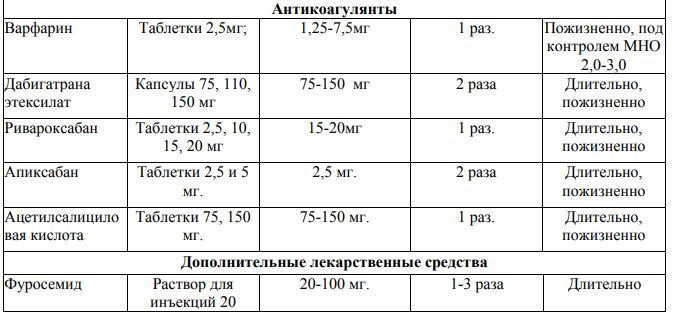 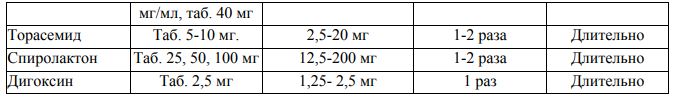 Стеноз устья аорты Этиология Ревматический эндокардит является наиболее частой причиной порока (в 50 – 80% случаев). Он приводит к склерозированию и сращению створок аортального клапана, что является причиной сужения аортального отверстия. У большинства больных аортальный стеноз сочетается с пороками митрального клапана или аортальной недостаточностью. Атеросклероз аорты проявляется склерозированием, кальцинозом и тугоподвижностью створок и фиброзного клапанного кольца, что затрудняет отток крови из левого желудочка. Инфекционный эндокардит (за счет рубцевания клапанных тромботических наложений на фоне лечения). Порок Менкеберга – идиопатический кальциноз устья аорты, связанный с первично-дегенеративными изменениями клапана у лиц пожилого возраста. Этот порок устанавливается очень редко при исключении атеросклеротического или ревматического генеза поражения клапана. Врожденный клапанный стеноз, связанный с аномалиями развития створок аортального клапана. Патанатомические изменения Площадь аортального отверстия составляет в норме 2,6 – 3,5 см2. При аортальном стенозе она уменьшается до 0,75 см2 и меньше. Левый желудочек резко гипертрофируется Гемодинамические изменения 1. Стеноз устья аорты создает существенное препятствие для выброса крови из левого желудочка в аорту. Систолический градиент давления между левым желудочком и аортой может достигать 100 мм рт.ст. и больше. Значительное увеличение постнагрузки приводит к развитию выраженной концентрической гипертрофии миокарда левого желудочка, при этом увеличения полости левого желудочка не происходит. Клиника аортального стеноза отличается длительным периодом компенсации (15– 20 лет). Компенсаторные механизмы порока (гипертрофированный левый желудочек, компенсаторная брадикардия и удлинение систолы левого желудочка) длительное время обеспечивают нормальный сердечный выброс и уровень АД. Во время физической нагрузки ударный объем повышается незначительно или остается прежним (“фиксированным”) вследствие препятствия на пути кровотока – аортального отверстия, суженного на 50% просвета и более. Это объясняет появление у больных симптомов, связанных со снижением перфузии головного мозга (обмороки, синкопальные состояния), возникающие особенно часто во время физического напряжения. 2. Со временем развивается диастолическая дисфункция левого желудочка вследствие перегрузки давлением. В результате гипертрофии и снижения податливости мышечной массы миокарда (ремоделирование) происходит нарушения расслабления миокарда во время диастолы. Это приводит к повышению конечного диастолического давления (КДД) в левом желудочке и увеличивает нагрузку на левое предсердие, которое определенное время сохраняет способность к усиленному сокращению, чем помогает левому желудочку в формировании ударного объема. Если развивается фибрилляция предсердий, ослабляющая его сократительную функцию, гемодинамика и состояние больных быстро ухудшаются. 3. При ослаблении сократительной функции левого желудочка развиваются его миогенная дилатация, быстрый рост КДД и систолическая дисфункция левого желудочка. При этом повышается давление в левом предсердии и легочных венах (пассивная венозная легочная гипертензия) и развивается клиническая картина хронической левожелудочковой недостаточности. Декомпенсации порока способствуют нарушения коронарной перфузии вследствие несоответствия между резко увеличенной массой миокарда и неизмененным количеством коронарных капилляров (относительная коронарная недостаточность), а так же в результате уменьшения диастолического градиента между аортой и желудочком, непосредственно влияющего на объем коронарного кровотока. При выраженной дилатации полости левого желудочка и растяжении фиброзного кольца митрального клапана развивается относительная митральная недостаточность (“митрализация” аортального порока), что усугубляет признаки застоя крови в малом круге кровообращения. Обычно с момента появления застойных явлений в малом круге кровообращения больные с аортальным стенозом живут не более 2–3 лет, погибая от осложнений, связанных с нарушением работы левого желудочка. Стойкое высокое легочное венозное давление приводит к развитию компенсаторной гипертрофии правого желудочка, а затем его недостаточности, хотя до этого периода больные доживают редко. Клиническая картина Клиническая картина аортального стеноза (АС), складывается из триады синдромов: хронической сердечной недостаточности (ХСН); стенокардии напряжения (СтН); синкопе/пресинкопе. Более выраженное препятствие кровотоку из левого желудочка увеличивает силу сердечных сокращений, и больные начинают ощущать сердцебиение. Первые жалобы появляются при сужении просвета аорты на 50% и отражают признаки фиксированного сердечного выброса (нарушение перфузии головного мозга, скелетных мышц и других периферических органов и тканей) и относительной коронарной недостаточности – головокружения, обмороки, синкопальные состояния, быстрая утомляемость, слабость при физической нагрузке, приступы стенокардии напряжения или покоя, которые купируются нитроглицерином. Указанные жалобы появляются сначала во время физической нагрузки, а затем при перемене положения тела и в покое. Появление одышки при физической нагрузке свидетельствует о наличии диастолической дисфункции левого желудочка, ведущей к небольшому повышению давления в левом предсердии и легочных венах. При развитии систолической дисфункции левого желудочка одышка становится выраженной и стойкой, развиваются приступы удушья (сердечная астма или отек легких) при физической нагрузке или в ночное время при горизонтальном положении тела и усилении притока крови к легким. В это же время часто развиваются различные нарушения ритма сердца и проводимости. Жалобы на отеки ног, чувство тяжести в правом подреберье и другие признаки правожелудочковой недостаточности не очень характерны для больных с “чистым” аортальным стенозом и обычно возникают у больных с комбинированными митрально – аортальными пороками сердца. Осмотр больного выявляет бледность кожных покровов, связанную с низким сердечным выбросом и компенсаторным сужением мелких сосудов. При застойных явлениях в малом круге кровообращения появляется акроцианоз. Периферические отеки выявляются редко. Пальпация сердца выявляет резко усиленный концентрированный (“приподнимающий”) верхушечный толчок, расположенный в V–VI межреберье кнаружи от левой срединно-ключичной линии. Во II межреберье справа от грудины определяется систолическое дрожание (“кошачье мурлыканье”), обусловленное колебаниями крови при прохождении через суженное отверстие аортального клапана. При перкуссии отмечается смещение кнаружи левой границы сердца за счет увеличения в размерах левого желудочка, Проекция сердечной тупости на переднюю стенку имеет аортальную конфигурацию с подчеркнутой “талией” сердца. Аускультативно выявляются следующие признаки: Ослабление или исчезновение II тона на аорте за счет уменьшения подвижности сросшихся и уплотненных створок аортального клапана, а также вследствие снижения АД в аорте. Систолический шум изгнания над аортой во II межреберье справа грубого тембра (пилящий, скребущий) с иррадиацией по току крови на сосуды шеи и в межлопаточное пространство. Ослабление I тона на верхушке, обусловленное замедленным сокращением резко гипертрофированного левого желудочка и развитием функциональной недостаточности митрального клапана (“митрализации ” аортального порока), что на верхушке сердца может выслушиваться систолический шум. Может выслушиваться IV патологический тон сердца из-за увеличения силы сокращения гипертрофированного ригидного левого желудочка, а в стадии систолической дисфункции с дилатацией полости левого желудочка – III патологический тон с появлением протодиастолического ритма галопа. Пульс при аортальном стенозе медленный и малый (pulsus parvus et tardus). Характерно снижение систолического и особенно пульсового АД, что связано с уменьшением сердечного выброса. При развитии застойных явлений в малом круге кровообращения появляются влажные застойные хрипы в легких. Объективные признаки правожелудочковой недостаточности развиваются редко. Лабораторно-инструментальные методы исследования Лабораторные исследования: ОАК; ОАМ; БАК (натрий, калий, глюкоза, мочевина, креатинин, общий белок, альбумин, преальбумин, общий билирубин (прямой, непрямой), ЛДГ, АСТ, АЛТ, СРБ, холестерин, ХЛВП, ХЛНП, триглицериды, амилаза, ферритин, сывороточное железо, трансферрин, ГГТП, щелочная фосфатаза); электролиты крови (магний, калий, кальций, натрий); коагулограмма(АЧТВ, ПВ,МНО, фибриноген); ИФА(гепатиты В, С), ПЦР (гепатиты В и С, качественно); микрореакция (с целью исключения специфической инфекционной патологии); Реакция Райта (у пациентов, имеющих профессиональный контакт с продуктами животноводства, для исключения бруцеллезной этиологии аортальных пороков); Инструментальная диагностика1. Электрокардиография выявляет признаки выраженной гипертрофии левого желудочка с его систолической перегрузкой. Электрическая ось сердца отклоняется влево, резко увеличивается амплитуда зубца R в левых грудных отведениях V5,6 и амплитуда зубца S в правых грудных отведениях V1,2, переходная зона по грудным отведениям смещается к V1,2. О систолической перегрузке левого желудочка свидетельствует депрессия сегмента RS –T и формирование двухфазного или отрицательного зубца Т в отведениях V5,6, I, аVL. Часто выявляется блокада левой ножки пучка Гиса или атрио-вентрикулярная блокада различной степени, различные нарушения ритма сердца. 2. Фонокардиография выявляет систолический шум изгнания ромбовидной формы с эпицентром во II межреберье справа у грудины, ослабление II тона на аорте. 3. Эхокардиография позволяет выявить уплотнение и снижение подвижности створок аортального клапана вследствие фиброза и кальциноза и неполное раскрытие аортального клапана во время систолы левого желудочка, выраженную гипертрофию левого желудочка, постстенотическое расширение аорты, связанное с высоким давлением быстрой струи крови из суженного аортального отверстия на стенки аорты. При доплер-эхокардиографии определяется высокий градиент давления между левым желудочком и аортой. 4. Рентгенография органов грудной клетки обнаруживает характерную аортальную конфигурацию сердца (типа “сидячей утки”), расширение восходящей части аорты, кальцификаты в проекции аортального клапана. При застое крови в малом круге кровообращения появляются признаки легочной гипертензии. 5. Катетеризация левых камер сердцаопределяет увеличение градиента давления между левым желудочком и аортой (до 50 – 60 мм рт.ст. при площади аортального отверстия менее 0,75 см2 ). 6. Сфигмограмма с сонной артерии выявляет замедление систолического подъема и зазубренность на восходящей части и вершине (в виде петушиного гребня) из-за пульсового поступления крови через сужен ное аортальное отверстие. Лечение 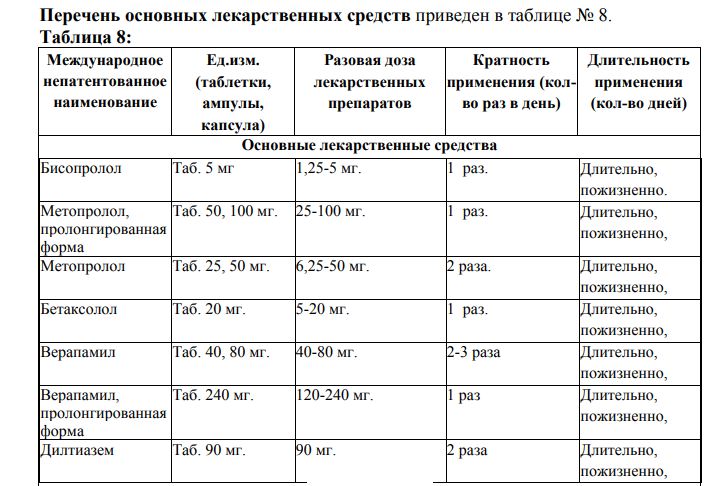 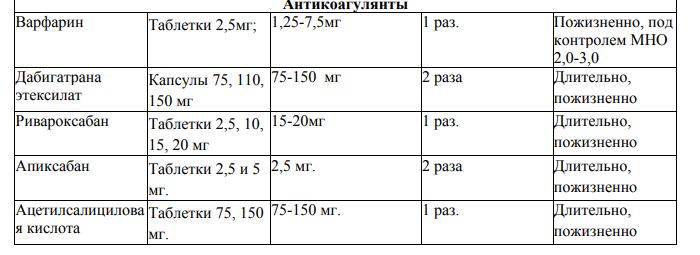 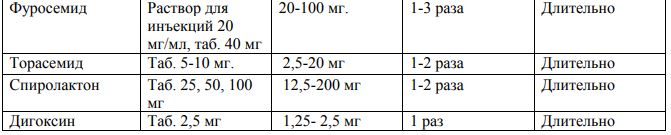 Примерная формулировка диагноза при пороках ИЭ, подострый, вторичный с поражением аортального клапана, врожденный двустворчатый аортальный клапан, недостаточность аортального клапана II степени, ХСН I стадии, I ФК Хроническая ревматическая болезнь сердца. Аортальный порок сердца: Аортальный стеноз умеренной степени тяжести. Осложнения: СН II ф.к. по NYHA. Острый инфекционный эндокардит аортального клапана. Таяжелая аортальная недостаточность. Осложнения: СН III ф.к. по NYHA 1 2 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
