Физическая реабилитация больных с заболеваниями и травмами нервной системы.. реферат. Реферат Физическая реабилитация больных с заболеваниями и травмами нервной системы
 Скачать 166.19 Kb. Скачать 166.19 Kb.
|
|
Принципы реабилитации в позднем периоде ТБСМ Непременным условием эффективности реабилитации инвалида с последствиями ТБСМ является объективное определение его реабилитационного потенциала, включающее в себя в первую очередь оценку сохранившихся двигательных функций и систем управления, используемых в комплексе восстановительных мер, которые правомерно обозначать понятием «реабилитационной возможности» инвалида ТБСМ. Многолетние клинические наблюдения свидетельствуют, что вид и степень тяжести травмы, локализация и распространенность повреждения мозговых структур, своевременность, полнота и адекватность лечебно-восстановительных мероприя тий острого периода спинальной травмы позднее проявляются различным сочетанием обратимых и необратимых нарушений функций спинного мозга. Высокие реабилитационные возможности, наблюдаемые в 18–25 % случаев спинномозговых травм, определяются преобладанием обратимых функциональных нарушений спинного мозга, складывающихся в картину умеренных проявлений ТБСМ в виде легких двигательных и чувствительных расстройств, нарушений функции тазовых органов обратимого характера. Умеренные реабилитационные возможности, наблюдаемые в преобладающем числе случаев травм спинного мозга (65–70 %), определяются сочетанием обратимых функциональных и необратимых морфологических нарушений спинного мозга. Течение травматической болезни спинного мозга характеризуют парезы различной выраженности, стойкие расстройства двигательных функций, глубокие нарушения со стороны тазовых органов и нервно-психической сферы. Низкие реабилитационные возможности в 8–12 % случаев спинномозговых травм, обусловленные необратимыми морфологическими изменениями (анатомические перерывы) спинного мозга формируют глубокую выраженность всех проявлений ТБСМ с развитием клиники параличей и глубоких парезов отделов, расположенных ниже уровня повреждения, картину центральных расстройств регуляции функций тазовых органов необратимого характера, выраженные нарушения со стороны психоэмоциональной сферы инвалидов. В основе построения индивидуальных программ реабилитации инвалидов в позднем периоде ТБСМ лежит реализация восстановительных возможностей средствами физической культуры на основе биологически обусловленных механизмов. При высоких реабилитационных возможностях такими механизмами являются процессы реституции, поэтому основными задачами средств реабилитации становится стимуляция структур спинного мозга, находящихся в фазе торможения, усиление всех видов афферентации с периферических рецепторов, включение рефлекторных механизмов, ранее имевших вспомогательное значение в осуществлении двигательного акта, восстановление силы сохранившихся активных движений. При умеренных реабилитационных возможностях механизмы реституции имеют значительно меньшее значение и в основном способствуют проявлению компенсации – ведущей формы приспособительной деятельности организма, направленной на замещение утраченных двигательных функций. Для компенсации ЦНС используют сохранившиеся проводящие и управляющие структуры спинного мозга, экстраспинальные пути вегетативной нервной системы и нейрогуморальные факторы контроля и управления. По этим путям идет формирование рефлекторных основ компенсации, включение структур, способных к функциональному замещению в условиях выпадения основных исполнительных механизмов. Основными задачами реабилитационных программ в этих случаях являются: поддержание и развитие силы в сохранивших управление мышцах, усиление их функции за счет активизации и перестройки смежных мышечных структур; формирование компенсаций полностью утраченных функций на основе рефлекторных структур, ранее в этих движениях не участвующих. При необратимых последствиях травмы спинного мозга и полном нарушении проводимости в основе реализации низких реабилитационных возможностей лежит приспособительная деятельность сохранивших свое назначение органов и систем, направленная на поддержание жизнедеятельности инвалидов. В этих условиях функции контроля и координации приспособительных механизмов осуществляются сохранившимися анализаторами (зрительными, вестибулярными, проприорецепторами костно-суставного аппарата и т. д.). Задачами физической реабилитации в этом случае являются выявление сохранившихся наиболее целесообразных движений и формирование на их основе возможных замещений ведущих двигательных навыков самообслуживания. На этом этапе реабилитации возрастает значение обучения инвалида использованию различных приспособлений и оборудования, способствующих его жизнеобеспечению, организация квалифицированного постоянного обслуживания и ухода.
Клиническая картина позднего периода ТБСМ характеризуется стойкими неврологическими нарушениями в виде чувствительных и двигательных расстройств ниже уровня травмы, функций тазовых органов, психоэмоциональной сферы. При всем разнообразии этих расстройств, вызванных наруше нием организующей функции спинного мозга в поздний период спинномозговой травмы, предложено выделить 4 степени утраты основных функций опоры и передвижения при повреждении в грудном отделе позвоночника: 4-я степень – утрата функций поддержания опоры и равновесия тела в положениях сидя и стоя; 3-я степень – утрата функций поддержания опоры и равновесия тела в положении стоя; 2-я степень – утрата функции передвижения без дополнительных средств опоры; 1-я степень – утрата функции ходьбы. Все 4 степени утраты основных функций опоры и передвижения взаимосвязаны и последовательно характеризуют глубину наступивших двигательных нарушений, от самой тяжелой 4-й степени до самой легкой 1-й. В соответствии со степенями утраты основных двигательных функций опоры и передвижения выделяется и 4 этапа реабилитации, каждый из них имеет свои задачи, которые решаются курсами по 45 дней в стационаре и самостоятельными занятиями дома, длительность которых меняется на протяжении 4 этапов: на 1-м, 2-м и 3-м этапах длительность тренировок дома также 45 дней, на 4-м – 3–6 месяцев. Количество курсов стационарной реабилитации зависит от этапа, тяжести и уровня поражения, а также от активности больного, его желания и стремления бороться с недугом, качеством выполнения домашних тренировочных заданий. Важным условием реабилитации инвалидов на всех этапах является следование основным дидактическим принципам при использовании физических упражнений: последовательный переход от простых упражнений к более сложным, систематичность и непрерывность, постепенное увеличение нагрузок и их индивидуализация. Чрезвычайно важное значение имеет выработка у инвалида сознательного отношения к занятиям, появление у него психологической уверенности в достижении благоприятного результата реабилитации. Главной задачей реабилитации на 1-м этапе является восстановление функции поддержания равновесия в положении сидя без опоры. Наряду с этим стоят задачи поднятия общего тонуса и улучшения психоэмоционального состояния, нормализации мышечного тонуса, профилактики контрактур и атрофии мышц конечностей, увеличения силы мышц спины, живота и нижних конечностей, повышения общей тренированности организма. Для их решения используются утренняя гигиеническая гимнастика (УГГ), лечебная гимнастика (ЛГ), лечение положением, пассивные и пассивно-активные движения, растягивание спастических мышц, идеомоторные упражнения, изометрические напряжения мышц, ручной и точечный массаж, тренировка на тренажерах. Важную роль на 1-м этапе играет освоение больным упражнения с попеременным «втягиванием» прямой ноги в положении лежа на спине или стоя на четвереньках. Для этого за счет движения тазом больной подтягивает прямую ногу, т.е. лежа передвигает ее по кровати или приподнимает от пола (в положении на четвереньках), а затем возвращает на место. Это замещающее движение ноги необходимо при освоении передвижения в аппаратах на последующих этапах реабилитации. Для решения главной задачи, т. е. сидеть без опоры, необходимо укрепить мышечный корсет за счет гимнастических упражнений и тренировки на блоковых тренажерах от 3 до 4 раз в день по 15–20 мин до 5–6 раз в неделю. Через 45 дней пребывания в стационаре больной выписывается домой и должен в течение 1,5 месяца самостоятельно заниматься по полученному домашнему заданию, куда входят освоенные упражнения УГГ и ЛГ, изометрические напряжения различных мышечных групп (по 30 раз на каждую), 3–4 раза в день, тренировка на блоковом тренажере 3–4 раза в неделю по 30–40 мин, положение на животе для уменьшения спастики (до 30 мин) перед каждым занятием. Если после стационарного и домашнего курса главная задача 1-го этапа решается, то больной переводится на 2-й этап, если нет – повторяет стационарный курс 1-го этапа. Основной задачей 2-го этапа является восстановление функции поддержания равновесия в положении стоя, а также постепенная адаптация к возрастающим физическим нагрузкам, освоение методики замыкания коленного сустава, уменьшение спастики, дальнейшее укрепление мышц живота, спины нижних конечностей. Упражнения в занятиях ЛГ проводятся в основном стоя, при слабости мышц в корсете и крепящих аппаратах, количество упражнений и длительность занятий постепенно увеличиваются. Вводится специальное занятие у гимнастической стенки для освоения замыкания коленного сустава. Систематические нагрузки на ногу в вертикальном положении способствуют выработке у больных спастического рефлекса замыкания коленного сустава. Под воздействием опорной нагрузки на ногу разгибатели бедра и голени, сохранившие достаточный тонус, сокращаются и фиксируют коленный сустав в состоянии разгибания голени, образуя достаточно устойчивую опору. Выработка этого рефлекса требует от больного настойчивости и терпения и занимает длительное время, однако в дальнейшем позволяет ходить без аппаратов, сгибая ногу. Обязательным условием остается только фиксация стопы в положении тыльного сгибания ортопедической обувью. Перед ЛГ в течение 20 мин проводятся точечный массаж для снятия спастики и упражнения на растягивание и расслабление мышц. Проводятся также занятия у гимнастической стенки для отработки замещающего движения – «втягивание» ноги за счет смещения таза вверх. Кроме того, проводятся упражнения на равновесие тела в положении стоя, развитие мышечно-суставной чувствительности и укрепления мышц живота, спины, нижних конечностей на блоковых или других тренажерах. При выписке из стационара через 45 дней больные получают задание на домашний 45-дневный курс, который включает все группы освоенных упражнений. В том случае, если главная задача 2-го этапа не решена за счет стационарного и домашнего курса, стационарный курс проводится повторно с той же задачей. Основной задачей 3-го этапа является освоение передвижения в вертикальном положении (стоя) в крепящих аппаратах с различными видами опор. К частным задачам следует отнести: уменьшение спастики, дальнейшее укрепление мышц живота, спины и нижних конечностей, подбор средств и видов крепящих аппаратов и опор (лонгет, ортопедической обуви, корсетов, освоение ортоградного передвижения (назад, боком), освоение передвижения вперед и преодоление препятствий (ступенек и др.). Благодаря выработке компенсаторных механизмов «втягивания ноги» за счет переноса тяжести тела на противоположную сторону удается передвигать ногу на величину ступни, не отрывая ее от пола. В отличие от традиционного метода обучения передвижению больного в аппаратах с помощью параллельных брусьев, целесообразней начинать обучение с методики перемещения спиной вперед. Такое движение значительно проще и быстрее осваивается больным даже со значительными нарушениями нервно-мышечного аппарата нижних конечностей. После выработки навыков передвижения спиной вперед больной намного проще переходит к нормальному передвижению вперед (рис. 1), Перемещение в аппаратах осуществляется за счет замещающих движений – сокращений квадратной мышцы поясницы и косых мышц живота, включающих в себя: перенос центра тяжести на одну опорную ногу; «втягивание» другой ноги; передвижение ее за счет сгибания в тазобедренном суставе вперед; установление равновесия тела с опорой на обе ноги. 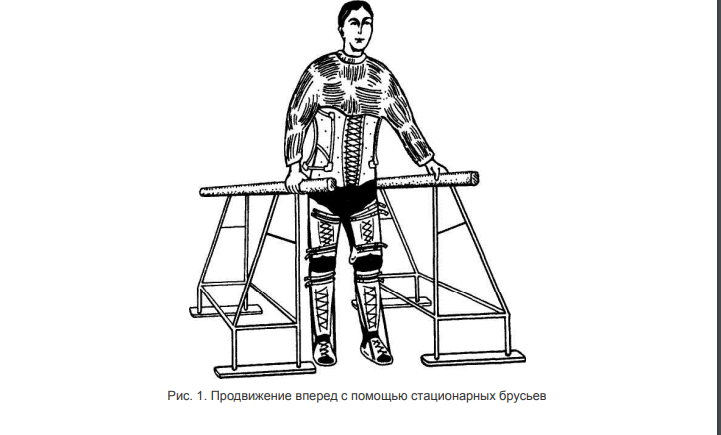 После освоения передвижения в параллельных брусьях в течение 10–12 дней следует перейти к передвижению с помощью ходилок, в которых расстояние между опорами внизу сначала 45–55 см, а затем 20–25. При освоении этого вида передвижения переходят к использованию костылей. При этом вначале вперед выносится 1 костыль, приставляется противоположная нога, затем другой костыль и нога. Применяется и одновременный перенос костылей вперед и затем поочередное приставление ног. Тренировки в передвижениях в крепящих аппаратах и ортопедической обуви занимают 4–5 ч в день. При хорошей переносимости физических нагрузок больные дополнительно занимаются на тренажерах для укрепления мышц нижних конечностей и мышечного корсета. При выписке после очередного 45-дневного курса больные получают задание в соответствии с достигнутым результатом и характером упражнений: ежедневно выполнять передвижения в аппаратах с доступными видами опор («ходилки», костыли, 3–4 раза в день по 30–40 мин); комплекс физических упражнений для укрепления мышц живота, спины, нижних конечностей (раз в день 25–30 мин); при наличии блокового тренажера 3–4 раза в неделю тренировки для различных групп мышц (длительность 40–45 мин); стараться использовать для передвижения в быту не коляску, а костыли, «ходилки». На решение задач 3-го этапа может быть затрачено также не один стационарный и домашний курс. Задачами 4-го этапа реабилитации является восстановление функции ходьбы с дополнительной опорой, восстановление координации движений и навыков ходьбы с помощью ходилок, костылей, канадских палочек, палок; освоение ходьбы через препятствия и по лестнице. Занятия ходьбой становятся основным средством физической культуры и реабилитации. Специальные занятия по освоению ходьбы с дополнительной опорой проводятся на специально выделенной площадке, имеющей укрепленные перила и зеркало. На этой площадке пациент тренируется и под наблюдением методиста, и самостоятельно 2–3 раза в день? Используя как опору «ходилку» для одной руки, а другой рукой опирается на перила, больной выполняет ходьбу вперед и назад, меняя при этом угол закрепления зеркала для коррекции ходьбы. По мере улучшения ходьбы с «ходилками» и костылями, больной переходит к ходьбе с канадскими палочками, упираясь на кисти и локти. Безусловно, для перехода с одного на другой вид опоры при ходьбе большинству больных требуется не один, а несколько курсов реабилитации в стационаре. Овладев одним видом опоры, они переходят на другой, пока не становятся в состоянии ходить без опоры. Тогда назначается тренировка в количественном и качественном улучшении ходьбы. Известно, что бесконтрольная ходьба без дополнительной разгрузки конечностей часто приводит к выработке у больных порочных компенсаций (приставной шаг, варусная и вальгусная установка стоп и др.). Поэтому в тренировках ходьбы особое внимание уделяется правильности ее техники. У больных с дефицитом мышечной функции сгибателей тела и разгибателей нижних конечностей нарушается как маховая, так и опорная фаза ходьбы, что выражается в увеличении времени перемещения ноги и укорочении шага, неустойчивости при опоре и ослаблении отталкивания. Поэтому на этапе освоения ходьбы необходимо особое внимание уделять повышению мышечной силы сгибателей и разгибателей бедра и голени. Одним из приемов увеличения мышечной силы сгибателей бедра и голени во время ходьбы является использование навесных утяжелителей вроде манжет, надевающихся на нижнюю часть голени, массой от 0,5 до 2 кг. Домашнее задание после каждого стационарного курса включает: тренировки в ходьбе с достигнутым видом опоры и в привычных дозировках тренировки на блоковом тренажере для различных групп мышц. Домашний курс на 4-м этапе рекомендуется длительностью от 3 до 6 месяцев, так как восстановление функции ходьбы является наиболее длительным процессом. Для достижения 4-го этапа реабилитации большинству больных с ТБСМ в грудном отделе требуется 1,5–2 года систематических занятий.
Повреждение или разрушение шейных сегментов спинного мозга нарушает связи коры головного мозга с мышечным аппаратом на большей части тела, что проявляется развитием параличей и парезов в руках и ногах. Их клиническая картина и степень выраженности определяются уровнем повреждения шейного сегмента спинного мозга и его тяжестью. При поражениях верхнешейных сегментов С - С в 2–3 % случаев травм (А.В. Алешина, 1992) наблюдается картина спастических тетрапарезов. Клиническая симптоматика обычно симметрична, спастика отчетливо преобладает в сгибателях верхних и нижних конечностей, но тонус мышц нижних конечностей повышен отчетливее. На большей части тела выявляются грубые расстройства всех видов чувствительности, гиперрефлексия. Пальцы кистей сведены в кулак, разгибание локтевых суставов и опора на руки резко нарушены, ограничены наклоны головы вперед и в стороны. Преобладание высокого тонуса сгибателей в ногах ограничивает возможности разгибания, способствует формированию сгибательных контрактур в крупных суставах Повреждения на уровне С сегмента встречаются в 10–12 % случаев травмы шейного отдела позвоночника. При травмах этой локализации развивается картина верхнего вялого парапареза в дистальных отделах рук с нижним спастическим парапарезом. Клинически отмечается сохранение активных движений в руках до кисти при значительном снижении функций пальцев и их гипотрофии. Наиболее частым уровнем повреждения шейных позвонков является травма сегмента С — до 50 % всех случаев, повреждение сегмента С встречается в 35–40 % случаев (В.К. Шестовский, 1987). Важно отметить, что топографически этот уровень соответствует шейному утолщению спинного мозга и при его повреждении разрушаются мотонейроны, образующие шеное сплетение. Это дает картину вялых параличей и парезов верхних конечностей в сочетании с центральными параличами и парезами нижних конечностей. Клинически при повреждениях С позвонка сохраняются активные движения трапециевидной, малой грудной и лопаточных мышц, осуществляющих движение плеча. Все остальные отделы руки гипотрофичны, бездействуют; лучезапястные суставы «разболтаны»; кисти «доскообразно» уплощены за счет атрофии межпальцевых промежутков и сглаженности возвышений 1-го и 5-го пальцев. При повреждении сегмента С сохраняются активные движения в плечевых суставах и сгибателях предплечья и кисти; разгибание и пронация предплечья отсутствует. Ладони уплощены, схват кисти отсутствует. В связи со слабостью грудных и дельтовидных мышц плечи опущены, ротированы внутрь, при поворотах корпуса руки как бы «разбрасывает» в стороны. Преобладание спастики сгибателей в ногах заставляет больного занимать вынужденную позу, значительно затрудняя не только поддержание вертикального положения, но и сохранение устойчивости в положении сидя. При частичном нарушении проводимости шейного отдела спинного мозга симптоматика неврологических и двигательных расстройств более полиморфна и асимметрична. Как уже указывалось выше, при травме шейного отдела спинного мозга распространенный и выраженный двигательный дефект сопровождается глубоким расстройством функции тазовых органов и нарушениями со стороны нервно-психической сферы, что значительно усугубляет клиническую картину. Таким образом, глубина и стойкость проявлений травматической болезни спинного мозга в поздний период затрагивают основные сферы жизнедеятельности инвалида, нарушая не только возможности передвижения, но и выполнение элементарных функций самообслуживания. Это делает задачу реабилитации данного контингента инвалидов наиболее сложной и трудоемкой в сравнении с любыми другими видами патологии двигательных расстройств. Построение индивидуальных программ физической реабилитации лиц с последствиями повреждения шейного отдела спинного мозга в позднем периоде травматической болезни требует соответствия задач, методов и средств физической культуры реабилитационным возможностям инвалида на основе анализа состояния двигательной сферы и в первую очередь функции верхних конечностей, сложившейся на предшествующих этапах реабилитации. Материалами для такого анализа являются результаты полного 1 3 4 5 6 5 6 клинического обследования инвалида и данные ряда специальных тестовых исследований, характеризующих степень нарушения или утрат функций – мануальное мышечное тестирование (ММТ), функциональные двигательные пробы и тестирование возможности самообслуживания. ММТ позволяет судить об угнетении мышцы в движении и дает сведения о силе мышечного сокращения в тестовом движении, совершаемом в определенном исходном положении. Критерием удовлетворительной оценки мышечной силы является преодоление тяжести части тела (гравитации), перемещаемой в тестируемом движении. Необходимо отметить, что при оценке силы сгибателей или разгибателей пальцев вес перемещаемой фаланги является столь незначительным, что в этих тестовых движениях оценка строится по объему движения или мануальному сопротивлению. Используемые в практике реабилитации больных ТБСМ функциональные двигательные пробы позволяют оценивать соотношение силовых характеристик исследуемых мышечных групп (по данным ММТ) и их сохранившиеся способности реализовывать свою функцию в тестовом движении. Характер, темп и способ выполнения инвалидом тестового задания сравниваются со шкалой стандартизированных показателей выполнения исследуемой функции, расположенных в порядке возрастания степени компенсации. Функциональные пробы позволяют судить об исходном уровне исследуемой функции и наблюдать его динамику в процессе реабилитации инвалида. Тестирование уровня самообслуживания основано на результатах многодневных наблюдений за выполнением инвалидами различных видов повседневной деятельности, связанных с личной гигиеной, одеванием, приемами пищи и т. д., т. е. наиболее необходимыми и привычными действиями. Степень компенсации основных функций определяет возможность инвалида полностью или частично себя обслуживать. Итоговые результаты оцениваются по 4-балльной шкале: 1 балл – полная зависимость от посторонней помощи во всех видах самообслуживания; 2 балла – частичное участие в выполнении самообслуживания; 3 балла – полностью самостоятельное выполнение большинства видов обслуживания, требующее значительных усилий и времени; 4 балла – устойчивые навыки самообслуживания. На основе комплексной оценки исходного уровня реабилитационных возможностей инвалида осуществляется выбор средств и методов физической реабилитации, формы занятий, организационные модели реабилитационного процесса. Важнейшей особенностью физической реабилитации лиц с последствиями травмы на уровне шейного отдела спинного мозга является первостепенность решения задач восстановления функциональности рук. Значение руки для человеческой деятельности трудно переоценить. О сложности и совершенности ее функции свидетельствует тот факт, что даже при одинаковых движениях пальцев имеются отличия правой и левой рук у большинства здоровых людей. Поэтому в условиях глубокой патологии всей двигательной деятельности инвалида с ТБСМ, даже минимально сохранившиеся двигательные возможности руки за счет совершенствования компенсации позволяют решать целый ряд проблем самообслуживания и жизнеобеспечения. При всем многообразии двигательных возможностей кисти, применительно к задачам физической реабилитации, можно выделить три наиболее значимых в повседневной деятельности функции – схват, удержание и манипуляции. Следующей важной особенностью восстановления функции руки с позиций самообслуживания инвалида является ее участие в поддержании опоры тела. Еще одним необходимым условием обеспечения нормальной двигательной активности инвалида является восстановление сочетанной и координированной функций обеих рук, их пространственные перемещения. Таким образом, общий двигательный дефект при травме шейного отдела спинного мозга усугубляется утратой возможности инвалида к самообслуживанию и использованию целого ряда средств физической реабилитации из-за нарушения ведущих функций схватывания, удержания и опоры рук. Сказанное выше о первостепенной задаче восстановления функции рук не означает, что все реабилитационные воздействия в отношении функции восстановления опоры и передвижения откладываются на последующие этапы. Наоборот, практика показывает, что в большинстве случаев функциональное восстановление крупных мышечных групп нижних конечностей, спины, плечевого пояса опережает восстановление функций мелких мышц кисти и пальцев. Поэтому методика физической реабилитации таких инвалидов предусматривает комплексное воздействие на все области двигательной сферы для стимуляции поврежденных структур и зон функционального торможения, поддержания функциональной активности сохранивших управление мышц, формирование замещающих движений и компенсаций. Тактика построения реабилитационных программ инвалидов с последствиями травмы шейного отдела спинного мозга в позднем периоде ТБ предполагает в поэтапном реабилитационном воздействии восстановление или компенсацию основных функций самообслуживания и передвижения до уровня, обусловленного исходными реабилитационными возможностями инвалида. Организационная модель этапно-курсовой реабилитации инвалидов с ТБСМ предусматривает, как уже указывалось, чередование курсов стационарной реабилитации и самостоятельных тренировок в домашних условиях, что позволяет на протяжении длительного периода (2–3 года) проводить реабилитационное воздействие, соблюдая этапность и преемственность в использовании методик и форм физической культуры для достижения конечной цели – оптимальной реализации реабилитационных возможностей |
