Реферат по глазным болезням : глаукома. Глаукома. Реферат на тему глаукома студент ИвановА. В группа 3 б лд проверил преподаватель Тугбаев В. С рыбинск
 Скачать 62.64 Kb. Скачать 62.64 Kb.
|
|
ГПОУ ЯО «Ярославский медицинский колледж» Реферат на тему: ГЛАУКОМА Выполнил: студент ИвановА.В Группа 3 Б ЛД Проверил: преподаватель Тугбаев В.С Рыбинск 2022 Глаукома — большая группа заболеваний глаз, характеризующаяся постоянным или периодическим повышением внутриглазного давления с последующим развитием типичных дефектов поля зрения, снижением центрального зрения и атрофией зрительного нерва. Приступ глаукомы развивается в результате быстрого нарастания внутриглазного давления, что сопровождается выраженной клинической симптоматикой. Встречается чаше у пожилых людей, на одной стороне. Провоцирующими факторами обычно являются нервные перегрузки, стрессы. Клиника приступа глаукомы. Предвестником острого приступа глаукомы может быть затуманивание зрения и появление радужных кругов вокруг источников света. Эти явления обусловлены внезапным и быстрым повышением внутриглазного давления, которое нарушает обменные процессы в роговой оболочке. Вследствие этого роговица мутнеет, что проявляется затуманиванием зрения. При взгляде на источник света больной видит вокруг него такой же радужный круг, какой видит здоровый человек вокруг источника света на улице в туманную погоду. Больные, у которых никогда не было острого приступа, могут и не знать, что это предвестники острого приступа глаукомы. Возникновение приступа характеризуется внезапным появлением резкой боли в глазу, иррадиирущей в соответствующую половину головы. Резко снижается острота зрения вплоть до сохранения только светоощущения. Боль может сопровождаться тошнотой, рвотой, головокружением, выраженным ознобом, общим недомоганием. Иногда может быть повышение температуры. Эти симптомы затрудняют диагностику и приводят к неправильному лечению, поэтому при наличии вышеуказанных признаков, необходимо тщательное выяснение анамнеза (наличие глаукомы), а также следует узнать, какие препараты принимал больной до развития приступа (мидриатики, например, атропин, способствуют развитию приступа). Большую информацию при данной патологии выявляет осмотр глаз. Даже при поверхностном осмотре можно увидеть покраснение глаза, широкий, расширенный зрачок овальной формы и отсутствие его реакции на свет, а также изменение его цвета. Вместо черного цвета при остром приступе глаукомы зрачок кажется зеленоватым, однако самым главным признаком глаукомы является резкое уплотнение глаза. При пальпации глазного яблока определяется значительное повышение его тонуса и болезненность, глаз производит впечатление «каменного». Внутриглазное давление резко повышено (до 70—100 мм рт. ст.). Глазное дно обычно или нельзя осмотреть, или виден гиперемированный диск зрительного нерва, расширенные вены, бледная сетчатка. Неотложная помощь при приступе глаукомы. Главная цель — снизить внутриглазное давление и нормализовать кровообращение в глазу для восстановления питания сетчатки и зрительного нерва. Для этого назначают 1% р-р пилокарпина через каждые 15, затем 30 мин. по 2 капли, подкожно вводят промедол. Внутрь дают 40—60 мг фуросе-мида. Рекомендуется введение седативных средств. Если при лечении в течение 3—4 часов нет эффекта, то рекомендуется в/м ввести «литическую смесь» (1 мл 2,5% р-ра аминазина, 1 мл 2,5% пипольфена, 1 мл 2% р-ра промедола). Показана дача солевого слабительного, горячие ножные ванны. Госпитализация в специализированный стационар. КЛАССИФИКАЦИЯ ГЛАУКОМ. Различают первичную и вторичную формы глаукомы. К первичным относятся открытоугольная (первичная открытоугольная глаукома, ПОУГ, при которой угол передней камеры открыт), закрытоугольная (первичная закрытоугольная глаукома, ПЗУГ, при которой угол передней камеры закрыт) и смешанная (угол передней камеры частично открыт, частично – закрыт). Первичная глаукома – возникает в ранее здоровом глазу, характеризуется повышением ВГД и вызванной этим повышением атрофией зрительного нерва. Заболевание развивается после 40 лет. Первичная глаукома классифицируется по форме, стадии, состоянию ВГД, динамике зрительных нервов. Отдельно в диагноз выносятся понятия «подозрение на глаукому» и «преглаукома». При первичной глаукоме внутриглазное давление повышается без какоголибо предшествующего поражения глаза. Причиной повышения давления служат дистрофические процессы в тканях глаза. Вторичная – последствия тех воспалительных заболеваний или травм, в результате которых нарушается отток жидкости из глаза. Большое количество различных форм вторичной глаукомы может быть объединено в несколько групп: • увеальная послевоспалительная глаукома связана с образованием гониосинехий, сращением и заращением зрачка. • факогенная глаукома возникает при смещении хрусталика (вывих в переднюю камеру). • сосудистая (посттромботическая). • травматическая подразделяется на контузионную и раневую. Причиной контузионной глаукомы служит повреждение трабекулы при травматической рецессии угла передней камеры. • вызванная дегенеративными процессами (при сахарном диабете и др). • неопластическая. Врожденная глаукома – врожденное повышение внутриглазного давления вследствие неполного рассасывания эмбриональной ткани в углу передней камеры. Эта ткань закрывает доступ водянистой влаги к трабекуле и шлеммову каналу в результате аномалий эмбрионального развития дренажной системы, недоразвития путей оттока выделяемой влаги. Эти аномалии нередко возникают при различных патологических состояниях женщины, обусловленных инфекционными болезнями, авитаминозом, тиреотоксикозом, отравлениями, травмами, ионизирующей радиацией и др. Врожденная глаукома в 60 % случаев может обнаруживаться уже у новорождённого, но чаще проявляется вскоре после рождения и может отодвинуться на несколько лет (детская глаукома). У новорождённых и детей раннего возраста капсула глаза растяжима и пластична, поэтому в клинической симптоматике преобладают симптомы, связанные с растяжением роговой оболочки и склеры. Этот процесс называют гидрофтальмом – водянкой глаза, буфотальмом – бычьим глазом. Открытоугольная форма. До 90% всех случаев – именно открытоугольная глаукома. Она развивается из-за постепенного нарушения оттока водянистой влаги из глаза вследствие закрытия путей оттока. Угол передней камеры глаза, образованный соединением роговицы и радужки, открыт (см. рисунок). Развивается медленно и является пожизненным заболеванием. Протекает бессимптомно и повреждения зрительного нерва долгое время незаметны пациенту. При ранней диагностике хорошо поддается лечению, снижающему внутриглазное давление. При соблюдении рекомендаций офтальмолога и регулярном наблюдении не происходит ухудшения зрения. Закрытоугольная глаукома. Встречается существенно реже, чем открытоугольная. Причина заболевания в блокировании путей оттока внутриглазной жидкости и резком подъеме внутриглазного давления. Угол передней камеры глаза закрыт или резко сужен, радужка приближена к роговице в месте их соединения (см. рисунок). Заболевание развивается быстро и проявляется значительными подъемами внутриглазного давления (в том числе острыми приступами глаукомы), которые иногда сопровождаются жалобами на головную и глазную боль, радужные круги вокруг светящихся объектов, тошноту, рвоту, ухудшение зрения. Закрытоугольная глаукома прогрессирует быстрее. 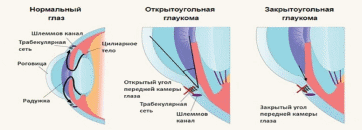 Стадии глаукомы определяются по состоянию поля зрения и диска зрительного нерва. Выделяют 4 стадии глаукомы: начальную, развитую, далеко зашедшую, терминальную. I – начальная (границы поля зрения нормальные, но есть небольшие парацентральные скотомы); выраженных изменений поля зрения еще нет. Могут наблюдаться расширение физиологической экскавации диска зрительного нерва Внутриглазное давление периодически повышено. II – развитая Стойкое сужение границ поля зрения более чем на 10° с носовой стороны или слияние парацентральных скотом в дугообразную скотому (скотома Бьеррума). Имеется глаукоматозная экскавация диска зрительного нерва. Умеренно повышенное давление 25–32 мм рт. ст. III – далеко зашедшая Характеризуется концентрическим сужением поля зрения резкое сужение поля зрения (меньше 15° от точки фиксации) или сохранение лишь отдельных участков поля зрения; Высокое давление 33 мм рт. ст. IV – терминальная Диагноз терминальной глаукомы ставят при утрате предметного зрения (наличие только светоощущения) или полной потере зрительной функции (слепота). Открытоугольная глаукома встречается около 90% всех случаев. чаще в возрасте старше 40 лет, преобладающий пол – мужской. Закрытоугольная глаукома встречается чаще у женщин в возрасте 50-75 лет. Среди заболевших значительная часть занимают лица трудоспособного возраста. Многие исследователи подчеркивают, что только половина пациентов знает о своей болезни и еще столько же больны, но не подозревают этого. При этом болезнь развивается постепенно и незаметно, и обнаруживает себя только тогда, когда появляются грубые нарушения зрительных функций. На более поздних стадиях заболевания добиться стабилизации процесса становится очень трудно, если вообще возможно Диагностика глаукомы. 1. Профилактическая тонометрия. Лицам 40 лет и старше ВГД измеряется 1 раз в год. 2. Суточная тонометрия. Измерение ВГД 3-5 дней подряд утром и вечером. В норме ВГД выше утром, но размах колебаний не превышает 5 мм.рт.ст. 3. Пилокарпиновая (разгрузочная) проба. Измерение ВГД, а затем закапывается 1% раствор пилокарпина. Через 60 минут измерение ВГД повторно. При глаукоме ВГД снижается на 5 мм. рт. ст. и более. 4. Тёмная (нагрузочная) проба. Измерение ВГД, а затем пациент 60 минут находится в темноте и ВГД измеряется повторно. При глаукоме ВГД повышается на 5 мм. рт. ст. и более. Ключевыми исследованиями для выявления глаукомы являются: Тонометрия – измерение внутриглазного давления. Офтальмоскопия – осмотр глазного дна. Периметрия – приборное исследование поля зрения. Гониоскопия – осмотр с помощью линзы угла передней камеры глаза. Группы риска: Люди старше 60 лет. Родственники больных глаукомой. Пациенты, применяющие стероидные препараты. Лица, перенесшие травмы глаза. Близорукие люди с миопией высокой степени. Регулярное обследование Люди из групп риска должны проходить полное обследование у офтальмолога не реже одного раза в год. Помимо проверки остроты зрения и измерения давления, должны выполняться исследование поля зрения (периметрия) и осмотр диска зрительного нерва (офтальмоскопия или ретинотомография). Лечение глаукомы Все больные глаукомой берутся на диспансерный учёт в поликлинике по месту жительства. На амбулаторной карте делается пометка «глаукома», чтобы врач любой специальности согласовал свои назначения с окулистом. Один раз в месяц такие пациенты приходят на контроль ВГД и 3-4 раза в год на обследование. При первичной глаукоме вне приступа существует три основных подхода к лечению глаукомы: 1. Консервативный. Применение миотических средств. Выбирают такой препарат и в такой дозе, который позволяет добиться полной нормализации ВГД у данного больного. Основным препаратом (миотиком) для лечения глаукомы является 1 % раствора пилокарпина гидрохлорида. Применяются и следующие средства: 0,25–0,5 % раствор тимолола; 0,5 % раствор бетоптика 2. Хирургический. Показанием к оперативному вмешательству служит прогрессирование заболевания на фоне медикаментозного или лазерного лечения, а также их сочетания. 3. Лазерный. Лазерное вмешательство рекомендуется в случаях, когда медикаментозная терапия сама по себе не способна полностью контролировать уровень глазного давления или если применение последней по каким-либо причинам невозможно. Офтальмогипертензия характеризуется повышением ВГД без развития глаукоматозной атрофии зрительного нерва. Основные диагностические признаки офтальмогипертензий: повышение уровня ВГД выше 26,0 мм рт. ст., угол передней камеры открыт, диск зрительного нерва и поле зрения не имеют характерных для глаукомы изменений. Офтальмогипертензия подразделяется на 3 подгруппы: 1) симптоматическая офтальмогипертензия . 2) эссенциальная офтальмогипертензия. 3) псевдогипертензия глаза. На диспансерном учете должны находиться следующие категории пациентов: 1) с подозрением на глаукому пациенты находятся на диспансерном учете в течение 2 лет. По истечении этого периода диагноз глаукомы должен быть подтвержден или опровергнут; 2) с диагнозом глаукомы, первичной или вторичной, пациенты находятся на диспансерном учете постоянно; 3) пациенты с офтальмогипертензией находятся на диспансерном учёте до 5 лет. Пациенты глаукомой должны находиться на диспансерном наблюдении у офтальмолога (2–3 раза в год, а при необходимости чаще), который контролирует поле зрения, остроту зрения, уровень внутриглазного давления, состояние зрительного нерва. Это позволяет контролировать динамику патологического процесса, своевременно менять медикаментозный режим, а при отсутствии нормализации внутриглазного давления под действием капель рекомендовать переход к хирургическому лечению – традиционному или лазерному. Только такой комплекс мер поможет сохранить зрительные функции на многие годы. Нелишним представляется напомнить о том, что любая антиглаукомная операция ставит своей целью только снижение внутриглазного давления, т. е. по своей сути является симптоматическим методом лечения. Она не предполагает улучшения зрительных функций или избавления от глаукомы. Уход за больным глаукомой . Уход за больным глаукомой заключается в контроле за соблюдением выполнения всех предписаний врача, режима дня, диеты. Неприятные переживания, нервные потрясения вызывают повышение внутриглазного давления, поэтому больному глаукомой следует создавать спокойную обстановку как на работе, так и дома, в семье. Здесь много зависит от самого больного. Следует выработать привычку спокойно и рассудительно относиться к мелким невзгодам. Хорошо успокаивает нервную систему нормальный сон, а для этого рекомендуются вечерние прогулки. Хорошо помогает мед. Одну столовую ложку меда следует развести в половине стакана теплой воды и принимать за полчаса до сна. Большую пользу при глаукоме приносит легкий физический труд, особенно на свежем воздухе. Однако при этом нужно избегать работы с низким положением головы (стирка, мытье полов, прополка и т. д.). Зрительную работу больным глаукомой необходимо выполнять только при хорошем освещении и избегать сильного наклона головы. Смотреть телевизор больным глаукомой разрешается только в хорошо освещенной комнате и не более 1-1,5 ч подряд. Не рекомендуется париться в бане, мыть голову очень горячей водой, принимать принимать холодный душ или купаться в холодной воде ниже 18°С. Пища глаукомного больного должна быть разнообразной. В рацион рекомендуется включать мясо, рыбу (свежую), яйца, но в ограниченном количестве и не каждый день. Предпочтение следует отдать молочнорастительной пище. Соленые и острые блюда исключаются из диеты. Особенно-важно ограничить прием воды. В один раз не следует выпивать больше стакана воды или чая. Не рекомендуется пить кофе, какао и крепкий чай, так как эти напитки содержат кофеин, повышающий внутриглазное давление. Недостаток витаминов ухудшает состояние зрительного нерва при глаукоме. Поэтому рекомендуется зимой и весной, когда количество витаминов в пище резко уменьшается, принимать синтетические витамины. Следует иметь в виду, что курение и алкоголь ослабляют жизнедеятельность зрительного нерва и способствуют более быстрому развитию слепоты от глаукомы. Больным глаукомой противопоказан прием препаратов, содержащих белладону, атропин, кофеин, не рекомендуется носить темные солнцезащитные очки, так как густые дымчатые стекла создают условия полумрака и могут способствовать повышению внутриглазного давления. Особенно важно местное лечение. Закапывание капель и закладывание мази должно проводиться в строго назначенное время. Каждый больной глаукомой должен находиться на диспансерном учете у врача-окулиста. О своем заболевании нужно сообщить участковому врачу. |
