Серікбаева Алтынай. Реферат таырыбы Аталы без абы мен рыбауды су шемені. Крипторхизм. Варикоцеле
 Скачать 83.59 Kb. Скачать 83.59 Kb.
|
|
М. Оспанов атындағы Батыс Қазақстан медицина университеті РЕФЕРАТ Тақырыбы: Аталық без қабы мен ұрықбаудың су шемені. Крипторхизм. Варикоцеле. Орындаған: Серікбаева Алтынай, 405 Б тобы Тексерген: Бисалиев Б. Ақтөбе, 2021 ж. Аталық без шемені (сулануы) Аталық бездің шемені – аталық бездің қынапты қабатының меншікті жапырақшаларының арасында сұйықтықтың жиналуы. Аталық бездің шемені туа пайда болған және жүре пайда болған болады. Аталық без, ішастардың арты кеңістігінде, бүйрек бекіген аймақта қалыптасады, кейін біртіндеп ұмаға түседі. Ішастар өсіндісінің ұмаға бұлтыюы аталық бездің қозғалысына ықпал етеді. Аталық без ұмаға түскеннен кейін ішастар өсіндісінің саңылауы жабылады. Кейбір жағдайларда, генезі белгісіз себептер әсерінен, ұрықтың дамуы кешігіп, өсінді саңылауы не өспейді, немесе баяу өседі. Саңылау бойында сақталған сұйықтық құрсақ қуысынан ұмаға түседі. Егер арна босаң жабылса, күшенгенде немесе айғайлағанда жабысқақтар (кейде) бұзылады да, арна қалпына келеді. Осылайша аталық бездің туа біткен шемені қалыптасады. Жүре пайда болған шемен аталық бездің қабыну аурулары немесе жарақаты әсерінен аталық бездің қабығының қуысында қабыну эксудатының нәтижесінде дамиды. 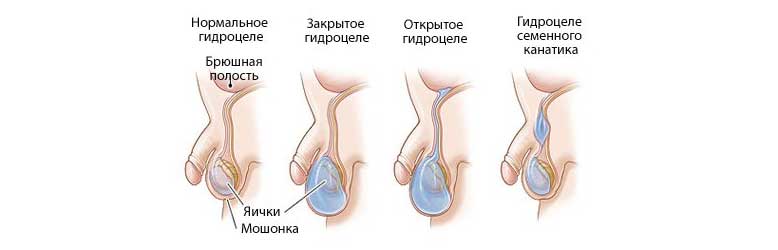 Туа пайда болған шемен, әдетте жиі кішкентай балаларда, ал жүре пайда болған шемен - жасөспірімдерде (жарақат әсерінен) және үлкендерде (қабыну нәтижесінде) болады. Нәрестелерде жүре пайда болған шеменнің сирек себептерінің бірі – туу жарақаты болып табылады. Клиникалық көрінісі. Туа біткен шеменнің клиникалық көрінісіне: ұманың жартысының ұлғаюы, ісінуі, флюктуация жатады. Аталық без төмен және артқа ығысқан. Жүре пайда болған шемен қабыну және жарақат нәтижесінде дамиды және жедел және созылмалы түрде өтеді. Шемен құрамы – негізінен фибринді эксудат, бірақ кейде ірің немесе қан болады. Сұйықтықтың жиналуы айқын ауырсыну синдромымен үйлеседі. Шемен жабысқақтардың, камералардың түзілуімен, тас жиналуымен, кейде аталық бездің атрофиясымен асқынады. Диагноз. Аталық бездің шеменін шап-ұма жарығынан, аталық бездің ісіктерінен ажырату керек. Емдеу. Туа біткен шемен, 1-3 жасқа дейінгі балаларда жиі өздігінен қайтады. Айқын ауырсынуы бар, шемені ұлғайған балаларға хирургиялық ем көрсетіледі. Туа біткен аталық без шеменінде Росс операциясы жасалады. Жедел, жүре пайда болған шемен консервативтік емделеді: тыныштық, суық, антибиотиктер тағайындалады. Аталық бездің созылмалы шемені хирургиялық жолмен емделеді. Осы мақсатпен 2 әдіс қолданылады – Винкельман және Бергман операциялары. Винкельман әдісі, шемен асқынбаған науқастарға қолданылады. Тіндер аталық безіне дейін тілінеді, сұйықтық шығарылады. Аталық без жараға шығарылады, қынаптық қабықша аталық безіне айналдырыла тігіледі де, ұмаға түсіріледі. Жара тігіледі. Бергман әдісі, ұзаққа созылған шеменнің нәтижесінде аталық бездің қабаттары тығыздалған науқастарға жасалады. Бұл әдіс кезінде қабаттар айналдырылмайды, керісінше кесіледі. Аталық бездің шемені кезінде қолданылатын пункциялық әдістер уақытша ғана нәтиже береді. Крипторхизм Крипторхизм – жұмыртқаның (аталық бездің) ұмаға түсу үрдісінің бұзылуына байланысты өз орнынан ауытқып, ұмаға түсіп келе жатқан жолында тоқтап қалуы (ретенциясы). Крипторхизм 75%-дық жиiлiкте басқа ағзалардың диспластикалық үрдістерiмен қабаттасып кезiгедi. Крипторхизм, анатомо-механикалық себептердiң немесе жұмыртқаның бiрiншiлiк дамымауынан, гормондық жетiмсiздiктiң салдарынан дамиды. Оның шаптық (ингвинальдық) және абдоминальдық түрлерi бар. Крипторхизмде, жалған крипторхизммен, жұмыртқа эктопиясымен ажыратулық диагноз жүргiзедi. Екi жақтылы абдоминальдық крипторхизмді анорхизмнен ажыратуға тура келедi. Бұл үшiн хориогониндi организмге енгiзiп, оның әсерiн байқайды. Түбегейлi диагнозды операция жасау арқылы қояды. 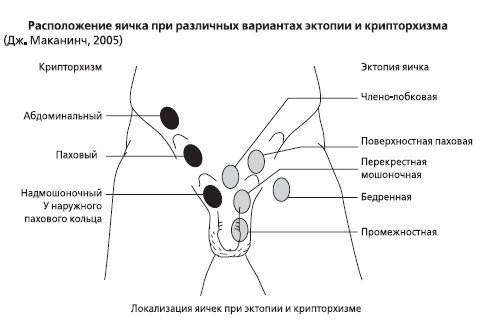 Крипторхизмді ауруы бар науқасты қарап, пальпация жасап қана анықтауға болады. Қоныс аударып орналасқан жұмыртқалар, пальпация жасау кезінде тері асты майына орналасқан, ісік тәрізді сәл ғана ауырсынатын, консистенциясы серіппелі жұмсақ, аз қозғалатын құрылым түрінде болады. Ұманың осы жақтағы бөлімі жиырылып дамымай қалады. Жұмыртқалар құрсақ ішінде тоқтап қалса (абдоминальдық ретенцияда) алақанға білінбейді, ал шап арасында тоқтап қалса, баланы жатқызып тексергенде алақанға білінеді. Шап арнасынада тоқтап қалған жұмыртқа қозғалмалы болғанымен ұманың түбіне дейін түспейді. Жалған шап крипторхизмінде жұмыртқалар жоғары-төмен қозғалып тұрады.Шын шап крипторхизмін жалған шап крипторхизмінен ажырату үшін баланы жатқызып шап өзегінің үстінен қатты баса отырып, алақанға білінген жұмыртқаны төмен сығымдап итеру керек. Кремастер рефлексі өте белсенді балаларда жалған крипторхизмнің белгілері жиі ұшырасады. Жұмыртқалардың сперматогендік функциясының бұзылуы, құрсақ қуысы температурасының ұмадағы температураға қарағанда 1,5-60 жоғары болатындығына байланысты, температура әсерінен ағза паренхимасы склерозданып семе бастайды. Бұл өзгерістер 10-11 жастан кейін қайта қалпына келмейді. Крипторхизмнiң негiзгi асқынулары: оның iсiкке айналуы, бұралып қалуы және бедеулiк. Шын крипторхизм екі жағынан болғанда инфантилизм және дисфункция анықталады. Крипторхизм кезінде, құрсақ астарындағы қынап өсіндісінің қуысы әлі жабылып үлгермегендіктен, кей ауруларда шап жарығы қоса кездеседі. Емдеу. Крипторхизмі бар нәрестелерде, жыныс ағзасы жетілгенге дейін жұмыртқасының орнына түсу мүмкіндігі бар екендігін ескере отырып, тым ерте операция жасау тек көрсеткіштер болғанда (орнына ауытқуына байланысты жұмыртқаның айналып кетіп өлі еттенуі, қысылуы, семуі сияқты асқынулар) ғана жасалады. Операция негізінен 1,5-2 жаста жасалады. Операцияның түрi крипторхимнiң түрiне байланысты: абдоминальдық немесе инвагиналдық. Операция бірнеше тәсілмен жасалады (Китли-Тороко-Герцен, Джавад-Заде, Петривальский, Шумахер т.б.). Ғылымның соңғы жылдардағы жетiстiктерiне қарағанда орнына түспеген жұмыртқаны орнына түсiру шараларын баланың 2 жасынан бастаған жөн. Операция жасауға байланысты көрсеткiштер: 1) баланың жасы 2 жасқа дейiн болу керек 2) гормондық емнiң нәтижесiздiгi 3) ауырсыну 4) крипторхизм жарықпен қабаттасуы 5) ЛГ (лютеинзациялаушы гормон) мөлшерi 124,8 СИ/л 6) Жұмыртқа эктопиясы 7) Асқынған түрi. Гидроцеле мен фуникулоцеле Гидроцеле мен фуникулоцеле (жұмыртқа мен ұрық бауының қабығына судың жиналуы) – құрсақ қуысының астарының қынап тәрізді өсіндісінің қуысының бітелмей қалуына байланысты пайда болатан ауру. Қалыпты жағдайда нәресте өмірге келген соң бұл өскін бітеліп, жұмыртқаны орап жатқан бөлігі оның қабыуына айналады. Егер қынап тәрізді өскін ұзын бойына бітелмей қалса, онда сұйықтық құрсақ қуысынан ағып келіп жұмыртқа қабығының ішіне жиналады. Оны жұмыртқа мен ұрық бауы қабықтарының құрсақ қуысымен байланысатын су ісігі дейді. Егер қынап тәрізді өскіннің төменгі бөлігі бітеліп, жоғарғы бөлігі құрсақ қуысымен байланысты болса, ол - ұрық бауының қабығымен байланысатын су ісігі. Қынап тәрізді өскіннің тек ортасы ғана бітелмей сұйық жиналатын болса, ол - ұрық бауының қабығымен байланыспайтын су ісігі немесе ұрық бауының торсылдағы. Гидроцеленің пайда болуы, қынап тәрізді өскіннің қабырғаларының сіңіру қасиетінің төмендеуімен және аймағының лимфа тамырларының толық жетілмеуімен байланысты сәби өсе келе ол азайып, мүлде жоғалып кетуі де мүмкін. Ересектерде гидроцеленің пайда болуына жарақат пен қабыну да әсер етеді. Клиникасы. Егер гидроцеле бір жұмыртқада болса, ұманың осы жақ бөлігі, ал екі жағында да болса, ұманың екі жағы да үлкейеді. Жұмыртқаның құрсақ қуысымен байланысатын су ісігі- шап өзегінің сыртқы шеңберінен бастап ұманың түбіне дейін созылатын сопақшалау жұмсақ серіппелі ісік. Пальпация жасағанда ауырмайды. Диафоноскопия жасағанда, су ісікке ғана тән жарқырап көрінетін белгілерді анықтауға болады. Құрсақ қуысы мен жұмыртқа қабығының арасындағы құрсақ астары өскінінің қуысындағы қақпақша болатын болса, жұмыртқа қабығына жиналған сарысу тырсылдап кернеп кетеді де , бала тынышсыздануы мүмкін. Ұрық бауының қабығында пайда болатын торсылдақтың сырты жұмыр, дөңгелек не сопақша болып, төменгі және жоғарғы шеттері (полюстері) анық білінеді. Гидроцеле мен фуникулоцеледе шап жарығымен ажырату диагнозын жүргізу керек. Шап жарығында, жарық дорбасындағы құрылымды құрсақ қуысына енгізгенде жарыққа тән «шұрқ» еткен дыбыс естіледі және шап аймағындағы ісік жоғалып кетеді. Жұмыртқа мен ұрық бауы қабықтарының құрсақ қуысымен байланыспайтын су ісігі болса, оның ішіндегі сұйық күш жұмсап итергенмен кірмейді. Баланы шалқасынан жатқызып ісікті ақырындап басып, сұйықты құрсақ қуысына итергенде, ісіктің көлемі біртіндеп кішірейеді. Диафоноскопияда шап жарығында жарық күңгірттеніп көрінеді. Емдеу. Алғашқы 2-3 жылдың ішінде, құрсақ қуысы астарының қынап тәрізді өсіндісінің өздігінен бітуі нәтижесінде гидроцеле мен фуникулоцеле өздігінен жоғалуы мүмкін. Сондықтан операцияны 3 жастан бастап жасаған дұрыс. Көбінесе Винкельман (су ісігінің қабығы тілініп, ол жұмыртқа мен оның қосалқыларының сыртына қарай айналдырып тігіледі) және Росс ( қынап тәрізді өскін шап өзегінің сыртқы шеңберінде тігіліп, екі жағына байланады, төменгі бөлігінің біразы кесіп алынады, жұмыртқа қабығына сұйық шығу үшін тесік жасалады) операциялары қолданылады. Егер 2 жасқа дейінгі балаларда жұмыртқа қабығының кернелген су ісігі жедел пайда болып, тынышсыздандырса, инемен сарысуды сорып алу керек. Содан кейін ұмасының сыртынан қап кигізіп көтеріңкіреп таңып қою керек (суспензорий), бұл жұмыртқаға түсетін қысымды уақытша азайтып, операцияны бала өскенше шегеруге мүмкіндік береді. Ересек балаларда, егер жарақат әсерінен немесе Винкельман және Росс операцияларынан кейін аталық бездің су ісігі пайда болса, онда Бергман операциясы жасалады: су ісігінің қабығын сарысудан босатып, қайталанбас үшін түгел кесіп алып тастайды. Варикоцеле Варикоцеле - жұмыртқа мен ұрық бауының көк тамырларының кеңіп кетуі.Жұмыртқа мен ұрық бауының көк тамырларының кеңіп кетуі, көбінесе балалардың сол жағында және 10 жастан кейін кездеседі. 10-17 жастағы жасөспірімдерде оның кездесу жиілігі 12 жетеді. Бұл ауру екіге бөлінеді: біріншілік және екіншілік. Екінші кезектегі варикоцеле жұмыртқа венасын құрсақ қуысы астарының сыртындағы ісіктің жаншып қалуынан пайда болады. Біріншілік варикоцелені этиологиясының белгісіздігінен оны идиопатиялы варикоцеле деп те атайды. Сол жақ жұмыртқадан шығатын шырмауық венасының іштен туғаннан әлсіз болуы, оның эмбриогенезінде өте күрделі даму жолдарынан өтуіне байланысты. Бұл венаға сол жақ бүйрек венасы барып құяды. Ол, аорта мен жоғарғы шажырқай артериясы арасында қысылуы мүмкін. Сол кезде, венада қан ағуға кедергі пайда болып, қысым жоғарылап, ағыс ақырындайды. Жұмыртқадан шыққан веналық қанның ағуына кедергі жасайтын басқа да кедергілер болуы мүмкін. Жалпы мықын венасына барып құятын кремастер венасы мен ұрық ағатын жылғалық веналар бар. 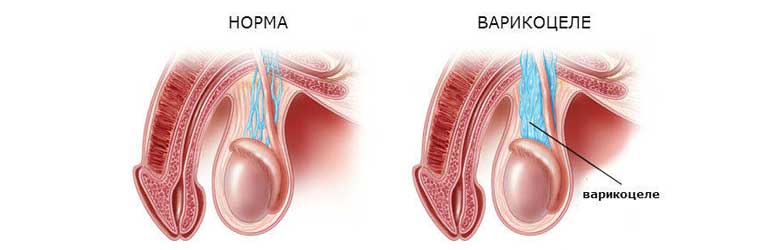 Сол жақ жұмыртқа венасында қан өзінің ағу бағытын, аурудың денесінің өзгеруіне қарай, өзгертіп отырады. Егер ауру жатса, аорта мен жоғарғы шажырқай артериясының арасында пайда болатын «қысқыш» сәл босап, бүйрек венасын қысуы азаюы себепті, қан бүйрекке қарай көбірек ағады. Сонымен бірге, жалпы мықын венасының оң жаққа жететін мықын артериясымен қысылуы күшейеді. Бала тік тұрған кезде, керісінше, бүйрек венасының «қысқышпен» қысылуы қайтадан күшейе түседі де, жалпы мықын венасының оң жақ мықын артериясымен қысылуы азаяды. Сол кезде, қан бүйрек венасынан кері қарай ағып, шырмауық венасына құйыла бастайды. Жұмыртқадағы веналық анастомоздар арқылы жалпы мықын венасы жүйесіне барып құйылады. Түрегелген кезде қысымның жоғарылауынан шырмауық венасы қанға толып кетеді. Балалардың бойы өсіп, пубертатты жасқа келген кезде гидростатикалық қысымның артуы мен жыныс ағзаларына қанның көп ағып келе бастауы, жұмыртқа мен ұрық бауының веналарының кеңіп, варикоцеленің пайда болуына жағдай жасалады. Клиникасы. Дамуы бойынша варикоцелені 3 сатыға бөлуге болады: І саты - кеңіген веналар ауру тек түрегеліп тұрған кезде және күшенгенде ғана анықталады; ІІ саты - кеңіген веналар көзге көрінеді, ұстаған кезде жұмыртқада өзгеріс анықталмайды; ІІІ саты - қатты кеңіп, буылтықтанған веналар жұмыртқаны алдыға итеріп, ұманың түбіне дейін түсіп жатады, жұмыртқа көлемі кішірейген, жұмсақ. ұманың сол жақ бөлігі жұқарып төмен салбырайды, кремастер рефлексі әлсірей береді. Аурулар ыңғайсыздық, ауырсыну сезінбейді, диагноз көбіне профилактикалық тексеру кезінде қойылады. Веналық қан ағу, нашарлаған жұмыртқада морфологиялық өзгерістер пайда болып, біртіндеп сперматогенез бұзылады. Уақыт өте келе, екінші жұмыртқаға да кеселі тиеді де, ақырында бедеулікке әкеліп соғуы мүмкін. Емдеу. Варикоцеленің ІІ-ІІІ сатысы бар балаларға дереу операция жасау қажет. Балаларда да, ересектерде де операция Иванисевич және Паломо әдістері бойынша жасалады. Иванисевич операциясы жасалғанда жұмыртқа венасын байлау арқылы қанның кері ағуы тоқтатылады, ал Паломо тәсілінде, жұмыртқаға келетін артериялық қанның көлемін азайту үшін, жұмыртқа венасымен бірге жұмыртқа артериясында байлайды. Жұмыртқа венасының бүйрек жақ бөлімін сәл кесіп, жұмыртқаны сығымдап іркіліп қалған қанды шығарып тастауға тырысу керек. Сонда жұмыртқаның веналарының қуысы тартылып, тез қалпына келеді. Иванисевич операциясынан кейін жұмыртқа венасынан басқа жұмыртқаны бүйрек венасымен байланыстыратын ұсақ веналар болуынан қайталану (рецидив) (15%-ға дейін) болуы мүмкін. Палом операциясынан кейін жұмыртқа венасы мен артериясын бөліп алу барысында өте мұқият болу керек, өйткені лимфа тамырларының қоса байланып кетуіне байланысты жұмыртқа қабына су жиналуы мүмкін. Пайдаланылған әдебиеттер: www.elib.kz “Балалар аурулары” Исаева.Л.А, Геппе Н.А «Балалар аурулары» Ақсамбай Қ “Балалар хирургиясы” Ю.Ф.Исаков, А.Ю.Разумовский |
