Спостереження за пацієнтами. Оцінка функціонального стану пацієнта медсестрою
 Скачать 167.04 Kb. Скачать 167.04 Kb.
|
|
Методична розробка практичного заняття №22(9кл) 23(11) Тема: Спостереження за пацієнтами. Оцінка функціонального стану пацієнта медсестрою Курс ІІ, спеціальність «Сестринська справа» Кількість навчальних годин 4 Актуальність теми заняття: Патологія органів дихання є однією із найпоширеніших патологій. Для ефективного лікування хворих з патологією органів дихання важливе значення має спостереження і догляд за хворими з патологією органів дихання. Правильний догляд за хворими тісно пов’язаний із знаннями та вмінням медсестри по визначенню частоти дихання, видів задишок, наданні допомоги при задишці, кашлі, легеневій кровотечі, вміння користуватися кисневим балоном для дачі кисню хворого. Навчальні цілі заняття: Студент повинен мати уявлення про спостереження і догляд за пацієнтами з порушенням функції органів дихання. Студент повинен знати: визначення частоти дихання. визначення життєвої ємкості легенів (спірометрія). задишка (інспіраторна, експіраторна, змішана). кашель, характер кашлю (сухий, вологий). кровохаркання, характер харкотиння, користування індивідуальною плювальницею. ядуха, механізм розвитку. патологічні типи дихання: Куссмауля, Чейна-Стокса, Біота. Студент повинен уміти: підрахувати частоту дихальних рухів. визначити життєву ємкість легень за допомогою спірометра. допомогти пацієнту під час кашлю, задишки, кровохаркання, легеневої кровотечі. Цілі розвитку особистості: Формувати гуманізм та відповідальність при виконанні посадових обов’язків. Сформувати відповідальність щодо екологічного стану довкілля, майбутнього здоров’я нації Розібрати особливості деонтологічного та психотерапевтичного аспектів спілкування з пацієнтами. Зміст теми: Дихання: частота, глибина, ритм В нормі дихальні рухи ритмічні з частотою в дорослої людини у спокої 16-20 у хв., причому у жінок на 2-4 дихання більше, як у чоловіків. У новонароджених частота дихання – 40-45 за хвилину. У положенні лежачи число дихань зменшується до 14-16 в хв., а у вертикальному положенні—збільшується (18-20 в хв.). у тренованих людей і спортсменів частота дихальних рухів може зменшуватися і досягати 6-8 у хв. Поверхневе дихання переважно спостерігається у спокої, а при фізичному навантаженні або емоціональному напруженні воно більш глибоке. В залежності від переважної участі в дихальних рухах грудної клітки або живота (діафрагми) розрізняють грудний (переважно у жінок), черевний та змішаний типи дихання. Найбільш частими патологічними симптомами при різних захворюваннях органів дихання є задишка, кашель, кровохаркання, болі в грудній клітці. Задишка—це суб’єктивне відчуття нестачі повітря та утруднене дихання. Об’єктивні ознаки задишки є зміни частоти, глибини і ритму дихальних рухів, а також тривалості вдиху та видиху. Вона буває фізіологічною (після значного фізичного навантаження) і патологічною при захворюваннях легень, серця, мозку. За своїм характером задишка поділяється на інспіраторну та експіраторну і змішану. Інспіраторна задишка є внаслідок забрудненого вдиху через перешкоду для проходження повітря у верхніх дихальних шляхах. При значному збудженні, вдих відбувається з шумом (стридорозне дихання). При експіраторній задишці—вдих короткий, а видих забруднений і тривалий. Вона зустрічається при бронхіальній астмі. Внаслідок порушення діяльності дихального центру виникають патологічні типи дихання: дихання Кусмауля (дуже сповільнене і глибоке, при комах) дихання Чейна-Стокса (хвилеподібне збільшення і зменшення амплітуди дихання з наявністю пауз між хвилями 40-50 секунд) — спостерігається при розладах мозкового кровообігу дихання Біота (рівномірне за глибиною дихання з періодичним виникненням тривалих пауз (зустрічається в агональному стані). При його появі медсестра повинна негайно повідомити лікаря. Спірометрія В 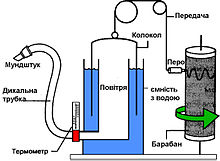 изначення ряду функціональних показників дихальної системи методом спірометрії здійснюється за допомогою спеціальних приладів - спірометрів (повітряних або водних). Перші спірометри, вимірювали об'єм легенів з використанням закритого контура. Пацієнт в положенні сидячи дихає в камеру, яка є рухливим циліндром, зануреним в ємність з водою. Зміни об'єму легенів реєструються як по зміні об'єму циліндра, сполученого з відкаліброваним барабаном, що обертається. У прикладі, представленому на малюнку зліва, вдих реєструється відхиленням запису на барабані догори, а видих - донизу. изначення ряду функціональних показників дихальної системи методом спірометрії здійснюється за допомогою спеціальних приладів - спірометрів (повітряних або водних). Перші спірометри, вимірювали об'єм легенів з використанням закритого контура. Пацієнт в положенні сидячи дихає в камеру, яка є рухливим циліндром, зануреним в ємність з водою. Зміни об'єму легенів реєструються як по зміні об'єму циліндра, сполученого з відкаліброваним барабаном, що обертається. У прикладі, представленому на малюнку зліва, вдих реєструється відхиленням запису на барабані догори, а видих - донизу.Б 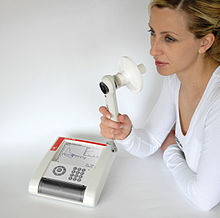 ільшість спірометрів записують аналогічну діаграму, як в описаному вище спірометрі, яку називають спірограмою. Сучасні спірометри стали портативними і зручними. ільшість спірометрів записують аналогічну діаграму, як в описаному вище спірометрі, яку називають спірограмою. Сучасні спірометри стали портативними і зручними.Дослідження проводиться в положенні хворого сидячи. Висота ротової трубки або висота сидіння регулюються так, щоб обстежуваному не доводилося нахиляти голову або надмірно витягати шию. Слід уникати нахилів тулуба вперед при виконанні видиху. Одяг не повинен утрудняти екскурсії грудної клітки. Оскільки вимірювання засновані на аналізі ротового потоку повітря, необхідне використання носового затискача та контроль за тим, щоб губи обстежуваного щільно охоплювали спеціальний загубник і не було витоку повітря повз загубника протягом всього дослідження. Якщо у хворого є зубні протези, то перед дослідженням їх не можна знімати, оскільки вони є опорою для губ і щік і тим самим перешкоджають витоку повітря. Перед кожним дослідженням пацієнта детально інструктують, а у ряді випадків наочно демонструють процедуру виконання даного тесту. Допомога пацієнту під час кашлю. 1. Надайте пацієнту положення напівсидячи в ліжку, при якому зменшується кашель. 2. Забезпечте доступ свіжого повітря (без протягів). 3. Дайте пацієнту тепле молоко з додаванням натрію гідрокарбонату з розрахунку 1/2 чайної ложки на склянку молока. 4. Зробіть пацієнту інгаляцію, враховуючи показання та протипоказання. 5. Поставте пацієнту на грудну клітину гірчичники або медичні банки, враховуючи показання та протипоказання. 6. За призначенням лікаря застосуйте при сухому кашлі протикашльові засоби (бромгексин, лібексин). 7  . За призначенням лікаря при вологому кашлі застосуйте відхаркувальні засоби, забезпечте пацієнта плювальницею або банкою з кришкою, на дно яких влийте дезрозчин. . За призначенням лікаря при вологому кашлі застосуйте відхаркувальні засоби, забезпечте пацієнта плювальницею або банкою з кришкою, на дно яких влийте дезрозчин.Правила користування індивідуальною плювальницею, її дезінфекція. Плювальниця - посуд для збирання мокротиння. Плювальниці бувають для загального користування та індивідуальні. Для загального користування в приміщеннях застосовують закриту плювальницю. Кожен хворий, що виділяє мокроту, повинен мати індивідуальну кишенькову плювальницю — судина з темно стекла з кришкою, що загвинчується. Медична сестра повинна слідкувати, аби кишенькові плювальниці або банки для мокроти завжди були чистими. Для цього щодня потрібно промивати їх теплою водою і кип'ятити 30 хв. в 2% розчині натрію гідрокарбонату. На дно плювальниці наливають 5% розчин карболової кислоти, 2% розчин калію перманганату або З% розчин хлораміну. При знезараженні загальних плювальниць мокроту заливають дезінфікуючим розчином хлораміну, освітленим розчином хлорного вапна, а потім вміст спускають в каналізаційну мережу. Для кращого відходження в'язкої мокроти, що погано відхаркується, призначають луги — гідрокарбонату натрію на 1 стакан теплого молока (пити невеликими ковтками з інтервалом 5—10 хв.), розчин гістаміну, настої термопсису і дев’ясила, гірчичники і банки. Спльовувати мокроту хворого повинен в плювальницю. Для виміру добової кількості мокроту з кишенькової плювальниці переливавають в мірну судину зі світлого прозорого скла з кришкою і зберігають в темному прохолодному місці. Для дослідження в лабораторію направляють або уранішню мокроту, отриману після сну, або всю добову кількість. Мокроту краще збирати вранці до їжі, після того, як хворий почистить зуби і прополоще ротову порожнину. Виділенню мокроти сприяють глибокі вдихи, покашлювання. Матеріал збирають в чисту суху скляну баночку або в спеціальний стерильний посуд, закритий плотною кришкою. Для звичайного аналізу потрібно не більше 3—5 мл мокроти. 0 появі в мокроті домішки крові медична сестра повинна негайно повідомити лікаря і зберегти мокроту для напряму в лабораторію. Допомога пацієнту у разі виникнення задишки. Під час приступу хворого треба надати зручного положення в ліжку або в кріслі, звільнити від стискаючого одягу. Необхідно, надати доступ свіжого повітря. Рекомендується на грудну клітину поставити банки або гірчичники. Іноді добре діють гарячі водяні або гірчичні ножні і ручні ванни. Спостереження і догляд за пацієнтом у разі виникнення кровохаркання або легеневої кровотечі. Надання долікарської допомоги. Основними ознаками захворювань органів дихання є задишка, кашель, біль у грудній клітці, кровохаркання. Задишка. У здорової людини в нормальних умовах частота дихання становить від 14 до 20 за 1 хв. Під задишкою розуміють зміну частоти, глибини, ритму дихання, яке супроводжується об’єктивним відчуттям нестачі повітря. Задишка може супроводжуватись різким прискоренням дихання тахіпноє і його уповільненням брадипноє, аж до повної зупинки дихання апное. Залежно від того, яка фаза дихання стає утрудненою, розрізняють інспіраторну яка проявляється утрудненим вдихом і зустрічається, наприклад, при звуженні трахеї та великих бронхів, експіраторну утруднений видих при спазмі дрібних бронхів і скупчення в їхньому просвіті в’язкого секрету та змішану задишку. Ядуха — це раптовий напад сильної задишки. Невідкладна допомога при раптовій появі у хворого задишки або ядухи полягає в таких заходах: надати хворому підвищеного положення звільнити грудну клітку від тісного одягу забезпечити доступ свіжого повітря, подачу кисню створити хворому повний фізичний та психічний спокій негайно викликати лікаря. Подальші дії залежать від того, з якої причини виникла ядуха. Надання допомоги хворому узгодьте з лікарем. Спостереження за хворими з ядухою передбачає постійний контроль за частотою, глибиною та ритмом дихання. Кашель — це складний рефлекторно-захисний акт, під час якого організм звільняється від залишків, що утворилися внаслідок патологічного процесу в легенях слиз, гній і сторонніх часточок пил, їжа, які потрапили туди із зовнішнього середовища. Виникає кашель унаслідок подразнення слизової оболонки гортані, трахеї, бронхів та при ураженні плеври. Кашель може бути постійним, періодичним, нападоподібним. Виникає зазвичай при захворюваннях органів дихання, але може виникнути і при застої крові в малому колі кровообігу при вадах серця. Іноді кашель буває центрального походження. Розрізняють кашель сухий і вологий з виділенням мокротиння. При бронхіальній астмі мокротиння буває слизисте, безбарвне, в’язке, при бронхопневмонії — слизисто-гнійне, при прориві абсцесу легені у просвіт бронха або при бронхоектазах — гнійне. За наявності мокротиння необхідно забезпечити кожного хворого індивідуальною плювальницею, на дно якої перед користуванням налити на 13 об’єму відповідного дезінфекційного розчину. Догляд за хворими з кашлем. Хворому слід надати зручного положення сидячи або напівсидячи, при якому зменшується кашель; дати тепле питво, бажано молоко з натрієм гідрокарбонатом. Таким хворим показані гірчичники, банки на грудну клітку. Хворих тепло вкривають, щоб запобігти переохолодженню організму. Забезпечують доступ свіжого повітря. При наявності у хворого мокротиння треба визначити його характер і добову кількість, результати щоденно записувати у відповідну медичну документацію. Якщо кашель супроводжується виділенням значної кількості мокротиння, його не слід намагатися придушити, щоб не виникла закупорка дихальних шляхів. Такому хворому рекомендується по декілька годин на добу перебувати у положенні, яке сприяє кращому відходженню мокротиння дренажне положення. Щоб уникнути зараження осіб, які його оточують, хворого треба навчити правильно поводитись. При спілкуванні зі здоровими людьми хворий повинен стримувати кашель, якщо ж це не вдається, то треба прикривати рот хустинкою, щоб частинки мокротиння не потрапили на інших людей. Не треба спльовувати мокротиння на підлогу, бо коли воно висихає, то заражує повітря, а через нього й інших людей. Не можна його спльовувати у хустинку, оскільки воно може потрапити на одяг хворого, і під час прання служити джерелом зараження інших людей. Збирати мокротиння треба тільки в плювальницю темного кольору або баночку з щільною кришкою, яку бажано обгорнути папером, щоб вид мокротиння не справляв неприємного враження на інших людей. Біль у грудній клітці може бути пов’язаний з багатьма причинами. Виникає внаслідок розвитку патологічного процесу безпосередньо в грудній стінці, плеврі, серці та аорті, нарешті, внаслідок іррадіації болю при захворюваннях органів черевної порожнини. При захворюваннях органів дихання виникнення болю в грудній клітці залежить від подразнення плеври. Плевральний біль буває колючого характеру, може бути дуже сильним, гострим. Він посилюється при глибокому диханні, кашлі і в положенні хворого лежачи на здоровому боці. При такому положенні дихальні рухи ураженої ділянки грудної клітки стають частішими, внаслідок чого підсилюється тертя запалених шорстких плевральних листків. При виникненні болю у грудній клітці перш за все треба викликати лікаря, щоб він установив причину появи болю. Слід надати хворому зручного положення, заспокоїти його. Якщо відомо, що біль пов’язаний із запаленням плеври, то пацієнт повинен лежати на хворому боці. Біль у плеврі також зменшується при іммобілізації грудної стінки. Кровохаркання — це виділення мокротиння з кров’ю з дихальних шляхів при кашлі у вигляді прожилок. Значне ж виділення крові спостерігається при легеневій кровотечі. Внаслідок цього виникає загроза життю хворого, смерть може настати протягом кількох хвилин. Причиною виникнення кровохаркання може бути бронхіт, бронхоектатична хвороба, абсцес, рак і туберкульоз легень, пневмонія, стеноз мітрального отвору, тромбоз легеневої артерії, набряк, травма легень тощо. Легеневу кровотечу треба відрізняти від стравохідної та шлункової. Кров, яка виділяється при кашлі, змішана з мокротинням, яскраво червоного кольору, піниста. Кров при шлунковій кровотечі виділяється з блювотними масами, вона подібна до кавової гущі, має кислу реакцію, іноді в ній трапляються рештки їжі. При виникненні кровохаркання хворий потребує невідкладної допомоги. У першу чергу йому потрібно надати підвищеного положення, щоб кров не потрапила в бронхи. Хворого повертають на уражений бік, його заспокоюють, забороняють розмовляти, оскільки це може посилити кровотечу. Хворому можна дати шматочки льоду або холодне пиття невеликими порціями. Негайно викликають лікаря і вводять коагулянти внутрішньовенно: 10 % розчин кальцію хлориду 10 мл; 5 % розчин аскорбінової кислоти 5—10 мл; 5 % розчин амінокапронової кислоти 100 мл; 12,5 % розчин етамзилату 2 мл. Внутрішньом’язево вводять 1 % розчин вікасолу 1—2 мл. При кровохарканні і легеневій кровотечі категорично забороняється застосовувати банки, гірчичники та інші фізіотерапевтичні методи лікування. Гостра дихальна недостатність — це гостро розвинутий хворобливий стан, при якому навіть граничне напруження механізмів життєзабезпечення організму є недостатнім для постачання його тканин необхідною кількістю кисню і виведення вуглекислого газу. Іншими словами гостра дихальна або легенева недостатність — це неспроможність легенів перетворювати венозну кров на артеріальну. Причини дихальної недостатності можуть бути пов’язані з ураженням центральної нервової системи коми, які зумовлені отруєнням чадним газом, інтоксикаціями, набряком мозку; порушенням бронхіальної прохідності наявність сторонніх тіл, утоплення, бронхоспазм; ураженням легеневої тканини запалення легенів, бронхоспазм та ін. На початку гострої дихальної недостатності у хворого з’являються відчуття нестачі повітря, неспокій. При огляді привертає увагу пришвидшене дихання, участь допоміжних м’язів у диханні; надалі шкіра синіє, укривається холодним липким потом. Спостерігається порушення свідомості, кома. Невідкладна допомога при гострій дихальній недостатності спрямована на поновлення і підтримання прохідності та дренування дихальних шляхів, покращання альвеолярної вентиляції і легеневого газообміну, усунення супутніх порушень кровообігу. Однією з причин порушення прохідності дихальних шляхів є западання язика і нижньої щелепи у непритомного хворого. Найпростішим методом надання допомоги є виведення нижньої щелепи вперед. Для цього великими пальцями рук натискують на підборіддя, опускаючи нижню щелепу хворого донизу; пальцями, які розташовані на кутах щелепи, висовують її наперед, доповнюючи цей прийом відхиленням голови назад. Таким чином, прохідність дихальних шляхів відновлюється. Простим прийомом, який не потребує ніяких пристосувань і забезпечує вільну прохідність дихальних шляхів у непритомного хворого, є надання йому стійкого бокового положення, коли язик не має змоги западати і викликати аспірацію. Щоб запобігти западанню язика, рекомендують застосовувати спеціальні повітроводи. Вони можуть бути металевими, гумовими або пластмасовими. Перед введенням повітроводу необхідно очистити ротову порожнину хворого за допомогою марлевої серветки на затискачі. Вводять повітровід, дотримуючись таких правил: довжина його введення повинна відповідати відстані від кута рота до кута нижньої щелепи. Спочатку його вводять угнутістю до носа, щоб притиснути язик, а потім повертають у правильне положення і обов’язково закріплюють бинтом навколо голови. Повітровід необхідно одразу вийняти з рота при перших спробах хворого витиснути його за допомогою язика. Причиною порушення бронхіальної прохідності може бути накопичення мокротиння в бронхах. За наявності густого і в’язкого мокротиння, відсмоктування якого утруднене, доцільно використати гарячі інгаляції 2 % розчином натрію гідрокарбонату. Для полегшення відкашлювання використовують перкусійний масаж постукування по грудній стінці в момент видиху і допоміжний кашель у момент видиху натискають на нижню частину грудини. Література: Базова: Касевич Н.М. Загальний догляд за хворими і медична маніпуляційна техніка: Підручник. - К.: Медицина, 2008. Касевич Н.М. Загальний догляд за хворими і медична маніпуляційна техніка: Підручник / За ред. В.І. Литвиненка. — 5-те вид., випр. — К.: ВСВ "Медицина", 2012. — 424 с., тв. пал. Допоміжна: Загальний догляд за хворими в терапевтичному та хірургічному стаціонарах: [учбовий посібник для студентів медичних вузів] / [ред. А. Д. Візір]. ‑ Запоріжжя, 1996. Методична: В.Є.Мілерян. Методичні основи підготовки і проведення учбових занять в медичних вузах. – К.; Хрещатик. 2001. Матеріали контролю Тестові завдання 1. Завдання з вибором однієї правильної відповіді Позначте відповідь у бланку відповідей . 1. Пацієнт 48 років, знаходиться в реанімаційному відділенні у коматозному стані з приводу кетоацедотичної коми. Об’єктивно: стан тяжкий, положення пасивне, шкіра бліда, відмічається часте шумне, глибоке дихання з частотою дихальних рухів 24 за хвилину. Вкажіть патологічний тип дихання, який виявила медична сестра А Тахіпноє В Дихання Біота С Дихання Чейн-Стокса D Брадіпное Е Дихання Куссмауля 2. Пацієнтка 47 років скаржиться на затруднене дихання під час видиху. При огляді пацієнт займає напівсидячи положення. Грудна клітина приймає активну участь у акті дихання. При об’єктивному обстеженні ЧДР – 22 рухи за хвилину. Вислуховуються дистанційні сухі хрипи. Визначте, яку назву має такий тип дихання А Дихання Чейна-Стокса В Інспіраторна задишка С Ядуха D Експіраторна задишка Е Дихання Біота 3. Пацієнт 31 рік, на прийомі у лікаря скаржиться на затруднене дихання під час видиху. При огляді спостерігається патологічне дихання: вдих короткий, видих утруднений і тривалий; пацієнт не встигає зробити повний видих, як настає вже наступний вдих. Вкажіть, яку назву має такий тип дихання А Експіраторна задишка В Інспіраторна задишка С Ядуха D Дихання Куссмауля Е Дихання Біота 4. Для запобiгання помилкового наповнення балонiв iншими газами передбачено розпiзнавальне фарбування балонiв. В який колiр пофарбований балон для зберiгання кисню? A. Червоний B. Чорний C. Жовтий D. Бiлий E. Блакитний 5. В приемном отделении родильного дома акушерка проводит обследование роженицы, 28-ми лет, подсчитывает частоту дыхания. Какой должна быть в норме частота дыхания? A 16-20/мин. B 10-12/мин. C 12-16/мин. D 20-24/мин. E 24-28/мин. 6. У пацієнта з туберкульозом легень було виявлено кровохаркання. Вкажіть, яке положення найбільш доцільно надати пацієнту: A Лежаче B Напівсидяче C Лежаче на правому боці D Лежаче на лівому боці E Лежаче на спині 7. У пацієнтки з вадою серця, лікар призначив акушерці підрахувати кількість дихальних рухів. Частота дихання становить 30/хв. Вкажіть, що спострерігається у пацієнтки: A Апное B Брадипное C Тахіпное D Диспное E Ядуха 8. У терапевтичному вiддiленнi знаходиться хворий на бронхоектатичну хворобу. У хворого вiддiляється харкотиння у великiй кiлькостi. Яке положення йому необхiдно надати для полiпшення видiлення харкотиння? A. Дренажне B. Вимушене C. Горизонтальне D. Пасивне E. – 9. Акушерка до проведення огляду вагiтної жiнки проводить обробку рук. З Метою профi лактики передачi iнфекцiї, необхiдно мити руки не менше: A. 4 хв B. 3 хв C. 2 хв D. 1 хв E. 30 сек 10. Пацiєнтка гiнекологiчного вiддiлення, пiд час приступу бронхiальної астми приймає вимушене положення, яке полегшує її стан: сидить, впираючись руками в край лiжка. Вкажiть положення, яке займає пацiєнтка: A. Ортопное B. Фаулера C. Сiмса D. Вимушене E. Пасивне 2. Ситуаційна задача Дайте правильну відповідь та запишіть її у бланку відповідей . Пацієнту Ю. 38 років, госпіталізований у травматологічне відділення з діагнозом: рвана рана правої верхньої кінцівки. Після прогулянки звернувся до постової медичної сестри із скаргами на часте дихання. Підрахувавши ЧДР медична сестра доповіла лікарю про ЧДР – 35 за хв. Охарактеризуйте патологічне дихання. Яка кількість ЧДР вважається в межах норми? З чим можна пов’язати даний стан пацієнта. 3. Завдання відкритої форми, пропонується записати алгоритм виконання практичної навички. Запишіть відповідь у бланк відповідей. Бланк відповідей до заняття №22(9кл)-23(11кл) з дисципліни «Основи медсестринства» Прізвище ім’я та по батькові _______________________________________ Група ___________________________________________________________
Здійснити догляд за пацієнтом під час задишки
|