Тема 1 задачи и основы организации единой государственной системы предупреждения и ликвидации чрезвычайных ситуаций
 Скачать 0.8 Mb. Скачать 0.8 Mb.
|
|
ТЕМА 3 ОРГАНИЗАЦИЯ ЛЕЧЕБНО-ЭВАКУАЦИОННОГО ОБЕСПЕЧЕНИЯ НАСЕЛЕНИЯ В ЧРЕЗВЫЧАЙНЫХ СИТУАЦИЯХ 3.1. Основы организации лечебно-эвакуационного обеспечения населения в чрезвычайных ситуациях. 3.2. Виды и объём медицинской помощи. 3.3. Этап медицинской эвакуации. 3.4. Медицинская сортировка поражённых в чрезвычайных ситуациях. 3.5. Медицинская эвакуация поражённых в чрезвычайных ситуациях. 3.1. ОСНОВЫ ОРГАНИЗАЦИИ ЛЕЧЕБНОЭВАКУАЦИОННОГО ОБЕСПЕЧЕНИЯ НАСЕЛЕНИЯ В ЧРЕЗВЫЧАЙНЫХ СИТУАЦИЯХ Своевременное оказание медицинской помощи населению, пострадавшему в результате катастроф, стихийных бедствий и аварий, - одна из актуальных задач, стоящих перед Всероссийской службой медицины катастроф. Успешное решение этой проблемы в значительной степени зависит от особенностей чрезвычайных ситуаций и прогноза развития событий в ходе ликвидации медико-санитарных последствий в реальной обстановке. При ликвидации медико-санитарных последствий ЧС основные направления деятельности здравоохранения следующие: • организация и проведение лечебно-эвакуационных мероприятий; • медицинское обеспечение непоражённого населения в районе ЧС; • санитарно-гигиенические и противоэпидемические мероприятия; • организация обеспечения медицинским имуществом и санитарной техникой медицинских учреждений и формирований; • медицинское обеспечение контингента, привлекаемого для ведения спасательных, аварийных и восстановительных работ; • судебно-медицинская экспертиза погибших и судебномедицинское освидетельствование пострадавших. Организация и проведение лечебно-эвакуационных мероприятий - один из основных и наиболее трудоёмких видов деятельности здравоохранения при медико-санитарной ликвидации последствий чрезвычайных ситуаций. Лечебно-эвакуационное обеспечение населения в чрезвычайных ситуациях - комплекс мероприятий, направленных на своевременное оказание медицинской помощи поражённым, в сочетании с эвакуацией их в медицинские формирования и лечебные учреждения с целью обеспечения эффективного лечения и реабилитации. Лечебно-эвакуационное обеспечение предусматривает проведение следующих мероприятий: • розыск поражённых; • оказание им медицинской помощи; • вынос (вывоз) пострадавших за пределы очага поражения; • отправку их на ближайшие этапы медицинской эвакуации и в лечебные учреждения с целью оказания необходимой медицинской помощи и реабилитации. На организацию и проведение лечебно-эвакуационных мероприятий в ЧС будут оказывать влияние следующие факторы обстановки: • размеры очага поражения и вид катастрофы (аварии); • количество поражённых и характер поражений; • степень выхода из строя сил и средств здравоохранения в зоне поражения; • уровень развития медицинской науки; • состояние материально-технического оснащения сил и средств медицины катастроф; • наличие или отсутствие на местности опасных для человека поражающих факторов (радиоактивных веществ, АОХВ, очагов пожаров и др.). Анализ перечисленных факторов и условий деятельности медицинского персонала в ЧС позволяет сделать два важных вывода: • Существующая система медицинского обеспечения, действующая в обычных условиях, в большинстве случаев оказывается неприемлемой при ликвидации последствий ЧС, так как она предусматривает оказание всего объёма необходимой медицинской помощи и лечение поражённых в одном лечебном заведении. При возникновении ЧС эти условия отсутствуют. • Наличие в ЧС значительного количества поражённых и отсутствие вблизи очага ЧС необходимого количества медицинских формирований и учреждений, чтобы сохранить жизнь поражён- ным и снизить риск возникновения тяжёлых осложнений при эвакуации до лечебных учреждений, требует применить достаточно эффективную и испытанную систему оказания медицинской помощи - систему этапного лечения с эвакуацией поражённых по назначению (в лечебное учреждение по профилю поражения), т.е. создание промежуточных этапов из медицинских формирований и учреждений, которые должны обеспечить эвакуацию пора- жённых до лечебных учреждений без значительного ухудшения их общего состояния.
Сущность системы этапного лечения состоит в своевременном, последовательном и преемственном оказании медицинской помощи на этапах медицинской эвакуации в сочетании с транспортировкой поражённых до лечебного учреждения, где может быть оказана адекватная медицинская помощь в соответствии с имеющимся поражением и осуществлено полноценное лечение и реабилитация. В настоящее время принята двухэтапная система лечебноэвакуационного обеспечения населения в ЧС, включающая догоспитальный и госпитальный этапы. • Догоспитальный этап осуществляется с участием медицинского персонала объекта, местного лечебно-профилактического учреждения здравоохранения, мобильных формирований. В очаге поражения или вблизи него осуществляют оказание первой, доврачебной и первой врачебной помощи по жизненным показаниям, проводят медицинскую и эвакуационно-транспортную сортировку. Предпочтительна эвакуация пострадавших по назначению, т.е. в те лечебные учреждения, где будет осуществляться их лечение до окончательного выздоровления. • Госпитальный этап реализуется с помощью лечебнопрофилактических учреждений ведомственного, территориального, регионального здравоохранения и специализированных лечебных учреждений службы медицины катастроф, которые обеспечивают оказание полного объёма квалифицированной и специализированной медицинской помощи пострадавшим, их лечение и реабилитацию. В ходе ликвидации последствий ЧС объём работы и количество привлекаемых сил и средств здравоохранения зависят от складываю- щейся обстановки, характера и масштаба очага массового поражения. Последние, в свою очередь, зависят как от количества пострадавших и структуры поражения, так и от места, где произошло чрезвычайное событие. Величина санитарных потерь при катастрофах и авариях может варьировать в большом диапазоне: от нескольких десятков до сотен и тысяч человек. Она зависит от масштабов ЧС, общего количества жителей, в том числе граждан, работающих в различных сферах народного хозяйства, наличия и состояния лечебнопрофилактических учреждений в зоне ЧС и ряда других особенностей.
Все потери среди населения называют общими потерями. Общие потери делятся на безвозвратные и санитарные. • К безвозвратным потерям относятся убитые, умершие, утонувшие, пропавшие без вести. • К санитарным потерям относятся поражённые и больные, потерявшие трудоспособность на срок не менее 1 сут и поступившие в медицинские пункты или медицинские учреждения. Структура санитарных потерь - процентное соотношение различных категорий поражённых и больных, входящих в общее количество санитарных потерь. Изучение структуры санитарных потерь даёт возможность представить лечебно-эвакуационную характеристику поражённых и больных, а следовательно, определить потребность в силах и средствах для оказания медицинской помощи, эвакуации и лечения. Организация оказания медицинской помощи в ЧС часто осложняется в связи с труднодоступностью самого очага поражения, разрушением местных медицинских учреждений, неточностью информации, обусловленной нарушением средств связи в очаге поражения, объективной трудностью быстрой оценки объёма поражения, массовостью людских потерь и пострадавших. Всё это приводит к потере времени для оказания медицинской помощи и, соответственно, к уменьшению эффективности медицинской помощи пострадавшим в зоне ЧС. Для успешного выполнения указанных мероприятий по медицинскому обеспечению населения в ЧС необходимо следующее: • чёткое и непрерывное управление силами и средствами здравоохранения, принимающими участие в ликвидации последствий катастрофы; • бесперебойное всестороннее материально-техническое обеспечение всех проводимых мероприятий; • постоянное взаимодействие с администрацией, другими службами и ведомствами, обеспечивающими спасательные и восстановительные работы, а также своевременное достоверное информационное обеспечение как органов управления, так и населения.
Для эффективного осуществления лечебно-эвакуационного обеспечения населения в районах ЧС необходимо придерживаться конкретной доктрины медицины катастроф. Под этим термином принято понимать совокупность основных принципов, положенных в основу деятельности службы медицины катастроф. Среди них можно назвать следующие принципы: • единое понимание задач службы медицины катастроф; • единое понимание происхождения и развития разных патологических процессов и их проявлений; • единые взгляды на принципы и методы лечения и профилактики поражений; • ранняя первичная хирургическая обработка раны - надёжный метод предупреждения и развития инфекции в ране и т.д. 3.2. ВИДЫ И ОБЪЁМ МЕДИЦИНСКОЙ ПОМОЩИ Под видом медицинской помощи понимают комплекс лечебнопрофилактических мероприятий, выполняемых медицинским персоналом определённой квалификации, имеющим соответствующее медицинское оснащение и оборудование, по конкретным медицинским показаниям. В настоящее время выделяют следующие виды медицинской помощи: • первую помощь (первую медицинскую помощь); • доврачебную (фельдшерскую) помощь; • первую врачебную помощь; • квалифицированную медицинскую помощь; • специализированную медицинскую помощь. Первая помощь (первая медицинская помощь) - комплекс простейших медицинских мероприятий, выполняемых на месте ранения (поражения) самим населением в порядке само- и взаимопомощи, санитарными дружинами, личным составом спасательных формирований с использованием табельных, подручных и личных средств. Её цель - спасение жизни поражённых, а также предупреждение или уменьшение тяжёлых последствий поражения. Анализ работы по ликвидации последствий катастроф и стихийных бедствий показал, что оказание первой помощи в первые 30 мин с момента поражения, даже при отсрочке оказания других видов медицинской помощи, резко снижает количество смертельных исходов. Отсутствие же помощи в течение 1 ч после поражения увеличивает количество летальных исходов среди тяжело поражённых на 30 %, до 3 ч - на 60 %, до 6 ч - на 90 %.
При травматических повреждениях первая помощь включает следующие основные мероприятия: • извлечение поражённых из-под завалов, разрушенных убежищ, укрытий; • восстановление проходимости верхних дыхательных путей (удаление из полости рта инородных предметов - выбитых зубов, сгустков крови, комков земли и др.), искусственная вентиляция лёгких методом «изо рта в рот» или «изо рта в нос» и др.; • непрямой (закрытый) массаж сердца; • придание физиологически выгодного положения поражённому; • временную остановку наружного кровотечения всеми доступными методами (давящей повязкой, пальцевым прижатием сосуда на протяжении, наложением жгута и т.п.); • наложение герметической повязки при открытом пневмотораксе; • иммобилизацию конечностей при переломах, обширных повреждениях мягких тканей и ожогах; • фиксацию туловища к доске или щиту при травмах позвоночника. Доврачебную (фельдшерскую) помощь оказывают средние медицинские работники фельдшерских, врачебно-сестринских бригад и бригад скорой медицинской помощи в непосредственной близости от места поражения. Её назначение - борьба с угрожающими жизни расстройствами (например, кровотечение, асфиксия, шок и др.), защита ран от вторичного инфицирования, осуществление контроля правильности оказания первой помощи, а также в известной мере предупреждение развития последующих осложнений. Оптимальный срок оказания доврачебной помощи - 2 ч с момента ранения. Доврачебная медицинская помощь включает следующие мероприятия (по показаниям): • искусственную вентиляцию лёгких с помощью введения S-образной трубки-воздуховода; • надевание противогаза (ватно-марлевой повязки, респиратора) на поражённого при нахождении его на загрязнённой (заражённой) местности;
• вливание инфузионных средств; • введение обезболивающих и сердечно-сосудистых препаратов; • введение парентерально или внутрь антибиотиков, противовоспалительных, седативных, противосудорожных и противорвотных средств; • введение сорбентов, антидотов и т.п.; • контроль правильности наложения жгутов, повязок и шин и при необходимости их исправление и дополнение с использованием табельных средств; • наложение асептических и окклюзионных повязок. Первую врачебную помощь оказывают врачи бригад скорой медицинской помощи, врачебно-сестринских бригад и врачи общего профиля. Её основные задачи - борьба с угрожающими жизни пострадавшего явлениями (например, кровотечение, асфиксия, шок, судороги и т.п.), профилактика осложнений (в частности, раневой инфекции и др.) и подготовка раненых к дальнейшей эвакуации. Оптимальные сроки оказания первой врачебной помощи по неотложным показаниям - 3 ч, в полном объёме - 6 ч. К неотложным мероприятиям относят следующие: • устранение асфиксии: - отсасывание слизи, рвотных масс и крови из верхних дыхательных путей; - введение воздуховода; - фиксация языка; - отсечение или подшивание свисающих лоскутков мягкого нёба и боковых отделов глотки; - трахеостомия по показаниям; - искусственная вентиляция лёгких; - наложение окклюзионной повязки при открытом пневмотораксе; - пункция плевральной полости или торакоцентез при напря- жённом пневмотораксе; • остановку наружного кровотечения: - прошивание сосуда в ране или наложение зажима на кровоточащий сосуд; - тугая тампонада раны и наложение давящей повязки; - контроль правильности и целесообразности наложения жгута; - наложение жгута при наличии показаний; • проведение противошоковых мероприятий: - переливание кровезаменителей при значительном обескровливании;
- проведение новокаиновых блокад; - введение обезболивающих и сердечно-сосудистых средств; • отсечение конечности, висящей на лоскуте мягких тканей; • катетеризацию или капиллярную пункцию мочевого пузыря при задержке мочевыделения; • проведение мероприятий, направленных на устранение десорбции химических веществ с одежды и позволяющих снять противогаз с поражённых, поступающих из очага химического поражения; • введение антидотов, применение противосудорожных, бронхорасширяющих и противорвотных средств; • дегазацию раны при загрязнении её стойкими химическими веществами; • промывание желудка при помощи зонда в случае попадания химических или радиоактивных веществ в желудок; • применение антитоксической сыворотки при отравлении бактериальными токсинами и неспецифическая профилактика инфекционных заболеваний. К мероприятиям, которые могут быть отсрочены, относят следующие: • устранение недостатков первой и доврачебной помощи (исправление повязок, улучшение транспортной иммобилизации); • смену повязки при загрязнении раны радиоактивными веществами; • проведение новокаиновых блокад при повреждениях средней тяжести; • инъекции антибиотиков и серопрофилактику столбняка при открытых травмах и ожогах; • назначение различных симптоматических средств при состояниях, не представляющих угрозы для жизни поражённого. Квалифицированную медицинскую помощь оказывают врачиспециалисты хирургического и терапевтического профилей для устранения тяжёлых угрожающих жизни последствий и осложнений поражения. Мероприятия квалифицированной медицинской помощи по срочности их выполнения делят на три группы: • неотложные (оптимальный срок оказания до 12 ч с момента поражения);
• отсроченные первой очереди (оптимальный срок оказания до 24 ч с момента поражения); • отсроченные второй очереди (оптимальный срок оказания до 36 ч с момента поражения). Мероприятия всех трёх групп составляют полный объём квалифицированной медицинской помощи. В полном объёме квалифицированная медицинская помощь должна быть оказана всем пострадавшим, нуждающимся в ней, в течение 48 ч с момента ранения. Основной перечень неотложных мероприятий таков: • устранение асфиксии и восстановление адекватного дыхания; • окончательная остановка внутреннего и наружного кровотечения; • комплексная терапия острой кровопотери, шока, травматического токсикоза; • «лампасные» разрезы при глубоких циркулярных ожогах груди и конечностей, вызывающих расстройство дыхания и кровообращения; • профилактика и лечение анаэробной инфекции; • хирургическая обработка и ушивание ран при открытом пневмотораксе; • оперативные вмешательства при ранениях сердца и клапанном пневмотораксе; • лапаротомия при ранениях и закрытой травме живота с повреждением внутренних органов, закрытом повреждении мочевого пузыря и прямой кишки; • декомпрессионная трепанация черепа при ранениях и повреждениях, сопровождающихся сдавлением головного мозга и внутричерепным кровотечением; • введение антидотов и противоботулинической сыворотки; • комплексная терапия при острой сердечно-сосудистой недостаточности, нарушениях сердечного ритма, острой дыхательной недостаточности, коматозных состояниях; • дегидратационная терапия при отёке головного мозга; • коррекция грубых нарушений кислотно-щелочного состояния и электролитного баланса; • комплекс мероприятий при попадании внутрь АОХВ;
• введение обезболивающих, десенсибилизирующих, противосудорожных, противорвотных и бронхолитических средств; • применение транквилизаторов и нейролептиков при острых реактивных состояниях. Квалифицированную медицинскую помощь оказывают в медицинских формированиях (этапах медицинской эвакуации) или лечебных учреждениях. Специализированная медицинская помощь - завершающая форма медицинской помощи, носит исчерпывающий характер. Её оказывают врачи-специалисты узкого профиля (нейрохирурги, отоларингологи, офтальмологи и др.), имеющие специальное лечебнодиагностическое оснащение в специализированных лечебных учреждениях. Профилизация лечебных учреждений может проводиться путём придания им бригад специализированной медицинской помощи с соответствующим медицинским оснащением. Оптимальный срок оказания специализированной медицинской помощи - 24-72 ч с момента поражения. Объёмом медицинской помощи называют совокупность лечебнопрофилактических мероприятий определённого вида медицинской помощи, выполняемых на этапах медицинской эвакуации или в лечебных учреждениях в соответствии со складывающейся общей и медицинской обстановкой. Различают полный и сокращённый объём медицинской помощи. • Полный объём медицинской помощи включает выполнение всех групп мероприятий, присущих данному виду медицинской помощи. • Сокращённый объём предусматривает отказ от выполнения мероприятий, которые могут быть отсрочены, и обычно включает выполнение неотложных мероприятий. В зависимости от вида и масштаба чрезвычайной ситуации, количества поражённых и характера поражений у них, наличия медицинских сил и средств, состояния территориального и ведомственного здравоохранения, удаления от района чрезвычайной ситуации лечебных учреждений госпитального типа, способных выполнить полный объём квалифицированной помощи и мероприятия специализированной медицинской помощи и их возможностей, могут быть приняты различные варианты оказания медицинской помощи поражённым при чрезвычайных ситуациях. Основными из них следует считать такие:
• оказание поражённым до их эвакуации в лечебные учреждения госпитального типа только первой или доврачебной помощи; • оказание поражённым до их эвакуации в лечебные учреждения госпитального типа, кроме первой или доврачебной помощи, и первой врачебной помощи; • оказание поражённым до их эвакуации в лечебные учреждения госпитального типа, кроме первой, доврачебной, первой врачебной помощи и неотложных мероприятий, квалифицированной медицинской помощи. До эвакуации поражённых в лечебные учреждения госпитального типа во всех случаях им должны быть выполнены мероприятия по устранению угрожающих жизни состояний на текущий момент, предупреждению различных тяжёлых осложнений и обеспечению транспортировки без существенного ухудшения их состояния. 3.3. ЭТАП МЕДИЦИНСКОЙ ЭВАКУАЦИИ Под этапом медицинской эвакуации понимают медицинские формирования и учреждения, развёрнутые на путях эвакуации поражён- ных (больных) и обеспечивающие их приём, медицинскую сортировку, оказание регламентируемой медицинской помощи, лечение и подготовку (при необходимости) к дальнейшей эвакуации. Этапы медицинской эвакуации в системе Всероссийской службы медицины катастроф: • формирование и учреждение службы медицины катастроф; • медицинские формирования и лечебные учреждения Минздравсоцразвития России; • формирование и учреждение медицинской службы Минобороны России, медицинской службы МВД России, медицинской службы войск Гражданской обороны и других министерств и ведомств, развёрнутые на путях эвакуации поражённых из района ЧС для их массового приёма, медицинской сортировки, оказания медицинской помощи, подготовки к эвакуации и лечения. Каждый этап медицинской эвакуации осуществляет определён- ные лечебно-профилактические мероприятия, которые в совокупности составляют объём медицинской помощи, свойственный данному этапу.
Объём этих мероприятий на этапах медицинской эвакуации не является постоянным и может изменяться в зависимости от обстановки. Каждый этап медицинской эвакуации имеет свои особенности в организации работы, зависящие от места данного этапа в общей системе лечебно-эвакуационных мероприятий, а также от вида ЧС и медицинской обстановки. Однако, несмотря на разнообразие условий, определяющих деятельность отдельных этапов медицинской эвакуации, в основе их организации лежат общие принципы, согласно которым в составе этапа медицинской эвакуации развёр- тывают функциональные подразделения (рис. 3.1), обеспечивающие выполнение следующих основных задач: 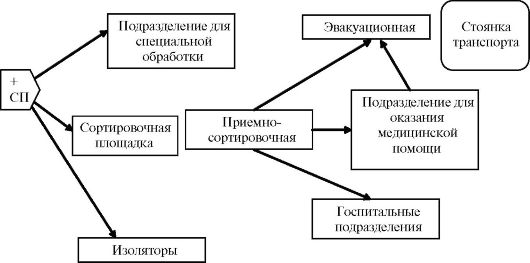 Рис. 3.1. Схема развёртывания этапа медицинской помощи: СП - сортировочный пост (+ - обозначение флага Красного Креста) Рис. 3.1. Схема развёртывания этапа медицинской помощи: СП - сортировочный пост (+ - обозначение флага Красного Креста)• приём, регистрацию и медицинскую сортировку поражённых (больных), прибывающих на данный этап медицинской эвакуации, - приёмно-сортировочное отделение; • санитарную обработку поражённых, дезактивацию, дегазацию и дезинфекцию их обмундирования и снаряжения - отделение (площадки) специальной обработки; • оказание поражённым (больным) медицинской помощи - перевязочная, операционно-перевязочное отделение, процедурная, противошоковая, палаты интенсивной терапии; • госпитализацию и лечение поражённых (больных) - госпитальное отделение; • размещение поражённых и больных, подлежащих дальнейшей эвакуации, - эвакуационное отделение; • размещение инфекционных больных - изолятор. В состав этапа медицинской эвакуации также входят управление, аптека, лаборатория, хозяйственные подразделения и т.д. Этапы медицинской эвакуации должны быть постоянно готовы к работе в любых, даже самых сложных условиях, к быстрой перемене места расположения и одновременному приёму большого количества поражённых.
Этапом медицинской эвакуации, предназначенным для оказания первой врачебной помощи, могут быть следующие структуры: • пункты медицинской помощи (ПМП), развёрнутые врачебносестринскими бригадами; • уцелевшие (полностью или частично) поликлиники, амбулатории, участковые больницы в очаге поражения; • медицинские пункты медицинской службы Минобороны России, МВД, войск Гражданской обороны и др. Квалифицированная и специализированная медицинская помощь и лечение поражённых осуществляются на последующих этапах медицинской эвакуации. Такими этапами медицинской эвакуации могут быть следующие учреждения: • госпитали службы медицины катастроф, многопрофильные, профилированные, специализированные больницы, клинические центры Минздравсоцразвития России, медицинские силы Минобороны России (медицинские отряды специального назначения, медико-санитарные батальоны, госпитали и др.); • медицинские учреждения МВД России, ФСБ России, войск и медицинской службы Гражданской обороны и др. 3.4. МЕДИЦИНСКАЯ СОРТИРОВКА ПОРАЖЁННЫХ В ЧРЕЗВЫЧАЙНЫХ СИТУАЦИЯХ Важнейшее организационное мероприятие, обеспечивающее чёт- кую реализацию системы лечебно-эвакуационного обеспечения, - медицинская сортировка. Основы её разработаны русским военнополевым хирургом и учёным Н.И. Пироговым более 150 лет назад. Впервые в широких масштабах медицинская сортировка была применена в период Крымской войны в 1853-1856 гг. Было доказано её особое значение при одномоментном поступлении на этапы медицинской эвакуации значительного количества поражённых. Медицинская сортировка - распределение поражённых (больных) на группы исходя из необходимости в однородных лечебнопрофилактических и эвакуационных мероприятиях в зависимости от медицинских показаний и конкретных условий обстановки.
Она служит одним из важнейших методов организации оказания медицинской помощи поражённым при массовом их поступлении и позволяет наиболее эффективно использовать имеющиеся на данном этапе медицинской эвакуации силы и средства для успешного выполнения лечебно-эвакуационных мероприятий. Цель сортировки, её основное назначение состоят в том, чтобы обеспечить поражённым своевременное оказание медицинской помощи в оптимальном объёме и рациональную эвакуацию. Медицинская сортировка начинается непосредственно в пунктах сбора поражённых, проводится на этапе медицинской эвакуации и осуществляется во всех его функциональных подразделениях. Её содержание зависит от задач, возлагаемых на то или иное функциональное подразделение и этап медицинской эвакуации в целом, а также от условий обстановки. Виды сортировки. В зависимости от задач, решаемых в процессе медицинской сортировки на этапах медицинской эвакуации, различают два её вида: внутрипунктовую и эвакуационно-транспортную медицинскую сортировку. • Внутрипунктовую сортировку проводят с целью распределения поражённых (больных) по группам (в зависимости от степени их опасности для окружающих, характера и тяжести поражения) для направления в соответствующие функциональные подразделения данного этапа медицинской эвакуации и установления очерёдно- сти в эти подразделения. • Эвакуационно-транспортную сортировку проводят с целью распределения поражённых (больных) на однородные группы в соответствии с направлением (эвакуационным предназначением), очерёдностью, способами и средствами их эвакуации. Решение этих вопросов в процессе сортировки осуществляют на основании диагноза, прогноза и состояния поражённого. По этой причине сортировку всегда поручают наиболее опытным специалистам, способным точно определить объём и вид медицинской помощи. «Без диагноза, - пишет Н.И. Пирогов, - немыслима правильная сортировка раненых». В условиях массового поступления поражённых на этапы медицинской эвакуации и сокращения объёма оказываемой им медицинской помощи внутрипунктовая и эвакуационно-транспортная сортировка большинства поражённых должна осуществляться одновременно в интересах максимальной экономии сил и средств.
В процессе внутрипунктовой сортировки наряду с решением вопросов о необходимости медицинской помощи для раненых и больных, характере, срочности и месте её оказания следует определять эвакуационное предназначение, очерёдность, способ и средства дальнейшей эвакуации тех поражённых (больных), которые не нуждаются в оказании им медицинской помощи на данном этапе медицинской эвакуации. Для проведения медицинской сортировки поражённых и больных формируют врачебно-сестринскую сортировочную бригаду. Её состав: врач, одна или две медицинские сестры (фельдшера), один или два регистратора. Бригада должна иметь необходимое оснащение с целью проведения неотложных медицинских процедур (инъекции неотложных лекарственных средств, наложение повязки, шины, жгута) по назначению врача и регистрации поражённых. Диагностику тяжести состояния пострадавших осуществляют врачи бригад по простейшим клиническим признакам. Она включает оценку степени нарушения сознания, дыхания, изменения пульса, реакции зрачков, констатацию наличия и локализации переломов и кровотечений. Для фиксирования результатов медицинской сортировки на этапах медицинской эвакуации применяют цветные фигурные сортировочные марки и делают записи в первичной медицинской карте (карточке) и других медицинских документах. При проведении медицинской сортировки используют сортировочные признаки, предложенные Н.И. Пироговым: • опасность для окружающих; • лечебный признак; • эвакуационный признак. На каждом этапе медицинской эвакуации выделяют пять основных групп (потоков) поражённых и больных: • опасные для окружающих (инфекционные больные, заражённые АХОВ, загрязнённые РВ, больные с реактивными состояниями); • нуждающиеся в медицинской помощи на данном этапе (важная задача - выделение поражённых, требующих своевременного оказания медицинской помощи по неотложным показаниям);
• поражённые и больные, помощь которым может быть оказана на следующем этапе медицинской эвакуации (эта группа пострадавших нуждается в отсроченной медицинской помощи); • легкопоражённые и больные; • агонизирующие, которым никакие сложные вмешательства не спасут жизнь (они нуждаются в облегчении страданий). Для успешного проведения медицинской сортировки на каждом этапе медицинской эвакуации необходима тщательная её организация. Для этого необходимо следующее: • выделение самостоятельных функциональных подразделений с достаточной ёмкостью помещений для размещения поражённых и обеспечение удобных подходов к поражённым; • организация вспомогательных функциональных подразделений для сортировки - сортировочные посты и сортировочные площадки; • создание врачебно-сестринских сортировочных бригад и их оснащение необходимыми простейшими средствами диагностики; • обязательная фиксация результатов сортировки (сортировочные марки, первичные медицинские карточки и т.п.) в момент её проведения. 3.5. МЕДИЦИНСКАЯ ЭВАКУАЦИЯ ПОРАЖЁННЫХ В ЧРЕЗВЫЧАЙНЫХ СИТУАЦИЯХ Составная часть лечебно-эвакуационного обеспечения, неразрывно связанная с процессом оказания медицинской помощи пострадавшим (больным) и их лечением, - медицинская эвакуация. Под медицинской эвакуацией понимают вынос (вывоз) поражён- ных (больных) из очага чрезвычайной ситуации и транспортировку до этапов медицинской эвакуации или в лечебные учреждения с целью своевременного оказания поражённым (больным) необходимой медицинской помощи и проведения эффективного лечения и реабилитации. Маршрут, по которому осуществляют вынос и транспортировку поражённых (больных), называется путь медицинской эвакуации, а расстояние от пункта отправки поражённого до места назначения принято считать плечом медицинской эвакуации. Совокупность путей эвакуации, расположенных на них этапов медицинской эвакуации и работающих санитарных и других транспортных средств называют эвакуационным направлением.
Медицинская эвакуация начинается с организованного выноса, вывода и вывоза пострадавших (больных) из зоны катастрофы и завершается доставкой их в лечебные учреждения, оказывающие полный объём медицинской помощи и обеспечивающие окончательное лечение. Быстрая доставка поражённых (больных) на первый и конечные этапы медицинской эвакуации - одно из главных средств достижения своевременности в оказании медицинской помощи поражённым. В условиях катастроф санитарный и неприспособленный автотранспорт, как правило, служит одним из основных средств эвакуации поражённых в звене «зона катастрофы - ближайшее лечебное учреждение (где оказывают полный объём медицинской помощи)». При необходимости эвакуации поражённых в специализированные центры страны обычно используют авиационный транспорт. Эвакуацию осуществляют по принципу «на себя» (машины «скорой медицинской помощи», лечебно-профилактических учреждений, региональных, территориальных центров экстренной медицинской помощи и т.п.) и «от себя» (транспортом пострадавшего объекта, спасательных отрядов и др.). Общее правило при транспортировании поражённых на носилках - несменяемость носилок с целью предотвращения перекладывания тяжело поражённых (с носилок на носилки) с заменой их из обменного фонда. Очень важно организовать управление эвакуацией с целью равномерной и одномоментной загрузки этапов медицинской эвакуации и лечебно-профилактических учреждений, а также направления пора- жённых в лечебные учреждения соответствующего профиля (отделения лечебных учреждений), сократив до минимума перевод поражён- ных по назначению между лечебными учреждениями. Загрузка транспорта по возможности однопрофильными по характеру (хирургический, терапевтический профиль и т.п.) и локализации поражения пострадавшими значительно облегчает эвакуацию не только по направлению, но и по назначению, сокращая до минимума межбольничные перевозки.
Рассмотренные выше принципы и положения лечебно-эвакуационного обеспечения населения не могут быть обязательными и безусловными для каждого вида ЧС (землетрясение, химические и радиационные аварии и др.), имеющего свои особенности, различную величину и структуру санитарных потерь. В связи с этим при организации лечебно-эвакуационных мероприятий следует ориентироваться на конкретную обстановку, внося необходимые коррективы в принципиальную схему лечебно-эвакуационного обеспечения населения в ЧС. |
