1-Дерма. Тема Дисхромии
 Скачать 1.84 Mb. Скачать 1.84 Mb.
|
|
Владивостокский Государственный Медицинский Университет Кафедра кожных и венерических заболеваний Тема Дисхромии Преподаватель Дубняк Наталья Степановна Выполнил Терновой Антон Александрович. Владивосток 2004. Дисхромии кожи - изменения окраски кожного покрова. Окраска кожи, согласно данным Моргана , обусловлена наличием четырех пигментов: коричневого — меланина, откладывающегося в основном в базальном слое эпидермиса, желтого —каротина, выявляемого в кератоцитах эпидермиса, желтого — насыщенного кислородом гемоглобина, выявляемого в капиллярах кожи, и синего — восстановленного гемоглобина в кожных венулах. Нек-рые авторы выделяют пятый пигмент — меланоид, являющийся продуктом распада меланина. Наиболее часто Д. к, обусловлены избыточным или недостаточным образованием меланина ,реже — отложением в коже других пигментов (каротина, гемосидерина, билирубина и нек-рых других), а также различных веществ, внедрившихся извне (частиц каменного угля, красящих веществ и др.). Классификация. 1-Дисхромии кожи могут быть приобретенного .характера или врожденного характера Приобретенные Дисхромии кожи., в свою очередь, подразделяются на первичные, появившиеся на неизмененной коже, и вторичные. Первичные Дисхромии кожи могут быть самостоятельными дерматозами или симптомом общего заболевания (напр., лейкодерма — симптом сифилиса). Вторичные Дисхромии кожи.— это временно сохранившееся изменение цвета кожи на место бывших проявлении различных дерматозов — псориаза, красного плоского лишая и др. 2-По окраске Дисхромии кожи проявляются усиленном окраски — гиперхромии (или гиперпигментация) ослаблением окраски — гипохромия (гипопигментация) полным ее отсутствием — ахромия (депигментация). 3- По Длительности существования Дисхромии кожи зависит от причины их появления. Наследственные (врожденные) Д. к. сохраняются на всю жизнь (альбинизм, пигментные конусы, веснушки); Приобретенные Д. к. могут исчезать через различные промежутки времени или сохраняться на всю жизнь в зависимости от причины, вызвавшей их. Дисхромии Цвет кожи зависит от содержания в ней четырех пигментов: (1) синего — дезоксигемоглобина; (2) красного — оксигемоглобина; (3) желтого — каротина, который поступает с пищей; (4) коричневого — меланина. Основную роль играет меланин. От его количества и распределения зависит цвет кожи основных человеческих рас (черный, желтый и белый). Цвет кожи определен генетически и называется конституциональной пигментацией. Под действием ультрафиолетовых лучей количество меланина увеличивается — возникает индуцированная пигментация (загар). Избыточное накопление меланина в эпидермисе называется меланозом. Меланоз кожи бывает двух типов: (1) меланоци тарный — повышение количества меланина за счет возрастания числа меланоцитов (пример — лентиго) (2) мелшшновый — возникает при избыточной продукции меланина меланоцитами без увеличения числа самих меланоцитов (пример — хлоазма). И меланоцитарный, и меланиновый меланозы могут быть обусловлены 1- генетическими факторами (как при аньбинизме), 2-гормональными факторами, например избытком меланоцитостимулирующих гормонов гипофиза (как при первичной надпочечниковой недостаточности), 3-действием ультрафиолетового излучения, УФ-А с длиной волны 320—400 нм и УФ-В с длиной волны 290—320 нм (как при загаре). Витилиго При этом заболевании на коже появляются депигментированные пятна, склонные к увеличению. При гистологическом исследовании выявляют отсутствие меланоцитов. Витилиго нередко сочетается с аутоиммунными заболеваниями, к частности с болезнями щитовидной железы. Синонимы: vitiligo, песь, лейкопатия. Эпидемиология и этиология Возраст Любой, но и 50% случаев заболевание начинается в 10—30 лет. Описаны случаи врожденного витилиго. В пожилом возрасте возникает редко. ПОЛ Мужчины и женщины болеют, одинаково часто. Отдельные сообщения о большей частоте витилиго среди женщин объясняются тем, что женщины сильнее обеспокоены косметическими дефектами и чаще обращаются к врачу. Раса Одинаково подвержены все расы. Данные о большей распространенности витилиго среди некоторых этнических групп объясняются контрастом между белыми пятнами и темной кожей, а также социальными предрассудками. В некоторых странах (например, в Индии) витилиго — серьезное препятствие для брака и профессиональной карьеры. Наследственность Витилиго — заболевание с наследственной предрасположенностью. Гены, ответственные за развитие витилиго, расположены в четырех локусах. Более чем у 30% больных отягощен семейный анамнез (витилиго у одного из родителей, у родного брата или сестры, у ребенка). Описаны случаи витилиго у однояйцовых близнецов. Вероятность заболевания у ребенка, один из родителей которого страдает витилиго, составляет около 10%. В группу риска входят люди с отягощенным семейным анамнезом по болезням щитовидной железы и сахарному диабету, Анамнез В 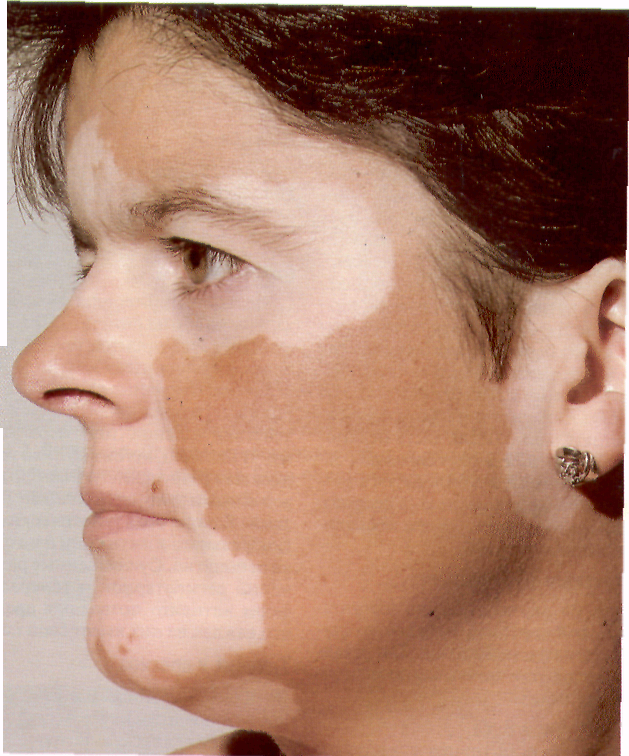 итилиго возникает при сочетании предрасполагающих (генетических) и провоцирующих(внешних) факторов. Заболеванию часто предшествуют травма, тяжелая болезнь, стресс (например, смерть близкого человека). Спровоцировать витилиго может даже солнечный ожог. итилиго возникает при сочетании предрасполагающих (генетических) и провоцирующих(внешних) факторов. Заболеванию часто предшествуют травма, тяжелая болезнь, стресс (например, смерть близкого человека). Спровоцировать витилиго может даже солнечный ожог.Физикальное исследование Кожа Элементы сыпи. Пятна диаметром от 5 мм до 5 см и более . Цвет. Молочно-белый. Свежие пятна имеют желтоватый оттенок. Заболевание прогрессирует за счет роста старых пятен или появления новых. Пигментация вокруг волосяных фолликулов на депигментированных участках — либо остаточная, либо восстанавливающаяся . Иногда встречаются мелкие гипопигментированные пятна размером с конфетти. Пятна могут быть окружены ободком гиперемии и изредка сопровождаются зудом (признаки воспаления). Форма. Круглая, овальная, продолговатая. Границы пятен — выпуклые, фестончатые. Линейные или необычные по форме пятна — проявление феномена Кебнера (свежие высыпания в месте травмы). Локализация. . Выделяют три основных формы витилиго — очаговую, сегментарную и генерализованную. Очаговая: одно или несколько пятен в одной области; часто предшествует другим формам витилиго. Сегментарная: одно пятно или группа пятен на одной стороне тела в пределах дерматома; эта форма витилиго обычно не прогрессирует и не сопровождается поражением какой-либо другой отдаленной области, Генерализованная: множественные, обычно симметричные высыпания по всему телу. Типичная локализация —вокруг рта и глаз, пальцы, локти, колени, наружные половые органы, нижняя часть спины. Генерализованная форма витилиго встречается чаще всего. К ней относят акральное витилиго (поражение губ, кожи вокруг рта, кончиков пальцев рук и ног, сосков, головки полового члена) и универсальное витилиго (полная или почти полная депигментация кожного покрова). Сопутствующие заболевания кожи Депигментация и преждевременное поседение волос, гнездная алопеция, галоневус. Риск злокачественных опухолей кожи на де-пигментированных участках не увеличен. У пожилых людей, про водящих много времени на солнце, в пределах депигментированных пятен развивается солнечная геродермия. Другие органы Заболевания щитовидной железы (примерно у 30% больных, особенно среди женщин), сахарный диабет (менее чем у 5%), реже — В12-дефицитная анемия (увеличен риск), первичная надпочечниковая недостаточность (болезнь Аддисона), аутоиммунные полигландулярные синдромы (очень редко). Офтальмологическое обследование: признаки перенесенного ирита или хориоретинита примерно у 10% больных. Зрение не страдает. Слух — в норме. Дифференциальный диагноз Красная волчанка (асимметричные высыпания нетипичной формы, антинуклеарные антитела в сыноротке). Белый лишаи (легкая форма диффузного нейродермита, обычно встречается на лице у темнокожих детей; белые с желтоватым оттенком пятна, легкое шелушение, размытые границы). Частичный альбинизм (врожденное заболевание, седая прядь волос на лбу, гиперпигментированная полоса на спине, в центре очагов депигментации — большие гиперпигментированные пятна). Отрубевидный лишаи (от-рубевидное шелушение, зеленовато-желтое свечение под-лампой Вуда, обнаружение грибои в препарате, обработанном 10% гидроксидом калия). Лекарственная лейкодерма (мелкие пятна размером с конфетти, в анамнезе, как правило, применение бактерицидных средств — производных фенола); Рисунок. Витилиго. Белые пятна покрывают всю центральную часть лица. Очертания пятен неправильные, границы фестончатые дифференциальный диагноз сложен. Проказа (белые с желтым оттенком пятна, отсутствие болевой чувствительности в пределах пятен, «анамнезе —пребывание в местности, где распространена проказа). Беспигментный невус (врожденное, не изменяющееся пятно белого цвета с желтоватым оттенком; окраска обычно неравномерная, крапчатая или мраморная). Анемический невус (не дает свечения под лампой Вуда. трение не приводит к гиперемии). Туберозный склероз (врожденное заболевание, не изменяющиеся белые с желтоватым или сероватым оттенком пятна: пятна-очпечатки, пятна-листья, иногда — пятна-конфетти и высыпания по ходу нерва). Депигментация при меланоме (разрушение нормальных меланоцитов антителами к опухолевым меланоцитам; иногда пигментация восстанавливается самостоятельно, так как часть меланоцитов сохранена), Послевосполителъная депигментация (желтовато-белые пятна с размытыми границами, в анамнезе — псориаз, диффузный нейродермит, другие воспалительные заболевания кожи). Дополнительные исследования Д 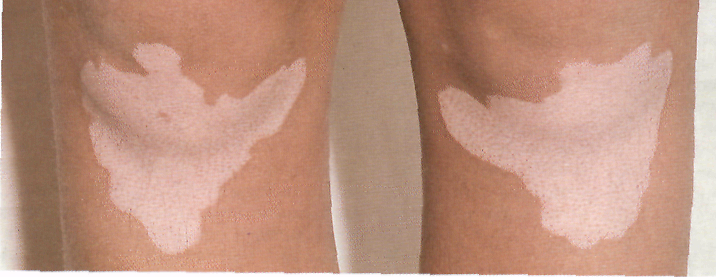 ля постановки диагноза обычно достаточно клинической картины. В сложных случаях необходима биопсия кожи. При лекарственной лейкодерме чрезвычайно важную роль играет анамнез. ля постановки диагноза обычно достаточно клинической картины. В сложных случаях необходима биопсия кожи. При лекарственной лейкодерме чрезвычайно важную роль играет анамнез.Осмотр под лампой Вуда Позволяет выявить витилиго у людей со светлой кожей, а также пятна на защищенных от солнца участках. Патоморфология кожи С  ветовая микроскопия. В пределах пятен нет меланоцитов, в остальном — гистологическая картина нормальной кожи. В краевой зоне пятна — меламоциты (либо нормальное количество неактивных меланоцитов, либо сниженное количество чрезвычайно активных меланоцитов) и немного лимфоцитов. В диагностике витилиго гистологические данные лишь дополняют клиническую картину. ветовая микроскопия. В пределах пятен нет меланоцитов, в остальном — гистологическая картина нормальной кожи. В краевой зоне пятна — меламоциты (либо нормальное количество неактивных меланоцитов, либо сниженное количество чрезвычайно активных меланоцитов) и немного лимфоцитов. В диагностике витилиго гистологические данные лишь дополняют клиническую картину.Электронная микроскопия. В эпидермисе — спонгиоз, экзоцитоз, вакуолизация клеток базального слоя, некроз кератиноцитов. Внеклеточные гранулы и лимфоциты. Исследование крови Определение тироксина, ТТГ (радиоиммунологический анализ), глюкозы плазмы натощак; обший анализ крови с гемограммой (для исключения В-дефицитной анемии); стимуляционная проба с АКТГ (для исключения первичной надпочсчниковой недостаточности). Диагноз Клиническая картина: приобретенные, увеличивающиеся в размерах пятна молочно-белого цвета с четкими границами и типичной локализацией. Патогенез Существуют три теории, объясняющие механизм развития витилиго. Теория саморазрушения меланоцитов предполагает, что в процессе биосинтеза меланина образуются вещества, токсичные для меланоцитов. Ней-рогенная теория отталкивается от взаимодействия меланоцитов с нервными клетками. И наконец, аутоиммунная теория предполагает разрушение меланоцитов активированными митотоксическимиТ-лимфоцитами. Какова роль генетических факторов, суморального иммунитета и цитокинов, пока нетто пятно. Существенные различия в течении сегментарной и генерализованной форм витилиго позволяют предположить, что каждая из них имеет свой патогенез. Течение и прогноз Витилиго — хроническое заболевание. Обычно за внезапным началом следует либо медленный рост пятен, либо период стабилизации, У 30% больных на отдельных участках пигментация восстанавливается (как правило, под действием солнечного света), но не настолько, чтобы полностью удовлетворить больного. Быстро прогрессирующее витилиго приводит к депигментации обширных участков тела. Сегментарная форма витилиго: высыпания появляются стремительно, но в дальнейшем характеризуются стабильным течением и не распространяются за пределы изначально пораженной области. Лечение сопутствующих заболеваний (например, тиреотоксикоза) не влияет на течение витилиго. Лечение Существует пять основных способов лечения: зашита кожи от солнечных .лучей, маскировка пятен, трансплантация островков кожи в очаги депигментации, восстановление пигментации и отбеливание кожи. Рисунок. Витилиго. Депигментиронанные пятна на коленях возникли после незначительных травм (феномен Кебнера). Если не считать отсутствия меланина, пораженная кожа ничем не отличается от здоровой Рисунок. Витилиго: восстановление пигментации. Восстановление пигментации начинается вокруг волосяных фолликулов, так как в их эпителии сохраняются меланоциты. Происходит спонтанно или под влиянием фотохимиотерапии Солнцезащитные средства Защита кожи от солнечных лучей преследует две цели: предупреждение солнечного ожога де пигментированных участков и уменьшение загара здоровой кожи. Для предупреждения ожогов нужны солнцезащитные средства с коэффициентом защиты более 30. Дли предупреждения загара этого но многих случаях недостаточно: солнцезащитные средства должны не только иметь высокий коэффициент защиты, ной быть непрозрачными (это особенно важно для больных со светлой кожей). В защите от солнца нуждаются больные с любым типом светочувствительности кожи, но одних лишь солнцезащитных средств достаточно при 1, II и иногда при III типе светочувствительности. Косметические средства Цель — маскировка пятен. Маскирующая косметика Восстановление пигментации Цель — восстановить нормальную пигментацию кожи. Если пятна небольшие, применяют кортикостероиды или местную фотохимиотерапию. При обширном поражении нужна общая фотохимиотерапия. Кортикостероиды. Начинают с мазей, содержащих слабо действующие кортико стероиды, — это просто, удобно и безопасно. Если эффекта нет через 2 мес, то дальнейшее применение нецелесообразно. Общая фотохимиотерапия. Риск тяжелых фототоксических реакций ниже, чем при местной фотохимиотерапии. Кроме того, метод проще в техническом отношении. Назначают внутрь фиоксисален или бергаптен с последующей солнечной ванной; либо триоксисален, бергаптен или метоксален.с последующим облучением УФ-А в поликлинике ил и любом фотарии . До начала фотохимиотерапии нужны консультация офтальмолога и анализ крови на антинуклеарные антитела. При фотохимиотерапии с инсоляцией назначают триоксисален в дозе 0,6 мг/кг (или бергаптен в дозе 1,2 мг/кг). Через 2 ч больной принимает солнечную ванну: в течение 5 мин на широте Новой Англии (40°—50°), и южных широтах — меньше. Лечение проводят дважды в неделю, но не два дня подряд. С каждым разом продолжительность инсоляции увеличивают на 3—5 мин (до появления результата или фототоксической реакции). Необходим индивидуаль'ный подход: одним больным фототоксическая реакция необходима для получения хороших результатов, а у других она вызывает феномен Кебнера. Фотохимиотерапия с УФ-А (PUVA-терапия) по эффективности не уступает фотохимиотерапии с инсоляцией. Облучение легче дозировать, но сама процедура дороже. Назначают внутрь метоксален в дозе 0,2— 0,4 мг/кг за 1ч до облучения (хорошо всасывается, высоко эффективен, выраженная фототоксичность, возможна тошнота), триоксисален в дозе 0.6—0,8 мг/кг за 2 ч до облучения (хуже всасывается, менее фототоксичен, тошнота бывает редко) или бергаптен в дозе 1,2 мг/кг за 2 ч до облучения (умеренная фототекеичность, тошноты не бывает). Лечение проводят дважды в неделю, но не два дня подряд. Начинают с дозы УФ-А 1,0 Дж/см2. С каждым сеансом ее увеличивают на 0,5 Дж/смг (метоксален) или на 1,0 Дж/см2 (триоксисален, бергаптен) Р 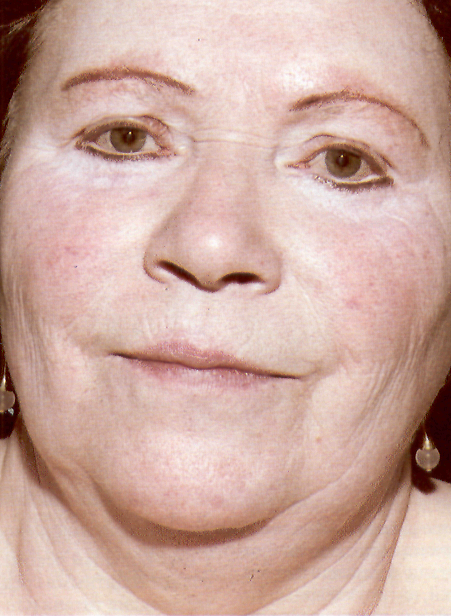 исунок Универсальное витилиго. Депигментированы вес кожные покроны и волосы. Больная носит черный парик, чтобы скрыть седину; брови и веки подводит карандашом появления первых результатов или фототоксической реакции. Именно фототоксичсские реакции служат ориентиром для коррекции дозы УФ-А в дальнейшем. исунок Универсальное витилиго. Депигментированы вес кожные покроны и волосы. Больная носит черный парик, чтобы скрыть седину; брови и веки подводит карандашом появления первых результатов или фототоксической реакции. Именно фототоксичсские реакции служат ориентиром для коррекции дозы УФ-А в дальнейшем.Фотохимиотерапия дает хорошие результаты у 70% больных с высыпаниями на лице, шее, туловище, плечах, предплечьях, бедрах и голенях. Кисти и стопы {особенно пальцы) практически не поддаются фотохимиотерапии; если других высыланий нет, этот метод не используют. Половые органы облучать нельзя, их закрывают экраном. Если пигментация в пределах пятна восстановилась полностью, то с вероятностью 85% оно в течение 10 лет не потеряет окраски (в отсутствие травм и солнечных ожогов). Поддерживающая терапия не требуется. Если пигментация-восстановилась не полностью, то пятно начинает постепенно обесцвечиваться, как только прекращают лечение. Осложнения фотохимиотерапии: тошнота, желудочно-кишечные расстройства, ожог (эритема, боль, пузыри), гиперпигментация здоровой кожи, сухость кожи. Впоследствии — солнечная геродермия, лентиго, кератозы, лейкоплакия, злокачественные опухоли кожи (в нашей практике был 1 случай на 2000 больных за 30 лет) и катаракта (в нашей практике не встречалась). Перед началом лечения определяют биохимические показатели функции печени, креатинин сыворотки, антинуклеарные антитела и проводят офтальмологическое обследование. Мы не рекомендуем общую фотохимиотерапию для детей младше 10 лет. В целом результаты лечения лучше у тех больных, которые стремятся к выздоровлению во что бы то ни стало и хорошо представляют преимущества и недостатки метода. Фотохимистерапия не излечивает окончательно, но она предупреждает образование новых пятен. Трансплантация островков кожи Показана при сегментарной форме витилиго, если другие методы неэффективны. Чтобы достичь равномерной окраски кожи, после операции назначают фотохимиотерапию. Одно из последствий трансплантации — неровная, буфистая поверхность бывшего пятна. При генерализованной форме витилиго этот метод не применяют, поскольку депигментированные пятна возникают на донорских участках (феномен Кебнера). Отбеливание кожи Цель — устранить контраст между пятнами и здоровой кожей. Показания: обширное поражение; невозможность, неэффективность или отказ больного от фотохимиотерапии. Нанесение монобензона (20% крем) на здоровую кожу вызывает необратимую депигментацию. Монобензон не используют для отбеливания отдельных участков кожи, поскольку он провоцирует развитие но-'вых пятен на необработанной коже (иногда на значительном отдалении). Препарат наносят на кожу 2 раза в сутки в течение 9— 12мес. Первые признаки депигментации появляются только через 2—3 мес лечения. Побочные эффекты: эритема, сухость кожи, зуд, изредка — аллергический контактный дерматит. Препарат эффективен в 90% случаев. Впоследствии под действием солнечного света возможно восстановление пигментации на отдельных участках кожи. В этом случае требуется повторный курс лечения монобензоном длительностью около 1 мес. Больным рекомендуют пользоваться солнцезащитными средствами, содержащими диоксид титана или оксид цинка. После отбеливания кожа становится молочно-белой — такой же, как пятна витилиго. Большинство больных довольны результатами — пятна становятся совершенно незаметны. Для придания коже желтоватого оттенка, если этого хочет больной, назначают бетакаротин, 30—60 мг/сут. Единственный побочный эффект препарата — понос. Обесцвеченная кожа склонна к солнечным ожогам. Следует пользоваться солнцезащитными средствами с высоким коэффициентом защиты и не бывать на солнце в полуденные часы. Внимание: монобензон вызывает необратимую депигментацию. |
