ТЕстп помощь. 07 Текст (А5) Горяинова ГВ - трахеотомия и операции на ЩЖ (1). Топографическая анатомия органов шеи (гортань, трахея, глотка, пищевод, щитовидная железа). Трахеотомия. Операции на щитовидной железе
 Скачать 484.5 Kb. Скачать 484.5 Kb.
|
|
ТЕМА: «Топографическая анатомия органов шеи (гортань, трахея, глотка, пищевод, щитовидная железа). Трахеотомия. Операции на щитовидной железе». Актуальность темы: Заболевания и повреждения органов, сосудисто-нервных образований и мягких тканей шеи нередко требуют неотложного оперативного лечения, успех которого в значительной мере зависит от точного знания особенностей их топографии (синтопии, скелетотопии) Продолжительность занятия: 2 академических часа. Цель общая: Изучить топографию органов шеи применительно к оперативным вмешательствам на них. Конкретные цели (знать, уметь): Знать синтопию, скелетотопию, кровоснабжение и иннервацию глотки, гортани, щитовидной железы, паращитовидных желез, шейного отдела пищевода. Уметь анатомически обосновывать оперативные доступы при различных видах трахеотомии. Знать этапы трахеотомии. Знать показания и технику коникотомии. Знать особенности техники резекции щитовидной железы по Николаеву. Знатъ возможные ошибки и осложнения при выполнении трахеотомии и резекции щитовидной железы. Материально-техническое обеспечение занятия Труп, препараты шеи Таблицы и муляжи по теме занятия Набор общехирургического инструментария и инструментария для выполнения трахеотомии. Технологическая карта проведения практического занятия.
Содержание темы Клиническая ситуация Во время трахеотомии при послойном рассечении мягких тканей строго по срединной линии шеи хирург повредил сосуд, лежащий непосредственно на трахее. Обильное артериальное кровотечение затрудняет выполнение последующих этапов операций. Задания: Какой сосуд повредил хирург? Какова дальнейшая тактика? Решение задачи: При выполнении доступа к трахее хирург повредил нижайшую (непарную) щитовидную артерию. Перед вскрытием артерии необходимо остановить кровотечение и удалить кровяные сгустки, т.к. попадание в просвет бронхов даже небольшого количества крови может осложниться аспирационной пневмонией в раннем послеоперационном периоде. Гортань Скелет гортани (larynx) образуют девять хрящей. Основанием скелета является перстневидный хрящ, располагающийся на уровне VI шейного позвонка. Над передней частью перстневидного хряща располагается щитовидный. Последний связан с подъязычной костью перепонкой – membrane hyothyreoidea; от перстневидного хряща к щитовидному идут mm.cricothyreoidei и lig.cricothyreoideum. Важными ориентирами при операциях на гортани, трахее и щитовидной железе является щитовидный хрящ с его верхней вырезкой и передняя половина перстневидного хряща – его дуга. Гортань расположена в пределах от верхнего края V шейного позвонка до нижнего края VI шейного позвонка, если не считать надгортанника, достигающего III позвонка. У маленьких детей гортань лежит значительно выше, достигая своим верхним краем уровня III позвонка. К старости она опускается книзу, ее нижняя граница находится на уровне VII шейного позвонка. Спереди гортань прикрыта предгортанными мышцами; с боков располагаются боковые доли щитовидной железы. Непосредственно позади гортани находится глотка, причем слизистая оболочка передней стенки глотки покрывает заднюю стенку гортани. Верхними своими отделами (именно надгортанным хрящом) гортань достигает корня языка, внизу переходит в трахею. В полости гортани различают три отдела: 1) верхний (преддверие – vestibulum laryngis), простирающийся от надгортанника до ложных голосовых связок; 2) средний (межсвязочное пространство, regio glottica), соответствующий положению ложных и истинных голосовых связок; 3) нижний, называемый подсвязочным пространством (regio subglottica).На фронтальном разрезе полость гортани имеет форму песочных часов. Вверху она напоминает воронку, суживающуюся по направлению к истинным голосовым связкам, книзу от которых начинается расширение. Начальная часть верхнего отдела гортани называется входом в гортань (aditus laryngis). Его отграничивают: спереди – надгортанник, сзади – верхушки черпаловидных хрящей, с боков – plicae aryepiglotticae. На боковых стенках гортани между ложными и истинными голосовыми связками имеются щели, называемые желудочками гортани (Морганьи) – ventriculi laryngis, полость которых распространяется кверху и заканчивается слепым мешочком – sacculus laryngis. Гортань обладает значительной подвижностью и принимает разное положение в зависимости от движений головы, функционального состояния смежных органов (например, глотки), положения языка. Так, при резко запрокинутой кзади голове и открытом рте гортань опускается, надгортанник располагается горизонтально и закрывает вход в гортань. При высунутом языке гортань поднимается, надгортанник принимает положение, близкое к вертикальному, вход в гортань открыт.Изложенные факты, впервые точно установленные Н.И.Пироговым, имеют большое значение при проведении интратрахеального наркоза, бронхографии и других мероприятиях. Источник кровоснабжения гортани – ветви верхних и нижних щитовидных артерий. Иннервация гортани осуществляется ветвями симпатического и блуждающего нервов. Ветвями блуждающего нерва являются верхний и нижний гортанные нервы (nn.laryngei superior et inferior), причем, нижний является конечной ветвью возвратного нерва – n.laryngeus recurrens. Верхний гортанный нерв является преимущественно чувствительным нервом гортани и иннервирует слизистую оболочку верхнего и среднего отделов гортани и перстнещитовидную мышцу; все остальные мышцы гортани иннервирует нижний гортанный нерв – преимущественно двигательный, он иннервирует также слизистую оболочку нижнего отдела гортани и голосовые связки. Лимфоотток от гортани происходит главным образом в глубокие шейные лимфатические узлы. Для части сосудов подсвязочного пространства узлами первого этапа являются предгортанные, предтрахеальные и паратрахеальные. Трахея (шейная часть) В трахее (trachea) различают два отдела: шейный и грудной. В пределах шейной части насчитывается 6-8 хрящевых колец. Вследствие вертикальной смещаемости, когда голова откинута кзади, число хрящей, расположенных над грудиной, будет большим, чем при наклоне головы вперед. Скелетотопически начало трахеи соответствует уровню межпозвоночного диска VI-VI1 шейных позвонков или верхнего края VII шейного позвонка; конец шейной части трахеи спереди соответствует уровню яремной вырезки грудины, сзади – уровню нижнего края II грудного позвонка или верхнего края III грудного позвонка. Начальный отдел трахеи прикрыт спереди перешейком щитовидной железы, а с боков – ее долями. Ниже железы впереди трахеи находится клетчаточное пространство (spatium pretracheale), в котором заложены вены и лимфатические узлы. Кзадней стенке трахеи вплотную прилежит пищевод. С боков от трахеи, в ее верхнем отделе, лежат боковые доли щитовидной железы, а в нижнем отделе, у вырезки грудины, к трахее примыкают общие сонные артерии. Кровоснабжение шейной части трахеи осуществляется преимущественно нижними щитовидными артериями, иннервация – возвратными нервами. Щитовидная и паращитовидные железы Щитовидная железа (glandula thyreoidea) состоит из двух боковых долей и перешейка. В каждой доле железы различают верхний и нижний полюс. Примерно в 1/3 случаев наблюдается наличие отходящего кверху от перешейка пирамидального отростка в виде добавочной доли железы lobus pyramidalis. Последняя может быть связана не с перешейком, а с боковой долей железы. Иногда перешеек железы совсем отсутствует. Щитовидная железа имеет собственную капсулу в виде тонкой фиброзной пластинки и фасциальное влагалище, образованное висцеральным листком четвертой фасции. Между капсулой железы и ее влагалищем имеется рыхлая клетчатка, в которой лежат артерии, вены, нервы и паращитовидные железы. От четвертой фасции отходят местами более плотные волокна, которые носят характер связок, переходящих с железы на соседние органы. Срединная связка натянута в поперечном направлении между перешейком, с одной стороны, перстневидным хрящом и первым хрящом трахеи – с другой. Боковые связки идут от железы к перстневидному и щитовидному хрящам. Перешеек щитовидной железы лежит спереди от трахеи (на уровне от первого до третьего или от второго до четвертого ее хряща). Боковые доли прилегают к трахее, гортани (щитовидному хрящу), глотке и пищеводу и прикрывают медиальную полуокружность общих сонных артерий (на протяжении их средней трети). К этой же задней поверхности железы, но ближе к срединной линии шеи прилегает n.laryngeus reccurrens. Спереди щитовидную железу прикрывают mm.sternohyoidei, sternothyreoidei и omohyoidei. Кровоснабжение железы осуществляют две верхние и две нижние щитовидные видные артерии, в 12% случаев – еще и a.thyreoidea ima, которую Н.И. Пирогов называл пятой щитовидной артерией. Артерии щитовидной железы образуют две системы коллатералей – внутриорганную (за счет щитовидных артерий) и внеорганную (за счет анастомозов с сосудами глотки, пищевода, гортани, трахеи и прилежащих мышц). Вены образуют сплетения в окружности боковых долей и перешейка. Из сплетения, лежащего на перешейке и ниже его (plexus thyreoideus impar) возникают vv.thyreoideae inferiores et imae; vv.imae расположены впереди трахеи и впадают в v.brachiocephalica sinistra. Нервы щитовидной железы возникают на каждой стороне из симпатического ствола и из обоих гортанных нервов. Возвратный гортанный нерв у нижнего полюса щитовидной железы пересекает нижнюю щитовидную артерию, располагаясь либо впереди, либо позади нее. Повреждение n.laryngeus recurrens приводит к парезу голосовых мышц и расстройству фонации. Лимфа от щитовидной железы оттекает главным образом в узлы, лежащие спереди и с боков от трахеи. Паращитовидные железы (эпителиальные тельца) – glandulae parathyreoideae – обычно в количестве четырех чаще всего располагаются вне собственной капсулы щитовидной железы (между капсулой и фасциальным влагалищем), на задней поверхности ее боковых долей, по две с каждой стороны. При этом верхние железки лежат на уровне нижнего края перстневидного хряща или на границе верхней и средней трети высоты боковой доли щитовидной железы, нижние – там, где нижняя щитовидная артерия отдает первые ветви железе, или на 1,5-2,0 см выше нижнего полюса боковой доли. Глотка Глотка (pharynx) имеет протяжение от основания черепа до VI шейного позвонка, на уровне которого переходит в пищевод. Различают три отдела глотки: 1) epipharуnх (носоглотка) – верхний отдел – от свода до уровня твердого неба; 2) mesopharуnх (ротовая часть глотки) – средний отдел – книзу от предыдущего до уровня тела подъязычной кости; 3) hypopharynx (гортанная часть глотки) – нижний отдел – до перехода в пищевод. Частью в стенках носоглотки и ротовой части глотки, частью в смежных органах заключены скопления лимфоидной ткани, совокупность которых составляет так называемое глоточное кольцо Вальдейера. Сюда входят, помимо многочисленных одиночных фолликулов: 1) нёбные миндалины, заключенные между небными дужками и примыкающие к верхним сжимателям глотки; 2) глоточная миндалина, располагающаяся в подслизистом слое задней стенки глотки в ее верхнем отделе; 3) трубные миндалины, находящиеся на боковых стенках носоглотки, вблизи отверстий слуховых (евстахиевых) труб; 4) язычная миндалина – в корне языка. В окружности первых двух отделов глотки находится парафарингеальное пространство. Позади гортанной части глотки располагаются длинные мышцы шеи и тела позвонков, покрытые предпозвоночной фасцией, спереди – гортань, с боков – верхние полюсы щитовидной железы и общие сонные артерии. В гортанном отделе глотки, на месте перехода передней стенки ее в боковую, на слизистой оболочке имеется с двух сторон вертикальное углубление – грушевидный карман, recessus piriformis, располагающийся по бокам входа в гортань. Вверху он достигает plica pharyngoepiglottica, которую образует m.stylopharyngeus, Под этой складкой в грушевидном кармане находится другая складка слизистой – plica n.laryngei, которую образует ramus internus n. laryngei superioris на своем пути к слизистой гортани. В кровоснабжении глотки участвуют аа.pharyngea ascendens, palatina ascendens, palatina descendens, thyreoideae superior et inferior. Иннервация глотки осуществляется преимущественно блуждающими, языкоглоточным и шейным симпатическим нервами, образующими глоточное сплетение. Лимфа от глотки оттекает главным образом в глубокие шейные лимфатические узлы (по ходу v.jugularis interna). Пищевод (шейная часть) Различают три отдела пищевода (oesophagus): шейный, грудной и брюшной. Общая длина пищевода равна в среднем 25 см. В самом начальном отделе пищевода имеется сужение; второе суженное место находится на уровне бифуркации трахеи и третье – при переходе через диафрагму. Пищевод фиксирован лишь в начальном отделе и в области диафрагмы. Подвижность его как в вертикальном, так в боковых направлениях довольно значительна. Начало пищевода находится на уровне перстневидного хряща, что соответствует нижнему краю тела VI шейного позвонка (начало пищевода отстоит от передних зубов на расстоянии в среднем 15 см). Длина шейной части пищевода (от уровня перстневидного хряща до вырезки грудины) – 4,5-5,0 см. Начало пищевода расположено позади перстневидного хряща, с которым он довольно тесно связан. На дальнейшем протяжении шейной части кпереди от пищевода лежит трахея. Еще в пределах шеи пищевод уклоняется влево от срединной линии, образуя с трахеей желобок – sulcus tracheooesophageus, в котором находятся левый возвратный нерв и лимфатические узелки; справа одноименный нерв лежит позади трахеи, примыкая к боковой поверхности пищевода. Сзади пищевод прилегает к позвоночнику с расположенными на нем длинными мышцами шеи; их разделяет пятая фасция (fascia prevertebralis). Позадипищеводная рыхлая клетчатка выполняет пространство между четвертой и пятой фасцией (spatium retroviscerale), продолжается кверху в позадиглоточную клетчатку, а книзу – в клетчатку заднего средостения. К начальному отделу пищевода с боков прилегают нижние полосы боковых долей щитовидной железы, причем левая боковая доля железы может достигать даже задней поверхности пищевода. В этом месте, на расстоянии 1,5-2,0 см от перстневидного хряща боковую стенку пищевода пересекает нижняя щитовидная артерия, направляющаяся к задней поверхности нижнего полюса щитовидной железы. По сторонам от пищевода, на расстоянии около 1 см справа и нескольких миллиметров слева, проходит общая сонная артерия. Кровоснабжение шейной части пищевода осуществляется ветвями нижних щитовидных артерий, иннервация – ветвями обоих возвратных нервов. Лимфатические сосуды пищевода оканчиваются в глубоких шейных лимфатических узлах. Трахеотомия (трахеостомия) Трахеотомия (tracheotomia) – вскрытие дыхательного горла (горлосечение) – относится к числу неотложных хирургических вмешательств и производится с целью: дать немедленно доступ воздуха в легкие в тех случаях, когда вышележащие отделы дыхательных путей непроходимы для воздуха (рис. 1). Наиболее частыми показаниями к операции являются: 1) повреждения гортани и трахеи (иногда и нижней челюсти с ее мышцами, когда вследствие обширной травмы нет возможности предотвратить западание языка и асфиксию); 2) стеноз гортани и трахеи на почве воспалительных процессов (дифтерия, туберкулез, воспалительный отек гортани и трахеи при поражениях боевыми отравляющими веществами) и новообразований (например, опухоли гортани, щитовидной железы, глотки); 3) инородные тела в гортани и трахее. В последнее время трахеотомия предпринимается с целью улучшения дыхания при тяжелой черепно-мозговой травме, после операций на легких и операций на сердце (например, по поводу митрального стеноза); в этих случаях наложенное трахеотомическое отверстие облегчает борьбу с внезапно наступающей дыхательной недостаточностью, т.к. позволяет более эффективно проводить кислородную терапию и облегчает отсасывание из вдыхательных путей слизи, отечной жидкости и пр. Различают два основных вида трахеотомии: 1) верхнюю – над перешейком щитовидной железы (перешеек при этом отодвигается книзу); 2) нижнюю – под перешейком (перешеек при этом отодвигается кверху). Исходя из топографо-анатомических взаимоотношений трахеи и перешейка щитовидной железы, ларингологи рекомендуют производить у взрослых верхнюю трахеотомию, а у детей — нижнюю. Инструментарий, необходимый для выполнения операции, помимо обычного составляют: однозубый острый крючок, небольшой тупой крючок, расширитель трахеи, двойные трахеотомические канюли (различных размеров), состоящие из наружной и внутренней трубок.  Рис. 1. Трахеостомия а – разрез кожи по срединной линии шеи, б – в ране видна белая линия шеи, в – внутришейная фасция рассечена поперечным разрезом под перстневидным хрящом, г – трахея взята на крючки, рассечены её хрящи, д – первый этап введения трубки, е – трубка введена в трахею; 1 – острый крючок, 2 – расширитель трахеи, 3 – трахеостомическая канюля, 4 – внутренняя трубка канюли. (Из: Елизаровский СИ., Калашников Р.Н. Оперативная хирургия и топографическая анатомия. - М., 1967.) Для очистки канюли от слизи достаточно извлечь внутреннюю трубку, оставив в трахее наружную. Обезболивание должно быть, как правило, местным. Лишь у маленьких детей приходится иногда ввиду резкого беспокойства прибегать к наркозу. В экстренных случаях, при тяжелой асфиксии, оперируют нередко и без анестезии, т.к. чувствительность у таких больных обычно резко понижена (по-видимому, от воздействия углекислоты, содержание которой в крови при этом значительно повышено). Положение больного – при всякой трахеотомии на спине: под плечи подложен валик, голова запрокинута кзади и лежит прямо. В случаях тяжелой асфиксии оперируют при полулежачем или даже сидячем положении больного. Оперирующий становится справа от больного и, чтобы провести разрез строго по срединной линии шеи, фиксирует гортань, для чего указательный палец кладет на вырезку щитовидного хряща, а большой и средний пальцы – на обе пластинки хряща. Верхняя трахеостомия. Разрез проводят от середины щитовидного хряща вниз на 5 см, точно по срединной линии. Рассекают кожу с подкожной клетчаткой и поверхностной фасцией. Встречающуюся при этом (не всегда) v.mediana colli отклоняют в сторону или перерезают между двумя лигатурами. Затем отыскивают «белую линию шеи», представляющую собой сросшиеся по срединной линии листки второй и третьей фасций и обозначающую промежуток между мышцами. Листки эти разрезают по желобоватому зонду, после чего выявляются mm.sternohyoidei и sternothyreoidei правой и левой половины шеи. Раздвинув мышцы, определяют перстневидный хрящ и лежащий под ним перешеек щитовидной железы (не смешивать mm.cricothyreoidei, идущие от перстневидного хряща к щитовидному, с перешейком). Рассекают листок четвертой фасции, фиксирующий перешеек к перстневидному хрящу в поперечном направлении, после чего с помощью тупого инструмента (зонд Кохера, лопаточка Буяльского, сомкнутые куперовские ножницы) отделяют перешеек вместе с фасцией, покрывающей его сзади, от трахеи и отодвигают его тупым путем книзу, обнажая, таким образом, верхние кольца трахеи. Тщательно остановив кровотечение, оперирующий фиксирует гортань, чтобы прекратить ее судорожные движения и облегчить рассечение трахеи по срединной линии. С этой целью прокалывают однозубым крючком дугу перстневидного хряща или одну из его связок (lig.cricotracheale или lig.cricothyreoideum); с помощью крючка оперирующий или его помощник подтягивают гортань и трахею кверху. Взяв в правую руку остроконечный скальпель лезвием кверху, оперирующий кладет указательный или средний палец сбоку от лезвия и, не доходя до кончика ножа на 1 см (чтобы не повредить задней стенки дыхательного горла), рассекает 2-3 верхних хряща трахеи, направляя нож от перешейка к гортани. После поступления воздуха в трахею дыхание на некоторое время прекращается (апноэ), а затем обычно наступает резкий кашель, во время которого из трахеи выбрасывается слизь и при наличии крупозного воспаления – пленки. По прекращении кашля вводят в полость трахеи расширитель и, удерживая его в этом положении одной рукой, другой вводят канюлю, располагая щиток ее в сагитальной плоскости. Расширитель извлекают, канюлю поворачивают так, чтобы щиток располагался во фронтальной плоскости, и продвигают вниз. На кожу накладывают несколько швов. Под канюлю подводят небольшую марлевую салфетку, а затем фиксируют канюлю, прикрепив две марлевые ленты к ее ушкам и завязав их сзади, на шее больного. Нижняя трахеотомия. Разрез проводят строго по срединной линии от перстневидного хряща до вырезки грудины. Рассекают кожу с подкожной клетчаткой и поверхностной фасцией. V.mediana colli отклоняют кнаружи или между лигатурами пересекают. Разъединяют вторую фасцию и проникают в spatium interaponeuroticum suprastemale. Тупо разъединив клетчатку и отодвинув книзу arcus venosus juguli, рассекают третью фасцию и обнажают мышцы (mm.sternohyoidei, sternothyreoidei). Раздвинув их в стороны, разрезают затем по желобоватому зонду париетальный листок четвертой фасции и проникают в spatium pretracheale, в клетчатке которого встречают венозное сплетение и иногда a.thyreoidea ima. Сосуды перевязывают и перерезают, а в верхнем углу раны обнажают перешеек щитовидной железы, который по рассечении фасции у его нижнего края должен быть отодвинут кверху. Трахею освобождают от покрывающей ее четвертой фасции и рассекают 3-4-й (5-й) или 4-5-й (6-й) (а иногда и нижележащие – в зависимости от случая) хрящи трахеи; скальпель при этом держат так, как при верхней трахеотомии, и направляют его от грудины к перешейку, чтобы не повредить truncus brahiocephalicus (перешеек должен быть защищен тупым крючком). ОПЕРАЦИИ НА ЩИТОВИДНОЙ ЖЕЛЕЗЕ Показания. Оперативные вмешательства на щитовидной железе чаще всего производятся при зобе (struma), под которым понимают опухолевидное увеличение щитовидной железы. Зоб может быть различной формы и структуры. При тиреотоксическом зобе (базедова болезнь) наблюдается избыточная секреция железы; поэтому целью оперативного лечения базедовой болезни является уменьшение вещества железы. Этого можно добиться преимущественно путем иссечения зоба – струмэктомии (strumectomia) (рис. 2). Полное удаление щитовидной железы недопустимо, т. к. это приводит к тяжелому осложнению – микседеме, а если вместе с щитовидной железой удаляют и околощитовидные железы, то может развиться и тетания. Поэтому удаляют не всю щитовидную железу, а большую часть ее долей: переднебоковую и частично заднюю, причем участок заднего отдела каждой доли железы с примыкающими к нему околощитовидными железами и возвратным нервом должен быть сохранен; такая операция называется субтотальной резекцией щитовидной железы, т. е. почти полным ее удалением. Техника операции (способ Николаева) (рис. 3-4). Разрез – воротникообразный, по наиболее выступающей части зоба, проводят от медиального края одной грудино-ключично-сосцевидной мышцы к медиальному краю другой с таким расчетом, чтобы самая низкая точка разреза пришлась несколько выше яремной вырезки. Рассекают кожу с подкожной клетчаткой и поверхностную фасцию с подкожной мышцей шеи. Несколько оттянув края разреза кверху и книзу, захватывают и пересекают между двумя зажимами поверхностные шейные вены, расположенные между первой и второй фасцией. Следующим этапом операции является рассечение второй и третьей фасций, которое производят после введения раствора новокаина в толщу фасций. Обнажают mm.sternohyoidei, sternothyreoidei и omohyoidei, покрывающие щитовидную железу спереди. С помощью зонда Кохера тупо отделяют от остальных мышц медиально-расположенные грудино-подъязычные мышцы, захватывают их двумя кохеровскими зажимами. Затем создают еще один новокаиновый инфильтрат, вводя раствор новокаина под париетальный листок четвертой фасции, чтобы этот раствор распространился под фасциальной капсулой щитовидной железы и блокировал подходящие к железе нервы. Это позволит хирургу выполнить безболезненно следующий этап операции – выделить каждую из долей железы и вывихнуть их в рану.  Рис. 2. Этапы удаления щитовидной железы а – воротникообразный разрез Кохера, б – выделение и перевязка передних яремных вен, в – отслаивание кожно-подкожно-фасциального лоскута, г – рассечение фасции по срединной линии. (Из: Брейдо И.С. Операции на щитовидной железе. - Л., 1969.) Чтобы выделить железу, оттягивают (не перерезая) края грудино-щитовидных мышц, рассекают париетальный листок четвертой фасции и тупо (частично инструментом, частично пальцем) отслаивают париетальный листок фасции от висцерального. Затем хирург пальцем вывихивает в рану долю железы. 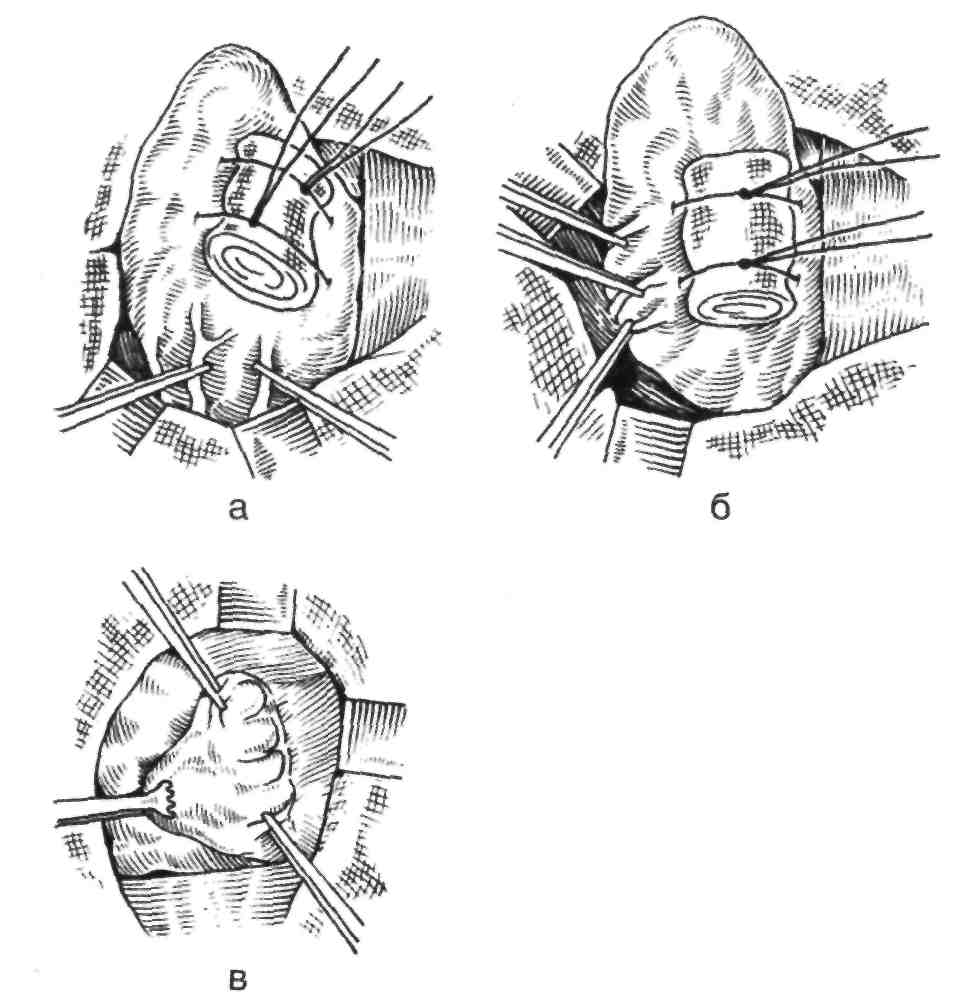 Рис. 3. Субтотальная субфасциальная резекция щитовидной железы по Николаеву а – выделение нижнего полюса щитовидной железы, б – освобождение задненаружной поверхности, в – выделение задневнутренней поверхности железы. (Из: Брейдо И.С. Операции на щитовидной железе. - Л., 1969.) Очередная задача оперирующего заключается в том, чтобы освободить оба полюса правой доли железы от фасциальной капсулы и оставить на них лишь внутреннюю (собственную) капсулу. Это достигается тем, что хирург пересекает между зажимами сосуды, проходящие в толще висцерального листка четвертой фасции, и постепенно отслаивает этот листок кзади до тех пределов, где намечено произвести резекцию доли. Затем пересекают перешеек железы, захватывая в зажимы кровоточащие сосуды. При этом надо следить, чтобы задняя часть железы оставалась в соединении с боковой частью трахеи: это обеспечит в дальнейшем целость возвратного нерва и околощитовидных желез. Далее производят со стороны трахеи отсечение доли железы, оставляя небольшую часть ее. Этой остающейся части надо придать ладьевидную форму, чтобы обеспечить лучшее укрытие культи железы смещенными кзади частями висцерального листка четвертой фасции.    Рис. 4. Субтотальная субфасциальная резекция щитовидной железы по Николаеву а – рассечение перешейка щитовидной железы, б – V резекция правой доли, в – справа от трахеи виден оставленный участок железы. (Из: Матюшин И.Ф. Руководство по оперативной хирургии. - Горький, 1982.) Теперь приступают к снятию кровоостанавливающих зажимов и наложению кетгутовых лигатур на сосуды. Надо стремиться к тому, чтобы оставлять в ране поменьше лигатур, группируя по нескольку сосудов в одну лигатуру. По окончании лигирования сосудов накладывают швы на части наружной капсулы железы с тем, чтобы более или менее полно закрыть ими культю правой доли. Рану промывают раствором новокаина и в мышечные стенки ее снова вводят новокаин. Затем приступают к выделению левой доли железы, причем сначала высвобождают обычно ее нижний полюс. Дальнейшие приемы, связанные с резекцией левой доли, аналогичны тем, которые были применены в отношении правой доли. По наложении швов на капсулу обеих долей железу прикрывают неповрежденными грудино-щитовидными мышцами, после чего вновь вводят новокаин в мышечные стенки раны, а также в подкожную клетчатку. Удалив валик из-под спины больного, накладывают матрацные швы на рассеченные грудино-подъязычные мышцы, причем этими швами подхватываются и грудинощитовидные мышцы. Затем полость раны вновь промывают новокаином, к культям железы подводят две турунды или полоски резины (на сутки) и накладывают кетгутовые швы сначала на подкожную клетчатку, потом на кожу (шелк при этой операции не применяют). Осложнения, наблюдавшиеся при струмэктомии в процессе самой операции, если не считать тяжелого кровотечения, связанного с грубыми приемами оперирования, касаются возможности удаления околощитовидных желез, а также повреждения возвратного нерва или сдавления его гематомой (это приводит к осиплости, а при двустороннем повреждении – к афонии и даже асфиксии), воздушной эмболии и резкого нарушения дыхания. Как уже подчеркивалось, для сохранения околощитовидных желез и во избежание повреждения возвратного нерва надо стремиться к тому, чтобы задняя часть каждой доли железы, прикрывающая «опасную зону» (т.е. околощитовидные железы и нерв), оставалась в соединении с трахеей. Воздушная эмболия может возникнуть вследствие разрыва даже сравнительно мелких вен шеи, поэтому их следует лигировать или захватывать зажимами до пересечения. Резкое затруднение дыхания при струмэктомии может быть связано с тем, что при запрокидывании головы больного кзади значительно усиливается давление увеличенной железы на трахею, – в этом случае быстрое вывихивание зоба в рану может оказаться достаточным для восстановления дыхания. Асфиксия при струмэктомии может наступить, и после удаления зоба: она зависит от того, что спадаются измененные под влиянием зоба стенки трахеи. В этом случае может потребоваться трахеотомия. Вот почему при струмэктомии необходимо иметь наготове и инструменты для трахеотомии. Важнейшим осложнением после всякой операции, предпринятой по поводу базедовой болезни, является послеоперационный тиреотоксикоз, заключающийся в усилении явлений базедовизма: резком учащении пульса, значительном повышении температуры, беспокойстве и пр. Описанная выше субтотальная субфасциальная резекция щитовидной железы по Николаеву и состоит из ряда приемов, направленных на профилактику послеоперационного тиреотоксикоза. Таковыми являются: 1) минимальная травматизация тканей железы и различных образований, расположенных около нее, что достигается осторожным оперированием в пределах листков четвертой шейной фасции; 2) наименьшая кровопотеря, что достигается перерезкой между зажимами сосудов, идущих в толще висцерального листка четвертой фасции; 3) повторные промывания раны раствором новокаина с целью механического удаления токсических продуктов; 4) наиболее совершенная анестезия на принципе внутрифутлярного введения новокаина. Теоретические вопросы к занятию: Глотка: части глотки, мышечный аппарат, синтопия, кровоснабжение, иннервация, лимфоотток. Гортань: вход в гортань, хрящи, мышцы, фиброзно-эластическая мембрана, кровоснабжение, иннервация, лимфоотток. Щитовидная железа: синтопия, проекция на трахею, кровоснабжение, иннервация. Паращитовидные железы: положение, кровоснабжение. Шейная часть трахеи: синтопия, кровоснабжение, иннервация. Шейная часть пищевода: синтопия, кровоснабжение, иннервация. Трахеостомия: показания, виды, техника выполнения, осложнения. Крикоконикотомия: техника выполнения, осложнения. Техника резекции щитовидной железы по Николаеву. Практическая часть занятия: Овладеть техникой выполнения верхней и нижней трахеотомии. Овладеть техникой коникотомии. Знать оперативные доступы при резекции щитовидной железы. Вопросы для самоконтроля знаний Показания и техника выполнения верхней трахеотомии. Показания и техника выполнения нижней трахеотомии. Возможные ошибки и осложнения при выполнения трахеотомии. Показания и техника выполнения коникотомии. Этапы операции резекции щитовидной железы по Николаеву. «Опасные» зоны щитовидной железы? Задачи для самоконтроля Задача 1 Во время выполнения верхней трахеотомии хирург обнажил трахею и перешеек щитовидной железы, который мешал произвести разрез хрящевых колец. Смещение перешейка книзу крючком Фарабефа не дало желаемого результата. Тогда он произвел пересечение перешейка и выполнил верхнюю трахеостомию. Какая ошибка допущена хирургом и как надлежало ему поступить? Задача 2 Во время трахеостомии хирург проник в просвет трахеи на всю глубину лезвия скальпеля. После рассечения колец трахеи видна зияющая рана на задней стенке трахеи. Какая ошибка допущена хирургом и как ее избежать? Задача 3 При выполнении струмэктомии хирург отделил долю железы от трахеи на всем протяжении. У больной сразу была замечена осиплость голоса. Какая причина осиплости, в чем ошибка хирурга? Задача 4 Для обнажения пищевода студент решил выполнить доступ по заднему краю грудино-ключично-сосцевидной мышцы справа. Правильна ли тактика? Задача 5 После рассечения колец трахеи и введения канюли Люэра у больного признаки удушья не прошли. В чём заключается ошибка оперировавшего и как её избежать? Эталоны правильных ответов Задача 1 Перешеек щитовидной железы с помощью связки, образованной висцеральным листком 4 фасции, тесно связан с кольцами трахеи. Для мобилизации перешейка надлежит пересечь связку. Это достигается следующим образом: после обнажения трахеи скальпелем в поперечном направлении параллельно верхнему краю перешейка рассекают висцеральный листок 4 фасции, после чего он становится подвижным, и с помощью крючка Фарабефа его смещают книзу. Ошибка хирурга – в пересечении перешейка, что может вызвать обильное кровотечение. Задача 2 Во время выполнения трахеотомии не следует глубоко проникать в просвет трахеи. Для ограничения глубины вкола скальпеля хирург укладывает указательный палец сбоку лезвия, на расстоянии 1 см от кончика острия и рассекает 2-3 хряща трахеи, направляя скальпель от перешейка к гортани. Несоблюдение этого правила привело к повреждению задней стенки трахеи, что является грубой ошибкой. Задача 3 Осиплость голоса связана с повреждением нижнего гортанного (возвратного) нерва, что могло произойти при отделении железы от трахеи. Надо помнить, что задняя часть железы всегда должна оставаться в соединении с боковой частью трахеи. Это обеспечит целостность гортанных нервов. Задача 4 Доступ для обнажения пищевода выбран неправильно. Во-первых, пищевод на шее следует обнажать слева, т.к. смещается влево от позвоночника, что облегчает его выведение в рану. Во-вторых, доступ к пищеводу по заднему краю грудино-ключично-сосцевидной мышцы таит опасность повреждения общей сонной артерии. Задача 5 Отсутствие желаемого эффекта после трахеостомии может быть связано с двумя факторами: во-первых, перед введением канюли следует убедиться в том, что слизистая оболочка трахеи рассечена и просвет ее вскрыт, иначе можно ввести канюлю в подслизистый слой. Во-вторых – не исключено, что закрыт просвет канюли слизью или сгустком крови. Поэтому надо извлечь и очистить просвет внутренней трубки. Тестовые задания для самоконтроля Назовите отделы глотки: А – носовая часть. В – ротовая часть. С – собственно глотка. Д – гортанная часть. Латеральное окологлоточное пространство ограниченно: А – стенкой глотки и глоточно-позвоночной фасцией. В – медиальной крыловидной мышцей и околоушной фасцией. С – поперечными отростками шейных позвонков. Д – латеральной крыловидной мышцей. Кровоснабжение глотки обеспечивается: А – восходящей глоточной артерией. В – восходящей нёбной артерией. С – нисходящей нёбной артерией. Д – глоточными ветвями верхней и нижней щитовидных артерией. Полость гортани имеет отделы: А – преддверие. В – собственно голосовой аппарат. С – подголосовая полость. Кровоснабжение гортани осуществляется верхними и нижними гортанными артериями, являющимися ветвями: А – глоточных артерий. В – щитовидных артерий. С – нисходящей небной артерии. Паращитовидные железы располагаются на заднебоковой поверхности долей щитовидной железы. А – под собственной капсулой щитовидной железы. B – между собственной капсулой и висцеральной пластинкой собственной фасции. C – на висцеральной пластинке собственной фасции шеи. Перешеек щитовидной железы проецируется на: А – первое кольцо трахеи. В – второе кольцо трахеи. С – третье кольцо трахеи. Д – четвёртое кольцо трахеи. Е – пятое кольцо трахеи. F – шестое кольцо трахеи. Крико-коникотомия – оперативный приём при котором: А – рассекают перстневидный хрящ. В – щито-перстневидную мембрану. С – первое кольцо трахеи. Какие осложнения могут возникнуть при субфасциальной, субтотальной резекции? А – повреждение блуждающего нерва. В – кровотечение. С – удаление паращитовидных желез. Д – повреждение возвратного нерва. Е – сдавление возвратного нерва гематомой. F – асфиксия. G – осиплость голоса, афония. Правильные ответы: 1 – А, B, С; 2 – А, В, С; 3 – А, В, С, Д; 4 – А, В, С; 5 – В; 6 – В; 7 – А, В; 8 – В; 9 – В, С, Д, Е, G. Литература Основная: Кульчицкий К.И., Бобрик И.И. Оперативная хирургия и топографическая анатомия. Киев, Вища школа. – 1989. – с. 111-116, 119-134. Кованов В.В. (под ред.). Оперативная хирургия и топографическая анатомия. - М.: Медицина. – 1978. – с. 120-122, 299-302. Островерхов Г.Е., Бомаш Ю.М., Лубоцкий Д.Н. Оперативная хирургия и топографическая анатомия. – Москва: МИА. – 2005, с. 360-367, 389-401. Сергиенко В.И., Петросян Э.А., Фраучи И.В. Топографическая анатомия и оперативная хирургия. / Под ред. Лопухина Ю.М. – Москва: Геотар-мед. – 2001. – 1 том. – с. 609-628, 650-659. Михалин М.А. Практикум по топографической анатомии и оперативной хирургии. – Харьков. – 1996. – с. 301-326. Дополнительная:Кованов В.В., Бомаш Ю.М. Практическое руководство по топографической анатомии. // М.: Медицина, 1964. – с. 220-258. Велькер Ф.И., Вишневский А.С. идр. (Под редакцией Шевкуненко В.Н.) – «Медгиз» - 1951. – с.146-174, 176-179, 199-204. Интернет-библиотекаДля заметок Для заметок |
