Ультразвуковая диагностика циррозов печени. Ультразвуковая диагностика циррозов печени
 Скачать 0.53 Mb. Скачать 0.53 Mb.
|
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Параметр | Баллы | ||
| 1 | 2 | 3 | |
| Асцит | Нет | Мягкий, легко поддается лечению | Напряженный, плохо поддается лечению |
| Энцефалопатия | Нет | Легкая (I-II) | Тяжелая (III-IV) |
| Билирубин, мкМоль/л (мг%) | Менее 34 (<2,0) | 34-51 (2,0-3,0) | Более 51 (>3,0) |
| Альбумин, г | Более 35 | 28-35 | Менее 28 |
| ПТВ (сек.) или ПТИ (%) (протромбиновое время или индекс) | 1-4 (>60) | 4-6 (40-60) | Более 6 (<40) |
| Питание | Хорошее | Среднее | Сниженное |
Класс (стадия) цирроза печени выставляется в зависимости от суммы баллов по всем параметрам. Сумма 5-6 соответствует классу А (компенсированный), сумма 7-9 — классу В (субкомпенсированный), общая сумма 10-15 баллов — классу С (декомпенсированный)[3].
Эхографические признаки цирроза печени
В диагностике цирроза печени широко применяются ультразвуковые критерии двухмерного сканирования (В-режим), основанные на оценке ровности и четкости контуров печени, размеров правой и левой долей, эхогенности, звукопроводимости органа, размеров и эхоструктуры селезенки, величины диаметра вен портальной системы, а также выявлении портокавальных анастомозов. Частота сканирования 2-5 мГц[8].
На основании классификации цирроза печени по Чайльду — Пью по степени тяжести сотрудниками кафедры ультразвуковой диагностики КГМА МЗ РФ были разработаны эхографические признаки цирроза печени (табл. 2) [9].
Таблица 2.
Эхографические признаки цирроза печени (Михайлов М.К., Тухбатуллин М.Ф., 2003)
| Признаки | Группы больных | | |
| А | В | С | |
| Гепатомегалия | + | ++ | ± |
| Спленомегалия | + | ++ | +++ |
| Структура печени неоднородна | + | ++ | +++ |
| Неровные контуры печени | + | ++ | +++ |
| Обрубленность сосудов печени | + | ++ | — |
| <размеров, утолщение стенок желчного пузыря | + | ++ | +++ |
| Асцит | — | ± | ++ |
| Гемодинамические нарушения в сосудах гепатобилиарной системы | + | ++ | +++ |
По данным эхографии, увеличение размеров печени при циррозе наблюдается в 55% случаев, уменьшение — в 15%, а у 30% больных размеры печени остаются в пределах нормы [10]. Увеличение размеров печени при ультразвуковом исследовании определяется на ранних стадиях цирроза печени, а уменьшение на поздних [8]. В терминальной стадии болезни в 25% случаев отмечается уменьшение размеров печени [7].Спленомегалия наблюдается у 75-85% больных циррозом печени и прямо пропорциональна тяжести поражения печени. Так, объем селезенки при циррозе печени варьирует от 75 до 220 см³ при норме около 60-90 см³ [11].
Структура паренхимы с нарастанием выраженности морфологических изменений становится диффузно неоднородной с множественными участками повышенной эхогенности (паренхиматозные очаги фиброза, утолщенные стенки внутрипеченочных ветвей воротной вены, участки фиброза в перипортальных зонах) и средней или пониженной эхогенности (очаги регенерации и островки нормальной ткани). Размеры участков неоднородности вариабельны — от 0,5 до 2,0 см и более, причем размер этих участков (мелкие и крупные) не всегда коррелирует с морфологической формой цирроза (мелконодуллярный, крупнонодуллярный и т.п.). Обычно вследствие появления большого количества соединительнотканных элементов в органе значительно повышается общая эхогенность паренхимы с выраженным затуханием ультразвука в глубоких отделах, что говорит об ухудшении звукопроводимости тканью печени [12, 13].Контуры печени постепенно становятся неровными, бугристыми за счет рубцовых втяжений и участков регенерации в субкапсулярных зонах.
Сосудистый рисунок паренхимы печени претерпевает значительные изменения — на периферии органа печеночные вены мелкого и среднего калибра не визуализируются, достаточно четко видны лишь как бы обрубленные магистральные стволы печеночных вен, значительно ухудшается визуализация ветвей воротной вены, стенки их могут выглядеть утолщенными [11].
Еще одним характерным признаком цирроза печени является уменьшение размеров и утолщение стенок желчного пузыря. Таким образом, при ультразвуковом исследовании наблюдается трехслойное изображение стенки желчного пузыря на фоне небольших размеров вследствие утолщения стенки желчного пузыря, уменьшения выработки желчи и эвакуаторной функции желчного пузыря.
В брюшной полости может визуализироваться свободная жидкость. Встречается более чем у 50% больных с 10-летней историей заболевания печени и значительно ухудшает прогноз жизни пациентов с циррозом печени. В течение 1 года от момента появления асцита выживаемость от 45 до 82% больных, в течение 5 лет — менее 50% [2].
Гемодинамические нарушения в гепатобилиарной системе (ГБС): для больных с циррозом печени класса А характерны незначительные гемодинамические нарушения, для класса В — значительные, для класса С — выраженные. Эхографические признаки гемодинамических нарушений / портальной гипертензии представлены в табл. 4.
Сложность диагностики цирроза печени при ультразвуковом исследовании заключается практически в полном отсутствии специфических признаков цирротических изменений органа на ранних стадиях заболеваний. Поэтому дополнение традиционного ультразвукового исследования оценкой состояния гемодинамики позволяет получить информацию на качественно новом уровне [14].
Портальное кровообращение — условная зона системы кровообращения, ограниченная местом отхождения от аорты чревного ствола, верхней и нижней брыжеечной артерии и местом впадения печеночных вен в нижнюю полую вену. Представляет собой область кровообращения печени, желудка, кишечника, поджелудочной железы и селезенки (рис. 1).
Рисунок 1.
Схема печеночного кровообращения
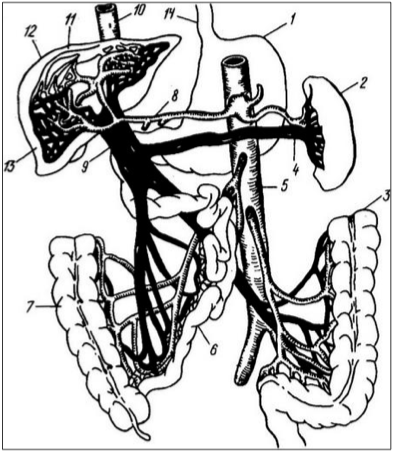
1 — желудок; 2 — селезенка; 3 — толстая кишка; 4 — селезеночная вена; 5 — аорта; 6 — тонкая кишка; 7 — толстая кишка; 8 — печеночная артерия; 9 — воротная вена; 10 — полая вена, 11 — внутрипеченочные разветвления печеночных вен; 12 — капсула печени; 13 — внутрипеченочные разветвления воротной вены; 14 — пищевод
В клинической практике термином портальное кровообращение обозначается кровообращение в системе воротной вены. Система кровообращения печени включает воротную вену, через которую поступает 70-80% общего объема притекающей крови, и собственную печеночную артерию (20-30% общего объема притекающей к печени крови) и печеночные вены, количество которых может варьировать от 3 до 4.
Гемодинамическая регуляция портального кровотока осуществляется через систему сфинктеров, расположенных по ходу портального русла (рис. 2).
Рисунок 2.
Схематическое изображение системы сфинктеров на уровне внутрипеченочного кровообращения (по Elias, 1962)
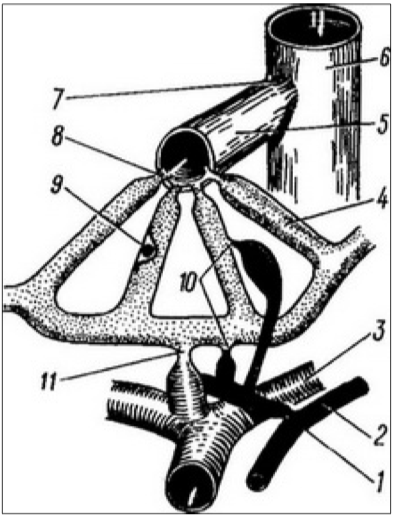
1 — артериальный сфинктер; 2 — печеночная артерия; 3 — портальная венула; 4 — синусоидный капилляр; 5 — центральная вена; 6 — междольковая вена; 7 — выходной сфинктер в области соединения центральной и междольковой вен; 8 — выходной сфинктер в месте впадения синусоидного капилляра в центральную вену; 9 — набухание купферовских клеток; 10 — входные артериолярные сфинктеры; 11 — входной венозный сфинктер
Эта система в норме обеспечивает приспособление кровотока к деятельности органов брюшной полости, а также выполняет функцию депонирования крови в портальном русле и печени. Входные сфинктеры расположены в местах перехода мелких разветвлений воротной вены и артериол в синусоидные капилляры, а выходные сфинктеры — в области впадения синусоидных капилляров в центральную вену и центральной вены в междольковую. Роль дополнительного сфинктера портального русла играет мышечный слой средней оболочки стенок артерий и артериол, входящих в систему портального кровотока. Тонус этого слоя и определяет величину притока крови в портальное русло [13, 14].
Перестройка сосудистой архитектоники считается важнейшей чертой цирроза печени. Вследствие процессов воспаления, некроза, разрастания соединительной ткани и образования множества узлов в печени возникает сдавление и деструкция синусоидов, мелких внутрипеченочных сосудов. Очаги регенерации печеночных клеток, беспорядочно образующиеся, также сдавливают и отодвигают разветвления воротной вены. В итоге портальное русло деформируется, что ведет к застою в воротной системе и перестройке сосудистой системы в органе. На фоне неэффективности органного кровотока развиваются прямые внутрипеченочные анастомозы между ветвями воротной и печеночных вен [1, 8].
Методика ультразвукового исследования сосудов гепатобилиарной системы в норме
Воротная вена является главным сосудом гепатобилиарной системы. Она образуется слиянием позади головки поджелудочной железы трех крупных венозных стволов — селезеночной, верхней и нижней брыжеечной вен. Воротная вена в толще гепатодуоденальной связки направляется в сторону ворот печени, как и собственная печеночная артерия, занимая в ней самое глубокое расположение. Имеет длину 4-6 см [11, 19].
Визуализация воротной вены производится при получении косых кранио-каудальных срезов области эпигастрия. Датчик располагается перпендикулярно правой реберной дуге и перемещается от мечевидного отростка латерально до появления изображения ворот печени и воротной вены [20].
Воротная вена визуализируется в виде трубчатой структуры с гиперэхогенными стенками и анэхогенным просветом, располагающейся в проекции ворот печени. Устье и проксимальный отдел ее визуализируются в области головки поджелудочной железы виде «сосудистой запятой». В воротах печени она делится на правую и левую долевые ветви. Диаметр магистрального ствола и скорость кровотока в воротной вене определяются на 20 мм от края бифуркации на долевые ветви в сторону поджелудочной железы [21].
Допплерографически определяется монофазный низкоскоростной гепатопетальный (по направлению к печени) кровоток, синхронизированный с дыханием [11]. В настоящее времядопплерография является методом выбора («золотым стандартом») оценки портального кровотока [6].
Собственная печеночная артерия является вторым по значимости сосудом гепатобилиарной системы после воротной вены. Она отходит от общей печеночной артерии, являющейся одной из ветвей чревного ствола. Собственная печеночная артерия проходит между листками печеночно-двенадцатиперстной связки спереди от воротной вены и слева от желчного протока. Не доходя до ворот печени, она делится на правую (широкую и короткую) и левую (узкую и длинную) ветви. Правая ветвь печеночной артерии располагается впереди воротной вены, отдает от себя пузырную артерию и снабжает кровью правую долю печени. Левая ветвь печеночной артерии снабжает кровью левую и хвостатую доли печени [19].
Визуализация собственной печеночной артерии производится в проекции ворот печени выше места деления артерии на правую и левую печеночные артерии. Эхографически артерия определяется в виде эхонегативной трубчатой структуры, которая лежит спереди от воротной вены.
В спектральном допплеровском режиме регистрируется кровоток с низким периферическим сопротивлением [11].
Селезеночная вена является одной из главных вен портальной системы. Она покидает селезенку через ворота и располагается под селезеночной артерией по задне-верхнему контуру поджелудочной железы. Селезеночная вена, проходя позади поджелудочной железы, сливается с верхней брыжеечной веной и образует магистральный ствол воротной вены. Нижняя брыжеечная вена может впадать в селезеночную вену или в место слияния селезеночной и верхней брыжеечной вен [19].
Для получения изображения селезеночной вены на всем протяжении от ворот селезенки до места слияния с верхней брыжеечной веной применяют различные доступы. Датчик устанавливают в эпигастральной области, под мечевидным отростком. Производят серию поперечных срезов, смещая датчик в кранио-каудальном направлении по средней линии живота. Как правило, из этого доступа у большинства пациентов хорошо визуализируется восходящий и горизонтальный отделы селезеночной вены. Начальные отделы селезеночной вены доступны визуализации при положении пациента на правом боку с заведенной за голову левой рукой, на высоте вдоха. Для стандартизации результатов допплерографических исследований контрольный объем устанавливается в просвете восходящего отдела селезеночной вены.
Допплерографически определяется гепатопетальный (по направлению к печени) кровоток [11].
Печеночные вены (правая, средняя и левая) собирают кровь из системы капилляров печеночной артерии и воротной вены в толще печени. Они выходят из печени в области борозды нижней полой вены и тотчас впадают в нижнюю полую вену [15]. Печеночные вены лучше всего визуализируются при косом поперечном сканировании (датчик располагается параллельно правой реберной дуге). Их ход является прямолинейным, а диаметр возрастает по мере приближения к нижней полой вене. В отличие от воротной вены и ее ветвей печеночные вены имеют видимую стенку только примерно в 15% случаев. Толщина и эхогенность стенок печеночных вен ниже, чем воротной. Печеночные вены обычно измеряются на удалении не более двух сантиметров от места их впадения в нижнюю полую вену [11].
При допплерографическом исследовании определяется гепатофугальный (по направлению от печени), трех(четырех)фазный кровоток, синхронизированный с сердечной деятельностью и дыхательными экскурсиями. На допплеровском спектре кровотока выделяются следующие пики:
Пик А — ретроградный, является результатом сокращения предсердий (скорость потока колеблется в диапазоне 0-38 см/сек);
Пик S — антероградный, характеризует желудочковую систолу (скорость потока колеблется в диапазоне 22-39 см/сек);
Пик D — антероградный, характеризует открытие трикуспидального клапана (скорость потока колеблется в диапазоне 13-35 см/сек);
Пик V — ретроградный, располагается между S и Т пиками, непостоянный, появляется при повышении давления в правом предсердии (скорость потока колеблется в диапазоне 0-8 см/сек) [11, 22, 23].
Основные параметры сосудов гепатобилиарной системы в норме даны в табл. 3.
Таблица 3.
Основные параметры сосудов гепатобилиарной системы в норме
| Сосуды | Диаметр, мм | Скорость кровотока, см/сек. | Объемная скорость кровотока, мл/мин | Ri* |
| Воротная вена | 9-13 | 15-30 | 600-1200 | — |
| Печеночная артерия | 4-6 | 45-80 | 80-352 | 0,7-0,75 |
| Селезеночная вена | 4-6 | <или 15-26 | 442±72 | — |
| Печеночные вены | 6-10 | 0-30 | | — |
Примечание: *Ri — индекс резистентности (периферического сопротивления)
При исследовании сосудов печени большое значение имеет определение не только абсолютных показателей (скоростей кровотока), но и относительных (индексов). Для оценки печеночного кровотока используются следующие показатели [11]:
Объемная скорость кровотока (ОСК):
ОСК = π R2 x V mean x 60;
где R — радиус сосуда (см); π — число «пи», равное 3,14
Печеночно-сосудистый индекс (ПСИ):
ПСИ = Vmean (ВВ) / PI (СПА);
где ВВ — воротная вена; PI — пульсационный индекс; СПА — собственная печеночная артерия
Индекс гиперемии (ИГ):
ИГ = π R2 / V mean
Общий печеночный объемный кровоток (ОПОК):
ОПОК = ОСК (ВВ) + ОСК (СПА)
Печеночно-портальное отношение (ППО):
ППО = ОСК (СПА) / ОСК (ВВ)
Допплеровско-перфузионный индекс (ДПИ):
ДПИ = ОСК (СПА) / ОПОК
Воротно-селезеночный индекс (ВСИ):
ВСИ = ОСК (ВВ) / ОСК (СВ);
где СВ — селезеночная вена
Систоло-диастолическое отношение (С/Д) и отношение средней скорости кровотока к минимальной в СПА (М/Д):
С/Д = Vmax (СПА) / Vmin (СПА);
М/Д = Vmean (СПА) / Vmin (СПА).
Классификация портальной гирпертензии
Цирроз печени является наиболее частой, но не единственной причиной портальной гипертензии. Портальная гипертензия — это клинический симптомокомплекс, который гемодинамически проявляется патологическим повышением портального градиента давления, что сопровождается формированием портосистемных коллатералей, через которые происходит сброс крови из воротной вены в обход печени. Портальный градиент давления — разница между давлением в воротной и нижней полых венах. В норме он составляет 1-5 мм рт. ст. Клинически значимой портальная гипертензия становится при повышении портального градиента давления >10 мм рт. ст.
Классификация портальной гипертензии основана на локализации портального блока:
Надпеченочная.
— Тромбоз печеночных вен (синдром Бадда — Киари, инвазия опухолью).
— Обструкция нижней полой вены (мембрана в просвете нижней полой вены, инвазия опухолью).
— Заболевания сердечно-сосудистой системы (констриктивный перикардит, выраженная трикуспидальная регургитация).
Внутрипеченочная.
— Пресинусоидальная.
o Болезнь Рандю — Ослера.
o Врожденный фиброз печени.
o Тромбоз ветвей портальной вены (тяжелый бактериальный холангит, злокачественные новообразования).
o Первичный билиарный холангит, первичный склерозирующий холангит.
o Гранулематозы (шистосомоз, саркоидоз, туберкулез).
o Хронический вирусный гепатит.
o Первичный билиарный цирроз.
o Миелопролиферативные заболевания.
o Нодулярная регенераторная гиперплазия.
o Идиопатическая (нецирротическая) портальная гипертензия.
o Болезнь Вильсона — Коновалова.
o Гемохроматоз.
o Поликистоз.
o Амилоидоз.
o Воздействие токсичных веществ (медь, мышьяк, 6-меркаптопурин).
— Синусоидальная.
o Все случаи цирроза печени.
o Острый алкогольный гепатит.
o Тяжелый вирусный гепатит.
o Острая жировая печень беременных.
o Интоксикация витамином А.
o Системный мастоцитоз.
o Печеночная пурпура.
o Цитотоксичные лекарственные препарты.
— Постсинусоидальная.
o Венооклюзионная болезнь.
o Алкогольный центрилобулярный гиалиновый склероз.
Подпеченочная
— Тромбоз воротной вены.
— Кавернозная трансформация воротной вены.
— Тромбоз селезеночной вены.
— Висцеральная артериовенозная фистула.
— Идиопатическая тропическая спленомегалия [2].
Эхографические признаки портальной гипертензии
Эхографические признаки портальной гипертензии представлены в табл. 4.
Таблица 4.
Эхографические признаки портальной гипертензии
| Группы больных Признаки | А | В | С |
| >диаметра воротной вены | 13-15 мм | 15-18 мм | >18 мм !? |
| >диаметра селезеночной вены | 6-8 мм | 8-10 мм | >10 мм |
| <скорости кровотока по воротной вене | 15 см/сек | <15 см/сек | <10 см/сек |
| >скорости кровотока по селезеночной вене | или >15 см/сек | 15-20 см/сек | >20 см/сек |
| >диаметра печеночной артерии артериализация печени | 5-6 мм + | 6-8 мм ++ | 8-12 мм +++ |
| Спленомегалия | + | ++ | +++ |
| Портокавальные анастомозы | + | ++ | +++ |
| Асцит | — | ± | ++ |
Для цирроза печени, сопровождающегося портальной гипертензией, характерны увеличение диаметра воротной вены и значительное снижение линейной скорости кровотока. Увеличение диаметра воротной вены обычно более выражено в период до развития портосистемных коллатералей. При появлении последних из-за сброса крови в систему нижней полой вены размер воротной вены может возвращаться к нормальному и скорость кровотока может увеличиваться. Впоследствии при нарастании степени печеночного блока возможно отметить вновь расширение просвета воротной вены, а также ее долевых ветвей, особенно левой [11, 23].Таким образом, показатели диаметра, линейной скорости кровотока по воротной вене зависят от количества и выраженности функционирующих портокавальных шунтов.
При допплерографическом исследовании (как в импульсноволновом, так и цветовом режимах) может отмечаться как замедление гепатопетального кровотока, так и его остановка или изменение направления тока крови на гепатофугальное. Гепатофугальный кровоток в основных ветвях, формирующих воротную вену, наблюдается постоянно у 8,3% больных и сочетается с уменьшением ее диаметра [11, 24].
Увеличение диаметра селезеночной вены является одним из ранних признаков портальной гипертензии. Однако расширение портальной и селезеночной вен не является достоверным признаком портальной гипертензии. Необходимо провести пробу Вальсальвы: отсутствие изменений диаметров вен, особенно портальной вены, значительно повышает диагностическую значимость (до 80%) увеличения их размеров [8]. Увеличение скорости кровотока по селезеночной венепроисходит по мере нарастания степени тяжести цирроза печени. У пациентов с циррозом печени класса В и С допплерографически может определяться гепатофугальный (по направлению к селезенке) кровоток.
Увеличение диаметра печеночной артерии происходит по мере развития портальной гипертензии. У больных циррозом печени наблюдается увеличение кровотока по печеночной артерии. Доля артериальной крови в общем печеночном кровотоке возрастает на 60-80%. Это связывают с падением внутрипеченочного сопротивления вследствие открытия на этом уровне артериовенозных анастомозов [25].
Спленомегалия также является одним из ранних признаков портальной гипертензии. Увеличение длины селезенки более 120 мм, толщины более 50 мм, ширины более 70 мм и площади максимального среза в сагиттальной плоскости сканирования более 40-50 см2 расценивается как увеличение размера органа. Увеличение размеров селезенки происходит с нарастанием степени тяжести цирроза печени [11].
Портокавальные анастомозыпредставляют собой систему соустий между притоками воротной вены и притоками верхней и нижней полой веной. В норме они находятся в спавшемся состоянии и начинают раскрываться по мере нарастания портальной гипертензии. Обнаружение при ультразвуковом исследовании портокавальных анастомозов может быть достаточным для постановки диагноза латентно протекающей портальной гипертензии даже при отсутствии структурных изменений печени. С утяжелением стадии цирроза печени нарастает количество интраабдоминальных шунтов, преимущественно спленоренальных, и происходит реканализация пупочной вены. Формирование патологического сброса крови сопровождается асцитом[26, 27].
Однако обнаружение портокавальных анастомозов не является патогномоничным для цирроза печени. Портокавальные анастомозы могут наблюдаться и при синдроме Бадда — Киари, при венозной компрессии внутрипеченочными опухолями, а также при артериовенозных фистулах у пациентов с вено-окклюзионными заболеваниями [28].
При прогрессировании нарушения портального кровотока регистрируется нарастающее количество свободной жидкости в брюшной полости. При небольших количествах свободной жидкости ее удобнее выявлять в малом тазу, латеральных карманах брюшной полости, слева от печени и под ее висцеральной поверхностью, где визуализируется тонкая анэхогенная полоска, повторяющая контур органа [11, 29].
Портокавальные анастомозы (портосистемные коллатерали)
Рисунок 3.
Возможные коллатерали при портальной гипертензии
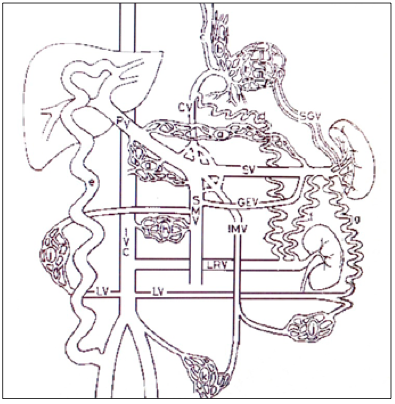
Портопеченочные: околоподжелудочные (а), желудочно-сальниковые, короткие желудочно-венечные (при тромбозе селезеночной вены). Портосистемные коллатерали к верхней полой вене: желудочно-пищеводные (b), околопищеводные вены (с). Портосистемные коллатерали к нижней полой вене: околоподжелудочные (а), желудочно-почечная (d), пупочная (е), селезеночно-почечная (f), селезеночно-забрюшинная (g), брыжеечно-нижнеполые (h), околотолстокишечные (j), тазовые (k). CV — венечная вена; GEV — желудочно-сальниковые вены; IMV — нижняя брыжеечная вена; IVC — нижняя полая вена; LRV — левая почечная вена; LV — поясничные вены; PV — воротная вена; SGV — короткие вены желудка; SMV — верхняя брыжеечная вена; SV — селезеночная вена
При нарушении оттока по воротной вене портальная кровь оттекает в центральные вены через венозные коллатерали (рис. 3), которые при этом значительно расширяются. Их можно распределить в 4 основные группы:
1-я группа: вены подслизистого слоя пищевода, желудка, прямой кишки;
2-я группа: вены серповидной связки, околопупочные вены;
3-я группа: вены в связках между органами, внутрипеченочные ПКА;
4-я группа: вены, перераспределяющие кровь в левую почечную вену.
При прогрессировании цирроза печени и нарастании внутрипеченочного сосудистого сопротивления возникает допеченочный сброс крови по естественным портокавальным анастомозам, что в совокупности с внутрипеченочными портопортальными шунтами обуславливает уменьшение объема портальной крови в кровообращении печени [8, 30].
Цирроз печени является конечной стадией процесса фиброзирования и до настоящего времени считается необратимым состоянием. Непременными атрибутами этого заболевания являются печеночная недостаточность и портальная гипертензия, которая может привести к летальному исходу от кровотечения из варикозно расширенных вен желудочно-кишечного тракта. Важным является, как быстро компенсируется избыточное портальное давление. Это зависит прежде всего от скорости развития (состоятельности) портокавальных анастомозов.
Допплерографическое исследование сосудов печени позволяет проследить динамику развития (раскрытия) портокавальных анастомозов и прогнозировать течение цирроза печени. Использование комплексной эхографии у больных с циррозом печени с определением скорости, объема кровотока в сосудах воротной системы и портокавальных анастомозах, позволяет вывести оптимальные дифференциально-диагностические критерии для ранней диагностики портальной гипертензии.
ЛИТЕРАТУРА
1. Клиническая гастроэнтерология: Руководство для врачей / И.И. Дегтярев. — М.: Медицинское информационное агентство, 2004. — 616 с.
2. Лечение осложнений цирроза печени: методические рекомендации для врачей / В.Т. Ивашкин, М.В. Маевская. — М.: Литтера. — 2001 — 64 с. (Серия «Практические руководства»)
3. Клинические рекомендации. Гастроэнтерология / под ред. В.Т. Ивашкина. — М.: ГЭОТАР-Медиа, 2008. — 208 с.
4. Афукова O.A., Юдин A.JI. Лучевая диагностика цирроза печени (обзор литературы) // Медицинская визуализация. — 2005. — № 5. — С. 32-44.
5. Митьков В.В., Садоков В.М., Хитрова А.Н. и др. Неинвазивная допплерографическая диагностика цирроза печени на основе анализа времени поступления эхоконтрастного вещества в печеночные вены // Ультразвуковая и функциональная диагностика. — 2001. — № 2. — С. 14-18.
6. Seitz К., Wermke W., Haag К. Sonography in Portal Hypertension and TIPS. — Freiburg, 1998. — 64 р.
7. Садовникова И.И. Циррозы печени. Вопросы этиологии, патогенеза, клиники, диагностики, лечения // Русский медицинский журнал. — 2003. — № 2. — С. 37-42.
8. Тухбатуллин М.Г., Баширова Д.К., Раимова Р.Ф. Особенности комплексной эхографии при портальной гипертензии. Учебно-методическое пособие. — 2001. — 23 с.
9. Эхография в диагностике цирроза печени / М.К. Михайлов, М.Г. Тухбатуллин. — Москва: МЕДпресс-информ, 2003. — 96 с.
10. Vogt W. Value of ultrasound and doppler sonography in chronic hepatitis and liver cirrhosis Schweiz Rundsch Med Prax. 2005 Apr 20;94(16):639-43.
11. Практическое руководство по ультразвуковой диагностике. Общая ультразвуковая диагностика / под ред. В.В. Митькова. — 2-е изд. — М.: Видар-М, 2011. — 712 с.
12. Клиническое руководство по ультразвуковой диагностике / Ю.А. Брюховецкий, В.В. Митьков — М.: Видар-М., 2000. — 521 с.
13. Абдоминальная эхография: Справ. / А.И. Дергачев, П.М. Котляров — М.: ЭликсКом, 2003. — 352 с.
14. Зубарев A.B., Шипов О.Ю., Сюткин В.Е. Портальная гипертензия: диагностические возможности допплеровских ультразвуковых методик // Эхография. — 2001. — Т. 2, № 1. — С. 6-13.
15. Ультразвуковое исследование сосудов / В. Цвибель, Дж. Пеллерито — М.: Видар-М, 2008. — 656 с.
16. Наглядная гастроэнтерология: Учеб. пособ. / Пер. с англ. С.В. Демичева / Под ред. В.Т. Ивашкина. — М.: ГЭОТАР-Медиа, 2005. — 136 с.
17. Анатомия человека. В двух томах / Под ред. М.П. Сапина. — Изд. 5-е, перераб. и доп. — М.: Медицина. — 2001. — 640 с.
18. Сергиенко В.И., Петросян Э.А., Фраучи И.В. Топографическая анатомия и оперативная хирургия: В 2 т. / Под общ. ред. акад. РАМН Ю.М. Лопухина. — М.: ГЭОТАР-МЕД, 2001. — Т. 1. — 832 с.
19. Атлас анатомии человека: Учеб. пособие. — 2-е изд., стереотипное. — В 4 томах. Т.3. / Р.Д. Синельников, Я.Р. Синельников. — М.: Медицина, 1996. — 232 с.
20. Ультразвуковая диагностика. Базовый курс. Второе издание, перераб. и доп.: Пер. с нем. / М. Хофер. — М.: Мед. лит., 2013. — 128 с.
21. Цветовая дуплексная сонография. Практическое руководство / М. Хофер. — М.: Мед. лит., 2007. — 108 с.
22. Тухбатуллин М.Г., Раимова Р.Ф., Зиганшина Л.Ф. Гемодинамические нарушения в воротной системе при портальной гипертензии // Эхография. — 2002. — Т. З, № 3. — С. 331.
23. Акопян Н.Э., Хачатрян Г.Г. Количественная оценка комплексной диагностики диффузных заболеваний печени // Радиология-практика. — 2009. — № 3. — С. 18-20.
24. Ультразвуковая диагностика. Практическое руководство / Г. Шмидт / Пер. с англ. / Под общ. ред. проф. А.В. Зубарева. — М.: МЕДпресс-информ, 2009. — 560 с.
25. Koda M., Murawaki Y., Kawasaki H. Renovascular resistance assessed by color Doppler ultrasonography in patients with chronic liver diseases // I Gastroenterol Hepatol. — 2000 Dec. — 15(12). — Р. 1424-9.
26. Кунцевич Г.И., Белолопатко Е.А., Сидоренко Г.В. Оценка состояния портального кровообращения у больных циррозом печени по данным дуплексного сканирования // Визуализация в клинике. — 1994. — № 5. — С. 33-39.
27. Villar F., Goria O., Herve S. et al. Intrahepatic portocaval shunt: review of the literature, apropos of 1 case // Gastroenterol. Clin. Biol. — 2000 May. — 24 (5). — P. 582-584.
28. Martinoli C. et al. Doppler US of the hepatic veins // Europ. Radiology. — 2000. — Vol. 15. — P. 349.
29. Ультразвуковое исследование. Иллюстрированное руководство / Дж. Олти, Э. Хоуи, С. Вульстенхульм, М. Вестон / Пер. с англ. / Под ред. В.А. Сандрикова. — М.: ГЭОТАР-Медиа, 2010. — 256 с.
30. Цирроз печени и его осложнения. Трансплантация печени / Ю.Р. Шифф, М.Ф. Соррел, У.С. Мэддрей / Пер. с англ. — М.: ГЭОТАР-Медиа, 2012. — 592 с.
REFERENCES
1. Degtyarev I.I. Klinicheskaya gastroenterologiya: Rukovodstvo dlya vrachey [Clinical Gastroenterology: A Guide for Physicians]. Moscow: Meditsinskoe informatsionnoe agentstvo, 2004. 616 p.
2. Ivashkin V.T., Maevskaya M.V. Lechenie oslozhneniy tsirroza pecheni: metodicheskie rekomendatsii dlya vrachey [Treatment of the complications of cirrhosis: guidelines for physicians]. Moscow: Littera, 2001. 64 p. (Seriya “Prakticheskie rukovodstva”)
3. Klinicheskie rekomendatsii. Gastroenterologiya, pod red. V.T. Ivashkina [Clinical guidelines. Gastroenterology, ed. by V.T. Ivashkin]. Moscow: GEOTAR-Media, 2008. 208 p.
4. Afukova O.A., Yudin A.JI. Radiation diagnosis of cirrhosis (review). Meditsinskaya vizualizatsiya, 2005, no. 5, pp. 32-44 (in Russ.).
5. Mit’kov V.V., Sadokov V.M., Khitrova A.N. et al. Non-invasive Doppler sonography diagnosis of cirrhosis based on an analysis time of receipt echocontrast substance in hepatic veins. Ul’trazvukovaya i funktsional’naya diagnostika, 2001, no. 2, pp. 14-18 (in Russ.).
6. Seitz K., Wermke W., Haag K. Sonography in Portal Hypertension and TIPS. Freiburg, 1998. 64 r.
7. Sadovnikova I.I. Cirrhosis of the liver. The etiology, pathogenesis, clinical manifestations, diagnosis, treatment. Russkiy meditsinskiy zhurnal, 2003, no. 2, pp. 37-42 (in Russ.).
8. Tukhbatullin M.G., Bashirova D.K., Raimova R.F. Osobennosti kompleksnoy ekhografii pri portal’noy gipertenzii. Uchebno-metodicheskoe posobie [Features integrated ultrasound in portal hypertension. Teaching aid]. 2001. 23 p.
9. Mikhaylov M.K., Tukhbatullin M.G. Ekhografiya v diagnostike tsirroza pecheni [Sonography in the diagnosis of cirrhosis]. Moscow: MEDpress-inform, 2003. 96 p.
10. Vogt W. Value of ultrasound and doppler sonography in chronic hepatitis and liver cirrhosis Schweiz Rundsch Med Prax. 2005, Apr., 20; 94(16):639-43.
11. Prakticheskoe rukovodstvo po ul’trazvukovoy diagnostike. Obshchaya ul’trazvukovaya diagnostika, pod red. V.V. Mit’kova [A practical guide to ultrasound. General ultrasound. Edited by V.V. Mitkov]. Moscow: Vidar-M, 2011. 712 p.
12. Bryukhovetskiy Yu.A., Mit’kov V.V. Klinicheskoe rukovodstvo po ul’trazvukovoy diagnostike [Clinical guidelines for ultrasound]. Moscow: Vidar-M., 2000. 521 p.
13. Dergachev A.I., Kotlyarov P.M. Abdominal’naya ekhografiya [Abdominal sonography]. Moscow: EliksKom, 2003. 352 p.
14. Zubarev A.B., Shipov O.Yu., Syutkin V.E. Portal hypertension: Doppler ultrasonic diagnostic capabilities methods. Ekhografiya, 2001, vol. 2, no. 1, pp. 6-13 (in Russ.).
15. Tsvibel’ V., Pellerito Dzh. Ul’trazvukovoe issledovanie sosudov [Ultrasonography vessels]. Moscow: Vidar-M, 2008. 656 p.
16. Naglyadnaya gastroenterologiya: ucheb. posob., per. s angl. S.V. Demicheva, pod red. V.T. Ivashkina [Transparent Gastroenterology: Textbook. benefits. Transl. from English by S.V. Demichev. Edieted by V.T. Ivashkin]. Moscow: GEOTAR-Media, 2005. 136 p.
17. Anatomiya cheloveka. V dvukh tomakh, pod red. M.P. Sapina [Human Anatomy. In two volumes. Edited by M.P. Sapin]. Moscow: Meditsina, 2001. 640 p.
18. Sergienko V.I., Petrosyan E.A., Frauchi I.V. Topograficheskaya anatomiya i operativnaya khirurgiya: V 2 t. [Topographic Anatomy and Operative Surgery: In 2 volumes]. Moscow: GEOTAR-MED, 2001. Vol. 1. 832 p.
19. Sinel’nikov R.D., Sinel’nikov Ya.R. Atlas anatomii cheloveka: Ucheb. posobie. V 4 tomakh [Atlas of Human Anatomy: Textbook. allowance. In four volumes] Vol. 3. Moscow: Meditsina, 1996. 232 p.
20. Khofer M. Ul’trazvukovaya diagnostika. Bazovyy kurs. Per. s nem. [Ultrasound diagnosis. Basic Course. Transl. from German]. Moscow: Med. lit., 2013. 128 p.
21. Khofer M. Tsvetovaya dupleksnaya sonografiya. Prakticheskoe rukovodstvo [The color duplex sonography]. Moscow: Med. lit., 2007. 108 p.
22. Tukhbatullin M.G., Raimova R.F., Ziganshina L.F. Hemodynamic changes in the portal system in portal hypertension. Ekhografiya, 2002, vol. Z, no. 3, pp. 331 (in Russ.).
23. Akopyan N.E., Khachatryan G.G. Quantitative evaluation of complex diagnosis of diffuse liver disease. Radiologiya-praktika, 2009, no. 3, pp. 18-20 (in Russ.).
24. Shmidt G. Ul’trazvukovaya diagnostika. Prakticheskoe rukovodstvo [Ultrasound diagnosis. How]. Moscow: MEDpress-inform, 2009. 560 p.
25. Koda M., Murawaki Y., Kawasaki H. Renovascular resistance assessed by color Doppler ultrasonography in patients with chronic liver diseases. I Gastroenterol Hepatol., 2000, Dec., no. 15(12), pp. 1424-9.
26. Kuntsevich G.I., Belolopatko E.A., Sidorenko G.V. Assessment of portal blood flow in patients with liver cirrhosis according to duplex scanning. Vizualizatsiya v klinike, 1994, no. 5, pp. 33-39 (in Russ.).
27. Villar F., Goria O., Herve S. et al. Intrahepatic portocaval shunt: review of the literature, apropos of 1 case. Gastroenterol. Clin. Biol., 2000, May, 24 (5), pp. 582-584.
28. Martinoli C. et al. Doppler US of the hepatic veins. Europ. Radiology, 2000, vol. 15, pp. 349.
29. Olti Dzh., Khoui E. et al. Ul’trazvukovoe issledovanie. Illyustrirovannoe rukovodstvo [Ultrasonography. Illustrated Guide]. Moscow: GEOTAR-Media, 2010. 256 p.
30. Shiff Yu.R., Sorrel M.F., Meddrey U.S. Tsirroz pecheni i ego oslozhneniya. Transplantatsiya pecheni [Cirrhosis and its complications. Liver transplantation]. Moscow: GEOTAR-Media, 2012. 592 p.
