беременность 11-14 недель. Вопрос 50. Узи в 1114 недель беременности оценка жизнеспособностиранней беременности
 Скачать 1.56 Mb. Скачать 1.56 Mb.
|
|
Вопрос 50. УЗИ в 11-14 недель беременности 1. ОЦЕНКА ЖИЗНЕСПОСОБНОСТИ/РАННЕЙ БЕРЕМЕННОСТИ Обычно размер эмбриона составляет 1–2 мм, когда он впервые может быть обнаружен при ультразвуковом исследовании, и далее увеличивается в длину примерно на 1 мм в день. Головной и каудальный концы эмбриона неразличимы ранее 53 дня (примерно до 12 мм), когда становится видна полость ромбовидной формы (будущий четвертый желудочек мозга). Следовательно, с точки зрения ультразвуковой диагностики жизнеспособность – это термин, используемый для подтверждения наличия эмбриона с сердцебиением на момент исследования. При нормальной беременности сердечная деятельность у эмбриона может быть обнаружена уже на 37 день гестации, то есть момента, когда начинаются сокращения сердечной трубки. Сердечная активность часто обнаруживается, когда размер эмбриона составляет 2 мм и более, но может быть не очевидной приблизительно у 5–10% жизнеспособных эмбрионов размером от 2 до 4 мм. Определение наличия плодного яйца в полости матки Наличие плодного яйца в полости матки является очевидным признаком того что беременность внутриматочная 2. ИЗМЕРЕНИЯ НА РАННИХ СРОКАХ БЕРЕМЕННОСТИ В первом триместре средний внутренний диаметр (СВД) плодного яйца определяется начиная с 35 дня от первого дня последней менструации. СВД представляет собой среднее значение трех взаимно перпендикулярных измерений внутренней полости плодного яйца. Существуют номограммы для обоих измерений как для копчикотеменного размера (КТР), так и для СВД плодного яйца. Однако при наличии эмбриона, КТР обеспечивает более точную оценку срока беременности, поскольку измерения СВД демонстрируют большую вариабельность в предсказании сроков гестации. 3. ИЗМЕРЕНИЯ ПЛОДА В ПЕРВОМ ТРИМЕСТРЕ Какие измерения должны быть выполне ны в первом триместре беременности? Измерение КТР может осуществляться из трансабдоминального или трансвагинального доступа. Должно быть получено срединное сагиттальное сечение всего эмбриона или плода, при этом в идеале он должен располагаться на экране горизонтально. Изображение следует существенно увеличить, чтобы оно занимало большую часть экрана монитора, и измерять таким образом, чтобы линия курсора, проходя от темени до копчика, располагалась под углом около 90° к направлению распространения ультразвукового луча. При установке крестиков электронного измерительного курсора следует обращать внимание, чтобы плод находился в нейтральном положении (то есть ни в чрезмерном сгибании, ни в переразгибании). Конечные точки темени и копчика должны четко визуализироваться. Необходимо быть внимательным, чтобы не включать в измерение такие структуры как желточный мешок. 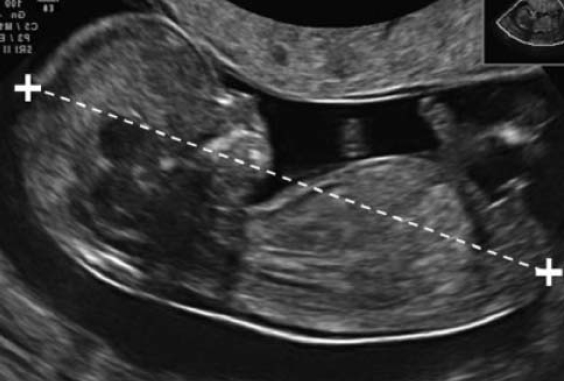 Признаком, который позволит убедиться в том, что плод находится в нейтральном положении, будет служить обнаружение полоски амниотической жидкости между подбородком и грудной клеткой плода (рис. 1). Метод измерения копчикотеменного размера у плода с КТР 60 мм (12+3 нед). Обратите внимание на нейтральное положение шеи. Признаком, который позволит убедиться в том, что плод находится в нейтральном положении, будет служить обнаружение полоски амниотической жидкости между подбородком и грудной клеткой плода (рис. 1). Метод измерения копчикотеменного размера у плода с КТР 60 мм (12+3 нед). Обратите внимание на нейтральное положение шеи.Бипариетальный размер (БПР) и окружность головки (ОГ) измеряются в наибольшем, строго симметричном поперечном сечении головки плода, которая не должна быть деформирована за счет прилегающих структур или чрезмерного давления датчиком. В 10 нед гестации должны визуализироваться такие структуры как третий желудочек, межполушарная борозда и сосудистые сплетения. Ближе к 13 нед таламус и третий желудочек будут также представлять собой хорошие ориентиры. Подтверждением правильности полученного поперечного сечения служит наличие на изображении передних рогов и нижних затылочных долей желудочков мозга, когда сечение поддерживается выше уровня мозжечка. Проводя измерение БПР, располагать крестики курсора следует согласно тому методу, который использовался для построения номограмм. В практике применяются оба метода: от наружной поверхности одной до внутренней поверхности другой париетальной кости и от наружного контура одной до наружного контура другой (рис. 2). 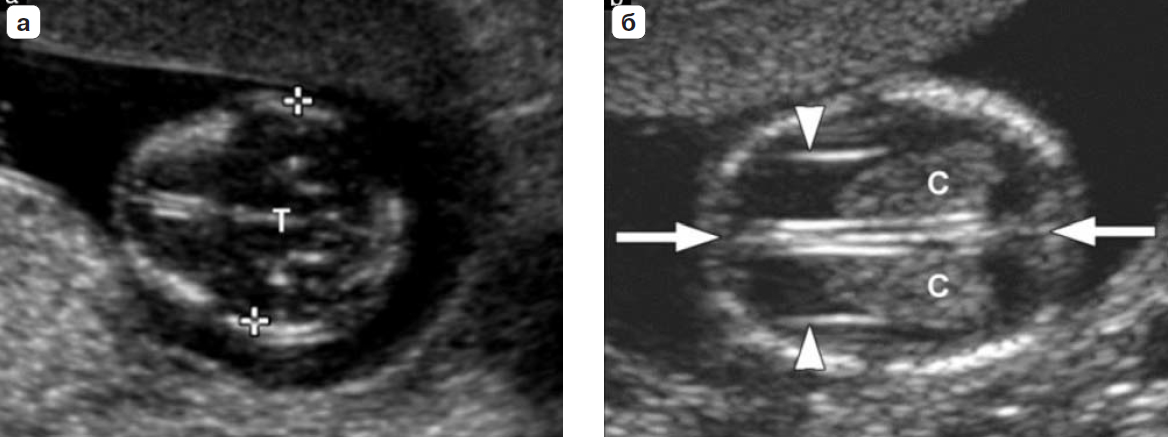 Рис. 2. Головка плода. (а) Измерение бипариетального размера (БПР) – крестики курсора. Обратите внимание на точный поперечный срез головки и центральное положение третьего желудочка, а также срединные структуры (Т обозначает третий желудочек и таламус). В этом сечении также может быть измерена окружность головки. (б) Сосудистые сплетения (С), серп мозга и межполушарная борозда (стрелки) в норме. Отмечается, что сосудистые сплетения распространяются от медиальной до латеральной границы задних рогов желудочков. Латеральные стенки передних рогов обозначены головками стрелок. Другие измерения Существуют номограммы для окружности живота (ОЖ), длины бедренной кости и большинства органов плода, но измерение этих структур в ходе базисного ультразвукового исследования в первом триместре нецелесообразно. 4. ОЦЕНКА СРОКА ГЕСТАЦИИ Для установления точного срока гестации раннее ультразвуковое исследование следует назначать беременным женщинам в периоде от 10+0 до 13+6 недель. (Рекомендация уровня А) При ультразвуковой оценке возраста эмбриона/плода (определение срока) используются следующие допущения: Гестационный (менструальный) срок представляет собой срок от зачатия +14 дней; Размеры эмбриона и плода соотносятся со сроком зачатия (срок после оплодотворения); Измеряемые структуры имеют нормальный вид; От 11 до 13+6 недель КТР и БПР являются двумя наиболее часто измеряемыми параметрами для определения строка беременности. Использовать измерение КТР для определения срока гестации рекомендуется только в период, пока его значение не превышает 84 мм; после этого может оцениваться ОГ, поскольку этот параметр оказался несколько более точным по сравнению с БПР (рекомендуется стандартами надлежащей клинической практики). 5. ОЦЕНКА АНАТОМИИ ПЛОДА Внедрение скрининга хромосомной патологии в 11–13+6 недель путем измерения толщины воротникового пространства (ТВП) разожгло интерес к ранней визуализации анатомии плода (табл. 2).  Таблица 2. Предлагаемый перечень анатомических структур для оценки в ходе ультразвукового исследования в сроке 11 – 13+6 недель Головка плода О 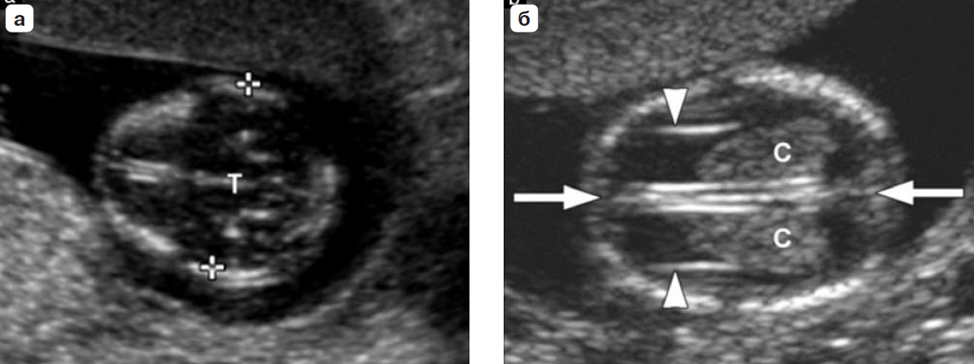 костенение (осификация) костей черепа должно визуализироваться к концу 11 нед (рис. 2а). Целесообразно специально обращать внимание на характер осификации при сканировании в поперечном и коронарном сечениях. При осмотре не должны выявляться какие-либо дефекты (деформации или разрывы контуров) костей свода черепа. костенение (осификация) костей черепа должно визуализироваться к концу 11 нед (рис. 2а). Целесообразно специально обращать внимание на характер осификации при сканировании в поперечном и коронарном сечениях. При осмотре не должны выявляться какие-либо дефекты (деформации или разрывы контуров) костей свода черепа. В интракраниальном пространстве в 11–13+6 нед доминируют боковые желудочки, которые выглядят большими и в своих задних двух третях заполнены эхогенными сосудистыми сплетениями (рис. 2б). Полушария мозга должны быть симметричны и разделены четко определяемыми межполушарной щелью и серпом мозга. Кора головного мозга в виде очень тонкой, более выраженной в передних отделах, линии окружает большие заполненные жидкостью желудочки. Такая эхографическая картина не должно ошибочно расцениваться как гидроцефалия. В интракраниальном пространстве в 11–13+6 нед доминируют боковые желудочки, которые выглядят большими и в своих задних двух третях заполнены эхогенными сосудистыми сплетениями (рис. 2б). Полушария мозга должны быть симметричны и разделены четко определяемыми межполушарной щелью и серпом мозга. Кора головного мозга в виде очень тонкой, более выраженной в передних отделах, линии окружает большие заполненные жидкостью желудочки. Такая эхографическая картина не должно ошибочно расцениваться как гидроцефалия.В этом раннем сроке, некоторые структуры мозга (например, мозолистое тело, мозжечок) не достаточно развиты, чтобы позволить их детальное исследование. В сроках 11–13+6 нед было предложено оценивать интракраниальное пространство (intracranial translucency) в области задней черепной ямки в качестве скринингового теста в отношении открытых дефектов нервной трубки, однако пока это не является стандартом планового осмотра. Также в сроки 11–13+6 нед может быть сделана попытка визуализировать глаза с хрусталиками, межорбитальное расстояние, профиль, включая нос, носовую кость и нижнюю челюсть, а также целостность рта и губ (рис. 3). Однако, при отсутствии очевидных аномалий, невозможность оценки лица плода в этом сроке не должна вести к дальнейшим исследованиям ранее, чем в середине второго триместра. 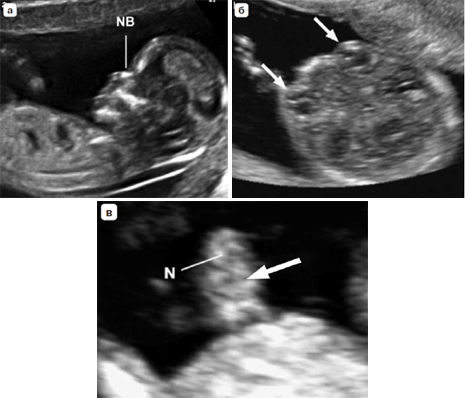 Рис. 3. Лицо плода. Рис. 3. Лицо плода.(а) нормальное изображение профиля с носовой костью (NB). Обратите внимание на длину верхней и нижней челюсти. (б) Нормальное изображение глазниц с глазными яблоками и хрусталиками (стрелки). (в) Губы плода в 13 недель. Определяется интактная верхняя губа и линия между губами (стрелка). Визуализация носа (N) затруднена. Шея Эхографическая оценка ТВП является частью скрининга хромосомных аномалий и описана ниже. Следует обратить особое внимание на правильное положение шеи относительно тела плода и идентифицировать другие скопления жидкости, такие какгигромы и яремные лимфатические мешки. Позвоночник Д 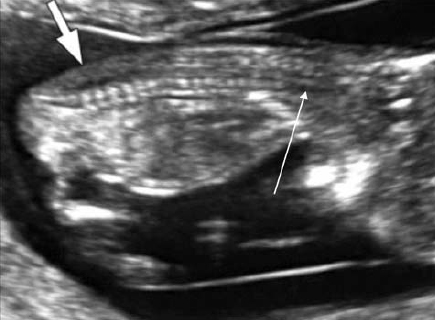 олжны быть получены продольные и поперечные сечения, чтобы показать нормальное положение позвонков и их целостность, а также следует попытаться продемонстрировать интактность кожных покровов, покрывающих позвоночник (рис. 4). олжны быть получены продольные и поперечные сечения, чтобы показать нормальное положение позвонков и их целостность, а также следует попытаться продемонстрировать интактность кожных покровов, покрывающих позвоночник (рис. 4).Рис. 4. Позвоночник плода. На срединном сагиттальном сечении поверх позвонков на всем протяжении от шеи до копчика визуализируется интактная кожа (короткая стрелка). Обратите внимание, что тела позвонков уже осифицированы, а дуги, которые все еще остаются хрящевыми имеют изоэхогеннную или гипоэхогенную структуру. В шейном отделе (длинная стрелка) тела позвонков ещё не оссифицированы и хрящевые зачатки гипоэхогенны, что является нормой. Однако в случае отсутствия очевидных аномалий, невозможность оценки позвоночника плода в этом сроке не должно вести к дальнейшим исследованиям ранее, чем в середине второго триместра. Особое внимание следует уделить нормальному виду позвоночника в том случае, когда значение БПР составляет <5-го процентиля. Грудная клетка Обычно в грудной клетке визуализируются легкие гомогенной структуры без признаков плеврального выпота, а также кистозных или солидных образований. Следует оценить непрерывность диафрагмы и отметить нормальное расположение желудка и печени в брюшной полости. Сердце Н 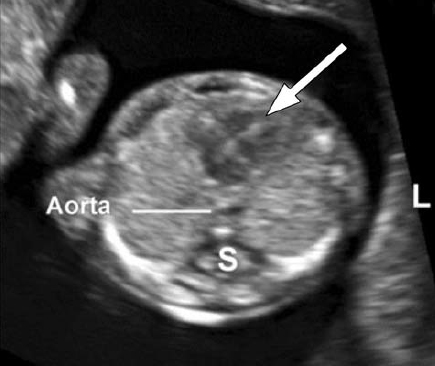 ормальное положение сердца преимущественно в левой части грудной клетки (левокардия) должно быть документировано (рис. 5). Было показано, что имеется возможность более детальной ультразвуковой оценки кардиальной анатомии в 11–13+6 недель, но она не является частью обычного планового исследования. В целях безопасности, не рекомендуется использовать допплерографию во время нерасширенного исследования. ормальное положение сердца преимущественно в левой части грудной клетки (левокардия) должно быть документировано (рис. 5). Было показано, что имеется возможность более детальной ультразвуковой оценки кардиальной анатомии в 11–13+6 недель, но она не является частью обычного планового исследования. В целях безопасности, не рекомендуется использовать допплерографию во время нерасширенного исследования.Рис. 5. Поперечное сечение грудной клетки плода на уровне четырехкамерного среза сердца; сердечная ось направлена налево (L). Обратите внимание, что предсердия и желудочки симметричны по обе стороны от перегородки (стрелка). Лёгочные поля симметричны и имеют однородную эхогенность. Аорта расположена слева от позвоночника (S). Брюшная полость В период с 11 до 13+6 нед желудок и мочевой пузырь являются единственными гипоэхогенными структурами в брюшной полости (рис. 6а и 6б). Расположение желудка в левой части брюшной полости в сочетании с левокардией помогают подтвердить нормальный висцеральный ситус. Почки плода должны определяться в паравертебральном положении, иметь бобовидную форму и слегка эхогенную структуру с типичной гипоэхогенной центральной частью, представленной почечной лоханкой (рис 6б). К 12 нед мочевой пузырь плода должен определяться как срединно расположенная гипоэхогенная округлая структура в нижнем отделе брюшной полости. Р 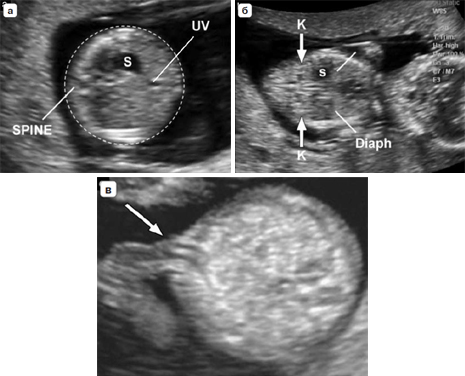 ис. 6. Живот плода. (а) Поперечное сечение живота на уровне, где обычно измеряется окружность живота (пунктирная линия), и определяются желудок (S) и пупочная вена (UV). (б) Коронарное сечение живота демонстрирует почки с центральной гипоэхогенной областью, представленной почечной лоханкой (К, стрелки), желудок (S) и диафрагму (Diaph, линии). (в) Прикрепление пуповины (стрелка). Обратите внимание, что визуализируются две пупочные артерии. ис. 6. Живот плода. (а) Поперечное сечение живота на уровне, где обычно измеряется окружность живота (пунктирная линия), и определяются желудок (S) и пупочная вена (UV). (б) Коронарное сечение живота демонстрирует почки с центральной гипоэхогенной областью, представленной почечной лоханкой (К, стрелки), желудок (S) и диафрагму (Diaph, линии). (в) Прикрепление пуповины (стрелка). Обратите внимание, что визуализируются две пупочные артерии.Брюшная стенка После 12 нед нормальное прикрепление пуповины к передней брюшной стенке плода должно быть документировано (рис. 6в). Физиологическая пупочная грыжа является вариантом нормы вплоть до 11 нед и должна быть дифференцирована от омфалоцеле и гастрошизиса]. Конечности Наличие каждого костного сегмента верхних и нижних конечностей, а также наличие и нормальная ориентация рук и ног должны быть отмечены в ходе ультразвукового исследования в 11–13+6 нед. Фаланги пальцев рук могут быть визуализированы в 11 нед особенно, если используется трансвагинальный доступ (рис 7а). 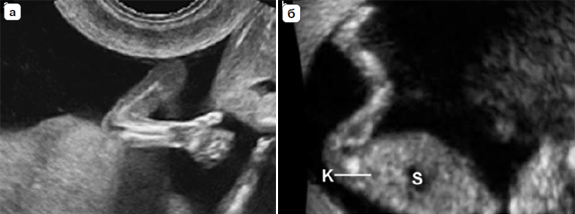 Рис. 7. Конечности плода. (а) Нормальный вид верхней конечности демонстрирует нормальное взаиморасположение кисти и предплечья. (б) Нормальный вид нижней конечности демонстрирует нормальное положение стопы по отношению к голени. Также визуализируются Рис. 7. Конечности плода. (а) Нормальный вид верхней конечности демонстрирует нормальное взаиморасположение кисти и предплечья. (б) Нормальный вид нижней конечности демонстрирует нормальное положение стопы по отношению к голени. Также визуализируютсяпочка (К, линия) и желудок (S) Гениталии Оценка гениталий и пола плода основана на положении генитального бугорка в срединно сагиттальной плоскости, но это не является достаточно точным, чтобы использовать в клинических целях. Пуповина Следует определить количество сосудов в пуповине, осмотреть место прикрепления пуповины в области пупка, а также исключить наличие кист. Непродолжительная по времени оценка области вокруг мочевого пузыря с помощью цветовой или энергетической допплерографии может быть полезна для подтверждения наличия двух пупочных артерий, но это не является частью базисного исследования. Роль трехмерного (3D) и (4D) режимов сканирования В настоящее время трехмерная эхография (3D/4D) не используется для базисной оценки анатомии плода в первом триместре, поскольку ее разрешающая способность пока еще уступает 2D режиму. В руках опытного специалиста эти методы могут быть полезными в оценке аномалий, особенно проявляющихся патологией поверхностных структур. 6. ОЦЕНКА РИСКА ХРОМОСОМНЫХ АНОМАЛИЙ УЗИ скрининг хромосомных аномалий в первом триместре может быть предложен в зависимости от протоколов принятых в системе здравоохранения, наличия подготовленного персонала и доступности ресурсов. Скрининг первого триместра должен включать измерение ТВП. Эффективность скрининга улучшается при использовании дополнительных маркеров включая такие биохимические показатели как свободный бета или общий хорионический гонадотропин человека (βХГЧ) и ассоциированный с беременностью плазменный протеин А (pregnancy-associated plasma prtein-A – PAPP-A). При наличии показаний дополнительные маркеры анеуплоидий, такие как носовая кость, трикуспидальная регургитация, реверс кровотока в фазу систолы предсердия в венозном протоке и другие могут быть оценены специалистами с соответствующей подготовкой и сертификацией. Большинство экспертов рекомендуют измерять ТВП в сроке 11+0 – 13+6 нед, что соответствует КТР в диапазоне от 45 до 84 мм. Это промежуток в сроках гестации был выбран, в связи с тем, что в этот период ТВП как скриннинговый тест работает наиболее оптимально, а размеры плода уже позволяют диагностировать грубые пороки развития, таким образом обеспечивая женщине, вынашивающей плода с пороками, возможность для раннего прерывания беременности. Как измерять воротниковое пространство? ТВП может измеряться с использованием трансабдоминального или трансвагинального доступа. Плод должен находиться в нейтральном положении, следует получить его сагиттальное сечение, и изображение нужно увеличить таким образом, чтобы оно включало только головку и верхнюю часть грудной клетки плода. Кроме того амниотическая оболочка должна быть идентифицирована отдельно от плода. Срединная плоскость лица плода будет определяться по наличию эхогенного кончика носа и небной кости прямоугольной формы кпереди от гипоэхогенного промежуточного мозга в центральных отделах и воротниковой мембраны сзади. Если сечение окажется не строго срединное, кончик носа визуализироваться не будет, и появится изображение перпендикулярного костного продолжения в передней части верхней челюсти. У 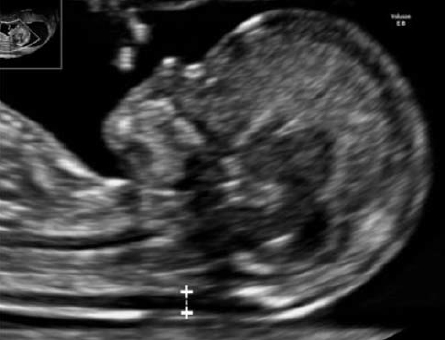 льтразвуковой аппарат должен позволять выполнять измерения с точностью до 0,1 мм. При оценке ТВП крестики курсора должны быть размещены правильно (on-on – на внутренних поверхностях линий, ограничивающих воротниковое пространство), чтобы измерить максимальное расстояние между воротниковой мембраной и внутренним краем мягких тканей, расположенных поверх шейного отдела позвоночника (рис. 8). льтразвуковой аппарат должен позволять выполнять измерения с точностью до 0,1 мм. При оценке ТВП крестики курсора должны быть размещены правильно (on-on – на внутренних поверхностях линий, ограничивающих воротниковое пространство), чтобы измерить максимальное расстояние между воротниковой мембраной и внутренним краем мягких тканей, расположенных поверх шейного отдела позвоночника (рис. 8).7. ДРУГИЕ ВНУТРИМАТОЧНЫЕ И ВНЕМАТОЧНЫЕ СТРУКТУРЫ При УЗИ следует проводить оценку эхоструктуры плаценты. Очевидные патологические находки, такие как объемные образования, единичные или множественные кистозные пространства или большие субхориальные скопления жидкости (>5 см), должны быть описаны и прослежены в динамике. Положение плаценты по отношению к шейке матки имеет меньшее значение на этом сроке беременности, поскольку впоследствии в большинстве случаев плацента “мигрирует” от внутреннего зева шейки матки. Предлежание плаценты (placenta previa) не должно описываться в этом сроке. Особое внимание надо уделять пациенткам с кесаревым сечением в анамнезе, у которых повышен риск имплантации в области рубца или приращения плаценты (placenta accreta) и связанных с этим серьезных осложнений. У таких пациенток область между мочевым пузырем и перешейком матки в области места расположения рубца после кесарева сечения должна быть тщательно исследована. При подозрении на патологию следует немедленно направить пациентку к специалисту в центр более высокого уровня для дальнейшего обследования и ведения беременности. В ходе ультразвукового исследования в первом триместре беременности может быть выявлена как доброкачественная, так и злокачественная гинекологическая патология. Аномалии формы матки, такие как перегородка в полости матки или двурогая матка должны быть описаны в протоколе. Придатки с обеих сторон также должны быть осмотрены на предмет наличия аномалий и объемных образования. Значение таких находок и их дальнейшее ведение не являются предметом обсуждения данных Рекомендаций. |
