ИОПД. Исхаков. Заболевания человека. Атеросклероз общие сведения
 Скачать 2.05 Mb. Скачать 2.05 Mb.
|
|
Заболевания человека. Атеросклероз: общие сведения Атеросклероз - главная причина смерти и инвалидности в развитых странах. Атеросклероз: широко распространенное хроническое сердечно-сосудистое заболевание преимущественно лиц пожилого возраста. Характеризуется уплотнением артериальной стенки за счет разрастания соединительной ткани, образованием атеросклеротических бляшек , сужением просвета сосуда и ухудшением кровоснабжения органов; нередко осложняется тромбозом сосуда. Слово "атеросклероз" (греч. "атере" - кашица, "склерозис" - уплотнение, затвердение) отражает морфологию атеросклеротической бляшки : уплотнение интимы артерий и отложение в ней липидов . Хотя болезнь известна давно, многое в ее патогенезе остается неясным. Многочисленные факторы риска атеросклероза действуют системно, но поражаются преимущественно лишь определенные артериальные бассейны. Атеросклероз определяют как вариабельную совокупность изменений в интиме (внутреннем слое) артерий, состоящую из локального накопления липидов , других компонентов крови и развития фиброзной ткани , сопровождаемое изменениями в медии (среднем слое) сосудистой стенки . Клиническая картина атеросклероза четко связана с локализацией поражений и зависит от их характера. Коронарный атеросклероз - причина стенокардии и инфаркта миокарда , атеросклероз церебральных артерий вызывает преходящую ишемию мозга и инсульт . Поражение артерий конечностей - причина перемежающейся хромоты и гангрены , которая может привести к ампутации. Атеросклероз брыжеечных артерий ведет к ишемии кишечника и инфаркту кишечника . Почки могут поражаться при атеросклеротическом стенозе почечных артерий , а также при атероэмболии почечных артерий (гл. " Болезни почечных сосудов "). Атеросклероз почечных артерий может сыграть роль в развитии артериальной гипертонии , в то же время сама она - фактор риска атеросклероза. Атеросклероз: патогенез: введение Ведущая роль в развитии ИБС и ИБМ принадлежит атеросклерозу. Атеросклероз представляет собой сложный патологический процесс, связанный с поражением внутренней оболочки ( интимы) артерий , характеризующийся локальным накоплением в ней липидов , других компонентов крови и развитием фиброзной ткани с последующим сужением просвета сосудов [ Тhоmpson ea 1990 , Тhоmpson ea 1990 ]. Существует большое количество гипотез, объясняющих происхождение и прогрессирование атеросклеротического процесса. В настоящее время наиболее популярной и аргументированной является теория, в соответствии с которой главным пусковым механизмом развития атеросклероза является реакция сосудистой стенки, прежде всего - эндотелия , на повреждение. При этом наблюдается дисфункция эндотелия , которая проявляется повышением проницаемости для различных макромолекул (в частности, ЛПНП ), а также увеличением секреции прокоагулянтных, провоспалительных и сосудосуживающих факторов. Дисфункцию эндотелия могут вызвать многие факторы, включая основные факторы риска ССЗ. Одним из наиболее важных повреждающих факторов является дислипидемия [ Арутюнов ea 2001 ]. Показано, что при гиперхолестеринемии изменяется структура эндотелия: увеличивается содержание ХС и соотношение ХС/фосфолипиды в мембране эндотелиальных клеток, что приводит к нарушению барьерной функции эндотелия и повышению его проницаемости для ЛПНП. В результате возникает избыточная инфильтрация интимы ЛПНП. Известно, что окисленные ЛПНП , играют важнейшую роль в развитии дисфункции эндотелия и инициации атеросклеротического процесса. Они индуцируют воспалительные клетки к синтезу хемокинов с последующей стимуляцией активированными моноцитами и макрофагами процессов перекисного окисления ЛПНП . Атеросклероз: клиническая картина Большинство атеросклеротических бляшек клинически не проявляются. Даже распространенный атеросклероз может не давать существенной симптоматики, и многие больные умирают от других причин. Большое клиническое значение имеет перестройка артерий в процессе атерогенеза , хотя это часто упускается из виду. На ранних стадиях бляшка обычно растет вне просвета сосуда, и его диаметр компенсаторно увеличивается. Поэтому на протяжении значительной части своего развития бляшка не препятствует кровотоку. Просвет начинает сужаться, когда она занимает более 40% окружности внутренней эластической мембраны. Стеноз обычно ведет к стабильному снижению кровотока, что проявляется такими симптомами, как стенокардия напряжения или перемежающаяся хромота . Однако даже вызванная бляшкой полная окклюзия коронарной (или какой-либо иной) артерии не обязательно приводит к инфаркту. Повторяющаяся ишемия миокарда способствует развитию коллатерального кровообращения и смягчает последствия внезапной окклюзии. В то же время приступ нестабильной стенокардии , инфаркт миокарда и другие острые нарушения кровообращения часто обусловлены бляшками, не создающими выраженного стеноза . На обычных ангиограммах они видны лишь как незначительная неровность контура артерии. В трети случаев первым проявлением ИБС бывает инфаркт миокарда без предшествующей стенокардии . Вероятное объяснение этому - внезапное увеличение степени стеноза . По данным патологоанатомических исследований, нарушение кровотока обычно происходит при повреждении эндотелия, изъязвлении или разрыве бляшки , ведущих к образованию тромба . Тромб может вызвать нестабильную стенокардию или - при стойкой окклюзии - инфаркт миокарда ( рис. 242.2 , Д). В случае атеросклероза сонной артерии образование тромбоцитарных тромбов в области изъязвления бляшки может вести к преходящей ишемии мозга . При разрыве фиброзной покрышки (слоя соединительной ткани, отграничивающей атероматозные массы от просвета сосуда) фактор свертывания VII связывается с тканевым фактором , синтезируемым ксантомными клетками , и запускается процесс тромбообразования . Если тромб не вызывает окклюзию или быстро растворяется, разрыв бляшки может пройти бессимптомно или привести к стенокардии покоя ( рис. 242.2 , В). Стойкая тромботическая окклюзия часто вызывает инфаркт миокарда , особенно если плохо развито коллатеральное кровообращение . Повторные разрывы и рубцевания приводят к утолщению фиброзной покрышки ( рис. 242.2 , Г). Заживление в стенке артерии, как и при повреждении кожи, сопровождается образованием нового межклеточного вещества и фиброзом . Склонность бляшек к разрыву неодинакова. Изучение бляшек , вызвавших инфаркт миокарда , выявило ряд особенностей: тонкую фиброзную покрышку , большое количество атероматозных масс и высокое содержание макрофагов. Показано, что в месте разрыва преобладают макрофаги и Т-лимфоциты, но мало гладкомышечных клеток . В этих местах скапливались клетки с признаками воспалительной активации, степень которой оценивают по экспрессии антигена HLA-DR . Его экспрессия клетками сосудистой стенки в состоянии покоя незначительна, но возрастает в макрофагах и гладкомышечных клетках , локализованных в местах разрыва. Атеросклероз: профилактика и лечение, общие сведения Профилактика атеросклероза требует постоянных усилий всей системы здравоохранения . Деятельность отдельных врачей и лечебно- профилактических учреждений должна быть направлена на устранение факторов риска еще до появления симптомов. Врачу необходимо обследовать всех своих больных на предмет факторов риска атеросклероза и принять меры по снижению этого риска: проводить беседы о вреде курения и помогать бросить курить, рекомендовать рациональное питание и достаточную физическую активность для поддержания идеального веса. При ожирении, особенно по мужскому типу , снижается толерантность к глюкозе, возникает атерогенная дислипопротеидемия : гипертриглицеридемия и снижение уровня ЛПВП . Надо поощрять стремление больного избавиться от устранимых факторов риска. Добросовестное проведение профилактических мер способно отсрочить прием препаратов и снизить их дозы. Профилактика атеросклероза включает лечение артериальной гипертонии , при необходимости - медикаментозное. Атеросклероз и его осложнения - основная причина смерти при сахарном диабете . Пока не доказано, что при инсулинозависимом сахарном диабете жесткий контроль уровня глюкозы замедляет развитие атеросклероза, но, по-видимому, такой контроль важен - хотя бы потому, что поддержание нормальной концентрации глюкозы в крови препятствует развитию микроангиопатии . Задание 2 Алгоритм принятия пациента на госпитализацию. Вход в Промед: ввести имя пользователя и пароль. 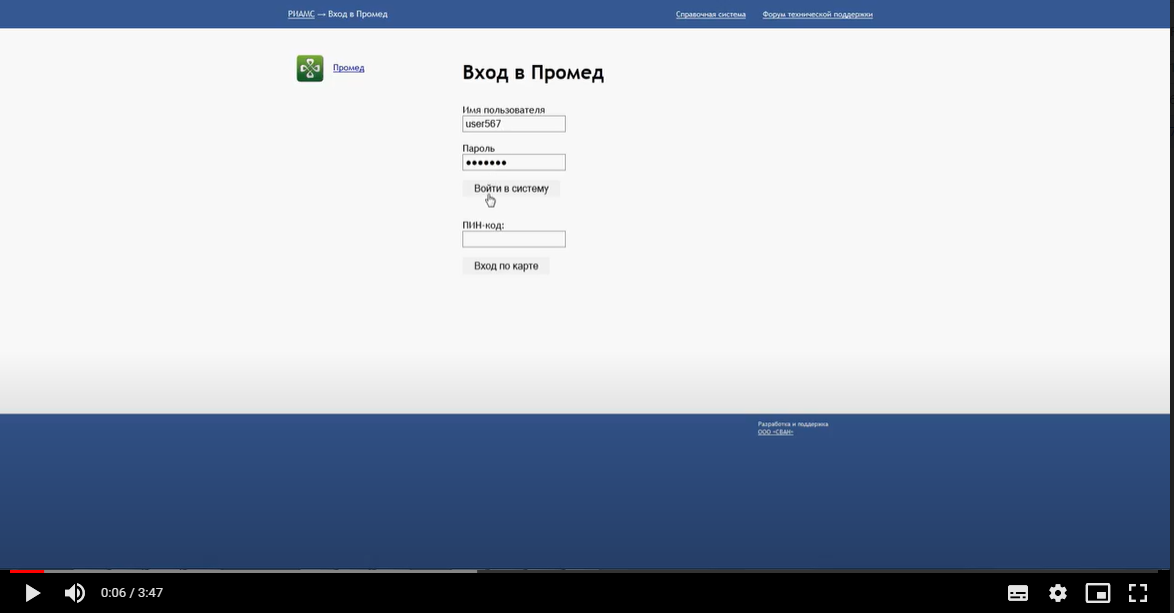 Открываем вкладку “ Принять без записи ”. Вводим ФИО пациента, которого нужно принять. После находим и выбираем его из списка предложенных. 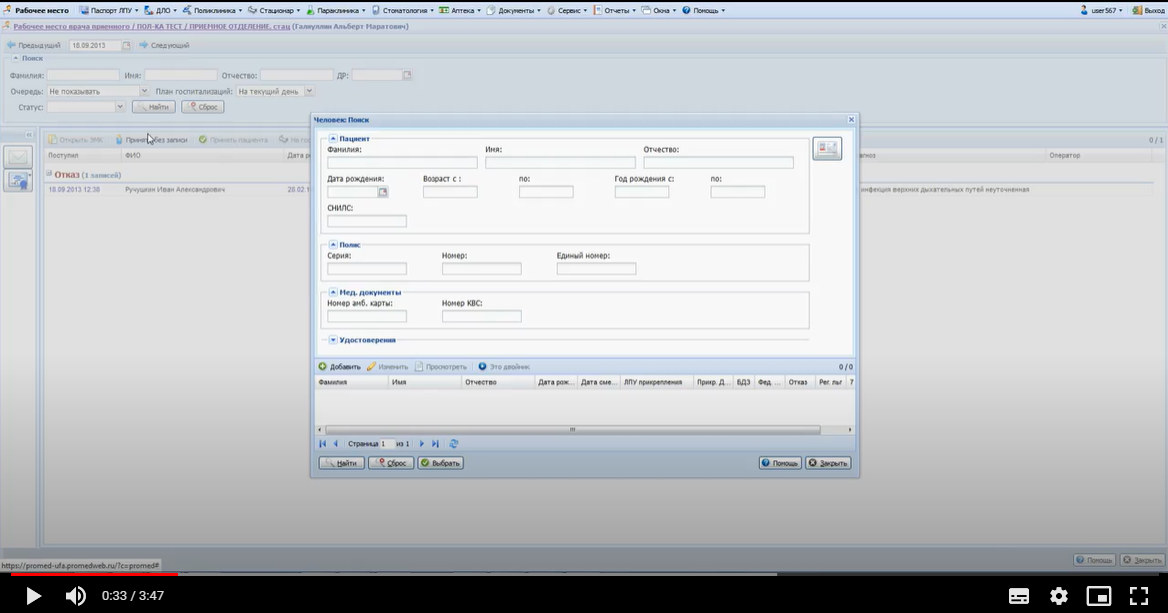 Заполняем данные и сохраняем : 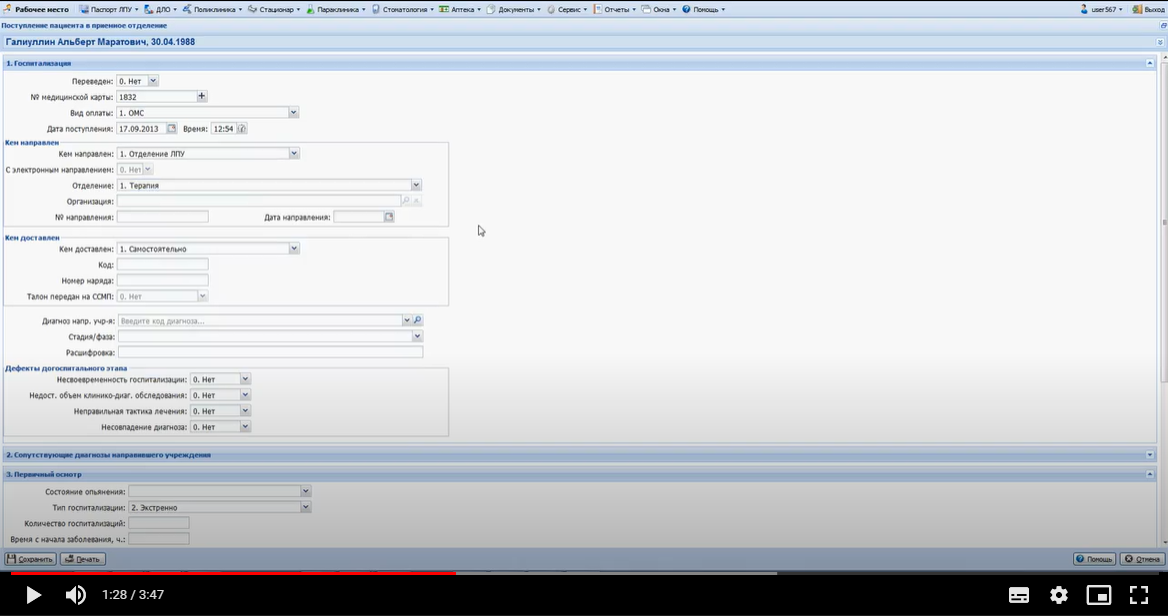 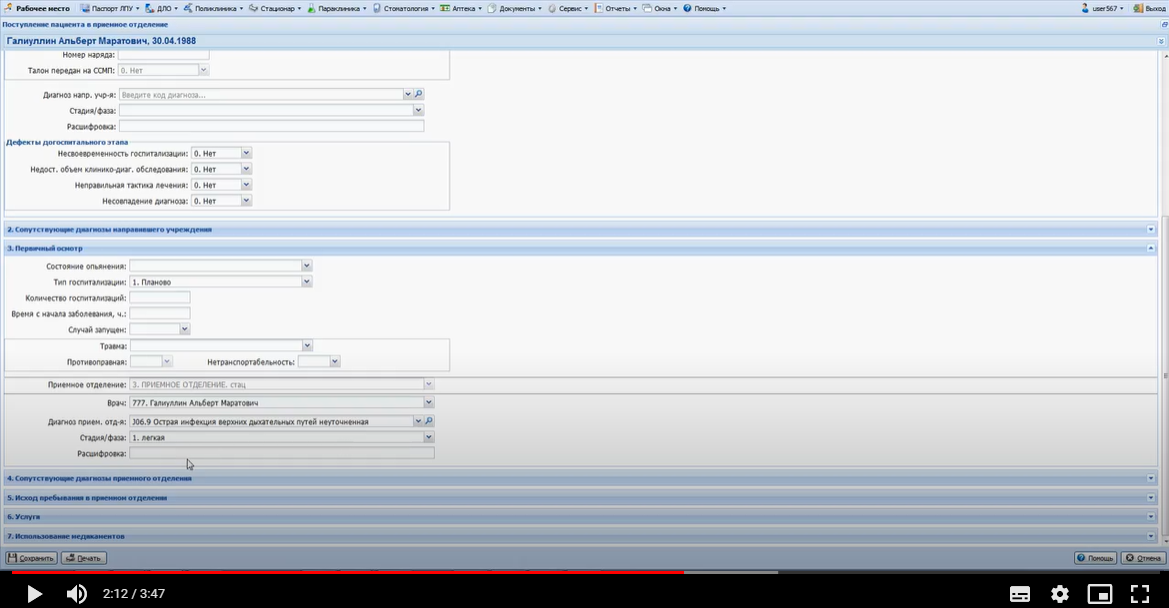 Окно закрылось. Нажимаем на кнопку «Предыдущий». Красная строка «Находится в приемном», нажимаем на дату. Выбираем кнопку «На госпитализацию».  Сменив рабочее месте на “ Терапия дневной стационар ” мы сможем принять данного пациента.  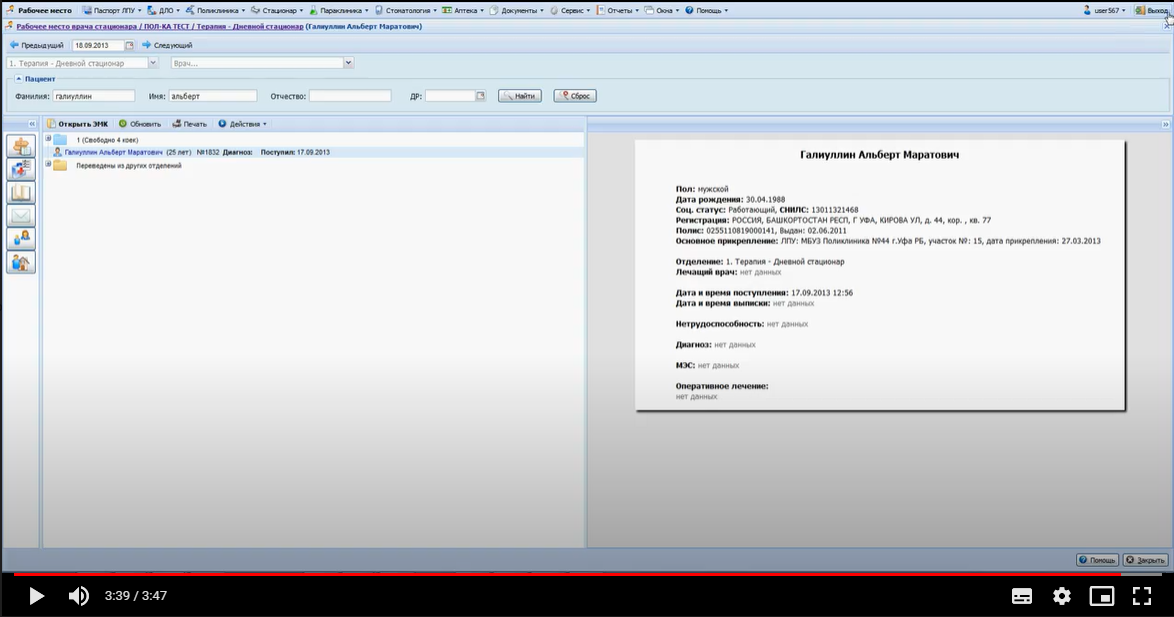 Задание 3. Алгоритм заполнения талона. Войти в программу Промед. Во вкладке “ Поликлиника ” выбираем “ Талон амбулаторного пациента : Поточный ввод ”. Заполняем данные и нажимаем добавить : 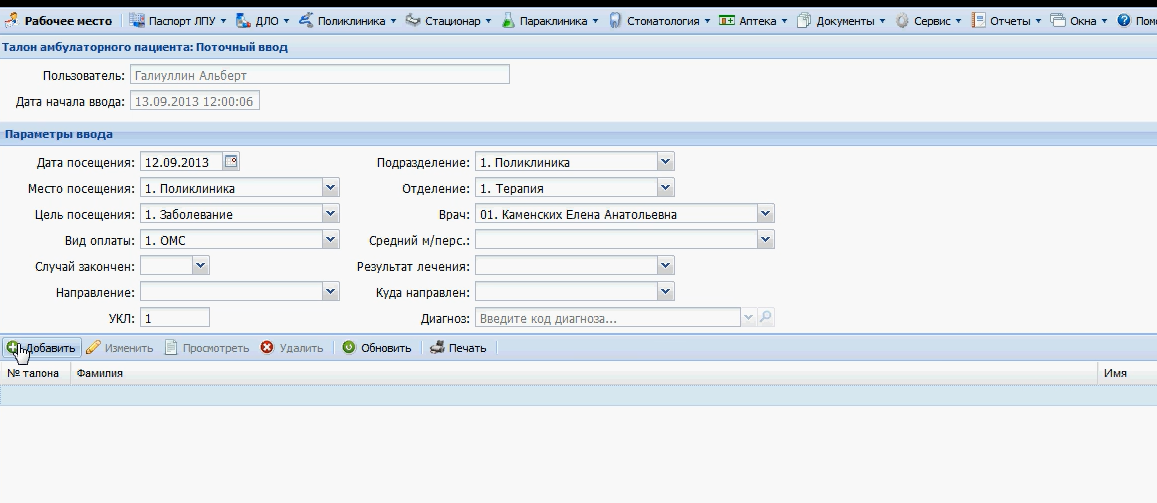 Набираем ФИО пациента и нажимаем изменить, после идентификация. Открываем электронную карточку пациента. Добавляем посещение и сохраняем :  Всё сохраняем и выходим на главную страницу. Нажимаем на вкладку “ Поликлиника ” и выбираем “ Талон амбулаторного пациента : Поиск ”. Находим данного пациента по ФИО , выбираем из списка последнее посещение и нажимаем изменить. Заполняем заключение : 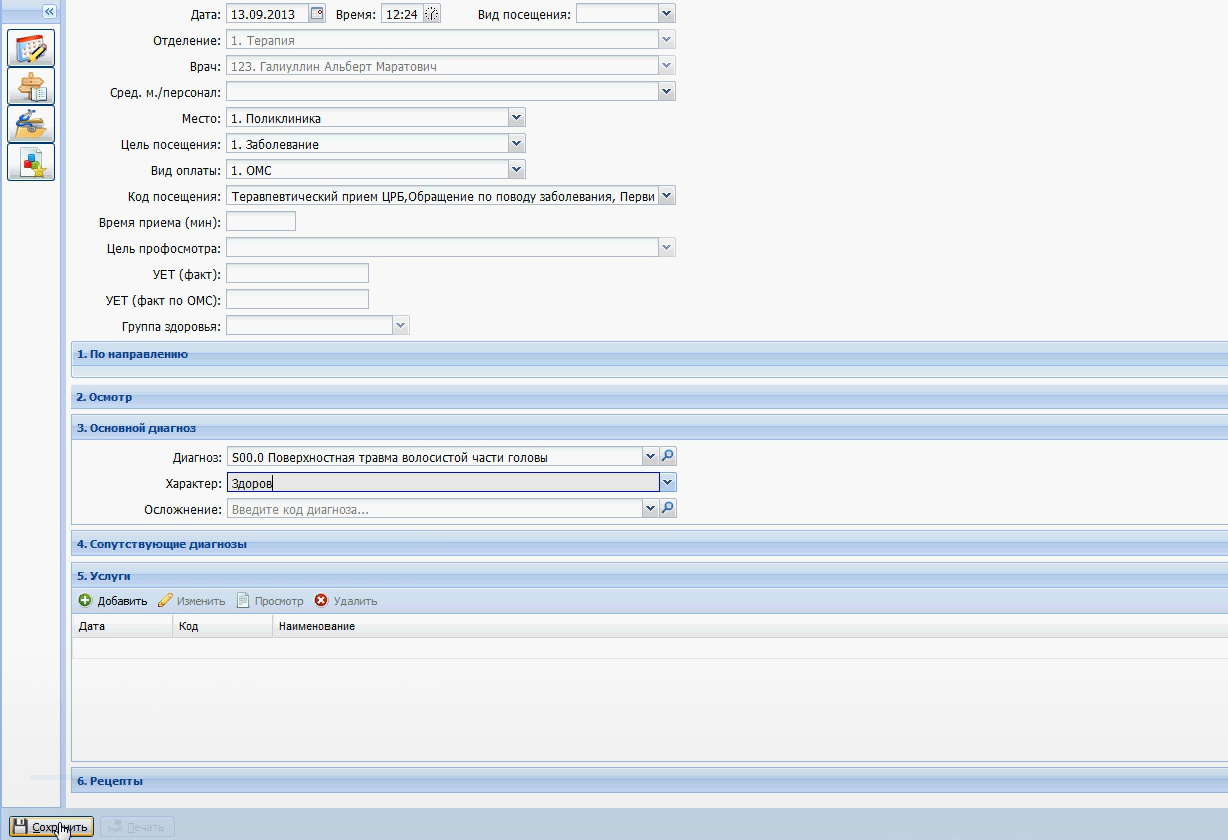 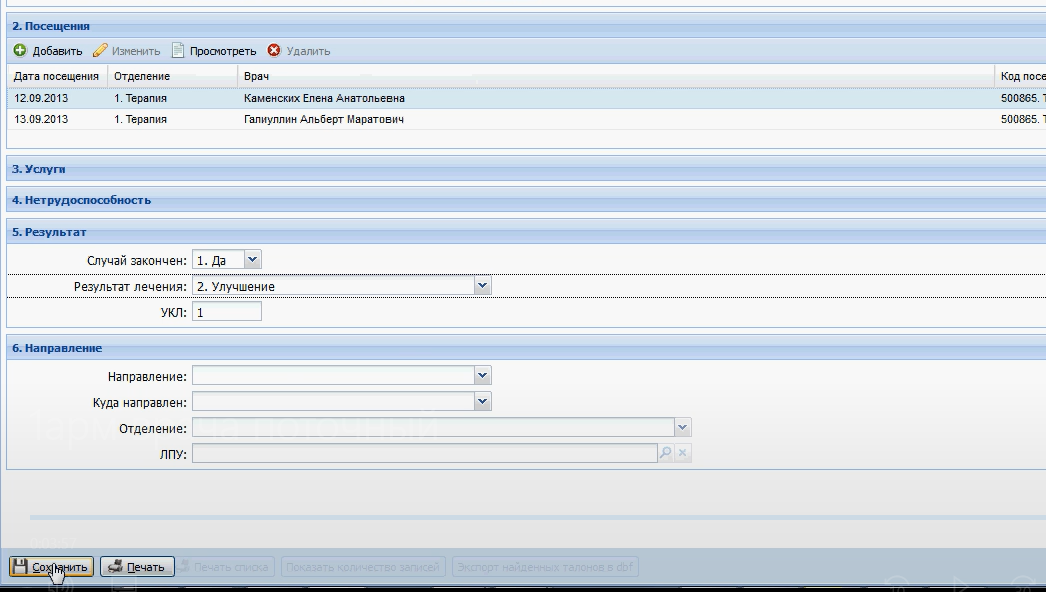 |
