заболевания наружного уха. Заболевания наружного уха
 Скачать 487.45 Kb. Скачать 487.45 Kb.
|
|
Заболевания наружного уха. Рассмотрим соотношение между наружной ушной раковиной и черепом. Поскольку ушная раковина отстоит, кровоснабжение идет на довольно ограниченном участке перешейка наружного слухового прохода то соответственно здесь чаще всего наблюдается травмы. Отогематома. Встречается кроме спортивной травмы, очень часто при боевой травме. В клинике у ослабленных больных при лежании на одном ухе: отслаивается кожа и между кожей и поднахрящницей происходит кровоизлияние. Чаще всего это происходит в верхней трети ушной раковины. Образуется пузырь наполненный кровью. Лечение отогематомы проблематичная задача, не всегда оно удается. Особенно на фоне ослабленного организма. Поэтому часто отгематома переходит в нагноение, а нагноение часто приводит к расплавлению хряща и деформации ушной раковины. Если амбулаторно отгематома не лечится, то больного госпитализируют в стационар чтобы предотвратить возникновение косметического дефекта ( все косметические дефекты связанные с травмой относятся к тяжелым телесным повреждениям). Лечение: проколоть отогематому в верхней части и отсосать все содержимое для того чтобы вызывать адгезию между кожей и надхрящницей вводится в полость 2-3 капли 3% йода, или спиртовой раствор йода. Вызывается асептическое воспаление и образуются спайки между кожей и надхрящницей. обязательно наложить плотную давящую повязку на эту зону Если не удается ликвидировать гематому, то больного направляют в стационаре, где производят широкий разрез, выскабливание отогематомы и в последующем накладывают плотные повязки. Хондроперихондрит ушной раковины - диффузное воспаление надхрящницы. В процесс, как правило, вовлекается кожа наружного уха. Различают серозный и гнойный перихондрит; последний бывает чаще. Этиология, патогенез Причиной перихондрита является инфекция, чаще всего синегнойная палочка. Возбудители проникают при механической травме, пластике наружного слухового прохода во время радикальной операции, термической травме (ожогах, отморожениях), фурункуле уха, иногда гриппе и туберкулезе. Клиника. Первым и основным симптомом перихондрита является боль в ушной раковине или слуховом проходе. Она может предшествовать реактивной инфильтрации кожи наружного уха. Появляющаяся довольно быстро припухлость распространяется по всей ушной раковине, исключая мочку. В начале заболевания кожа изменена мало. Припухлость ее не бывает равномерной, носит бугристый характер. В дальнейшем в этих местах возникает флюктуация за счет образования гнойного экссудата между надхрящницей и хрящом. Пальпация ушной раковины чрезвычайно болезненна. Температура тела повышена. Если больному своевременно не оказана помощь, процесс может привести к гнойному расплавлению хряща с отторжением некротических тканей. Процесс в таких случаях заканчивается рубцеванием, сморщиванием и обезображиванием ушной раковины. Серозный перихондрит протекает менее бурно, чем гнойный. Дифференциальный диагноз Перихондрит дифференцируют с рожистым воспалением и отогематомой. При рожистом воспалении гиперемия охватывает не только раковину, но и ее мочку, а также нередко распространяется за пределы наружного уха. Отогематома возникает чаще после травмы, локализуется в области передней поверхности верхней половины ушной раковины, имеет багровую окраску, малоболезненная при пальпации, протекает с нормальной температурой тела. Лечение. В начальной стадии заболевания проводят местное и общее противовоспалительное лечение. При выявлении синегнойной палочки пенициллин оказывается неэффективным. Назначают полимиксин М (1 %-ную мазь или эмульсию), внутрь тетрациклин, олететрин или окситетрациклин по 250 000 ЕД 4–6 раз в сутки, эритромицин по 250 000 ЕД 4–6 раз в сутки, стрептомицин по 250 000 ЕД 2 раза в сутки внутримышечно. Пораженную часть раковины смазывают 5 %-ной настойкой йода, 10 %-ным ляписом. Проводят физиотерапию в виде УФО, УВЧ или СВЧ. В ряде хронических случаев используют рентгенотерапию. При нагноении производят широкий разрез тканей параллельно контурам ушной раковины, удаляют некротизированные части хряща, выскабливают полость абсцесса ложкой и вводят в нее тампон с антибиотиками. Используется также окончатая резекция хряща ушной раковины по Проскурякову-Меланьину, при которой поражённый хрящ резецируется в пределах здоровых тканей. Перевязки делают ежедневно. При деформации ушной раковины в отдаленном периоде осуществляют пластическую операцию. Рожистое воспаление уха. Рожистое воспаление ушной раковины. Опасно вообще воспаление в области слухового прохода. Причиной заболевания является гемолитический стрептококк, проникающий в кожу области наружного слухового прохода через небольшие повреждения. Клиника: гиперемия- Эритема с резко очерченными границами, слегка возвышающаяся на уровнем здоровой кожи, распространяется на область лица, резкая болезненность при пальпации. Общие явления: повышение температуры, ознобы, изменения со стороны крови. В области головы рожистое воспаление особенно опасно и такие больные подлежат обязательному стационарному лечению. Эффективным средством лечения являются препараты пенициллина. 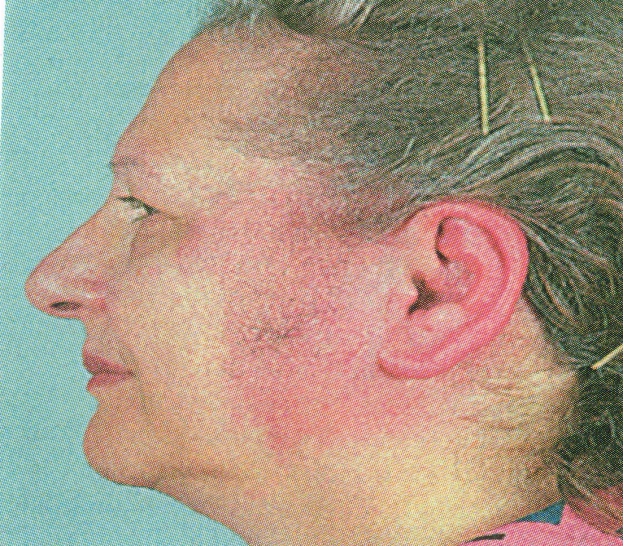 Экзематозные поражения ушной раковины и наружного слухового прохода. Могут быть различного генеза: инфекционного, аллергического. Эти процессы очень упорны по течению, они не так вызывают общие явления. Обычно экзематозные поражения рецидивирует вследствие чего специалисты не берутся за лечение этого заболевания. Для лечения используются различные мазевые аппликации: с салициловой кислотой, кальцедоном, гормональными препаратами. Физиотерапия: УФО в эритемных дозах ( вызывает ожог и отторжение наружных слоев, чтобы достигнуть выздоровление). В очень упорных случаях применяют рентгенотерапию. Герпетические поражения. Чаще наблюдаются в момент эпидемии гриппа, иногда Herpes zoster развивается вне эпидемии. Эти поражения нередко сопровождаются поражением лицевого нерва. Часто развививается парез лицевого нерва, что в последующем затрудняет питание ( глотание, жевание). Лечение: общее - преднизолон - быстро дает ликвидацию воспалительного процесса, местно - смазывание пораженных участков или физиотерапия (лазер). Так как Herpes zoster сопровождается резчайшими неврологическими болями ( так как это зона иннервации тройничного нерва) поэтому применяют антибиотики или сульфаниламиды, чтобы предупреить развитие вторичной инфекции ( пневмонии и т .п.) Аномалии развития ушной раковины. Оттопыренность ушной раковины. Выолняются пластические операции: иссечение части хряща по задней поверхности и затем завиток и противозавиток подшиваются. Микро и мкротия - мальнкое и большое ухо. Леонардо Д.Винчи впервые описал идеальные пропорции человеческого тела, в том числе и уха. Чем больше ухо, тем легче устанавливать источник звуков. Ухо можно увеличить с помощью подсадки хряща носовой перегородки. Увеличение бугорка Дарвина ( находится в верхней части ушной раковины). Ухо вытягивается в виде сотрия, что называется “ухо сатира”. . сглаженность ушной раковины: часто после косметических операций. Носит название “ухо макаки” “Кошачье ухо” при западении очень развитого переднего края уха кпереди. МКБ- 10 Н 60 Наружный отит – воспаление н.с.п., заболеваемость выше в летнее время. Лекция № 2. Болезни наружного уха Среди воспалительных заболеваний наружного уха различают ограниченные и диффузные наружные отиты. В первом случае речь идет о фурункуле, а во втором – о большой группе воспалительных заболеваний бактериального, грибкового, вирусного происхождения или дерматитах, характеризующихся выраженными аллергическими реакциями. К диффузным отитам относятся наружный гнойный отит, отомикоз, экзема, дерматит, рожа, герпес и перихондрит наружного уха. Этиология Бактериальная инфекция (Pseudomonas aeruginosa, Streptococcus, Staphylococcus, грамотрицательные палочки). Грибковая инфекция (грибы рода Candida, плесневые грибы). Вирусная инфекция (вирус гриппа, вирус простого герпеса, вирус zoster). Предрасполагающие факторы: Наличие первичного заболевания: экзематозный наружный отит, себорея, контактный дерматит. Гиперчувствительность к препаратам назначаемым местно. У лиц, страдающих сахарным диабетом, гиповитаминозами (А, С, группы В) чаще развивается злокачественный наружный отит, основным возбудителем которого считают Pseudomonas aeruginosa. Микротравмы вследствие манипуляций в н.с.п. острыми предметами (спичкой, шпилькой и др.) Классификация Острый ограниченный наружный отит (фурункул н.с.п.) возникает в результате инфицировании (чаще Staphylococcus) волосяных фолликулов и сальных желез перепончато-хрящевого отдела при микротравмах. Острый диффузный наружный отит чаще встречаемая форма при хронических гнойных отитах, вследствии инфецировании кожи и подкожной клетчатки н.с.п. различными микроорганизмами. Хронический наружный отит – диффузный отит длительностью более 6 мес. Злокачественный (некротизирующий) наружный отит – редкая, наиболее тяжелая форма заболевания, характеризующаяся высокой активностью, быстрым распространением инфекционного процесса в глубину тканей, бурным ростом грануляций и секвестрацией костной ткани. Протекает, либо как остеомиелит, либо как целлюлит у пожилых лиц, страдающих СД 1 типа, с инфицированием н.с.п синегнойной палочкой (Pseudomonas aeruginosa). А в молодом возрасте возникает у пациентов с иммунодефицитными состояниями, у детей редко. Клиника -Боль в ухе, иррадиирущая в глаз, зубы, шею. Боль усиливается при жевании, разговоре, надавливании на козелок, оттягивании ушной раковины. -Заложенность уха. -Зуд (чаще при грибковом поражении). -Гнилостные выделения из уха. -Поражение черепных нервов (VII, IX-XII пар). Отоскопия При ограниченном наружном отите (фурункул) в стадии инфильтрации – гиперемия, инфильтрация кожи хрящевой части н.с.п, сужение просвета слухового прохода различной степени. В глубине его можно увидеть кашецообразную массу, состоящую из десквамированного эпидермиса и гноя. Если барабанная перепонка просматривается, признаки мирингита – воспаление барабанной перепонки (умеренная гиперемия, покрыта слущенным эпидермисом). В стадии абсцедироваия – инфильтрат с флуктуацией. При хронической форма разлитое гиперемирование и утолщение слухового прохода. Отомикоз. Чаще всего вызывается Aspergilla nigra. В последнее время стал встречаться чаще. Возникает на фоне ослабленной резистентности организма, после антибиотикотерапии. При грибковом поражении (отомикоз) – слуховой проход сужен на всем протяжении как в костном, так и в хрящевом отделе, вследствие инфильтрации. При поражениях грибами рода Аspergillus патологическое отделяемое напоминает промокательную бумагу. Цвет отделяемого: а) черно-коричневый при инфицировании грибами Аspergillus niger; б)желтоватый или зеленый - Аspergillus flavus, Аspergillus granius; в) серо-черный - Аspergillus fumigatus. При поражении дрожжеподобными грибами рода Candida отоскопическая картина напоминает мокнущую экзему наружного уха. Патологическое отделяемое в слуховом проходе имеет вид беловатых или желтоватых корочек, отрубевидных чешуек или казеозных масс, закрывающих просвет слухового прохода. Процесс часто распространяется на ушную раковину и заушную область. Обычно применяют в лечении гризеофульвин, леворин. Но предварительно тщательно удаляют всю зону гриба ( остается мацерированная поверхность, которую прижигают). Фурункул наружного слухового прохода - Острый наружный ограниченный отит Фурункул наружного слухового прохода считается ограниченным наружным отитом, который встречается только в перепончато-хрящевой части слухового прохода, где имеются волосы и сальные железы. Этиология, патогенез Чаще всего стафилококковая инфекция внедряется в железы и волосяные мешочки вследствие травмы кожи при ковырянии в ушах ногтями или различными предметами, а также вследствие истечения гноя из среднего уха. Фурункул слухового прохода бывает проявлением общего фурункулеза на почве некоторых заболеваний (сахарного диабета, гиповитаминоза). Клиника Стадия инфильтрации Характерна выраженная боль в ухе, иррадиирущая в глаз, зубы, шею, иногда по всей голове. Боль зависит от давления воспаленного инфильтрата на надхрящницу, тесно спаянную с кожей и обильно снабженную чувствительными нервными волокнами. Боль усиливается при движениях челюстью, жевании, нажатии на козелок и оттягивании ушной раковины. В связи с этим отоскопию проводят осторожно узкой воронкой. Фурункул локализуется на любой стенке слухового прохода. Слух не изменен, но при обтурации слухового прохода возникает кондуктивная тугоухость. Фурункул может разрешиться самостоятельно путем рассасывания инфильтрата или, что бывает чаще, вскрытия пустулы в слуховой проход. Стадия нагноения и некроза фурункула наступает спустя 3-4 дня от момента его появления. Вначале на верхушке пустулы отмечается желтая точка, затем формируется гнойный стержень, после отхождения которого определяется кратерообразное отверстие. Барабанная перепонка не изменена. Инфильтрация тканей может распространяться на околоушную область, заднюю поверхность ушной раковины и область сосцевидного отростка. Нередко увеличены и болезненны при пальпации лимфатические узлы впереди, ниже и позади ушной раковины в зависимости от локализации фурункула. Температура тела чаще субфебрильная. Средняя продолжительность заболевания – 7 дней. Фурункул на передней или нижней стенках может осложниться паротитом вследствие перехода инфекции по санториниевым щелям. Рецидивирующий фурункул может быть связан с диабетом, поэтому проводят исследование мочи и крови на содержание сахара. Дифференциальный диагноз При выраженном заушном лимфадените фурункул дифференцируют с мастоидитом, являющимся осложнением острого среднего отита. Отличием его являются изменения барабанной перепонки и снижение слуха, а также характерный симптом мастоидита – нависание задневерхней костной стенки слухового прохода. Фурункул локализуется в хрящевой части слухового прохода. При введении тонкой воронки за обтурирующий слуховой проход фурункул восстанавливается слух. Иногда дифференцировать эти заболевания удается только путем динамического наблюдения за больным и с помощью рентгенографии височных костей. Лечение В начале заболевания применяют антибактериальные препараты: пенициллин по 500 000 ЕД 6 раз в сутки внутримышечно или ампициллин, оксациллин, ампиокс по 0,5 г 4 раза в день, эритромицин или тетрациклин по 100 000 ЕД 4 раза в день внутрь. В слуховой проход вводят турунду, пропитанную 2 %-ным борным спиртом, а после вскрытия фурункула – турунду, пропитанную гипертоническим раствором хлорида натрия и раствором пенициллина в новокаине. Назначают ацетилсалициловую кислоту, анальгин. Хорошие результаты дают физиотерапевтические методы лечения: УВЧ, СВЧ и УФО. К хирургическому лечению фурункула прибегают редко, когда выражены инфильтрация окружающих тканей, регионарный лимфаденит и фурункул осложняется паротитом. Вскрытие фурункула производят под местной инфильтрационной анестезией глазным скальпелем в области верхушки стержня. Расширив разрез, гнойный стержень удаляют и в слуховой проход вводят турунду с гипертоническим раствором хлорида натрия. При рецидивирующем фурункулезе целесообразно применять аутогемотерапию, пивные дрожжи, общее УФО. В отдельных случаях назначают аутовакцину, стафилококковый анатоксин. При общем фурункулезе, обусловленном каким-либо заболеванием, лечат основное заболевание. Острый диффузный наружный отит При этой форме отита воспалительный процесс распространяется на кожу костной части слухового прохода, в глубину кожи, подкожный слой и очень часто на барабанную перепонку. Этиология, патогенез Причиной диффузного отита является инфицирование кожи слухового прохода при механической, термической или химической травмах, гнойном среднем отите, гриппе, дифтерии. Способствует внедрению инфекции мацерация кожи. Благоприятствуют развитию инфекции нарушения обмена веществ и аллергические проявления в организме. При особенно упорных разлитых наружных отитах часто имеют место грибковые поражения. Клиника. Наружный отит протекает в острой и хронической формах. В острой стадии отмечаются диффузная гиперемия, инфильтрация стенок слухового прохода, десквамация эпителия, мокнущие участки за счет отторжения поверхностных слоев кожи с серозными и гнойными выделениями. В дальнейшем инфицированные гнойные выделения с примесью чешуек десквамированного эпителия заполняют в виде зловонной массы весь слуховой проход. Довольно резкая вначале боль сменяется сильным зудом и ощущением заложенности в ухе. У взрослых характерным симптомом является болезненность надавливании на козелок, при отоскопии. При гриппе наблюдаются геморрагические пузырьки на стенках слухового прохода, при дифтерии образуются грязно-серые, с трудом снимающиеся фибринозные налеты. При хроническом течении наружного отита симптомы менее выражены, но кожа слуховом проходе утолщена, барабанная перепонка инфильтрирована. Дифференциальный диагноз Дифференцируют наружный отит со средним после тщательного туалета уха. При наружном отите не нарушена острота слуха. После исключения фурункула наружного слухового прохода основное внимание должно быть направлено на дифференциальную диагностику диффузного гнойного наружного отита с экзематозным, грибковым и вирусным отитами. Для этого проводят посев отделяемого из уха на флору и чувствительность ее к антибиотикам, исследование на грибы. Лечение. Рациональная диета (исключение острых и пряных блюд), богатая витаминами. Десенсибилизирующая терапия при аллергическом характере процесса. С этой целью могут назначаться следующие препараты: тавегил, димедрол, пипольфен, кларитин, а также препараты кальция. При острой форме—промывание теплым 3% раствором борной кислоты, риванола (1:5000), 0,05 %-ным раствором фурацилина, высушивание и припудривание борной кислотой. Применяют смазывание 3—5% раствором нитрата серебра, 1—2% спиртовым раствором бриллиантового зеленого или метиленового синего. Хороший эффект дает применение гидрокортизоновой мази. Показана физиотерапия (УВЧ, СВЧ, тубусный кварц). При хронической форме эффективны стафилококковый анатоксин, антифагин и вакцины. Для подавления синегнойной палочки используют полимиксин М (0,5–1 %-ная мазь или эмульсия). При упорных, не поддающихся лечению диффузных наружных отитах применяют лазеротерапию, рентгенотерапию. Для повышения сопротивляемости организма назначают аутогемотерапию, поливитамины. Антибиотики и сульфаниламиды рекомендуются только при глубоких и хронических пиодермиях с учетом чувствительности к ним микрофлоры. Дифтерия наружного слухового прохода. При этом наблюдаются творожистые налеты, если их содрать то под ними находятся изъязвления. Такие поражения очень неприятны при поражении костной части, что довольно болезненно и требует срочного лечения. Поражение слухового прохода волчанкой, туберкулезом что также сопровождается изъязвлениями. Гуммозные поражения характерны для сифилиса. Инородное тело наружного слухового прохода Инородным телом наружного слухового прохода называют разные предметы, а так же насекомых, которые попадают в наружный слуховой проход. Причины возникновения и течение болезни. Чаще всего инородные тела наружного слухового прохода встречаются у детей от 1 до 7 лет. Это могут быть: шарики, бумага, злаки, пуговицы и многое другое, что попадётся под руку детям. Гораздо реже встречаются живые инородные тела – тараканы, клопы и другие насекомые. У взрослых такое заболевание встречается не так часто. Оказия может случиться при чистке уха, когда вата попадает и остаётся в наружном слуховом проходе. Клиническая картина. Живые инородные тела, а так же предметы с острыми или зазубренными краями могут вызвать неприятные ощущения или стать причиной шума и боли в ухе. Такие предметы, как вата, фасоль, различные горошины могу набухнуть от влаги и закупорить наружный слуховой проход. В этом случае происходит ухудшение слуха и возникает заложенность уха. Диагностика. Распознать инородное тело наружного слухового прохода не сложно, потому что его либо видно не вооружённым глазом, либо, если инородное тело залегает глубоко в слуховом проходе, лор врач поставит точный диагноз, на основании отомикроскопического исследования. Но, ощущая заложенность уха и имея подозрение на инородное тело наружного слухового прохода, необходимо дифференцировать данное состояние с такими диагнозами как: евстахеит, тубоотит и некоторыми другими заболеваниями уха. Лечение. Для удаления инородного тела из слухового прохода применяют промывание теплой водой. В некоторых случаях эффективно удаление с помощью крючка Воячека, клювик которого заводят за инородное тело и осторожно вытягивают его. Так же инородные тела извлекают при помощи микрохирургических щипчиков для уха. Если инородное тело набухло, то его следует обезводить при помощи спирта, и когда оно сморщиться – удалить промыванием или удалением. Если в слуховой проход попало насекомое, то нужно закапать спирт или масло, чтобы оно погибло и только потом проводить его удаление. В случае, когда инородное тело вклинивается в костный отдел слухового прохода, пациента срочно направляют в лор стационар, где инородное тело будет удалено хирургическим путем с применением наркоза. Прогноз. Если инородное тело не травмирует костный и хрящевой отделы наружного слухового прохода, прогноз благоприятный. Серная пробка Гиперсекреция ушной серы и серные пробки- большая проблема «больших» и «маленьких». До 20% населения страдает образование серной пробки, особенно в пожилом возрасте, водители которые руками в масле или бензине чистят уши. 10% пациентов, обращающихся в ургентную ЛОР-клинику, требуют промывания (удаления серной пробки). Около 1000-2000 серных желез выделяют 12-20 мгр ушной серы, содержащий жиры, белки, жирн. кислоты, минеральные соли, лизоцим, рН 4,0-5,0. Серная пробка, уменьшая просвет н.с.п., ослабляет слух. Она может также явиться причиной болей, отека, зуда, в конечном итоге воспалительного процесса. Ушная сера увлажняет и защищает кожу н.с.п. от воды, вместе с эпидермисом движется по слуховому каналу, особенно при жевании. Ватные палочки нарушают естественный механизм очищения уха, перемещает серу к костной части слухового прохода, ближе к б\перепонки, раздражают кожу н.с.п., способствуют гиперсекреции ушной серы. Возникновению и росту ушной серной пробки способствуют: - увеличивающийся с возрастом волосяной покров в н.с.п. - врожденные или приобретенные изменения, влекущие за собой деформацию слухового прохода. - применение слуховых аппаратов. - присутствие посторонних предметов в слуховом проходе. - плавание- «ухо пловца». - попытка удаления ушной серы при помощи палочки и других травмирующих предметов. - частое использование наушников, вставляемых непосредственно с ушную раковину (музыкальные плейеры, сотовые телефоны). Лечение: а). Удаление механическим способом (промывание уха теплой водой с помощью шприца Жанне, отсасывание, кюретаж, свечи). Противопоказания к промыванию: сахарный диабет. перфорация перепонки. воспаление кожи слухового прохода (наружный отит). нарушение равновесия, глухота. б) церуменолизис (противопоказание- наличие шунта) Средства, размягчающие серную пробку. - вазелиновое масло, - уксусная кислота, - р-р перекиси водорода 3%, - А-церумен - Рево-вакс- Финляндия- средство для ухода за кожей н.с.п. Экзостозы наружного слухового прохода Экзостозы представляют собой костные образования, являющиеся следствием остеодистрофических процессов височной кости. Экзостозы растут медленно, часто бессимптомно в виде экзо-и гиперостозов. При обтурации слухового прохода появляются ушной шум, понижение слуха, нарушается процесс выделения серы или гноя при отитах. Наблюдаются две формы экзостозов – на ножке и плоские. Экзостозы на ножке исходят из наружного кольца костной части слухового прохода. Их диагностируют при отоскопии и рентгенографии, часто в качестве случайной находки. Экзостозы на ножке легко сбиваются плоским долотом под местной инфильтрационной анестезией эндаурально. Рецидивы не отмечаются. Плоские экзостозы нередко занимают почти на всем протяжении одну из стенок слухового прохода. Иногда они образуются в районе барабанного кольца, вызывая утолщения стенки барабанной полости. Плоские экзостозы бывают множественными и затрудняют отоскопию. К решению об их удалении приходят с осторожностью, так как операция травматична и не всегда дает положительные результаты. Операцию частично производят заушным доступом. Ткань экзостозов плотная, и удаление их с помощью долота требует приложения силы, что сопряжено с возможностью повреждения структур среднего уха и лицевого нерва. |
