Сестринский уход. Лекция 2.3_2.4. ССС. Лекция 3 Лечение заболеваний сердечнососудистой системы
 Скачать 129.66 Kb. Скачать 129.66 Kb.
|
|
Лекция 2.3-2.4. Лечение заболеваний сердечно-сосудистой системы Основные заболевания сердечно-сосудистой системы, которые нам необходимо рассмотреть. I. ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА II. ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ III. ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ Общая особенность в лечении этих заболеваний - терапия их всегда комбинированная (!). I. ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА Возникает вследствие ишемии миокарда, т.е. его недостаточного кровоснабжения, когда объем крови поступающей по коронарным артериям не соответствует потребностям сердечной мышцы. возникновении ишемии миокарда принимают участие несколько механизмов: - сужение коронарных артерий из-за атеросклероза (чаще всего), - коронарный вазоспазм, - нарушение микроциркуляции коронарных артерий Классификация ИБС: 1. Стенокардия. 2. Инфаркт миокарда. 1. СТЕНОКАРДИЯ Заболевание проявляется приступообразно. Основные клинические проявления: чувство стеснения или боль в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и как правило иррадиирует в левую руку, шею, нижнюю челюсть, эпигастрий. ЛЕЧЕНИЕ СТЕНОКАРДИИ. ПРЕПАРАТЫ. 1.1 Антиангинальные. Их 4 группы. Название произошло от английского angina pectoris – грудная жаба. А. Органические нитраты. Препараты. Нитроглицерин. Изосорбида мононитрат. Изосорбида динитрат. Механизм действия и фармакологические эффекты. В организме эти вещества распадаются до оксида азота NO, который расширяет кровеносные сосуды, больше вены. Это сосудорасширяющий эффект. Из-за этого к сердцу притекает меньше крови, работа сердечной мышцы облегчается, снижается ее потребность в кислороде. Это антиангинальный эффект. Гипотензивный эффект. Показания. Нитроглицерин - Купирование болевого приступа при стенокардии. Изосорбид - для профилактики стенокардии. Побочное действие. Нитроглицерин: при первых приемах интенсивные головные боли, покраснение кожи лица, артериальная гипотензия, «нитратный» обморок. (Происходит он вследствие резкого расширения кровеносных сосудов головного мозга. Необходимо помнить, что т. Наз. В народе сердечные препараты: валидол, корвалол, валокордин, - не обладают антиангинальным эффектом. Т.е. при стенокардии – только нитроглицерин!). Изосорбиды – похожие симптомы, но менее выраженные. Б. Бета-адреноблокаторы. Селективные – блокируют Бета-1 адренорецепторы сердца. - Бисопролол. - Атенолол. - Метопролол. Неселективные - блокируют Бета-1 адренорецепторы сердца и бета-2 адренорецепторы сосудов, бронхов и др. органов. - Пропранолол. Неселективные с вазодилятирующим эффектом. Блокируют и альфа- и бета-адренорецепторы: Карведилол. Фармакологические эффекты. Снижают возбудимость, проводимость и сократимость миокарда - антиангинальный эффект. Брадикардия – антиаритмический эффект. Расширяют артериолы – гипотензивный эффект. Пути введения. Внутрь, в/в. Побочное действие. Артериальная гипотензия, брадикардия. Синдром отмены – ухудшение общего состояния пациента при резком прекращении приема. В. Блокаторы медленных кальциевых каналов (БМКК). Препараты. - Амлодипин. - Верапамил и Нифедипин (устарел от него все чаще отказываются в пользу Амлодипина). Лерканидипин Это антагонисты кальция, блокируют медленные кальциевые каналы гладкой мускулатуры артерий и миокарда, поэтому расслабляют артерии, снижают давление, уменьшают силу сердечных сокращений и нормализуют сердечный ритм. Фармакологические эффекты. Сосудорасширяющий и гипотензивный. Антиангинальный. Антиаритмический. Принимают внутрь - все, Верапамил также в/в. Побочное действие. Артериальная гипотензия. Верапамил – брадикардия. Нифедипин – тахикардия, покраснение кожи лица, тератогенное действие (!). Г. Блокаторы входящего тока синусового узла. Ивабрадин (Ivabradinum) М. ЭтоПрепарат нового поколения. Механизм действия. Специфически блокирует ионные каналы синусового узла. Фармакологические эффекты – уряжает частоту сердечных сокращений, не влияя на их силу. Принимают внутрь. Побочное действие. Брадикардия. Фотопсия - появление в поле зрения движущихся точек, пятен, чаще светящихся, блестящих. 1.2. Антиагреганты Механизм действия. Тормозят адгезию и агрегацию тромбоцитов. Фармакологический эффект. Антиагрегантный. Показания. Профилактика и лечение. - Инфаркта миокарда и инсульта. - Тромбообразования. - После операции на сердце и сосудах. Препараты. Принимаются - внутрь. - Клопидогрел - Дипиридамол. - Ацетилсалициловая кислота (Много побочки!) Побочное действие. У ацетилсалициловой кислоты - ульцерогенное действие, диспепсия. У нее же - Тератогенное действие. Диспепсия. АЛГОРИТМЫ ФАРМАКОТЕРАПИИ СТЕНОКАРДИИ. Острый приступ. Нитроглицерин. При приступе под язык 1 таблетку или 1 дозу спрея; в критических случаях - внутривенно. Эффект – через 1-2 мин., действие продолжается 10-30 мин. Также применяется в виде пленок, которые приклеивают к десне, действие начинается через 2 мин и длится до 4 часов. Поддерживающая терапия – ДЛИТЕЛЬНО (!). 1. Селективные Бета-адреноблокаторы - Бисопролол - Атенолол. - Метопролол. 2. Блокаторы медленных кальциевых каналов (БМКК) - Амлодипин. - Верапамил. 3. Если при монотерапии эти препараты не помогают, то используют комбинацию 1+ 2. 4. Если ЧСС не нормализуется возможно дополнение терапии Ивабрадином. 5. Если терапия 1. + 2. плохо переносится или неэффективна: Изосорбиды – внутрь длительно. 2. ИНФАРКТ МИОКАРДА. ОСТРЫЙ ПЕРИОД. В первые сутки: 1. Как можно быстрее снять болевой синдром – Морфин в/м, а если не поможет в/в. Если его нет, то любой синтетик: Промедол, Омнопон. 2. Стентирование окклюзированных коронарных артерий. 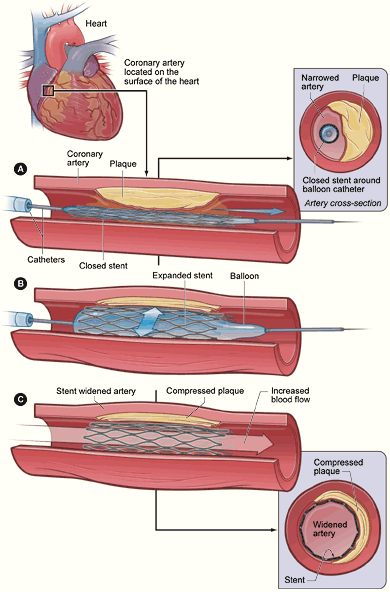 Описание метода: На стадии диагностики выполняется коронарная ангиография, позволяющая определить характер, месторасположение и степень сужения коронарных сосудов. Далее через сосуд на бедре или руке в устье суженной коронарной артерии вводится специальный катетер, через который проводится тонкий металлический проводник, снабженный специальным баллончиком. На баллончике смонтирован в сжатом состоянии стент, это сетка из металла, совместимого с тканями человека. Введенный баллончик на проводнике раздувается, стент расширяется и вдавливается во внутреннюю стенку. Затем баллон сдувается и удаляется из артерии вместе с проводником и катетером. Стент остается и сохраняет просвет сосуда. 3. Срочная тромболитическая терапия. В идеале в течении ближайших 4-х часов. Препараты – Тромболитики (Фибринолитики). Вводятся В/в капельно. - Стрептокиназа (1 поколение). - Альтеплаза (ТМ Актилизе), Проурокиназа (ТМ Пуролаза) (2 поколение). - Тенектеплаза (ТМ Метализе) (3 поколение) Механизм действия. Активируют в крови фермент плазмин, разрушающий нити фибрина в тромбе. Побочное действие. Геморрагии (кровоизлияния в органы). Таким образом, очевидно, что тромболитики применяются тогда, когда произошел тромбоз. Еще заболевания, при которых показана экстренная тромболитическая терапия: Ишемический инсульт Тромбоэмболия легочной артерии Тромбоз глубоких вен нижних конечностей Тромбоз клапанного протеза сердца 4. После проведения тромболитической терапии для снижения риска рецедивов - Антиагреганты – Клопидогрел. Ацетилсалициловая кислота тоже рекомендована Минздравом, но нужно помнить про побочку! 5. Антиангинальные: Изосорбид, Нитроглицерин. В острой фазе – в/в. ПОСТИНФАРКТНЫЙ ПЕРИОД. 1. Антиаритмические. Т.к. любой инфаркт сопровождается некрозом миокарда, безусловно, возникнут нарушения ритма. Поэтому необходим подбор адекватной дозы антиаритмического средства. При сохраненной сократительной функции сердца – препарат выбора – Пропафенон (сильное мембраностбализирующее средство). При снижении сократительной функции сердца ниже средней. Ее определяют по объему крови, который может прокачать левый желудочек (фракция выброса) – Амиодарон (блокатор калиевых каналов). Подбор дозы осуществляется обязательно в стационаре. Побочные эффекты. Проаритмической действие. Пропафенон может вызвать брадиаритмию. (Аритмия, сопровождающаяся брадикардией). Амиодарон оказывает токсическое действие на щитовидную железу из-за высокого содержания йода в препарате. Артериальная гипотензия. 2. Антикоагулянты (подробнее см. ниже в разделе Лечение тяжелых форм ХСН) 3. Антиагреганты – до конца жизни будет принимать. 4. Антиангинальные: Изосорбид – внутрь. 5. Бета1-адреноблокаторы: Бисопролол, Атенолол. II. ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ Хроническая сердечная недостаточность (ХСН) – это патологическое состояние, при котором работа сердечно-сосудистой системы не обеспечивает потребностей организма в кислороде сначала при физической нагрузке, а затем и в покое. Происходит неадекватное кровоснабжение органов и тканей с задержкой жидкости в организме. Основная причина патологических изменений в сердце, конечно, длительная ишемия. То есть при лечении ХСН необходимо устранение ишемии и защита кардиомиоцитов. ПРЕПАРАТЫ. Ингибиторы ангиотензин-превращающего фермента (И-АПФ). Механизм действия. Ингибируют ангиотензин-превращающий фермент (АПФ). Препятствуют образованию ангиотензина-2. Лирическое отступление о ренин-ангиотензиновой системе. Это каскадная ферментативная система в плазме крови. Пусковой фермент этой системы РЕНИН вырабатывается в почках. Он запускает образование в крови ангиотензина-1, который под воздействием АПФ превращается в ангиотензин-2 – самое мощное из известных сегодня гипертензивных веществ. То есть лекарства ингибиторы АПФ действуют на последнем этапе этой ферментативной цепочки. Фармакологические эффекты. 1. Кардио- и ангио-протекторный 2. Сосудорасширяющий и Гипотензивный. Препараты. Эналаприл – внутрь. Каптоприл – под язык и внутрь. Лизиноприл – внутрь. Побочное действие. Гипотония и Тахикардия. Сухой кашель. Проблема с ингибиторами АПФ! Появились данные, что после Ковида эти препараты дают парадоксальную реакцию, т.е. поднимают давление! Поэтому, с моей точки зрения, лучше сразу назначать со 2 группы.  Блокаторы рецепторов ангиотензина II (БРА) (Сартаны). Механизм действия. Блокируют рецепторы Анигиотензина-2. Фармакологические эффекты. 1. Кардио- и ангио-протекторный 2. Сосудорасширяющий и Гипотензивный. Препараты. 1. Лозартан (Losartanum) М. – внутрь. 2. Валсартан. Показания. Те же, в том числе при непереносимости И-АПФ. Побочное действие. То же, что у И-АПФ, но менее выраженное. 3. Бета-адреноблокаторы. Селективные. - Бисопролол. - Метопролол. - Небиволол. Неселективные с вазодилятирующим эффектом. - Карведилол. При непереносимости бета-блокаторов – Ивабрадин 4. Диуретики 4.1. Антагонисты альдостерона (Калийсберегающие диуретики). Спиронолактон (ТМ Верошпирон). Принимается - внутрь. Механизм действия. Является антагонистом гормона альдостерона, т.е. увеличивает выведение через почки Na и снижает выведение К. Фармакологические эффекты. Слабый диуретический. Гипотензивный. Побочное действие: Гиперкалиемия и, как следствие, Аритмии. 4.2. При выраженных отеках: - Тиазидные диуретики: Гидрохлортиазид. - Петлевые диуретики (с большим диуретическим эффектом): Фуросемид, Торасемид. Механизм действия. Угнетают реабсорбцию ионов Na, Cl и K (т.е. усиливают их выведение): тиазидные - в почечных канальцах, а петлевые – петле Генле. Фармакологические эффекты. Диуретический. Гипотензивный. Принимаются все. Внутрь. Побочное действие. Гипокалиемия. Поэтому рекомендуют одновременно с их приемом диету, богатую калием (курага, изюм, бананы), а для петлевых - препараты Калия. Аритмия. Гипотония. 5. Препараты не рекомендованные при ХСН Статины, блокаторы медленных кальциевых каналов, нестероидные противовоспалительные. 6. Особенности лечения при тяжелых формах ХСН, со сниженной сократительной способности левого желудочка (показатель сократительной способности - фракция выброса) - Блокаторы рецепторов ангиотензина II (БРА). Рекомендуется использовать современный препарат Юперио (валсартан + сакбитрил). Дает очень хороший эффект. - Дигоксин - дополнительно к приведенной выше терапии. Фармакологические эффекты. Увеличивают силу сердечных сокращений Замедляют атриовентрикулярную проводимость и снижают частоту сердечных сокращений. Препарат обладает эффектом кумуляции (накапливается в организме), поэтому пациенту сначала дают нагрузочную дозу. Фармакологический эффект проявляется через несколько суток. Потом дозу снижают до поддерживающей. Побочное действие. Дигиталисная интоксикация вследствие кумуляции. Проявления: Аритмия. Брадикардия вплоть до остановки сердца. - Антикоагулянты. Принимаются – внутрь. Существует 2 варианта лечения: дешевый и дорогой. Дешевый вариант. Антикоагулянт непрямого действия. Варфарин. Механизм действия. Тормозит выработку факторов свертывания крови в печени. Принимается – внутрь. Доза подбирается индивидуально при постоянном контроле биохимии свертываемости крови. При подборе – 2-3 дня, далее – 1 раз в месяц. Дорогой вариант, но более эффективный. Антикоагулянты прямого действия. Современные высокоэффективные препараты Ривароксабан (ТМ – Ксарелто) и Дабигатрана этексилат (ТМ - Прадакса). Механизм действия. Избирательно тормозят факторы свертывания крови в плазме. Побочные действия Антикоагулянтов. Геморрагии (кровотечения). Тромбоцитопения. Варфарин - тератогенное воздействие, противопоказан беременным и кормящим матерям. III. ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ (ГБ) ГБ - хроническое заболевание, основным клиническим признаком которого является длительное и стойкое повышение артериального давления (гипертензия). Патологическая величина АД, при котором диагностируется ГБ: Систолическое ≥140 мм рт ст, Диастолическое ≥90 мм рт ст. Степени артериальной гипертензии.
НО! Естественно, диагноз ставится не при разовом измерении АД. Берется средний результат за неделю при измерении 1-2 раза в день. А еще лучше - суточное мониторирование АД. Методика измерения АД. Положение больного сидя в удобной позе; рука на столе и находится на уровне сердца; манжета накладывается на плечо, нижний край ее на 2 см выше локтевого сгиба. АД измеряется на каждой руке, следует выполнить не менее двух измерений с интервалом не менее минуты; при разнице > 5 мм рт.ст. производят одно дополнительное измерение; за конечное (регистрируемое) значение принимается среднее из двух последних измерений. Условия измерения АД. • исключается употребление кофе и крепкого чая в течение 1 часа перед исследованием; • рекомендуется не курить в течение 30 минут до измерения АД; • отменяется прием симпатомиметиков, включая назальные и глазные капли; • АД измеряется в покое после 5-минутного отдыха; в случае если процедуре измерения АД предшествовала значительная физическая или эмоциональная нагрузка, период отдыха следует продлить до 15-30 минут ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ГБ – полиэтиологичное заболевание. Основные факторы риска: наследственность, стресс, гиподинамия, ожирение, переизбыток в пище поваренной соли. Очень часто гипертония сопровождает или приводит к описанным в этой лекции заболеваниям сердечно-сосудистой системы. Примерная патогенетическая схема:  Гипертоническая болезнь Гипертоническая болезнь Гипертрофия миокарда Гипертрофия миокарда  Ишемия Ишемия Стенокардия или инфаркт ХСН Стенокардия или инфаркт ХСНДля наглядного представления о патогенетических факторах, определяющих повышенное давление, рассмотрим гидродинамическую схему артериального отдела сердечно-сосудистой системы:  Насос (сердце)  Труба (крупные сосуды)
Мелкие сосуды на периферии (артериолы) Схематически мы имеем насос (сердце), качающий жидкость (кровь) по трубам (сосудам). А на конце мелкие трубки (артериолы), создающие сопротивление току жидкости. За счет чего можно понизить давление в системе: 1. Ослабить работу насоса (сердца). 2. Понизить периферическое сопротивление (расслабить артериолы). А на крупные сосуды мы никак не повлияем – их не расслабить. 3. Уменьшить объем жидкости (диуретики или кровопускание, как лечили до 20 века). Исходя из этих возможных механизмов и будем рассматривать ЛЕЧЕНИЕ ГБ. А препараты все те же, которые уже были. Расположим их по мере значимости. Основные группы препаратов. 1. Ингибиторы ангиотензин-превращающего фермента (И-АПФ). 2. Блокаторы рецепторов ангиотензина II (БРА) 3. Диуретики - тиазидные. 4. Бета-адреноблокаторы. 5. Блокаторы медленных кальциевых каналов (БМКК). Механизмы действия этих препаратов. 1,2 – стабильное снижение периферического сопротивления. 3 – снижение объема циркулирующей крови. 4, 5 – снижение сократительной активности сердца. 6. Антигипертензивные средства центрального действия. Это дополнительная группа, которую используются, если не помогают основные 5 групп Препараты. Моксонидин (помягче поадекватнее) и Клонидин (ТМ Клофелин – очень жесткий, почти не применяется) Они воздействуют на продолговатый мозг и снижают тонус симпатической нервной системы, т.е. расширяют артериолы и снижают общее периферическое сопротивление. Побочное действие. 1. Резкое падение давления, ортостатический коллапс. 2. Головокружение, слабость. 3. Сухость слизистых. Основные схемы комбинированного лечения ГБ. Неосложненная ГБ: монотерапия. И-АПФ или БРА. Если не помогает (Средняя степень ГБ) – И-АПФ / БРА + Диуретик. Есть много комбинированных препаратов: Эналаприл + Гидрохлортиазид (И-АПФ + диуретик) ТМ Лориста Н (Лозартан + гидрохлортиазид), Эдарби Кло (азилсартан + хлорталидон) – самый современный и эффективный препарат от давления. Комбинация БРА + диуретик. И еще более сложные: Ингибиторы АПФ + мочегонные + вещества, снижающие холестерин (будем рассматривать ниже). ТМ - Роксатенз-инда. ГБ, осложненная ХСН и нарушением ритма сердца( экстрасистолия, мерцательная аритмия): ТМ Энап Л Комби, Леркамен (лерканидипин + эналаприл) – И-АПФ + БМКК. ТМ Арител Плюс (Бисопролол + гидрохлортиазид) - Бета-блокатор + диуретик. Контроль эффективности лечения. Целевое (нормальное) АД при медикаментозной терапии должно быть достигнуто в течение 3 мес. При необходимости постепенное повышение дозы препарата, либо переход с 2-компонентной на 3-компонентную схему возможен через каждые 4 недели. Но на этапе подбора адекватных доз АД измеряется 2 раза вдень ежедневно. ГИПЕРТОНИЧЕСКИЙ КРИЗ (ГК) Это неотложное тяжёлое состояние, вызванное чрезмерным повышением артериального давления ПАТОГЕГЕЗ и КЛИНИЧЕСКИЕ ПРИЗНАКИ. Гиперкинетический ГК (адреналовый) связан с выбросом в кровь адреналина. Увеличен сердечный выброс, тахикардия, повышается преимущественно систолическое АД. Развивается внезапно, на фоне удовлетворительного самочувствия, без каких-либо предвестников. Характерны резкая головная боль, чувство жара, ощущение пульсации и дрожи во всём теле, покраснение кожи, потливость. Течение быстрое и непродолжительное: от нескольких минут до 2—6 часов. Гипокинетический ГК (норадреналовый) связан с выбросом в кровь норадреналина. Снижен сердечный выброс, брадикардия, резкое нарастание общего периферического сопротивления, преимущественно повышается диастолическое АД. Эукинетический ГК занимает промежуточное положение между предыдущими типами. Характерно нормальное значение сердечного выброса, повышенное общее периферическое сопротивление. Повышено как систолическое, так и диастолическое АД. Клинические проявления возникают сравнительно быстро, но не бурно. ЛЕЧЕНИЕ ГК Тактика лечебных мероприятий при гипертоническом кризе. Терапевтическая цель заключается в контролируемом снижении АД до более безопасного уровня без риска гипотонии. Неуправляемая гипотония – это главный и наиболее опасный побочный эффект гипотензивных средств. Возможен медикаментозный коллапс и ишемия головного мозга. Таким образом, быстрое снижение АД до нормального не рекомендуется! Неосложненный ГК (без ХСН). Пероральные препараты. Постепенное снижение АД в течение 2—6 часов на 15-25% от исходного. Последующий подбор постоянной гипотензивной терапии. Препараты. Гиперкинетический тип: Метопролол, Пропранолол пер ос. Противопоказания: БОС, отек легких. Гипокинетический тип: Нифедипин под язык. Противопоказания: стенокардия, ХСН, отек легких. Эукинетический тип, легкая ХСН: Каптоприл под язык. ГК на фоне синдрома отмены клонидина: Клонидин пер ос. Осложненный ГК (с тяжелой ХСН, ишемическим, геморрагическим инсультом). Парентеральное введение препаратов. Быстрое снижение АД в течение 30—120 мин на 20-30% от исходного. Целевой уровень АД в течение 2-6 ч - 160/100 мм рт. ст. Далее пероральные препараты. Препараты. ГК + Тяжелая ХСН, инсульты: Урапидил, Эналаприлат - в/в. ГК + стенокардия: те же и Нитроглицерин в/в. Преэклампсия и эклампсия беременных: Магния сульфат в/в. Урапидил. Блокирует альфа-адренорецепторы в сосудах, тем самым расширяет их и снижает АД. Эналаприлат. Активированная форма эналаприла. Магния сульфат (Магнезия). Расслабляет гладкую мускулатуру и снижает возбудимость гладкомышечных клеток, в том числе и сосудов, расширяет их и снижает АД. Все перечисленные препараты для купирования ГК есть в укладке скорой помощи! Контроль эффективности лечения. Неосложненный ГК. Действие пероральных препаратов начинается через 10-20 мин при приеме пер ос и через 5-10 минут, если под язык. При отсутствии эффекта снижения АД можно повторить в той же дозе. Продолжительность действия препарата – 4-6 часов. При отсутствии эффекта после первого приема необходимо назначение препаратов парентерально. Скорость снижения АД не должна превышать 25% за первые 2 ч, с последующим достижением целевого АД в течение нескольких часов, но не более 24 ч от начала терапии. Осложненный ГК. Действие в/в препаратов начинается практически на игле, либо через несколько минут. Продолжительность действия препаратов – 4-6 часов. Дальнейшее поддержание АД на достигнутом уровне производится с помощью пероральных препаратов. В/в введение показано только при повторном резком повышении АД. |

